2016年から2020年にかけて「医師の地域偏在」が進んでしまった!強力な偏在対策推進を!—地域医療構想・医師確保計画WG(1)
2022.10.28.(金)
10月27日に開催された「地域医療構想及び医師確保計画に関するワーキンググループ」(「第8次医療計画等に関する検討会」の下部組織、以下、地域医療構想・医師確保計画WG)で、医師確保計画の見直しに向けた意見が取りまとめられました。
●地域医療構想・医師確保計画WGの意見案はこちら(今後、修正される可能性あり)
2016年と2020年を比較すると「医師の地域偏在」が進んでしまったことも明らかとされ、多くの構成員から「より強力な偏在対策を進める必要がある」との声が上がっています。
意見は、尾形裕也座長(九州大学名誉教授)と厚生労働省で調整のうえ、近く親会議である「第8次医療計画等に関する検討会」に報告されます。
なお同日には「地域医療連携推進法人の見直し」「2024年度以降の医学部定員」も議題にあがっており、これらは別稿で報じます。

10月27日に開催された「第9回 地域医療構想及び医師確保計画に関するワーキンググループ」
目次
医師偏在指標、複数医療機関で勤務する医師の「按分」ルール設定
Gem Medで繰り返し報じているとおり、2024年度から新たな「第8次医療計画」(2024-29年度の計画)がスタートします。第8次医療計画等に関する検討会や下部組織(ワーキンググループ)などで、都道府県が医療計画を作成する(2023年度中に作成)際の拠り所となる指針(基本指針、2022年度中に都道府県に提示)策定論議が精力的に進められています。
地域医療構想・医師確保計画WGでは、医療計画の1要素である「医師確保計画」見直し論議を進めてきました。
【これまでの議論に関する記事】
医学部恒久定員に中に積極的に地域枠等設置を、ベテラン医師の地域医療従事を促進する工夫を—地域医療構想・医師確保計画WG(2)
「医師少数区域にもかかわらず、医師を減らさねばならない」事態など解消のため、新ルール設ける—地域医療構想・医師確保計画WG(1)
2次医療圏毎に病院・診療所別の「医師が多い、少ない」を可視化、地域の医師確保対策に極めて有益―地域医療構想・医師確保計画WG
「病院・クリニック間の医師偏在解消」「ベテラン医師ターゲットに据えた医師偏在解消」など進めよ—第8次医療計画検討会(2)
医学部臨時定員が削減されても地域枠医師育成できるよう「恒久定員の中の地域枠等設定」を推進―地域医療構想・医師確保計画WG
「医師少数区域からの医師流出」などの問題発生、医師確保計画見直しで対処―地域医療構想・医師確保計画WG(2)
地域医療構想の必要病床数と病床機能報告結果、単純比較できない点を再確認―地域医療構想・医師確保計画WG(1)
地域枠医師などサポートするキャリア形成プログラム、現場ニーズを意識した作成・運用進む—地域医療構想・医師確保計画WG(2)
2024年度から「医師確保計画」も新ステージに、医師偏在解消に向け2022年内に見直し案まとめ―地域医療構想・医師確保計画WG
10月27日の地域医療構想・医師確保計画WGでは、これまでの議論を踏まえて「医師確保計画の見直し」方向を固めました。
まず、「医師確保計画」の概要を再確認しておきましょう。各都道府県は、次のような流れで「計画の作成」→「医師確保」を進めます(関連記事はこちらとこちら)。
(I)「都道府県および2次医療圏の医師確保状況」を、精緻な指標(医師偏在指標、人口10万対医師数をベースに地域住民の年齢構成や受療率、地域の医師の年齢構成などを勘案)を用いて相対化する(都道府県であれば1位から47位、2次医療圏であれば1位から335位までのランキングをつける)
↓
(2)ランキングをもとに、▼上位3分の1を「医師多数」▼下位3分の1を「医師少数」▼それ以外を中間―に位置付ける
↓
(3)地域の区分(医師多数・中間・医師少数)に応じた「医師確保計画」(医師確保の方針設定、目標医師数設定、具体的な施策などを記載)を作成する
↓
(4)医師確保計画を第1期(2020-23年度)→第2期(2024-26年度)→第3期(2027-29年度)・・・と進め、段階的に、しかし強力に「医師多数区域」から「医師少数区域」への医師移動を促すなどし、「医師の地域偏在を2036年度に解消する」ことを目指す
医師確保計画は2020年度からスタートしており、そこ中で浮上してきた課題があります。地域医療構想・医師確保計画WGでは、この改善策((1)—(4)の見直し案)を議論し、その内容を取りまとめるに至りました。
まず(1)の医師偏在指標については、▼複数医療機関で勤務する医師について、主たる従事先0.8人、従たる従事先0.2人として按分する▼病院の医師偏在指標、クリニックの偏在指標を参考地として提示する—といった見直しが行われます(関連記事はこちら)。
これまでのデータに、この見直し内容を反映させると「都道府県では6県」で、「2次医療圏では42区域」で、「区分を跨ぐ移動」(医師少数→中間、中間→医師多数など)が生じることが厚労省の試算から明らかになりました。
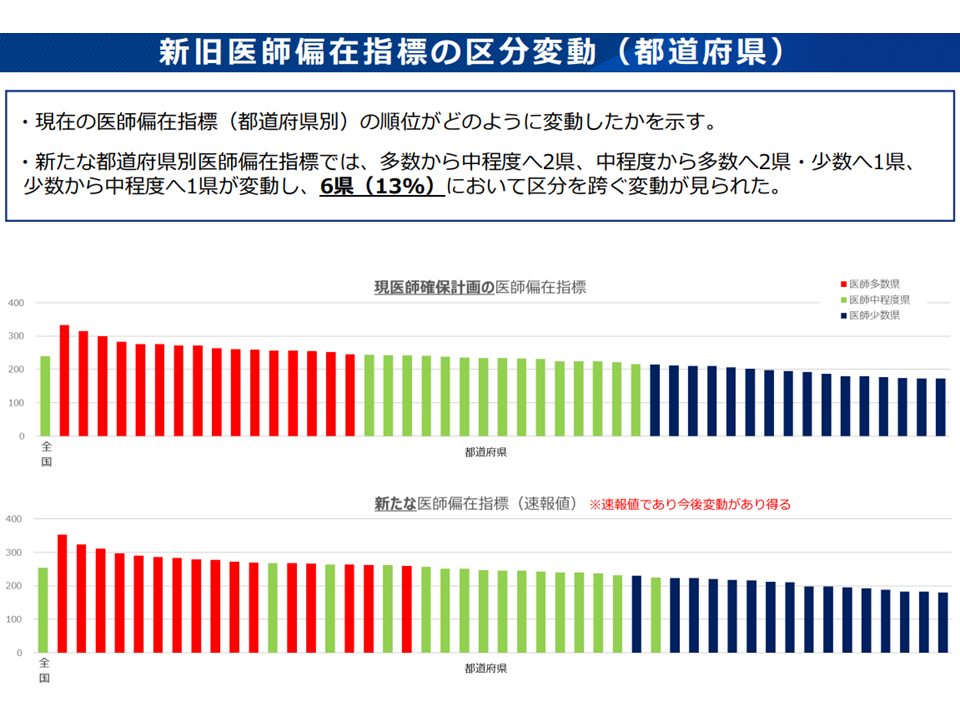
新たな医師偏在指標による区分の移動(都道府県)(地域医療構想・医師確保WG(1)1 221027)
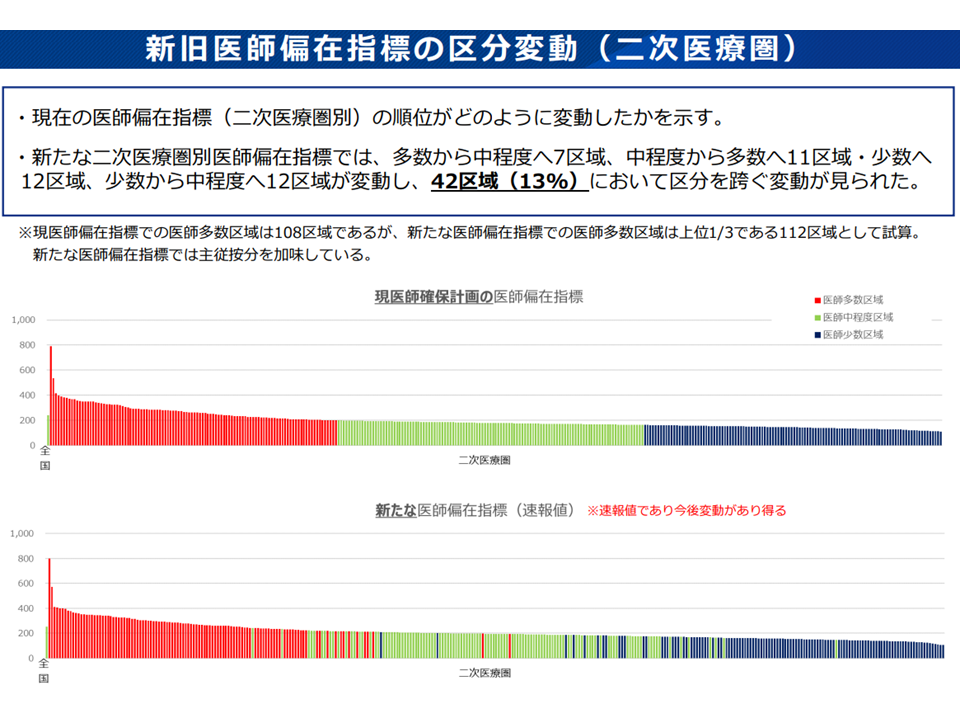
新たな医師偏在指標による区分の移動(2次医療圏)(地域医療構想・医師確保WG(1)2 221027)
今後、最新データを用いて「2024年度からの医師確保計画のベースとなる新たな医師偏在指標」が計算されます。その際、「2次医療圏の設定見直し」が行われた場合(関連記事はこちら)には、「医師偏在指標→医師多数・少数区域などの設定」にも影響が出ることから、▼医療計画作成の中でも優先して「2次医療圏の設定」(維持するのか、見直すのか)を行ってもらい、早急な報告を求める▼2次医療圏の見直しが行われた場合には、医師偏在指標を計算しなおす—などの手当てが行われます(下の2つの図を参照)。

2次医療圏見直しと医師偏在指標(1)(地域医療構想・医師確保WG(1)5 221027)

2次医療圏見直しと医師偏在指標(2)(地域医療構想・医師確保WG(1)6 221027)
医師少数スポットは原則「市町村単位」で設定
(2)の区域設定の考え方に見直しはありません。医師多数・少数等の区分に応じて、次のような方針に沿った「(3)の医師確保計画」を地域ごとに作成することになります。
▼医師多数区域:圏域外からの医師確保は行わず、逆に医師少数区域に医師を派遣する
▼中間の区域:圏域内に「医師少数の地域」がある場合など、必要に応じて他の2次医療圏からの医師派遣等を受ける
▼医師少数区域:医師多数の区域(他の2次医療圏)から医師派遣等を受ける
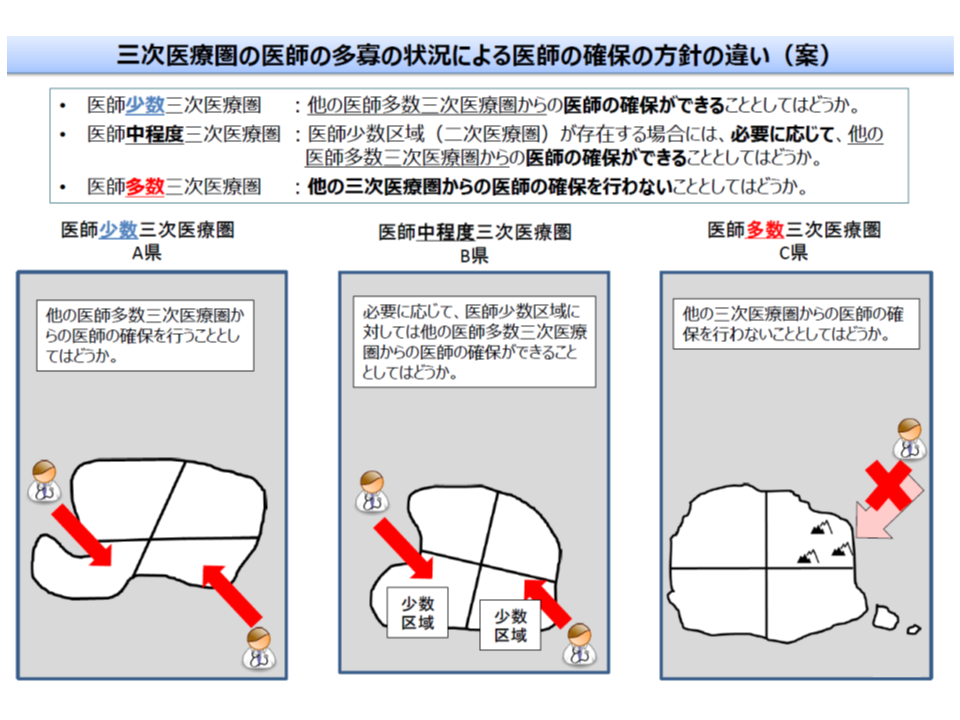
医師多数区域では、偏在の助長を防ぐために、「他地域からの医師派遣など」を医師確保計画に盛り込むことはできない(好ましくない)(その1、3次医療圏)
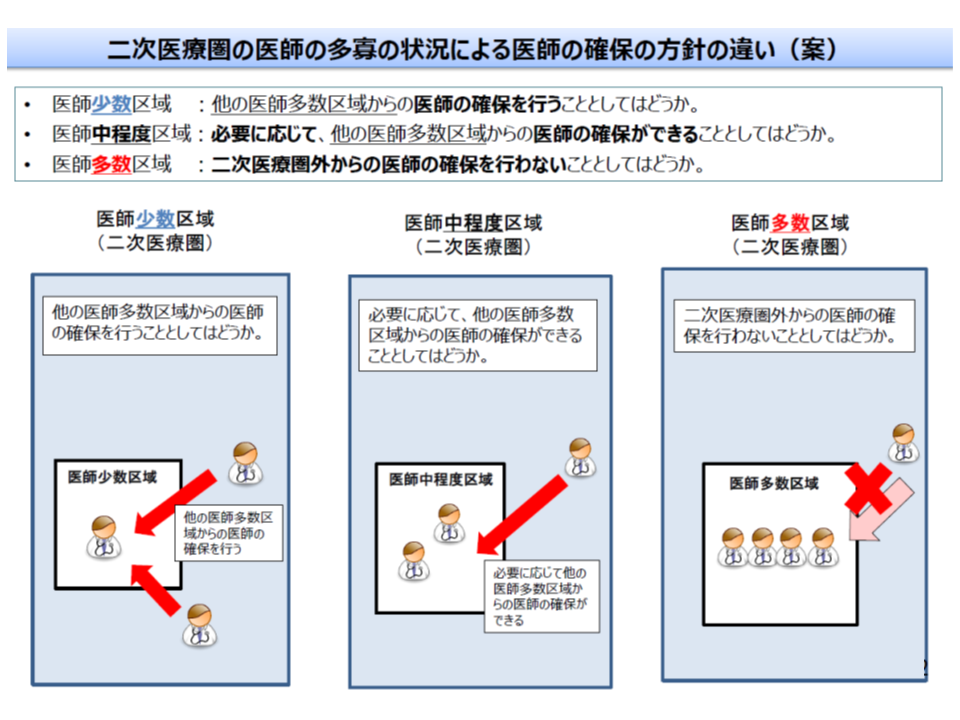
医師多数区域では、偏在の助長を防ぐために、「他地域からの医師派遣など」を医師確保計画に盛り込むことはできない(好ましくない)(その1、2次医療圏)
ところで、医師多数や中間の県・区域においても「限定的ながら医師が少ない地域」が存在します。医師確保計画においては、これを「医師少数スポット」として、他地域からの医師確保を進めることを認めています。この医師少数スポットについて、▼原則として市区町村単位で設定する▼へき地や離島等では市区町村よりも小さい地区単位の設定も可能とする▼医師少数ス ポット設定の理由を医師確保計画に明記する—などの見直しが行われます(関連記事はこちら)。
上述のように、医師偏在指標の見直しにより「これまで医師少数区域であったが、新指標に基づけば中間の区域になる」ような地域が少なからずあります。そうした地域では、この「医師少数スポット」の仕組みを十分に把握し、「地域で必要な医師の確保」に向けた取り組みを進めることが重要となります。
目標医師数の設定ルールを見直し、「医師偏在の助長」を回避
(3)の医師確保計画には、上述したような方針に沿って、次のような項目を記載します。
【目標医師数】:2次・3次医療圏ごとに「計画満了時点」(つまり3年後)に確保すべき医師数を算出する
【具体的な施策】:「地域枠を●名確保する」「医師派遣を●名受けるよう調整する」などの施策を明示する
このうち【目標医師数】については、次のような見直し(新ルール設定)が行われます。現行ルールでは「医師多数区域等で医師が増加し、医師偏在が助長されてしまっている」状況があるためです(関連記事はこちら)。
▽医師確保計画開始時に、「医師偏在指標の下位3分の1に達するために必要な医師数」を既に達成している2次医療圏では、目標医師数を「計画開始時点の医師数を上回らない範囲で設定する」ことを原則とする
▽今後の医療需要増加が見込まれる区域では、新たに国が都道府県に示す「計画終了時に計画開始時点の医師偏在指標を維持するために必要な医師数」を踏まえ、都道府県はその数を上回らない範囲で目標医師数を設定する
▽医師少数県以外の都道府県において「2次医療圏の設定上限数の合計>都道府県の計画開始時点の医師数」となる場合は、「都道府県の計画開始時点医師数」を上回らない範囲で2次医療圏の目標医師数を設定する(医師少数県では、医師偏在指標の下位3分の1に達するための医師数に一致するよう2次医療圏の目標医師数を設定する)
▽「医療提供体制の維持を図りつつ、医師の偏在を是正する」観点から目標医師数設定する
最後の「▽」はやや分かりにくいですが、地域医療構想・医師確保計画WGで「医師多数区域であっても『医師が過剰』なわけではない。大学病院などで、専門性の高い医師配置などが手薄になれば、『最後の砦』の機能が失われてしまう」などの指摘を踏まえ、▼地域医療提供体制を壊さない▼医師偏在を解消する—の2点を両立することを目指す、くらいの意味合いです。この点、幸野庄司構成員(健康保険組合連合会参与)は「分かりにくい。丁寧な表現に見直すべき」とコメントしています。
若手医師にとどまらず、ベテラン指導医クラスの「地域医療勤務」を促進
医師偏在の是正に向けた具体的な取り組みとしては、▼地域枠・地元枠の積極的な設定▼積極的な医師派遣などベテラン医師の確保▼働きやすい環境の整備—などがあり、例えば次のような見直し方向が固められました(関連記事はこちら)。
【地域枠・地元枠】
▽都道府県は、医学部恒久定員の中に「地域枠」「地元出身者枠」を設置するよう積極的に大学と調整する
▽特に医師少数県では、他県の大学にも「地域枠」を設置し、卒前からキャリア形成に関する支援を行う
▽都道府県は、大学・地域医療機関等と連携して「医師少数区域等における医師確保が必要な診療科や医師数」「医療機関の指導体制」なども十分に把握し、地域医療対策協議会で「地域枠医師がキャリア形成をしつつ地域医療に従事しやすい仕組み」を構築する
【ベテラン医師確保】
▽例えば、地域医療支援センターが「医師確保が必要な診療科・医師数」「派遣元医療機関の候補」を調査し、医師派遣に必要な情報を正確に把握する
▽大学への寄附講座の設置、地域医療介護総合確保基金を活用した派遣元医療機関の逸失利益補填などを推進する
【子育て支援】
▽子育て支援(時短勤務等の柔軟な勤務体制の整備、院内保育・病児保育施設・学童施設やベビーシッターの活用等)について、個々の医療機関だけでなく、地域の医療関係者、都道府県、市区町村等が連携して取り組む
▽子育てなど様々な理由で臨床業務を離れ、臨床業務への再就業に不安を抱える医師のための復職研修や就労環境改善等の取り組みを通じ、再就業を促進する
こうした方向に異論は出ていませんが、▼若手医師が地域医療機関で安心して、積極的に勤務できるよう「指導医」を確保することも極めて重要である(大屋祐輔構成員:全国医学部長病院長会議理事)▼他県の大学への地域枠設定要請などは都道府県には難しい面もある。国による大学への働きかけなどに期待する(野原勝構成員:全国衛生部長会)—などの注文が出ています。新たな医師確保計画を作成・実行していく中で非常に重要となる視点と言えます。
このほか、次のような見直し方向も固められています。
▽産科医師偏在指標を、「実際に分娩を取り扱う産科医師の配置状況を見る【分娩娩取扱医師偏在指標】」へと見直す(複数医療機関で勤務する医師について、上述の「一般の医師偏在指標」と同様に案分する、関連記事はこちら)
▽現在の医師確保計画の「効果」の測定・評価は、病床機能報告等のデータを参考として行う(医師・歯科医師・薬剤師統計データが間に合わないため、関連記事はこちら)
厳密な効果測定は今後だが、医師確保計画下でも「医師偏在が助長」されている可能性
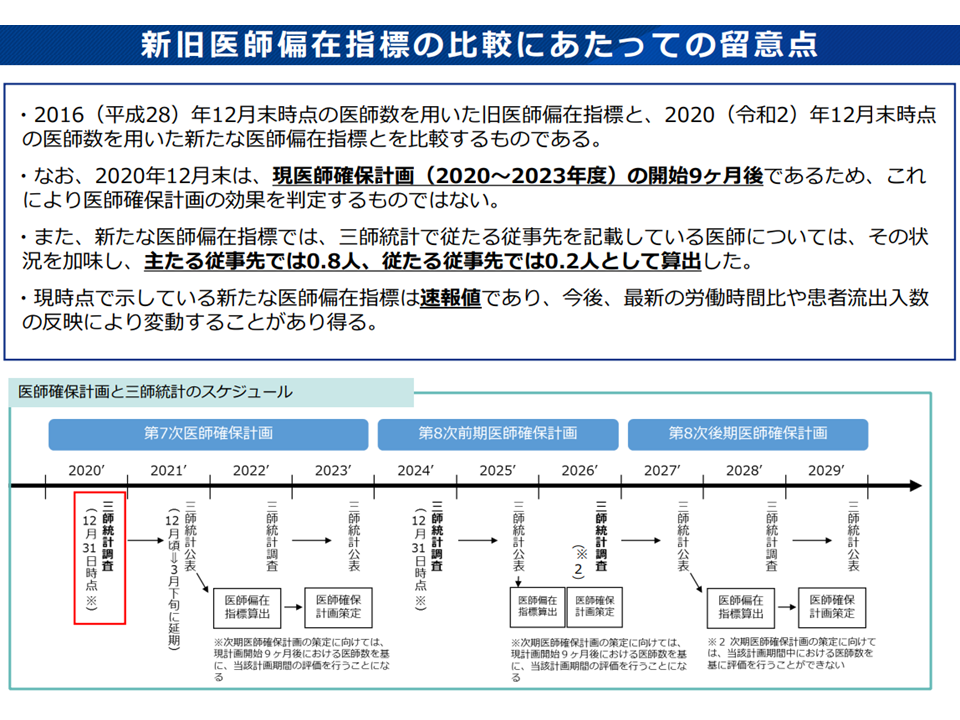
このように「2020年度から行われている医師確保計画の効果」の測定・評価は「これから行われる」ことになりますが、厚労省は「2016年12月末時点の医師数を用いた旧医師偏在指標」と「2020年12月末時点の医師数を用いた新たな医師偏在指標」との比較を行っています。そこからは次のような状況が明らかになりました。
(a)全体的に医師偏在指標そのものは増加している
(b)都道府県単位、2次療圏単位のいずれにおいても、最大値と最小値の差・標準偏差が増加している
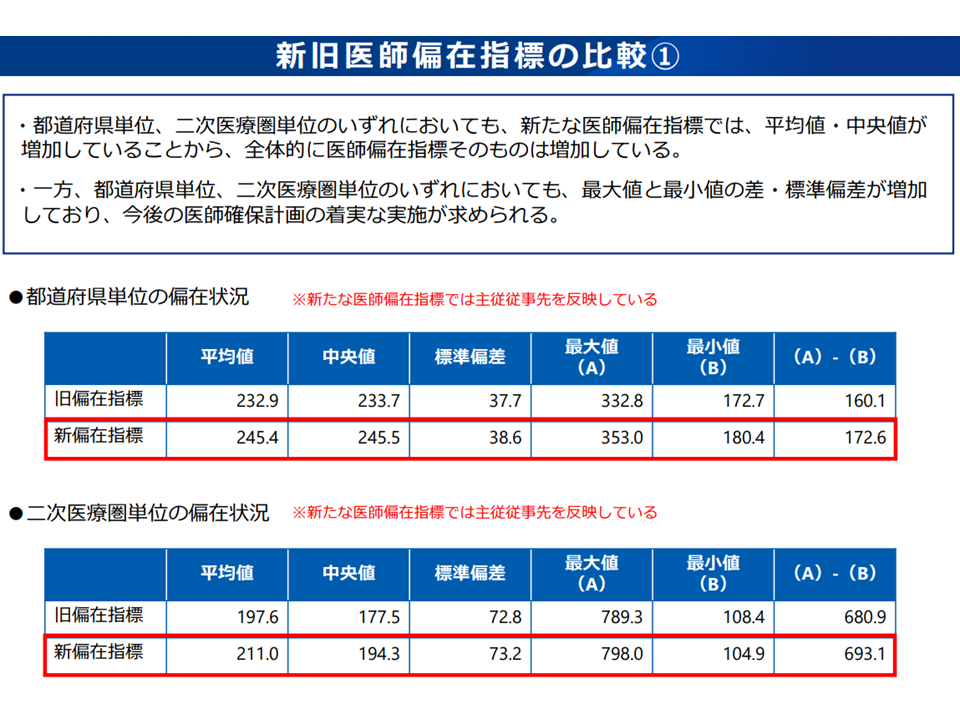
2016年から20年にかけて医師の地域偏在が助長されてしまっている(地域医療構想・医師確保WG(1)4 221027)
2016年と2020年との医師偏在指標比較(厳密な効果測定ではない)(地域医療構想・医師確保WG(1)3 221027)
前者(a)は「医師養成数の増員」が続いている(臨時定員増が2008年以降継続されている)ために当然のこととも言えます。
一方、(b)は「医師偏在が助長されてしまっている」ことを意味します。「詳細な効果測定はこれから」である点に留意しなければなりませんが、野原構成員、大屋構成員、幸野構成員、今村知明構成員(奈良県立医科大学教授)らは「地域枠出身医師が医療現場に着任するなどの偏在対策が徐々に進む中でも、医師偏在が助長されてしまっている。今後、強力な対策をとらなければならない」と危機感をあらわにしました。野原構成員は「医師確保計画には限界がある。より強力な偏在対策も検討すべき」と付言しています。
上述してきたような「見直し内容」が、医師偏在解消につながることに期待が集まります。今後、構成員の意見等を踏まえた最終の文言調整を尾形座長・厚労省で行い、近く親会議「「第8次医療計画等に関する検討会」に報告されます。
【関連記事】
医学部恒久定員に中に積極的に地域枠等設置を、ベテラン医師の地域医療従事を促進する工夫を—地域医療構想・医師確保計画WG(2)
「医師少数区域にもかかわらず、医師を減らさねばならない」事態など解消のため、新ルール設ける—地域医療構想・医師確保計画WG(1)
2次医療圏毎に病院・診療所別の「医師が多い、少ない」を可視化、地域の医師確保対策に極めて有益―地域医療構想・医師確保計画WG
「病院・クリニック間の医師偏在解消」「ベテラン医師ターゲットに据えた医師偏在解消」など進めよ—第8次医療計画検討会(2)
医学部臨時定員が削減されても地域枠医師育成できるよう「恒久定員の中の地域枠等設定」を推進―地域医療構想・医師確保計画WG
「医師少数区域からの医師流出」などの問題発生、医師確保計画見直しで対処―地域医療構想・医師確保計画WG(2)
地域医療構想の必要病床数と病床機能報告結果、単純比較できない点を再確認―地域医療構想・医師確保計画WG(1)
地域枠医師などサポートするキャリア形成プログラム、現場ニーズを意識した作成・運用進む—地域医療構想・医師確保計画WG(2)
2024年度から「医師確保計画」も新ステージに、医師偏在解消に向け2022年内に見直し案まとめ―地域医療構想・医師確保計画WG





