「医師少数区域にもかかわらず、医師を減らさねばならない」事態など解消のため、新ルール設ける—地域医療構想・医師確保計画WG(1)
2022.10.13.(木)
医師偏在解消のために、都道府県は「医師確保計画」を作成し、医師確保策を展開していく。その際、3年間の計画終了時点でどの程度の医師を確保するかの目標値(目標医師数)を設定するが、現在の仕組みでは「医師少数区域にもかかわらず、医師を減らしていかなければならない」「医師少数区域から、比較的医師が多い区域への医師流出が生じてしまう」などの問題点も生じている。これらを解消するためのルールを新たに設ける—。
産科医が地域で多いのか、少ないのかを判断する際、現在は「帝王切開手術に参加する麻酔医」などもカウントしてしまっている。今後は「実際に分娩を取り扱う医師」のみで考えていくこととする—。
10月12日に開催された「地域医療構想及び医師確保計画に関するワーキンググループ」(「第8次医療計画等に関する検討会」の下部組織、以下、地域医療構想・医師確保計画WG)で、このような方向が概ね固められました。

10月12日に開催された「第8回 地域医療構想及び医師確保計画に関するワーキンググループ」
目次
医師少数スポットは原則「市町村単位」で設定、将来的に「設定基準」も検討
Gem Medで繰り返し報じているとおり、2024年度から新たな「第8次医療計画」(2024-29年度の計画)がスタートします。第8次医療計画等に関する検討会や下部組織(ワーキンググループ)などで、都道府県が医療計画を作成する(2023年度中に作成)際の拠り所となる指針(基本指針、2022年度中に都道府県に提示)策定論議が精力的に進められています。
地域医療構想・医師確保計画WGでは、医療計画の1要素である「医師確保計画」見直し論議を進めています。
【これまでの議論に関する記事】
2次医療圏毎に病院・診療所別の「医師が多い、少ない」を可視化、地域の医師確保対策に極めて有益―地域医療構想・医師確保計画WG
「病院・クリニック間の医師偏在解消」「ベテラン医師ターゲットに据えた医師偏在解消」など進めよ—第8次医療計画検討会(2)
医学部臨時定員が削減されても地域枠医師育成できるよう「恒久定員の中の地域枠等設定」を推進―地域医療構想・医師確保計画WG
「医師少数区域からの医師流出」などの問題発生、医師確保計画見直しで対処―地域医療構想・医師確保計画WG(2)
地域医療構想の必要病床数と病床機能報告結果、単純比較できない点を再確認―地域医療構想・医師確保計画WG(1)
地域枠医師などサポートするキャリア形成プログラム、現場ニーズを意識した作成・運用進む—地域医療構想・医師確保計画WG(2)
2024年度から「医師確保計画」も新ステージに、医師偏在解消に向け2022年内に見直し案まとめ―地域医療構想・医師確保計画WG
医師確保計画は、大きく次のような流れで進みます(関連記事はこちらとこちら)。
(I)地域の医師確保状況を精緻な指標(医師偏在指標)を用いて相対化(言わば順位付け)し、2次医療圏を▼医師多数区域(医師偏在指標に照らし上位3分の1)▼中間の区域▼医師少数区域(同下位3分の1)—に3区分する
↓
(II)地域の区分に応じた「医師確保計画」(医師確保の方針設定、目標医師数設定、具体的な施策などを記載)を作成する
↓
(III)計画を第1期(2020-23年度)→第2期(2024-26年度)→第3期(2027-29年度)・・・と進め、段階的に、しかし強力に「医師多数区域」から「医師少数区域」への医師移動を促すなどし、「医師の地域偏在を2036年度に解消する」ことを目指す
このうち(I)の医師偏在指標の見直しに関しては、9月21日の地域医療構想・医師確保計画WGで「病院・診療所別の偏在状況を参考値として示す」などの方針が固められています(関連記事はこちら)。
10月12日の会合では、(II)の医師確保計画、(III)の計画実行について、(A)医師少数スポット(B)目標医師数(C)地域枠・地元出身者枠(D)産科・小児科の医師確保計画(E)効果の測定・評価(F)その他—の5項目の見直し方針を議論しました。本稿では(A)(B)(D)に焦点を合わせ、(C)(E)(F)は別稿で報じることとします。
まず(A)の「医師少数スポット」について見てみましょう。
医師が少数でない都道府県の中にも「部分的ながら医師が非常に少ない」地域がありえます。例えば医師が相対的に多い東京都であっても、奥多摩地域や島嶼部などでは医師が少なく、「医師の確保」が課題になります。こうした「部分的ながら医師が非常に少ない」地域について、都道府県が「医師少数スポット」に指定し、医師少数区域と同様に「積極的に他地域から医師確保を進める」ことなどが認められます。
しかし、「医師少数スポットの定め方」については、医師確保計画策定ガイドラインでも「必要に応じて2次医療圏よりも小さい単位の地域」との記載しかありません。このため2次医療圏を指定するケース、医療機関を指定するケースなどのバラつき・不都合が生じています(関連記事はこちら)。

2次医療圏まるごと「医師少数スポット」に指定するケースなどもある(地域医療構想・医師確保WG(2)1 220616)
そこで、これまでの議論を踏まえて「医師少数スポットの定め方」について次のようなルールを設ける方向が固められました。
▽原則として「市区町村単位で設定」する
▽へき地や離島等においては、必要に応じて「市区町村よりも小さい地区単位の設定」も可能とする
▽今年度(2022年度)から、厚労省において「医師少数スポット等の医師確保の実態」を把握→結果分析を行い、「医師少数スポットの設定基準」を検討していく
このうち「設定基準」については、地域特性があることから「一律の設定は難しいのではないか」と考えられていますが、幸野庄司構成員(健康保険組合連合会参与)は「仮に『医師が少ない』市町村であっても、近隣市町村で医師が多くいる場合には、医師少数スポットへの指定は好ましくないのではないか。一律の基準設定は困難でも、何らかの基準設定を検討すべき」と提案。さらに幸野構成員は「医師少数スポットを指定する際には、あわせて設定の理由を明示するよう求めるべき」とも提案しています。
医師少数区域にもかからわず「医師を減らさなければならない」事態など解消へ
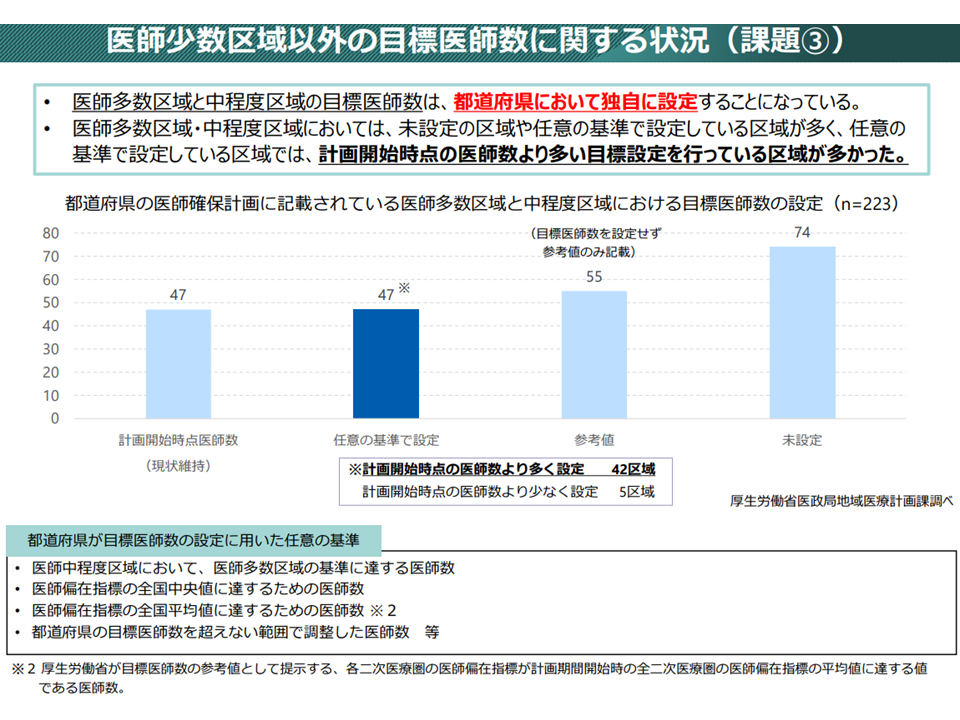
また(B)の目標医師数は、「医師少数区域」「中間の地域」「医師多数区域」のそれぞれについて、「3年間(当初のみ4年間)の医師確保計画終了時点でどの程度の医師数が必要なのか」を設定するものです。
▼医師少数区域:医師確保計画が終了する時点で、医師偏在指標が下位3分の1にまで達するような医師数
▼医師多数区域・中間の地域:任意
この点、「人口減のために『医師少数区域にもかかわらず、医師を減らさなければならない』地域が半数近くある」「医師多数区域などでは、任意に目標医師数を設定できるので『さらに医師数が多くなり、偏在が助長されてしまう』ケースもある」などの課題が生じていることが分かり、次のような見直しを行う方向が固められました(関連記事はこちら)。

将来人口が減少する地域では、医師少数区域にもかかわらず「より少ない医師数」(医師の減員)目標をたてなければならない(地域医療構想・医師確保WG(2)3 220616)
医師が比較的多い区域でも「医師の増員」目標を立てているケースがある(地域医療構想・医師確保WG(2)4 220616)
【医師少数区域における目標医師数設定】
▽医師確保計画開始時に「既に下位3分の1に達する必要な医師数を達成している2次医療圏」では、医師偏在解消を図る観点から、原則として、目標医師数は「計画開始時点の医師数」を上回らない範囲で設定する(「今の医師数より削減する」必要はなくなる)
【医師多数区域・中間の地域における目標医師数設定】
▽今後の医療需要増が見込まれる地域では、新たに国が都道府県に示す「計画終了時に計画開始時点の医師偏在指標を維持するために必要な医師数」を踏まえ、都道府県はその数を上回らない範囲で目標医師数を設定する(医師偏在を助長しないようにする)
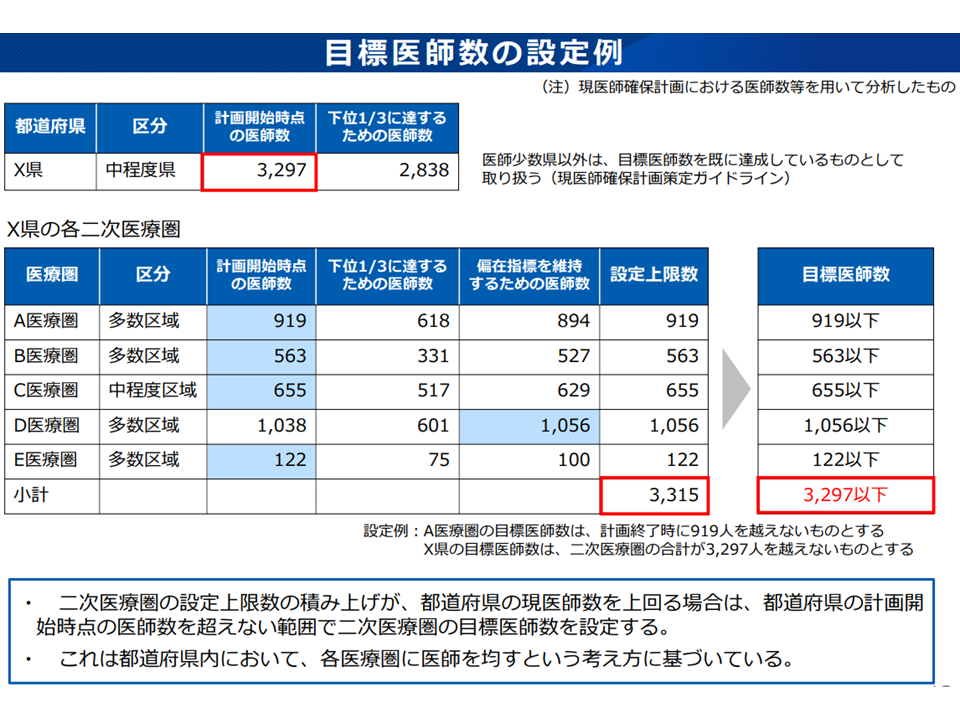
▽2次医療圏の設定上限数の合計が、都道府県の計画開始時点の医師数を上回る場合は、「都道府県の計画開始時点医師数を上回らない範囲で2次医療圏の目標医師数を設定」する
→下図のX県において「都道府県の計画開始時点の医師数」が3297名である。現状では2次医療圏ごとの設定上限(3315名)が、それを上回っているので、この新ルールにより「目標医師数が3297名以下」となるように、ABCDE各2次医療圏の目標医師数を調整(減算)する
目標医師数の設定例(地域医療構想・医師確保WG(1)1 221013)
この見直し方向に異論はでていませんが、小熊豊構成員(全国自治体病院協議会会長)らから「医師多数区域であっても、『医師が過剰』なわけではない。大学病院などで、専門性の高い医師配置などが手薄になれば、『最後の砦』の機能が失われてしまう。また地域密着型の病院・クリニックの医師が手薄になれば、大病院・基幹病院の負担が大きくなってしまう。医師多数地域でも、現在の医療提供の量・内容は維持・確保すべき点は明確にすべきである」と主張している点に留意が必要でしょう。今村知明構成員(奈良県立医科大学教授)も「医師少数区域では、積極的に新たな医師確保に努める、医師多数区域では、新たな医師確保に頑張りすぎない」とコメントしています。
産科医の多い・少ない判断、「実際に分娩を取り扱う医師」のみで判断することに
他方、(D)では産科の医師偏在指標を見直しています。
医師偏在指標、つまり「医師が多いのか、少ないのかの地域別ランキング」は、▼産科▼小児科▼その他の診療科全般—に分けて設定されます。後者の「その他の診療科」では「診療科と傷病の紐づけが困難である」ためです。例えば「糖尿病治療を皮膚科医師が行っている」事例などは枚挙に暇がなく、「●●診療科の医師が地域に何名必要である」などと考えることが現在は非常に難しいのです。
一方、産科・小児科では「診療科と患者の紐づけが一定程度可能である」ため、同時に医師偏在指標が設定され、「この地域では産科医が相対的に多い」「この地域では小児科医が非常に不足している」などの判定が可能となっています。
ところで「産科」の医師偏在指標については、現在「帝王切開手術に参加する麻酔医などもカウントされている」ため、今後は「分娩を取り扱う医師」だけに着目していくという見直しが行われます(名称も「分娩取扱医師偏在指標」などに見直しを検討)。医師偏在指標の基礎数値となる「医師・歯科医師・薬剤師調査」が改善され「実際に分娩を取り扱う医師数」を把握可能になったためです(関連記事はこちら)。

産科医師偏在指標を、「分娩取扱医師偏在指標」(仮称)へ見直しへ(地域医療構想・医師確保WG(1)2 221013)
この点、今村構成員は「産科の医師偏在指標について、従前と一定程度の変化が生じる」ことを予め都道府県に周知しておく必要があると厚労省に要請しています。ある県・ある2次医療圏では「麻酔科医が多かったために、産科の医師偏在指標が大きかった。つまり『産科医が比較的充足』している」と判断されていた場合には、麻酔科医がカウントされなくなり「医師偏在指標が小さく」なり、実は「産科医が実は充足していなかった」ことが判明するなどの事態が生じえます。
【関連記事】
2次医療圏毎に病院・診療所別の「医師が多い、少ない」を可視化、地域の医師確保対策に極めて有益―地域医療構想・医師確保計画WG
「病院・クリニック間の医師偏在解消」「ベテラン医師ターゲットに据えた医師偏在解消」など進めよ—第8次医療計画検討会(2)
医学部臨時定員が削減されても地域枠医師育成できるよう「恒久定員の中の地域枠等設定」を推進―地域医療構想・医師確保計画WG
「医師少数区域からの医師流出」などの問題発生、医師確保計画見直しで対処―地域医療構想・医師確保計画WG(2)
地域医療構想の必要病床数と病床機能報告結果、単純比較できない点を再確認―地域医療構想・医師確保計画WG(1)
地域枠医師などサポートするキャリア形成プログラム、現場ニーズを意識した作成・運用進む—地域医療構想・医師確保計画WG(2)
2024年度から「医師確保計画」も新ステージに、医師偏在解消に向け2022年内に見直し案まとめ―地域医療構想・医師確保計画WG





