地域医療構想実現に向けた取り組みはバラつき大、国が「推進区域、モデル推進区域」指定し支援実施—地域医療構想・医師確保計画WG
2024.3.14.(木)
地域医療構想の実現状況を見ると、「病床の必要量(必要病床数)と2025年の病床数見込みとの乖離」に関する分析や、「医療提供体制の課題解決に向けた工程表」作成度度合いなどに、地域間で大きなバラつきがある—。
2025年の地域医療構想実現に向けた動きを加速化するために、▼都道府県に1-2か所ずつ「推進区域」を▼「推進区域」のうち10-20か所程度を「モデル推進区域」—として指定し、国が「地域の医療提供体制の見える化」「都道府県がなすべき事項に関するチェックリストの作成」といった支援を行う―。
3月13日に開催された「地域医療構想及び医師確保計画に関するワーキンググループ」(「第8次医療計画等に関する検討会」の下部組織、以下、ワーキング)で、こうした方針が概ね了承されました。厚生労働省でさらに詳細を詰め、3月中に都道府県等に充てて通知として発出されます。

3月13日に開催された「第14回 地域医療構想及び医師確保計画に関するワーキンググループ」
目次
地域医療構想に向けた取り組み、地域ごとにきわめて大きなバラつきあり
2025年度に団塊世代がすべて75歳以上の後期高齢者に達することから、今後、急速に医療ニーズが増加・複雑化していきます(しかも状況は地域ごとに千差万別である)。この増加・複雑化する医療ニーズに的確に対応できるような医療提供体制の構築が強く求められ、その一環として【地域医療構想】の実現が目指されています(関連記事はこちら)。
この地域医療構想の実現に向けた医療現場・自治体の取り組みを加速化するため、地域医療構想・医師確保計画WGでは次の2方針を固め、厚労省はその旨の通知を2022年3月に発出(厚労省サイトはこちら)。
(a)公立病院・公的病院等はもちろん、民間病院も含めた「すべての病院」において、2022・23年度中に「自院の機能・規模が、地域医療構想に照らして妥当なものとなっているのか」の再検証を行う
(b)2022年度に、2022年9月末・2023年3月末における再検証等の進捗状況を各都道府県から厚労省へ報告するとともに、各都道府県のホームページ等で公表する
ただし、こうした取り組みは日本全体として着実に進んではいるものの「地域ごとに、取り組み状況に大きなバラつきがある」ことも分かりました(関連記事はこちら)。
地域医療構想の実現年である2025年が目前に迫っている状況に鑑み、厚労省は▼各構想区域の2025年における「病床機能報告上の病床数」と「地域医療構想で推計した病床数の必要量」との差異の状況▼当該差異が生じる医療提供体制上の課題▼当該課題を解消するための今後の取り組み—などをさらに調査(昨年(2023年)11月末の状況)。今般、次のような調査結果がワーキングに報告されました。
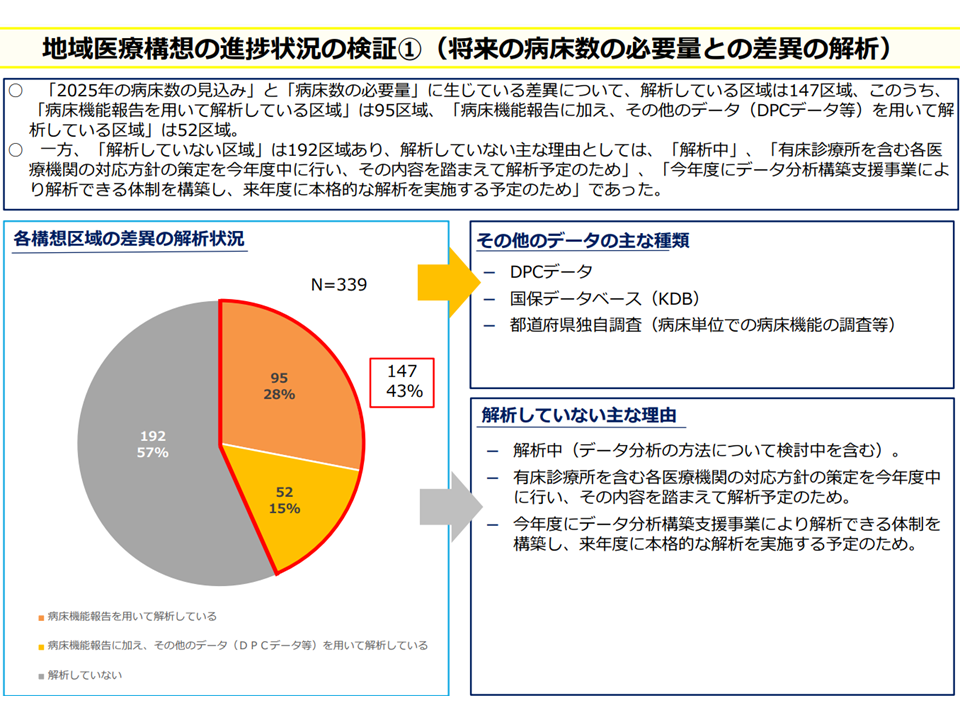
▽「2025年の病床数見込み」(病床機能報告結果)と「病床数の必要量」(地域医療構想)との差異・乖離について、「解析している」区域が43%(147区域)、「解析していない」区域が57%
→解析していない理由は、「各医療機関の対応方針の策定を今年度中(2023年度)に行い、その内容を踏まえて解析予定である」、「来年度(2024年度)に本格的な解析を実施する予定である」など
2025年病床数見込みと病床必要量との乖離について要因分析を行っているか?(地域医療構想・医師確保計画ワーキング1 240313)
▽差異・乖離を解析している区域について、差異・乖離の要因分析結果は次のとおり(複数の要因が絡み合っている)
(a)病床機能報告では「病棟単位」で、地域医療構想では「病床単位」であるため、差異・乖離が生じる(1病棟40床のうち30名が急性期であれば「急性期病棟」と報告するケースが多く、その際、10名分の他機能(回復期機能)などが見えなくなり、差異が生じる、関連記事はこちら)
(b)定量基準の導入で解決可能である(例えば「急性期機能」について、「50床当たりの手術・救急入院が1日2件以上」との定量基準を設け、これを満たさない病棟を「回復期」機能に計上するなどの対応で、差異・乖離はほぼ解消できる、関連記事はこちら)
(c)「その他の要因」(病床機能報告後に病床廃止や機能見直しを変更したなど)で差異・乖離が生じている
(d)(a)から(c)では説明できない差異・乖離がある

2025年病床数見込みと病床必要量との乖離について要因は何か?(地域医療構想・医師確保計画ワーキング2 240313)
▽上記(c)(d)による差異・乖離がある構想区域において、「地域医療構想調整会議で要因分析」を行っている区域は48%、行っていない区域は52%
→行っている区域では、「急性期だが、回復期相当として柔軟に利用さる病棟・病床もある」、「差異・乖離はあるものの分化・連携は進んできている」、「医療従事者が不足し、必要な病床機能を整備できない」などの意見が出ている
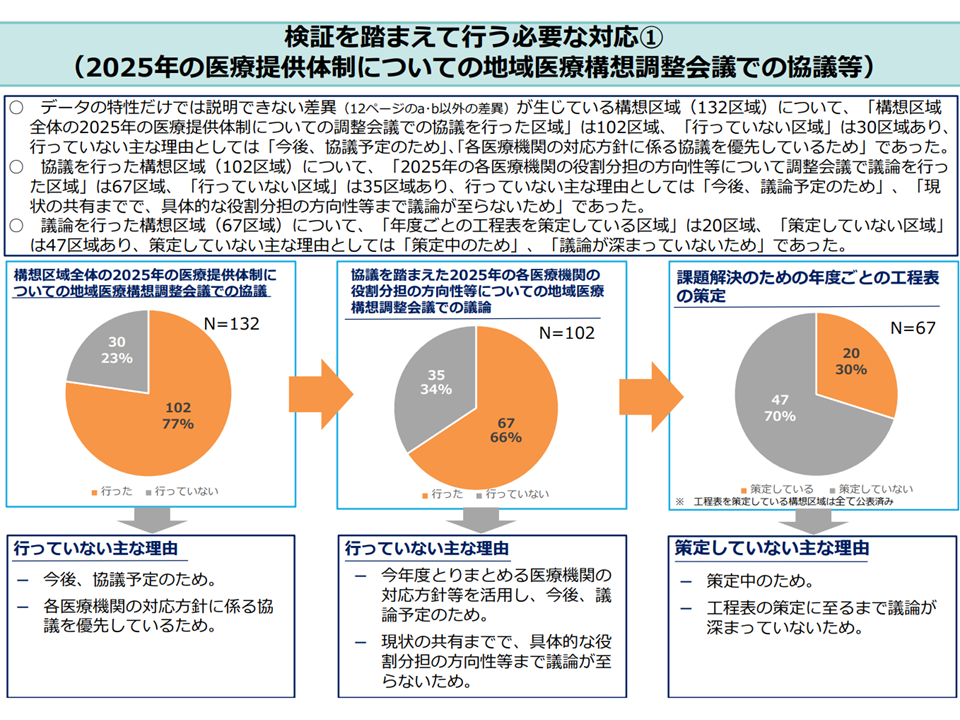
▽上記(c)(d)による差異・乖離がある構想区域において、「2025年の医療提供体制について地域医療構想調整会議で協議を行った」区域は77%、「2025年の各医療機関の役割分担の方向性などを地域医療構想調整会議で議論した」区域は66%、「課題解決のための年度ごとの工程表を策定した」区域は30%—にとどまる
2025年に向けて地域医療構想調整会議等でどういった議論を進めているか?(地域医療構想・医師確保計画ワーキング3 240313)
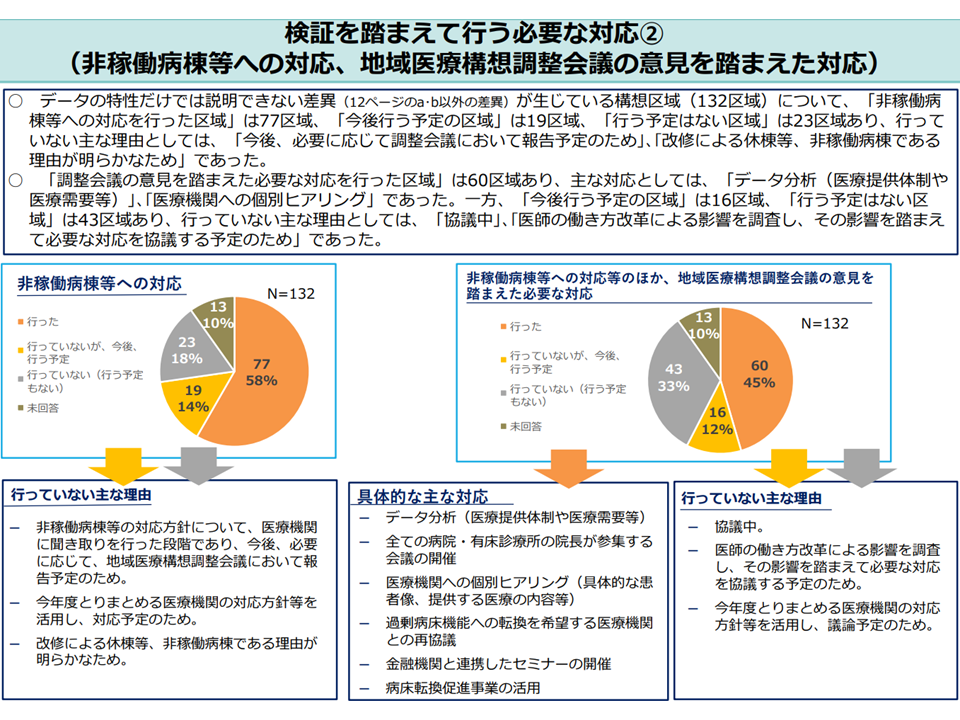
▽上記(c)(d)による差異・乖離がある構想区域において、「非稼働病棟等への対応(廃止等)を行った」区域は58%、「行う予定あり」区域は14%、「行う予定なし」区域」は18%
→行わない理由としては「聞き取りを行ったばかりである」、「医療機関の対応方針等が今後定められる」「改修による休棟等である」など
▽上記(c)(d)による差異・乖離がある構想区域において、地域医療構想調整会議の意見を踏まえた必要な対応としては、▼データ分析(医療提供体制や医療需要等)▼全ての病院・有床診療所の院長が参集する会議実施▼医療機関への個別ヒアリング(具体的な患者像、提供する医療の内容等)▼過剰病床機能への転換希望医療機関との再協議▼金融機関と連携したセミナーの開催▼病床転換促進事業の活用—などがあがっている
2025年に向けてどう取り組んでいるか?(地域医療構想・医師確保計画ワーキング4 240313)
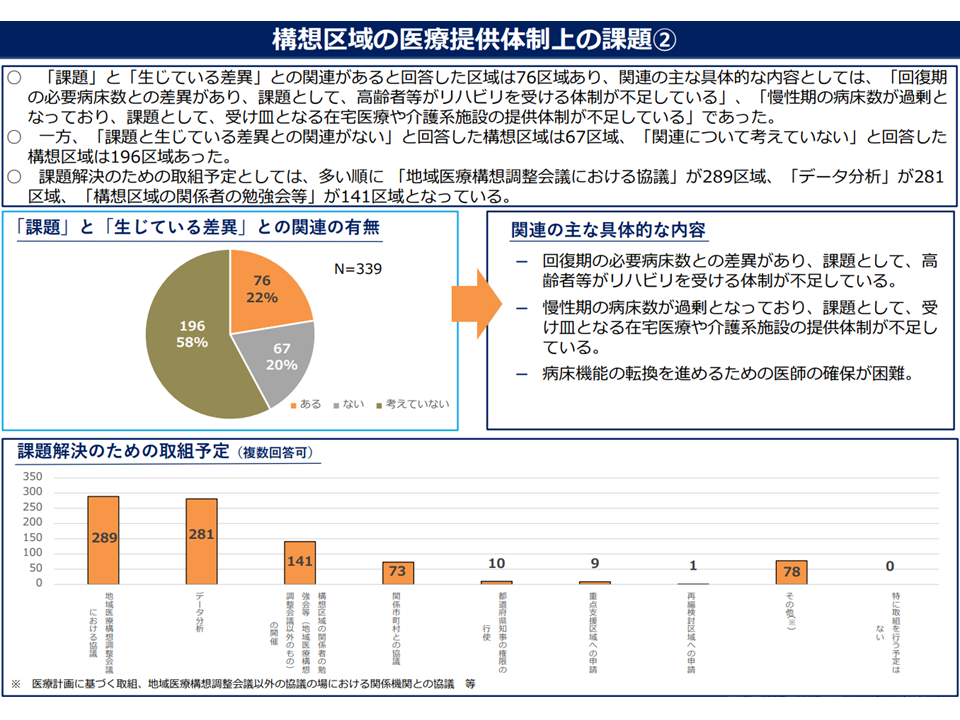
▽すべての構想区域で「医療提供体制上の課題」があると回答しており、具体的には▼救急医療体制の確保▼医師以外の医療従事者の確保▼医師の確保—などが多い
▽「病床数見込みと病床必要量との差異・乖離」と「医療提供体制上の課題」との関係を見ると、22%の区域で「関係あり」とみており、具体的には▼回復期病床が不足し、結果、高齢者等がリハビリを受ける体制が不足している▼慢性期病床数が過剰で、結果、受け皿となる在宅医療や介護系施設の提供体制が不足している▼病床機能転換を進めるための医師確保が困難—などの状況がある
地域の医療提供体制の課題(地域医療構想・医師確保計画ワーキング5 240313)
地域医療構想の実現に向け、国が「推進区域」「モデル推進区域」を新指定し、支援実施
このように、「地域の医療課題解消に向けた工程表を作成している」地域が一部にある一方で、「病床数見込みと病床必要量との差異・乖離の解析すら行ってない」地域も半数超あるなど、地域医療構想の実現に向けた取り組みは地域によって大きなバラつきがあります。
地域医療構想は「2025年の実現」が目指されており、残された時間はわずかなため、静観は許されません。
そこで厚労省は、地域医療構想の実現に向けたラストスパートをかける意味で次のような対応をとる方針を明らかにしました。
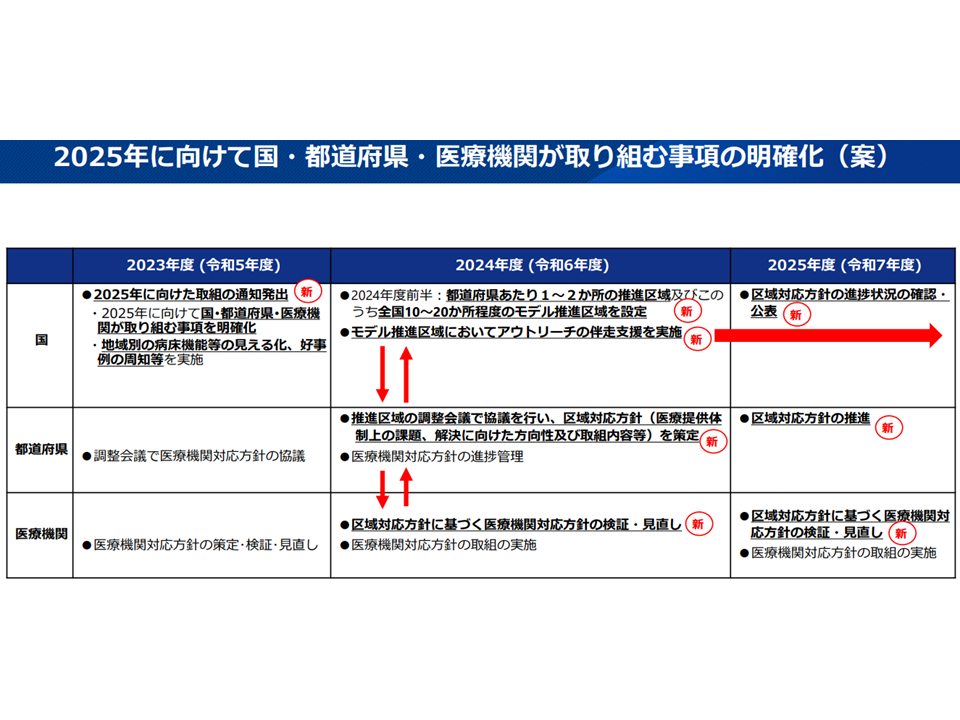
(1)2025年に向けて国・都道府県・医療機関が取り組む事項の明確化
▽国が、「病床数見込みと病床必要量との差異・乖離」データをもとに、医療提供体制上の課題や重点的な支援の必要性がある地域医療構想区域を▼推進区域(都道府県につき1、2か所)▼モデル推進区域(推進区域の中から設定、全国で10-20か所)—を設定する(設定に向けた具体的な考え方などは別に示される)
▽「モデル推進区域」には国が伴走支援(技術的支援、財政的支援)を実施
▽都道府県は、推進区域の調整会議で協議を行い【区域対応方針】を策定・推進する
▽医療機関は、【区域対応方針】に基づいて、自らの対応方針の検証・見直し等を行う
▽構想区域ごとの「年度目標の設定」、「地域医療構想の進捗状況の検証」、「当該進捗状況の検証を踏まえた必要な対応」などを行っていく
(2)国による積極的な支援の実施
▽地域別の病床機能等の見える化
→都道府県別・構想区域別に「病床機能報告上の病床数」「病床の必要量」「医療機関の診療実績」などを見える化し、これらのデータを有効に活用して地域医療構想調整会議の分析・議論の活性化につなげる
▽都道府県の好事例周知
→地域医療構想の実現に向けた都道府県の取り組みの好事例を周知する
▽医療機関の機能転換・再編等の好事例周知
→医療機関の機能転換・再編等の事例について、構想区域の規模、機能転換・再編等の背景や内容等を整理して周知する
▽基金等の支援策周知
→地域医療介護総合確保基金やデータ分析体制構築支援等の支援策の活用方法について、都道府県・医療機関向けのリーフレットを作成する
▽都道府県等の取り組みに関するチェックリスト作成・公表
→地域医療構想策定ガイドラインや関連通知等で示してきた「地域医療構想の進め方」について、都道府県等の取り組みのチェックリストを作成する。都道府県等において、これまでの取組状況を振り返り、今後必要な取り組みを実施する
▽モデル推進区域(上述)における伴走支援
→「データ分析等の技術的支援」「地域医療介護総合確保基金の優先配分等の財政的支援」を活用して、モデル推進区域でアウトリーチの伴走支援を実施する

地域医療構想実現に向けたラストスパート1(地域医療構想・医師確保計画ワーキング6 240313)
地域医療構想実現に向けたラストスパート2(地域医療構想・医師確保計画ワーキング7 240313)
こうした方針に異論・反論はでておらず、今後、厚労省で最終調整を行ったうえで3月中にも通知等として都道府県等に示される見込みです(推進区域、モデル推進区域の設定等については、さらに別途の通知等が示される見込み)。
もっとも、ワーキング構成員からは、▼推進区域・モデル推進区域が「取り組みが遅れた地域」との誤解が生じないように留意すべき、また国による区域設定にあたっては都道府県と十分に協議を行うべき(野原勝構成員:全国衛生部長会)▼この4月(2024年4月)からの「医師働き方改革」の影響が見えず、地域医療構想が進まない要因になっている面もあり、考え方を整理すべき(大屋祐輔構成員:全国医学部長病院長会議理事)▼すでに視線がポスト地域医療構想(後述)に行ってしまっている地域もあるが、「まず2025年の地域医療構想実現」が最重要である点を確認すべき(幸野庄司構成員:健康保険組合連合会参与)—などの注文がついています。こうした意見も通知発出において勘案されることでしょう。
なお、地域医療構想は「2025年の実現」を目指していますが、その後、2040年にかけて「高齢者数そのものは大きく変化しないが、支え手となる若年者人口が急激に減少していく。しかも、その状況は地域によって全く異なる」ことが明らかになっています。このため「2040年を見据えたポスト地域医療構想」の策定・実現が必要となります。
この議論は、今後進められますが、ワーキングでは▼地域医療構想ではゴールとなる「機能別の病床必要量」を不変としたが、ポスト地域医療構想では「定期的にゴールを見直す」仕組みも検討してはどうか(織田正道構成員:全日本病院協会副会長)▼医療計画の基準病床数(いわば「当面の地域における病床数上限」)が既存病床数よりも多い地域では、将来は病床過剰になるにもかかわらず「非稼働病床を維持し、廃止しない」という行動につながっている可能性がある。ポスト地域医療構想では基準病床数や必要病床数について考え方をより明確に整理すべき(伊藤伸一構成員:日本医療法人協会会長代行)▼医療人材不足は今後も解消されないであろう点を明確にしていくべき。「人手が確保されたら停止病棟を稼働させよう」という考えは捨ててもらう必要があるのではないか(猪口雄二構成員:日本医師会副会長、小熊豊構成員:全国自治体病院協議会会長)—といった意見も出ています。ポスト地域医療構想への期待も高まってきています。
新設される「地域包括医療病棟」、回復期→急性期シフトをストップさせないかとの懸念も
ところで、病床機能報告では、病棟を「高度急性期」「急性期」「回復期」「慢性期」の4機能に区分して、「自院のどの病棟が、どの機能に該当すると考えるか」を報告します。その際、厚労省は「入院料、特定入院料」と「4機能との紐づけ」を一定程度行っています(例えば、ICU等は高度急性期、療養病棟は慢性期など)。
この点について田中一成構成員(日本病院会常任理事)は「2024年度診療報酬改定が地域医療構想、病床機能報告に影響を及ぼすのではないか。悪影響が出た場合には、診療報酬の修正が必要となる」との考えを示しています。
2024年度診療報酬改定では、例えば「高齢の救急搬送患者に包括的に対応する新病棟」として【地域包括医療病棟入院料】が新設されました(関連記事はこちら)。救急対応を行うため、本病棟は主に「急性期機能」と紐づけられるのではないか、と予想されます。
この【地域包括医療病棟入院料】には、例えば▼急性期一般1病棟(7対1)の一部を地域包括医療病棟にダウングレードする▼急性期一般2-6病棟からスライドする▼地域包括ケア病棟からアップグレードする—などの移行がイメージされており、仮に「地域包括ケア病棟→地域包括医療病棟」といった動きが進むと、「急性期から回復期機能の病棟・病床への移行がストップし、再び急性期機能の病棟・病床が増加してしまう」ことを田中構成員は懸念しているものと思われます。今後の動きに注目が集まります。
ところでGem Medを運営するグローバルヘルスコンサルティング・ジャパン(GHC)では、機能再編や経営強化プランを策定する公立病院を支援するサービスメニューも準備しています。
GHCが「先行して新公立病院改革プラン改訂を行った病院」(市立輪島病院:石川県輪島市)を支援したところ、「入院単価の向上」「戦略的な病床機能強化の推進」などが実現されています。「経営強化」「機能強化」を先取りして実現している格好です。
GHCでは「膨大なデータとノウハウ」「医療政策に関する正確かつ最新の知識」をベースに「真に地域で求められる公立病院となるための経営強化プラン」策定が可能です。
●GHCのサービス詳細はこちら
従前より「地域単位での医療提供体制見直し」に着目してコンサルティングを行っているGHCアソシエイトマネジャーの岩瀬英一郎は「従来通りの考えにとどまらず、より緻密な分析を行い、戦略をもった検討をベースとして『地域に必要とされる公立病院の姿』を個々の病院の実情に合わせて検討する必要がある」と強調しています。
【関連記事】
地域医療構想、日本全国では進捗しているが地域ごとに大きな過不足、ポスト地域医療構想では地域実情反映を—地域医療構想・医師確保計画WG
2023年度までに全病院に求められる機能再検証進む、今後「外来・在宅も含めた医療体制改革」論議にも期待—地域医療構想・医師確保計画WG(2)
2025年度に全国の病床数総量は119万床で「必要量と一致」するが、地域ごとの過剰・過少がある―地域医療構想・医師確保計画WG(1)
厚労省認定の「複数医療機関の再編・統合」、「医療機能に関連する設備共有」等の新メリット付与—地域医療構想影響に・医師確保計画WG
民間病院の機能再検証に遅れ、2025年度の地域医療構想実現に向け「機能再検証の進捗状況」を定期チェック—地域医療構想・医師確保計画WG
民間病院も巻き込んだ「地域医療構想の2025年度実現」協議を活性化し、進捗状況を定期チェックせよ—第8次医療計画検討会
第8次医療計画に向けた意見を取りまとめ!新興感染症対応と通常医療との両立・確保に向けた議論スタート!—第8次医療計画検討会
2023年度から【ポスト地域医療構想】作成論議!各病院・都道府県はまず「2025年度の地域医療構想実現」を!—社保審・医療部会(1)
地域医療構想の必要病床数と病床機能報告結果、単純比較できない点を再確認―地域医療構想・医師確保計画WG(1)





