広範囲の健診データを医療保険者に集約し、効果的な予防・健康づくりを可能とする法的枠組みを整備—社保審・医療保険部会
2020.10.30.(金)
現在、40歳未満の健診データなどは保険者に集約されていないが、より効果的な予防・健康づくりを目指し、「広範囲の健診データ」を保険者に集約できるような法的枠組みを設ける—。
医療保険の将来を国民全体が「我が事」と捉えられるように、医療費の諸データを分かりやすい形で公表していく―。
10月28日に開催された社会保障審議会・医療保険部会で、こういった議論が行われました。

10月28日に開催された「第132回 社会保障審議会 医療保険部会」
目次
広範囲の健診データ等を医療保険者に集約し、より効果的な予防・健康づくりにつなげる
医療技術の高度化(脊髄性筋萎縮症の治療薬「ゾルゲンスマ点滴静注」(1億6707万円)、白血病等治療薬「キムリア」(3350万円)の保険適用など)や少子・高齢化の進展などにより、医療保険財政は厳しさを増していきます。
そうした中では、「能力に応じた公平な負担」の実現や「医療保険制度の持続可能性確保」が極めて重要となります。これらに向けて、政府の全世代型社会保障検討会議や「新経済・財政再生計画 改革工程表2019」からはさまざまな指示・提言が行われており、医療保険部会では、例えば次のような事項について検討を重ね、年末(2020年末)に意見を取りまとめる方針を固めています(関連記事はこちら)。
▽後期高齢者の窓口負担割合の在り方(現行の「原則1割」から「原則2割」へ)
▽大病院への患者集中を防ぎかかりつけ医機能の強化を図るための定額負担の拡大(大病院を紹介状なしに受診した場合の特別負担の拡充)
▽予防・健康づくり
▽金融資産等の保有状況を反映した負担の在り方
▽薬剤自己負担の引上げ
▽医療費について保険給付率と患者負担率のバランス等の定期的に見える化等(いわゆる医療版マクロ経済スライドの前提整備)
▽「現役並み所得」の判断基準の見直し
▽今後の医薬品等の費用対効果評価の活用
▽傷病手当金の見直し
▽任意継続被保険者制度の見直し
10月28日の会合では、これらのうち▼予防・健康づくり▼傷病手当金の見直し▼任意継続被保険者制度の見直し▼金融資産等の保有状況を反映した負担の在り方▼医療費についての保険給付率と患者負担率のバランス等の定期的に見える化―、さらに「育児休業中の保険料免除」を議題としました。
Gem Medでは、「予防・健康づくり」と「医療費についての保険給付率と患者負担率のバランス等の定期的に見える化」に焦点を合わせます。
前者の「予防・健康づくり」については、かねてから「データに基づく保健事業」に各医療保険者等(健康保険組合や協会けんぽ、国民健康保険、後期高齢者医療広域連合など)が取り組んでいます。
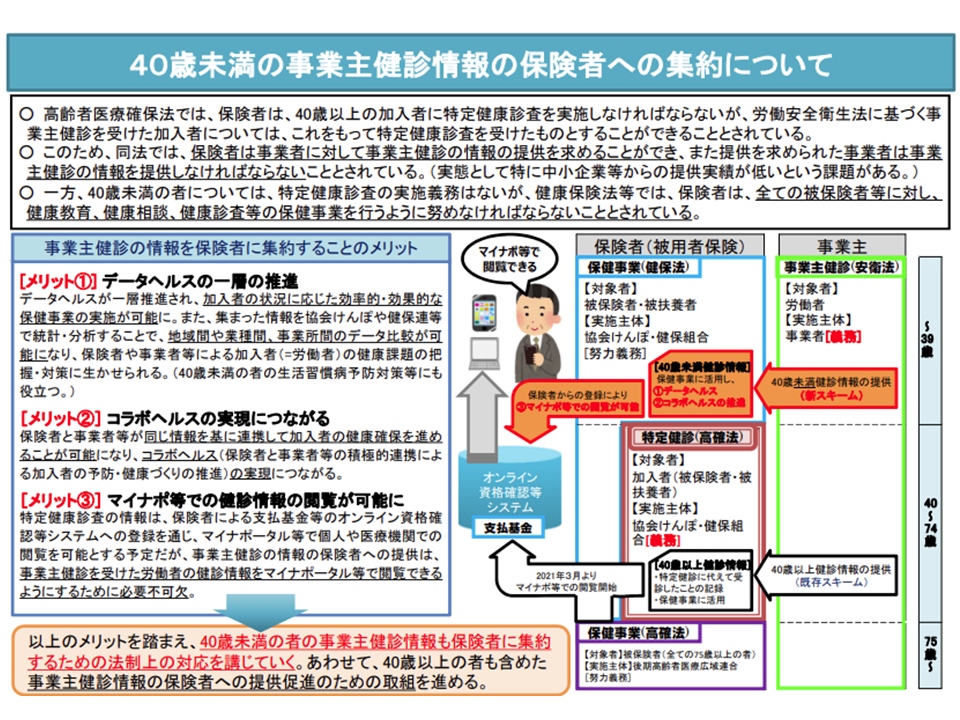
医療保険者には、40歳以上75歳未満の加入者に「特定健康診査」(特定健診、いわゆるメタボ健診)を行うことが義務付けられており、そのデータをもとに保健事業(ハイリスク者を抽出し、生活習慣改善などの指導(特定保健指導)を実施するなど)を行うこととなっています。
この点、事業主の行う健診(職場の健診等)を特定健診に代えることが認められており、保険者は事業主に健診データの提供を求め、事業主はこの求めに応じることとなっています。しかし、「40歳未満の加入者については、こうしたデータ提供の仕組みがない」ために、効果的な保健事業を阻んでいると指摘されます。より若い頃から生活習慣を改善等することで、より効果的に疾病予防・健康づくりが実現できることは述べるまでもないからです。
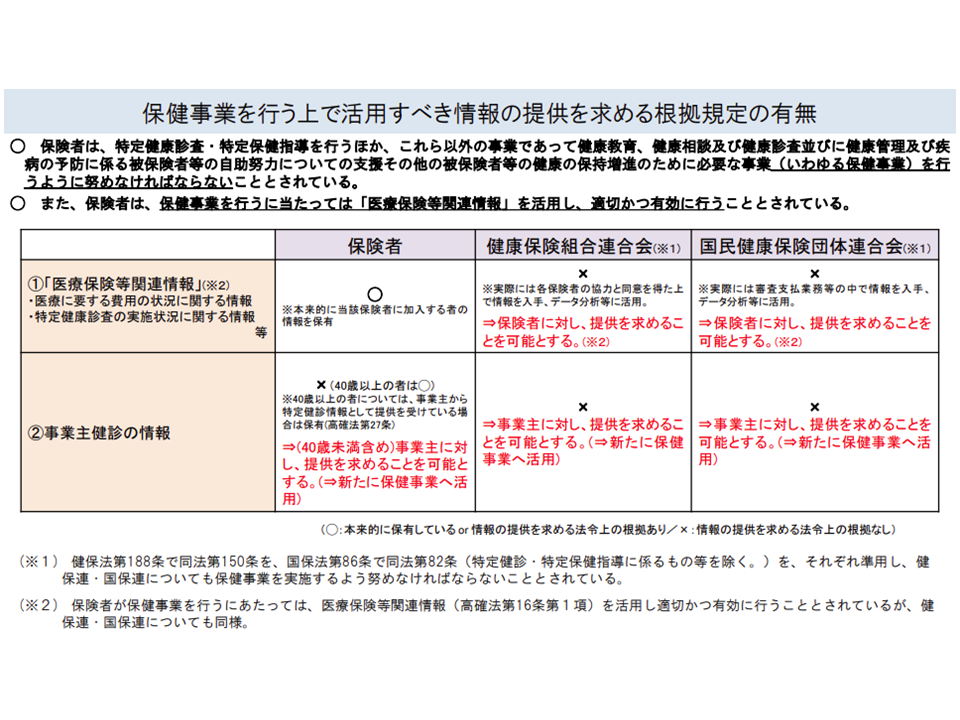
他方、保険者の中には「保健事業を行う体力」が十分でないところもあるため、保険者の連合組織(健康保険組合連合会や国民健康保険団体連合会)が保健事業を行うことが非常に効果的ですが、「連合組織が保険者にデータ提供を求める仕組み」は整備されていません。
また、75歳以上の後期高齢者が加入する「後期高齢者医療広域連合」(保険者の1つと見做すことも可能)でも、加入者に対する効果的な保健事業を行うことが求められており、そこでは「75歳未満の頃の健診データ(特定健診データ)」を得られるようにすることが有用です。例えば、単に「75歳で〇〇の状態(例えば糖尿病疑いなど)である」ことが分かるだけでなく、「74歳までは●●であったが、75歳から〇〇に変化した」ことが分かれば、指導内容なども当然変わってきます。
厚労省保険局医療介護連携政策課の山下護課長は、こうした状況を改善し、「多くの医療保険者で、より多くの健診等データを踏まえて効果的な保健事業を実施できる」環境を整備するための法律改正(高齢者医療確保法や労働安全衛生法などの改正)を行いたいとの考えを提示しました。この提案には、多くの委員が「歓迎」の意を示しており、今後、厚労省で具体的な法的枠組みを詰めていくことになります。
広範な健診等データを医療保険者に集約できる仕組みを構築する(医療保険部会1 201028)
医療保険者の連合組織にも健診等データが集約できるようにする(医療保険部会2 201028)
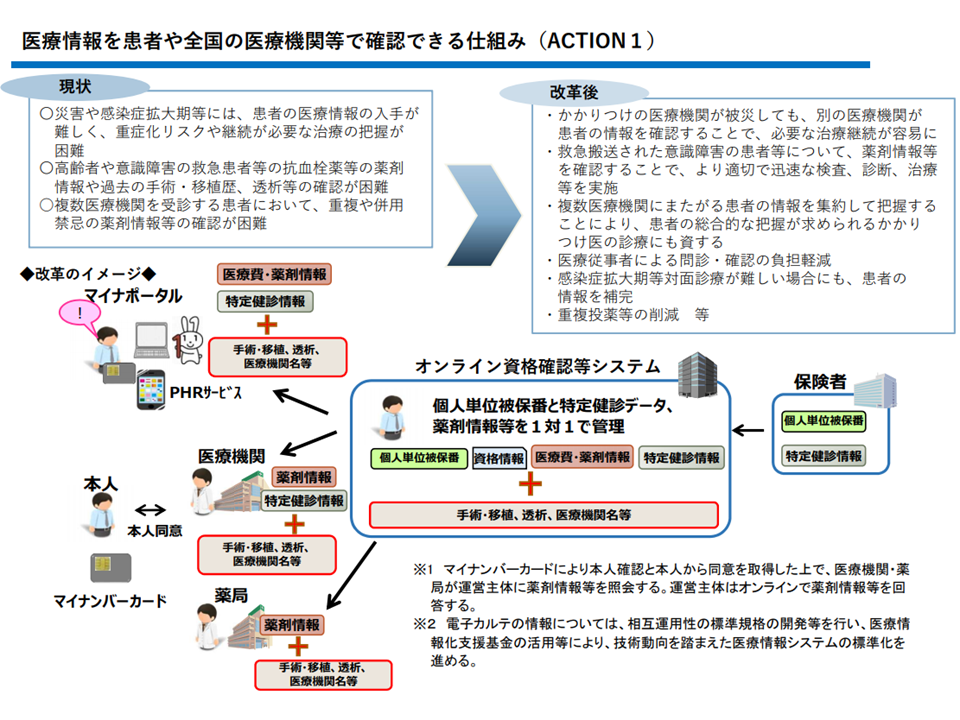
このように、多くの健診等データを保険者に集約できることとなれば、2021年3月から稼働する「オンライン資格確認等システム」のインフラストラクチャーを活用したPHR・EHR(2022年稼働予定)でも、こうしたデータを活用できる下地が整うことになります。
後者の「EHR」は、全国の医療機関で、患者個々人の▼薬剤▼手術・移植▼透析―などの情報を確認できる仕組みのことです。例えば、交通事故などにあい意識不明の状態で救急搬送された患者について「どういった疾病に罹患し、どのような薬剤が処方されているのか」などの情報が分かれば、効果的かつ安全な医療を提供することが可能となります(例えば、服用薬剤の情報を知らず、併用禁忌の薬剤を使用してしまうことなどを防止できる)。
EHRの仕組み(データヘルス改革推進本部2 200730)
これまでに山下医療介護連携政策課長は、「医療機関の受診時に、自分の情報を当該医療機関で共有することを認めるか否かを自分で決めることができる」仕組みを構築する方針を明らかにしており、例えば、かかりつけ医療機関で「患者の意向に沿って、過去の健診情報をすべて参照して、より効果的な治療方針を定めてもらう」ことなども将来、可能になってくると期待されます。
なお菅原琢磨委員(法政大学経済学部教授)は「昨今、特定健診や特定保健指導には芳しい効果がないとの論文が出ている。今後、エビデンスに基づいた検証を行い、特定健診や保健指導の在り方、対象者選定の基準値なども含めた見直しも検討していくべき」と提案しています。
医療費の財源構成や年齢別の使用量などのデータ、国民に分かりやすい形で公表
「医療費についての保険給付率と患者負担率のバランス等の定期的に見える化」は、国民の医療保険財政等のデータを分かりやすく提示し、「医療保険の在り方を我が事として考える機会」を設けることが狙いです。
厚労省保険局調査課の西岡隆課長は、今後、定期的(年に1回)に▼医療費の財源構造(国⺠医療費のどの程度が税金(公費)で、どの程度が保険料なのか、など)▼医療保険制度の⽐較(高齢者の医療費を若人(被用者保険、国保)がどの程度支援しているのか、など)▼実効給付率の推移と要因分析(年齢・所得により1-3割負担が、高額療養費制度により実質的な負担割合はより小さくなる)▼⽣涯医療費(生涯に係る医療費はどの程度、どの年齢でどの程度となるのか、など)―を分かりやすく図示し公表していく方針を明確にしました。
これらのデータは、これまでにも公表されてきていますが、「一般国民の目に触れる形で公表されているか」となると疑問も生じます(知識のある人が探すことは可能だが・・・)。このため、「一般国民に届きやすい形での公表やPR」を求める意見が出ています。その一環として藤井隆太委員(日本商工会議所社会保障専門委員会委員)は「子どもの教育課程での活用」を、池端幸彦委員(日本慢性期医療協会副会長、福井県医師会長)は「医学部教育での活用」を提案しています。
また松原謙二委員(日本医師会副会長)は「誤解が生じないような公表方法」を強く求めています。例えば生涯医療費について、「ある一時点(例えば今日現在)で、高齢者は医療費を多く使い、若者は医療費を使ってない」と考えがちで、この場合「高齢者 vs 若人」という議論に繋がりやすくなります。しかし松原委員は、「今、医療費をそれほど使っていない若者も、高齢になれば医療費を多く使うようになる」「今、医療費を多く使っている高齢者も、若い頃はそれほど医療費を使っていない」というように、「1人1人の人が生涯にどのように医療費を使うのか」というデータであることをより明確にすべきと強調しています。適切な医療保険改革を進めるために、非常に重要な視点と言えます。
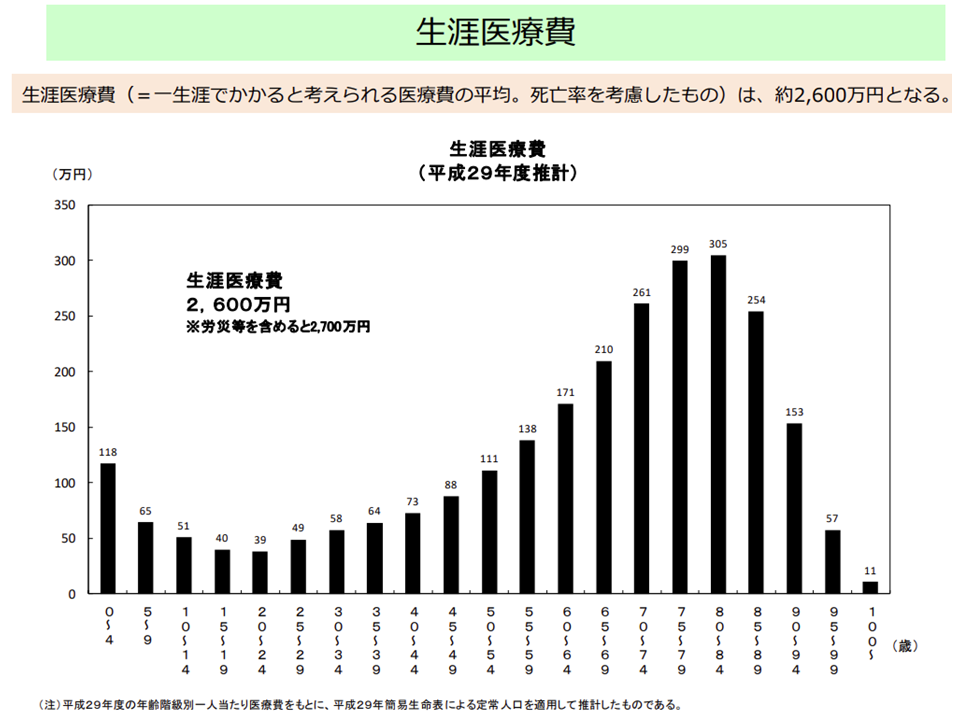
生涯医療費のデータ提供イメージ(医療保険部会5 201028)
このほか、▼男性が育児休業を取得しやすくなるような制度改正が行われ、その間、健康保険料等を免除する仕組みも設ける(ただし不適切な免除とならないような配慮を行う)▼傷病治療で職場に出勤できない場合の所得保障をする「傷病手当金」について、制度間の不公平をなくしていく▼退職後にも従前の健康保険に一定期間加入することを認める「任意継続被保険者」制度について、不合理(極めて短期間の会社勤めにもかかわらず、長期間の健康保険利用をするような事例)を解消するような見直しを行う—などの議論も行っています。
また、「能力に応じた負担を求める」との視点に立ち、「保険料は、所得だけでなく、金融資産(預金等)も勘案すべきではないか」との意見もあります。マイナンバーによって金融資産を把握し、それを保険料設定に用いてはどうか、というものです。
この点、介護保険制度では「低所得者への福祉的給付である補足給付(低所得者が施設入所した場合、室料などを福祉的に補填する仕組み)」では、真に福祉的給付が必要な人を把握するために「金融資産の勘案」がなされているものの、医療保険制度で、どのような考えに立ってこの仕組みを導入すべきかの議論がなされておらず、「今後の検討課題」に位置付けられています(さらに、金融資産の多い人は「若い頃に浪費しなかった」人であり、少ない人は「若い頃に浪費した」人であることもありうる)。
NDB等のデータを第三者提供、国や研究班以外には原則として「手数料」が発生
2019年の健康保険法等改正では、NDB(National Data Base、医療レセプトや特定健診データを格納)や介護DB(介護保険総合データベース、介護レセプトや要介護認定情報を格納)などのデータを「民間を含めた第三者に広く提供する」枠組みが設けられています(今後、難病等のデータにも拡充していく見込み、関連記事はこちら)。
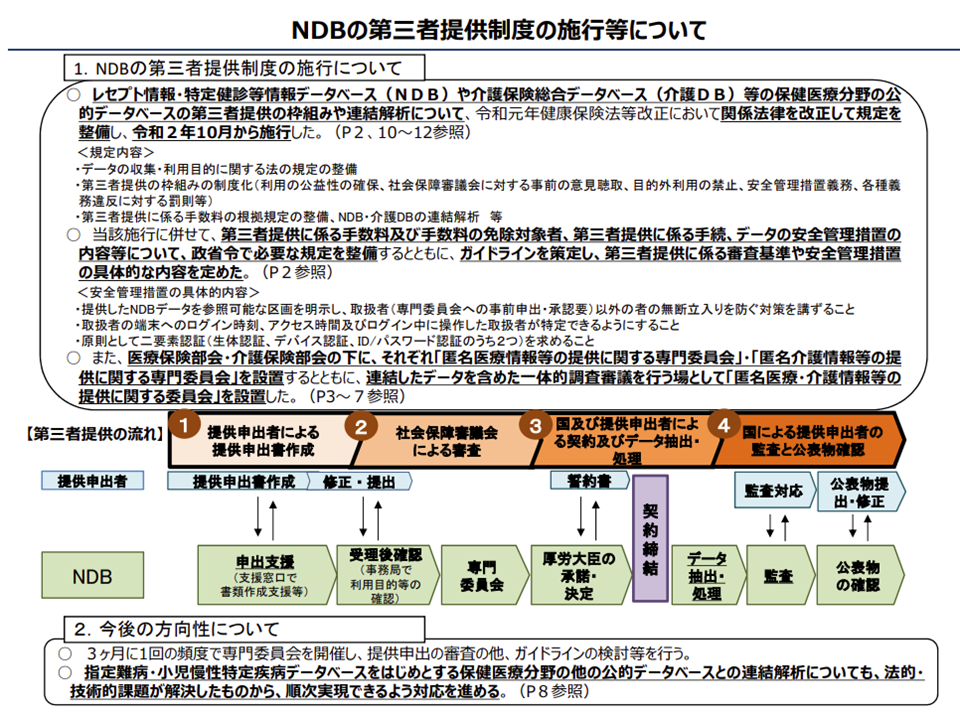
NDB第三者利用の概要(医療保険部会3 201028)
近く、第三者提供の可否審査が始まりますが、山下医療介護連携政策課長は「第三者提供に係る手数料」などについて報告を行っています。
データを広く提供することにより生じるコストについて、データの利用者にも応分の負担を求めるもので、「人件費等を踏まえた時間単位の金額」(1時間までごとにNDBは6100円、DPCデータは4250円、介護DBは5900円)に「作業(審査書類の確認やデータ抽出など)に要した時間」を乗じたものが手数料となります。
ただし、▼国の行政機関および地方公共団体▼厚生労働科学研究費の交付を受けて、当該交付対象となっている研究を行う研究グループ等▼前者から委託を受けた者―については、「公益性の高い重要な研究」となることに鑑み、手数料は「免除」されます。
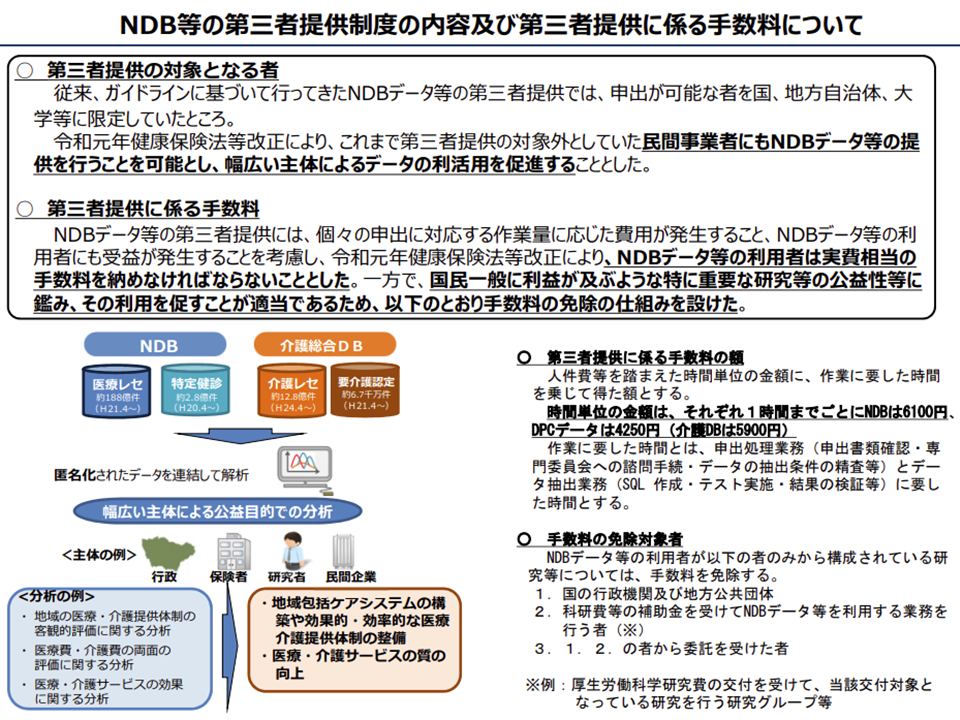
NDB第三者利用に係る手数料(医療保険部会4 201028)
【関連記事】
マイナンバーカードの保険証利用で、患者サイドにもメリット—社保審・医療保険部会(3)
不妊治療、安全性・有効性を確認し「できるだけ早期」に保険適用—社保審・医療保険部会(2)
新型コロナの影響で未就学児の医療機関受診が激減、受診日数はほぼ半減—社保審・医療保険部会(1)
オンライン資格確認で使用可能なカードリーダー、医療機関等が3機種から選択—社保審・医療保険部会
2021年からのオンライン資格確認等システム、支払基金サイトへ登録し情報収集を—社保審・医療保険部会
2021年からのオンライン資格確認、カードリーダー等端末は支払基金が一括購入し医療機関へ配付―社保審・医療保険部会
2021年3月からマイナンバーカードに「保険証機能」付与、既存保険証が使えなくなる訳ではない―社保審・医療保険部会
オンライン資格確認や支払基金支部廃止などを盛り込んだ健保法等改正案―医療保険部会
被保険者証に個人単位番号を付記し、2021年からオンラインでの医療保険資格確認を実施―医療保険部会
2020年度中に、医療保険のオンライン資格確認を本格運用開始―社保審・医療保険部会
NDB・介護DBの連結方針固まる、「公益目的研究」に限定の上、将来は民間にもデータ提供―厚労省・医療介護データ有識者会議
NDB・介護DBの連結運用に向け、審査の効率化、利用者支援充実などの方向固まる―厚労省・医療介護データ有識者会議
NDB・介護DBの連結、セキュリティ確保や高速化なども重要課題―厚労省・医療介護データ有識者会議
NDB・介護DBからデータ提供、セキュリティ確保した上でより効率的に―厚労省・医療介護データ有識者会議
NDB・介護DBの利活用を促進、両者の連結解析も可能とする枠組みを―厚労省・医療介護データ有識者会議
NDB・介護DB連結、利活用促進のためデータベース改善やサポート充実等を検討—厚労省・医療介護データ有識者会議
医療・介護等分野でのICTフル活用目指し、厚労省に推進本部を設置





