【短期滞在手術等基本料3】、下肢静脈瘤手術などは外来実施が相当数を占める―入院医療分科会(4)
2019.9.24.(火)
1泊2日の【短期滞在手術等基本料2】について、2018年5月診療分の算定実績はわずか79件にとどまっている。これは、医療現場における資源投入量・在院日数と制度設計との間に大きなミスマッチがあることが原因と考えられる。
また4泊5日の【短期滞在手術等基本料3】について、一部の術式では相当程度「外来」で実施されている。こうした点を2020年度の次期診療報酬に向けてどう考えていくべきか―。
9月19日に開催された診療報酬調査専門組織「入院医療等の調査・評価分科会」(以下、入院医療分科会)で、こういった議論も行われています(関連記事はこちらとこちら)。

9月19日に開催された、「令和元年度 第7回 診療報酬調査専門組織 入院医療等の調査・評価分科会」
「短期滞在手術等基本料2の想定」<「医療現場の実態」をどう考えるべきか
A400【短期滞在手術等基本料】には、(1)日帰り手術の【短期滞在手術等基本料1】(2)1泊2日の【短期滞在手術等基本料2】(3)4泊5日までの【短期滞在手術等基本料3】―の3種類があります。
このうち(1)の【短期滞在手術等基本料1】(日帰り)と(2)の【短期滞在手術等基本料2】(1泊2日)については、米国等でデイサージャリーが広く行われている点を踏まえ、我が国でも「医療の質向上」「医療の効率化」を目指すべきとの考えの下に、2000年度の診療報酬改定で導入された包括評価項目です。対象手術は診療報酬点数表で決まっており、医療機関が【短期滞在手術等基本料】とするか(つまり包括評価とするか)、出来高算定とするかを選択できます。
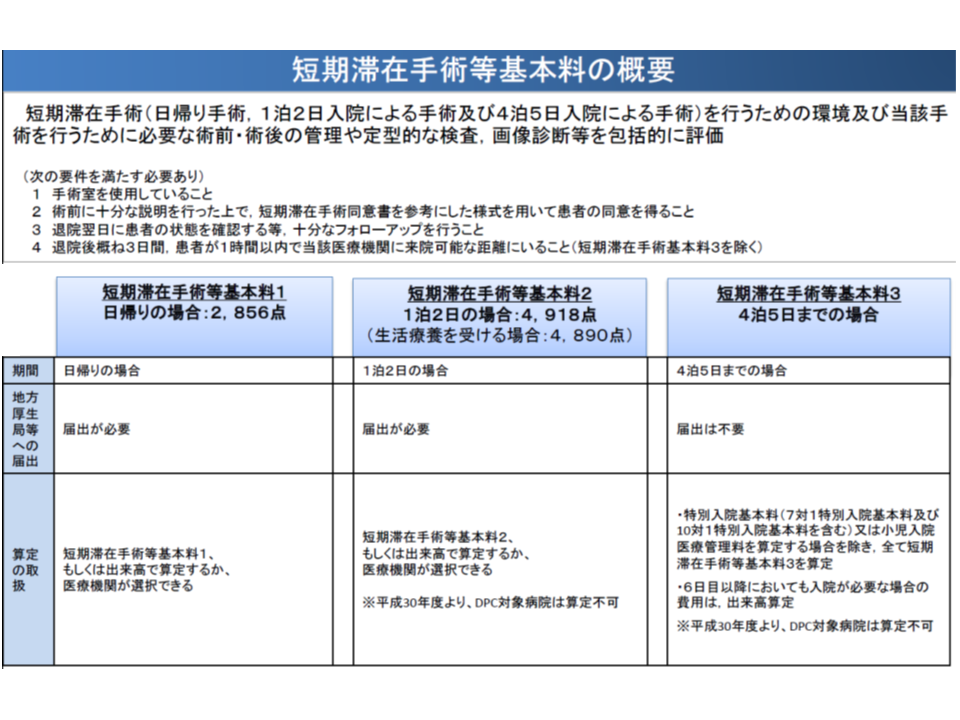

この点、導入から20年近くが経過し、どのような状況になっているのかを厚生労働省が調査・分析したところ、次のような状況が浮かび上がってきました。
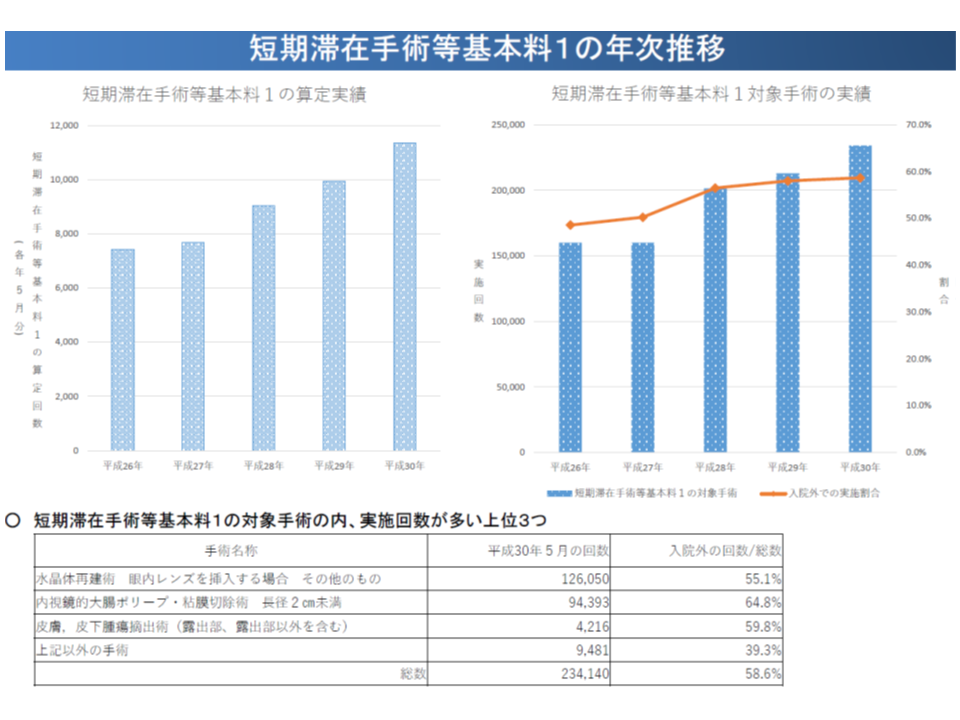
【短期滞在手術等基本料1】(日帰り)
▽対象手術のうち【短期滞在手術等基本料1】算定の割合は1.4%(82万948件中1万1335件)だが算定回数は増加傾向にある
▽2014年以降を見ると、対象手術の多くで外来での実施率が上昇している
【短期滞在手術等基本料2】(1泊2日)
▽対象手術の実施回数は増加しているにもかかわらず【短期滞在手術等基本料2】での実施は減少し、2018年5月診療分の算定回数はわずか79回
▽すべての対象手術において、平均在院日数は「2日」(1泊2日)を大きく上回っている
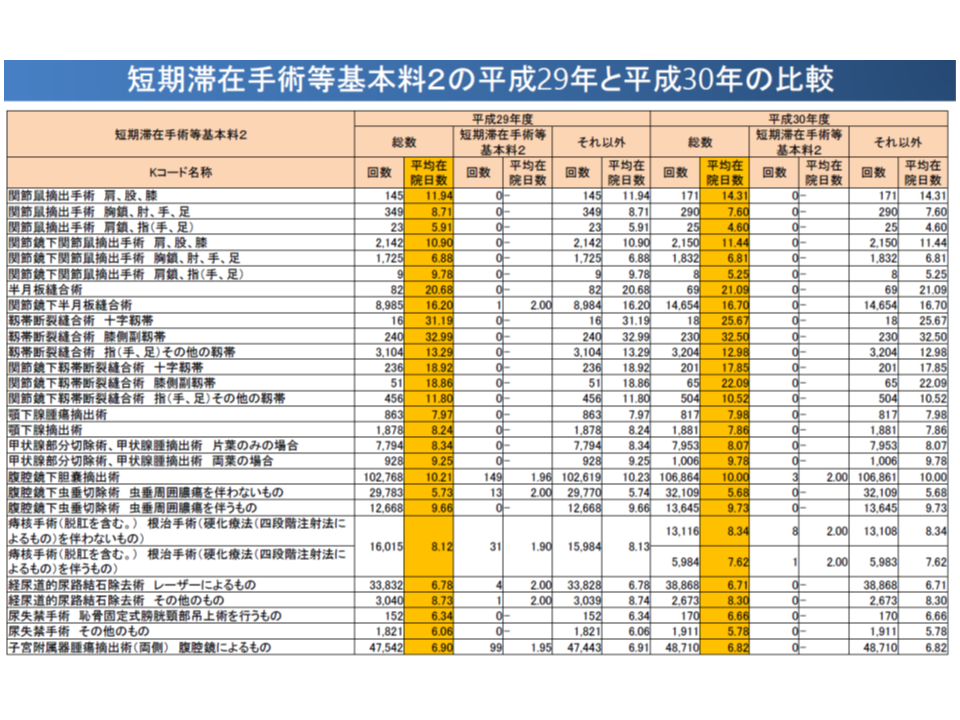
入院医療分科会で特に注目されたのは【短期滞在手術等基本料2】(1泊2日)の算定回数の少なさ(1か月に79回)です。医療の実態と点数等設定との間に大きな乖離があることがその理由と考えられます。2000年度の【短期滞在手術等基本料2】導入時には、「当該手術については1泊2日で行えるのではないか」との想定のもとに、実際の入院期間や資源投入量などを十分に勘案せずに点数・入院期間が設定されました。しかし、医療現場ではそれをはるかに超える資源投入をしなければならず、「【短期滞在手術等基本料2】を選択するメリットがほとんどない」と考えていると見られるのです(たまたま1泊2日で収まり、出来高よりも包括点数のほうが高いケースでのみ算定していると考えられる)。
このため委員からは「少なくとも【短期滞在手術等基本料2】は、その役割を終えたと考えられる」(井原裕宣委員:社会保険診療報酬支払基金医科専門役)、「対象手術の見直しなど、現実に沿った設計へと見直すべき」(牧野憲一委員:日本病院会常任理事・旭川赤十字病院院長)などの意見が出ています。
また【短期滞在手術等基本料1】について、山本修一分科会長代理(千葉大学医学部附属病院長)は「外来実施が進んできているが、総収入で見ると、外来よりも入院のほうが高く、外来移行へのインセンティブが十分でない。医師としての感覚では、日帰りをさらに増やせると感じる」とコメントしています。
下肢静脈瘤手術などは7割程度が外来実施、患者の状態などを詳しく見る必要あり
一方、【短期滞在手術等基本料3】は、標準的な治療方法が確立され入院期間・費用に大きなバラつきのない術式を対象に(つまり医療現場の実態を踏まえて)、4泊5日までの入院医療を包括評価するもので、2014年度の診療報酬で「全包括」(すべての診療報酬を包括評価する)の点数となりました。その後、包括評価の一部見直し(人工透析患者については当該部分を別途請求することを認めるなど)、対象術式の見直しなどが行われています。医療機関が「出来高と選択する」ことはできず、4泊5日までの症例は【短期滞在手術等基本料3】を選択しなければなりません。もっとも、DPC病院においては【短期滞在手術等基本料3】が適用されず、DPC制度の中で報酬算定を行います。
この点について厚労省の分析では、次のような状況が分かってきました。
▽平均在院日数が5日を大きく超えるもの(終夜睡眠ポリグラフィー)もあれば、5日程度のもの(ガンマナイフによる定位放射線治療など)、2日程度のもの(腹腔鏡下鼠径ヘルニア手術など)もある
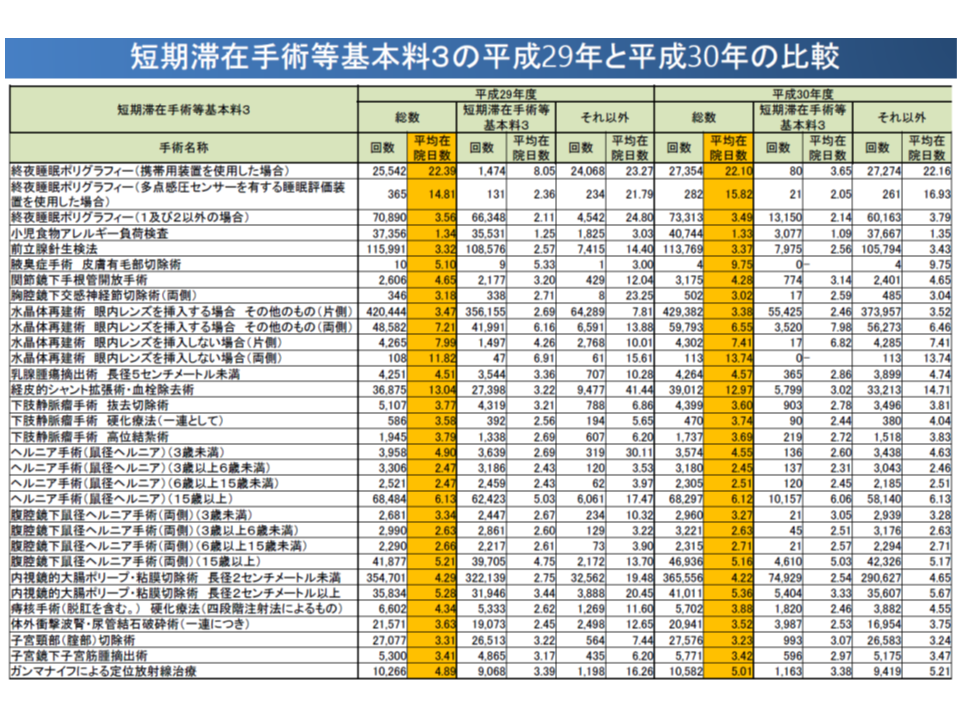
▽【短期滞在手術等基本料3】の対象手術の中には、入院外で実施される割合が高いものがある(下肢静脈瘤手術、経皮的シャント拡張術・血栓除去術、小児科食物アレルギー負荷検査など)。また外来での実施率が高くない手術についても、外来で実施することができる症例が存在している可能性がある
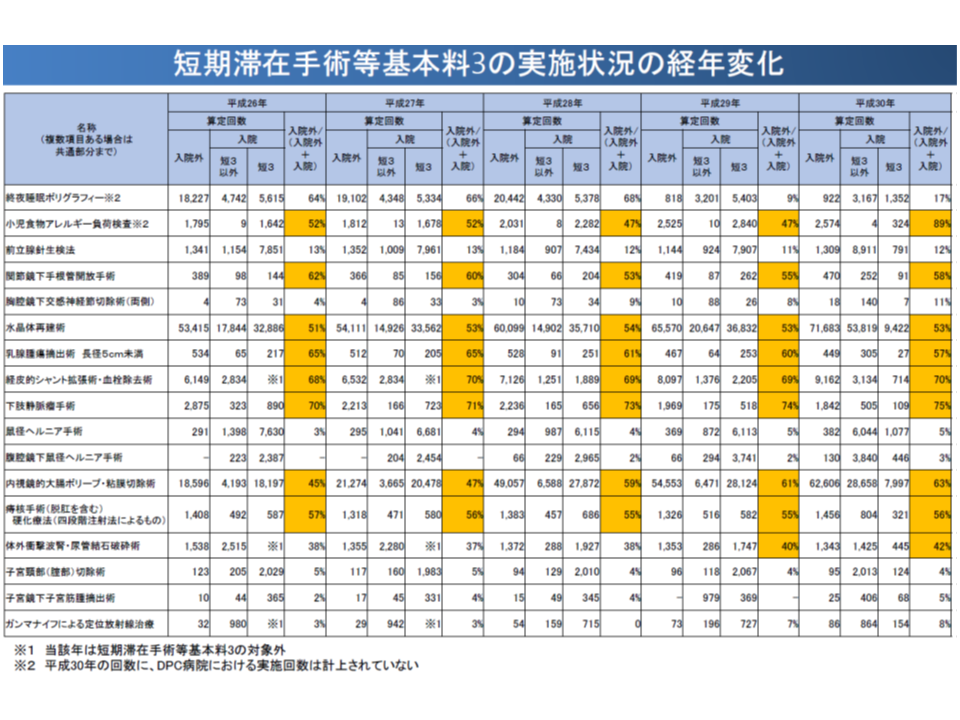
包括点数ゆえ、経営的には「在院日数を極力短くする。さらに言えば外来で対応する」ことで利益を確保することが可能とることから、一部手術については「外来」対応が進んでいると考えられます。この状況からは「例えば下肢静脈瘤手術など、外来での実施が多いものは、例えば【短期滞在手術等基本料1】へ移行する」ことなどが考えられそうです。
ただし牧野委員や山本分科会長代理、石川広己委員(日本医師会常任理事)らは、「外来症例の多くは診療所(クリニック)で実施されていると考えられる、診療所で対応できない合併症のある患者や高齢患者などが病院に紹介され、病院では比較的、長期間の入院となる。そういたバイアスを考慮する必要がある」と指摘し、より詳しいデータに基づいた慎重な検討が必要であるとの考えを示しています。
もっとも、「外来実施を進め【短期滞在手術等基本料3】から【短期滞在手術等基本料1】へ移行してしまうのであれば、外来実施はほどほどにしておこう」と医療現場が考えることも予想されます。患者のQOLや生活を考慮すれば、在院日数は短いに越したことはなく(極論すれば外来で済ませてほしい)、外来化にストップがかかることは好ましいとは言えません。
またグローバルヘルスコンサルティング・ジャパンの湯原淳平シニアマネジャーは、「現在の【短期滞在手術等基本料3】の設計では、よほど稼働率が高く、かつ手術待ち患者が多い病院でない限り外来での手術実施では利益が少なくなってしまい、本来は外来で実施できるところ、あえて1泊させている疾患もある。むしろ、【短期滞在手術等基本料3】があるがために、手術の入院から外来への移行が阻害されている部分もある」と指摘。さらに「入院と外来で別個に評価する手法には限界がある。例えば【短期滞在手術等基本料1】をさらに進め、外来も含めて包括評価すような診療報酬の仕組みを考えるべきではないか」との考えを示しています。
上述した【短期滞在手術等基本料1】の外来化の動きも十分に踏まえた検討を行う必要があるでしょう。
今後もさらなるデータ分析を行い、2020年度の次期診療報酬改定では【短期滞在手術等基本料】について大きな見直しを検討する可能性があります。

【関連記事】
診療データ提出を小規模病院にも義務化し、急性期病棟にも要介護情報等提出を求めてはどうか―入院医療分科会(3)
資源投入量が少なく・在院日数も短いDPC病院、DPC制度を歪めている可能性―入院医療分科会(2)
看護必要度の「A1・B3のみ」等、急性期入院医療の評価指標として妥当か―入院医療分科会(1)
回復期リハ病棟でのFIM評価、療養病棟での中心静脈栄養実施、適切に行われているか検証を―入院医療分科会(2)
入院で実施されていない「免疫抑制剤の内服」「膀胱脱手術」など、看護必要度の評価対象から除くべきか―入院医療分科会(1)
回復期リハビリ病棟から退棟後の医療提供、どのように評価し推進すべきか―入院医療分科会(3)
地域包括ケア病棟の実績評価要件、在宅医療提供の内容に大きな偏り―入院医療分科会(2)
点数が「DPC<地域包括ケア」時点にDPC病棟からの転棟が集中、健全なのか―入院医療分科会(1)
療養病棟に入院する医療区分3の患者、退院患者の8割弱が「死亡」退院―入院医療分科会(2)
入退院支援加算1の「病棟への入退院支援スタッフ配置」要件、緩和すべきか―入院医療分科会(1)
介護医療院の整備など進め、患者・家族の「退院後の介護不安」解消を図るべき―入院医療分科会(2)
急性期一般1では小規模病院ほど認知症入院患者が多いが、看護必要度への影響は―入院医療分科会(1)
看護必要度IとIIとで重症患者割合に大きな乖離、要因を詳しく分析せよ―中医協・基本小委
自院の急性期患者の転棟先として、地域包括ケア病棟を選択することは「問題」なのか―入院医療分科会(2)
7対1から急性期2・3への移行は3%強にとどまる、看護必要度IIの採用は2割弱―入院医療分科会(1)
2020年度改定、入院医療では「救急」や「認知症対策」なども重要論点に—入院医療分科会(2)
DPC対象病院の要件を見直すべきか、入院日数やDPC病床割合などに着目して検討―入院医療分科会(1)
2018年度改定で新設された【急性期一般入院料1】を選択する理由はどこにあるのか―入院医療分科会
2020年度の次期診療報酬改定に向け、急性期一般入院料や看護必要度などを調査―入院医療分科会
回復期リハ5・6、療養病棟の「データ提出」、新たな経過措置を設定―厚労省
データ提出必要病床が200床未満の回復期リハ5・6と療養、2018年度中のデータ提出加算届出は不要―厚労省
回復期リハや療養病棟のデータ提出、病棟の構成等に応じた新たな経過措置―中医協総会(1)
DPCデータの提出義務、回復期リハ病棟や療養病棟へも拡大か―入院医療分科会(1)
リンパ浮腫指導管理料等、2020年度改定に向け「算定対象の拡大」を検討―中医協総会(2)
入院患者のポリファーマシー対策、減薬の成果だけでなく、減薬に向けた取り組みも評価してはどうか―中医協総会(1)
かかりつけ医機能を評価する【機能強化加算】、要件を厳格化すべきか―中医協総会
小規模な急性期一般1で認知症患者が多い背景、回復期リハの実績評価の妥当性など検討を―中医協・基本小委
2020年度診療報酬改定に向けた議論整理、地域医療構想の実現・働き方改革・オンライン診療などで意見対立―中医協総会
スタッフの8割以上が理学療法士の訪問看護ステーション、健全な姿なのか―中医協総会
2040年にかけて人口が70%減少する地域も、医療提供体制の再構築に向け診療報酬で何ができるのか―中医協総会
CT・MRIの共同利用、医療被曝防止に向けたガイドライン活用などを診療報酬でどう進めるか―中医協総会(2)
ポリファーマシー対策を診療報酬でどう進めるか、フォーミュラリの報酬評価には慎重意見―中医協総会(1)
新規の医療技術、安全性・有効性のエビデンス構築を診療報酬で促し、適切な評価につなげよ―中医協総会(2)
オンライン診療、「有効性・安全性のエビデンス」に基づき算定要件などを議論―中医協総会(1)
医師の働き方改革、入院基本料や加算の引き上げなどで対応すべきか―中医協総会(2)
がんゲノム医療の推進に向け、遺伝子パネル検査を6月から保険収載―中医協総会(1)
外来医療の機能分化に向け、「紹介状なし患者の定額負担」「かかりつけ医機能の評価」など議論―中医協総会(2)
画期的な白血病治療薬「キムリア」を保険収載、薬価は3349万円―中医協総会(1)
高齢者へのフレイル・認知症・ポリファーマシ―対策、診療報酬でどうサポートすべきか―中医協総会(3)
診療報酬で生活習慣病の重症化予防、治療と仕事の両立をどう進めていくか―中医協総会(2)
遺伝子パネル検査の保険収載に向けた検討進む、C-CATへのデータ提出等を検査料の算定要件に―中医協総会(1)
「院内助産」「外来での妊産婦対応」を診療報酬でどう支援していくべきか―中医協総会(2)
2020年度改定論議スタート、小児疾患の特性踏まえた診療報酬体系になっているか―中医協総会(1)
2020年度診療報酬改定に向け、「医師働き方改革」等のテーマ別や患者の年代別に課題を議論―中医協総会
東日本大震災を受けた診療報酬の被災地特例、福島では継続するが、宮城・岩手は最長2021年3月で終了―中医協総会(2)
要介護高齢者への維持期「疾患別リハ料」は2019年3月末で終了、介護保険への移行完了―中医協総会(1)
妊産婦の診療に積極的な医師、適切な要件下で診療報酬での評価に期待―妊産婦保健医療検討会
【2018年度診療報酬改定答申・速報6】がん治療と仕事の両立目指し、治療医と産業医の連携を診療報酬で評価
【2018年度診療報酬改定答申・速報5】在総管と施設総管、通院困難患者への医学管理を上乗せ評価
【2018年度診療報酬改定答申・速報4】医療従事者の負担軽減に向け、医師事務作業補助体制加算を50点引き上げ
【2018年度診療報酬改定答申・速報3】かかりつけ機能持つ医療機関、初診時に80点を加算
【2018年度診療報酬改定答申・速報2】入院サポートセンター等による支援、200点の【入院時支援加算】で評価
【2018年度診療報酬改定答申・速報1】7対1と10対1の中間の入院料、1561点と1491点に設定




