急性期入院の評価指標、看護必要度に加え「救急搬送や手術の件数」「ICU設置」等を組み合わせてはどうか―入院医療分科会(1)
2021.6.30.(水)
2022年度の次期診療報酬改定に向け、急性期入院医療の評価指標について、現在の「重症度、医療・看護必要度」に加え、別の例えば「救急搬送件数」「手術実施」「ICUとの連携」などを組み合わせることも検討に値するのではないか。検討に当たっては、「診療の内容」や「患者像」を慎重に分析・検討していく必要がある―。
6月30日に開催された診療報酬調査専門組織「入院医療等の調査・評価分科会」(入院医療分科会)で、こういった議論が行われました。
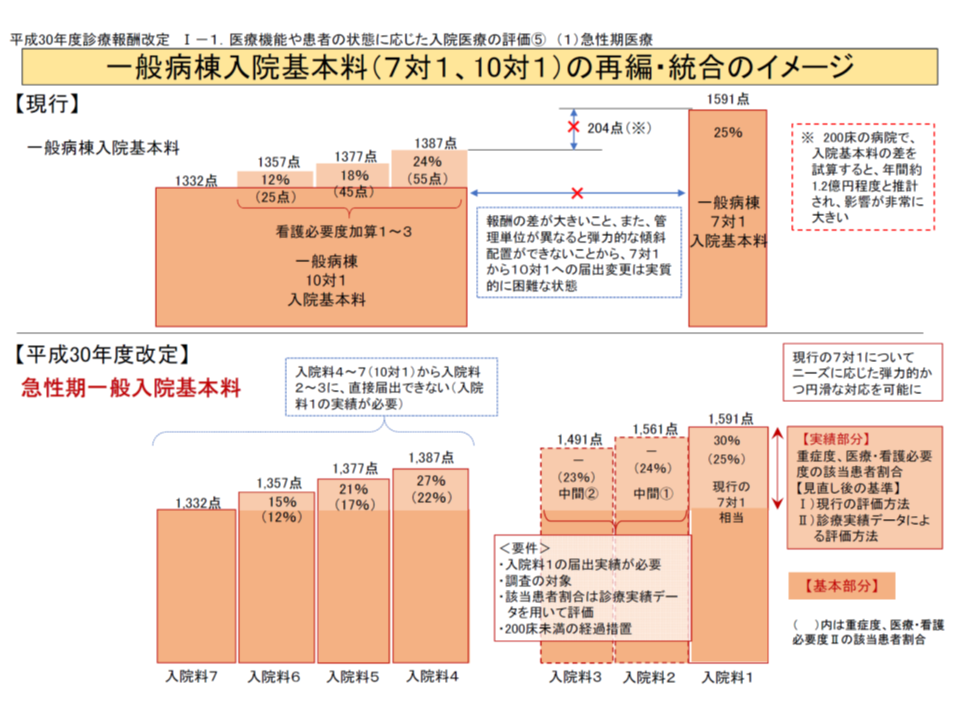
従前の「7対1」に相当する【急性期一般入院料1】については、「重症度、医療・看護必要度」の見直し(項目の見直し、基準値の引き上げなど)によって、いわば「絞り込み」が進められてきています。2022年度の次期診療報酬改定からは、ここに「新たな評価指標」(例えば救急医療や手術実績など)をも組み合わせていく可能性もありそうです。なお「重症度、医療・看護必要度」に関する議論は別稿で報じます。
優れた急性期病院を評価する【総合入院体制加算】、すでに複数指標を組み合わせた評価
急性期入院医療については、かねてから「ベッド数が多すぎ、ベッドを埋めるために『急性期入院医療の必要性が乏しい患者』を受け入れているのではないか」との指摘があります。これは、新型コロナウイルス感染症が蔓延する中で問題視される「医療資源の散財」や、医療費の高騰にもつながっています。
そこで、「急性期入院医療の評価指標」を設定し、「真に急性期入院医療が必要な患者」を受け入れている病院についてのみ、急性期の診療報酬(例えば【急性期一般入院料1】など)を取得することを認めているのです。
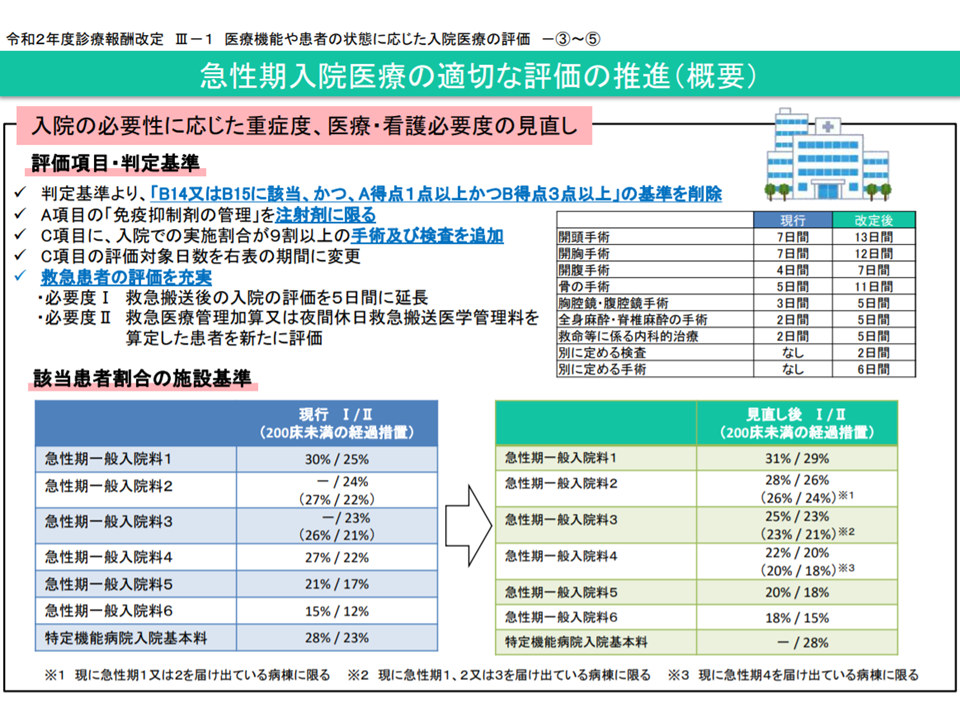
現在、「急性期入院料の評価指標」としては、主に「重症度、医療・看護必要度」(以下、看護必要度)が用いられており、診療報酬改定の都度に「より適正に『急性期入院医療が必要な状態の患者』を抽出できる」ような見直しが行われています(関連記事はこちらとこちら)。
看護必要度の見直し概要1(2020年度改定告示・通知(1)2 200305)

看護必要度の見直し概要2(2020年度改定告示・通知(1)2 200305)
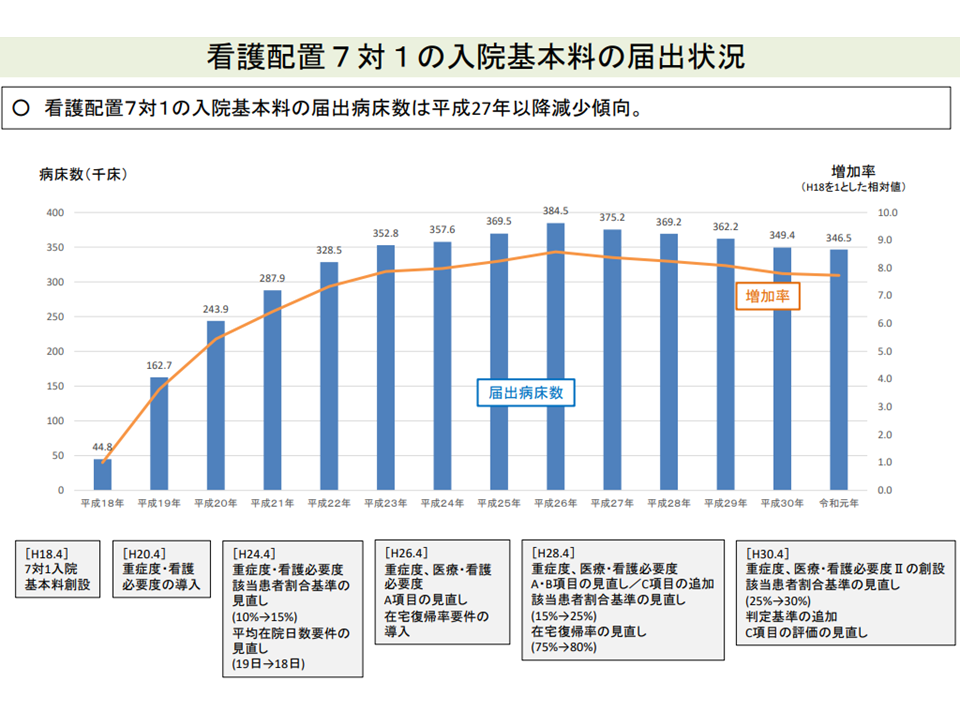
もちろん成果も出ており、「7対1」(急性期一般入院料1を含む)のベッド数は減少傾向にあります(ピーク時の2014年度から、2019年度にかけて約3万8000床の減少)。
7対1・急性期一般1のベッド数はピーク時に比べて減少してきている(入院医療分科会(1)1 210630)
ただし、こうした「看護必要度による急性期病棟・病床の絞り込み」には限界があるとの指摘もあります。例えば、看護必要度のA項目(モニタリング及び処置等)では、「患者に実施する」ことが評価され、「必要性が低い患者にも、当該処置を施す」ことで評価点を獲得できるケースがあるのです。このため、従前より「急性期入院医療を評価する指標」の研究・検討が継続されてきています。
厚生労働省は、6月30日の入院医療分科会に「救急医療や手術等の実施や高度急性期医療機能との連携も含め、急性期医療に係る評価の方法等をどのように考えるか」という論点を提示しました。議論の行方によっては、「新たな評価指標」を組み合わせて急性期病棟・病床の評価を行うことを検討することになるかもしれません。指標としては、急性期入院医療で必要となる「救急医療や手術などの実施」「高度急性期医療機能(ICU等)との連携」などが例示されています。
例えば、救急医療に関して「救急搬送件数」を入院基本料別に見てみると、急性期一般1病院では、急性期一般2-7病院などと比べて多く、特定機能病院に近い受け入れ実績があります。病床規模別に見ると、当然の結果とも言えますが「規模が大きいほど、救急搬送件数が多くなる」傾向のあることも分かりました。より詳しく見ていくと「救急搬送患者を非常に多く受け入れる病院」から「救急搬送患者をあまり受け入れない病院」までグラデーションがあると想定され、前者は「急性期入院医療を提供する病院として相応しい」との評価に向けた検討が行われるかもしれません。
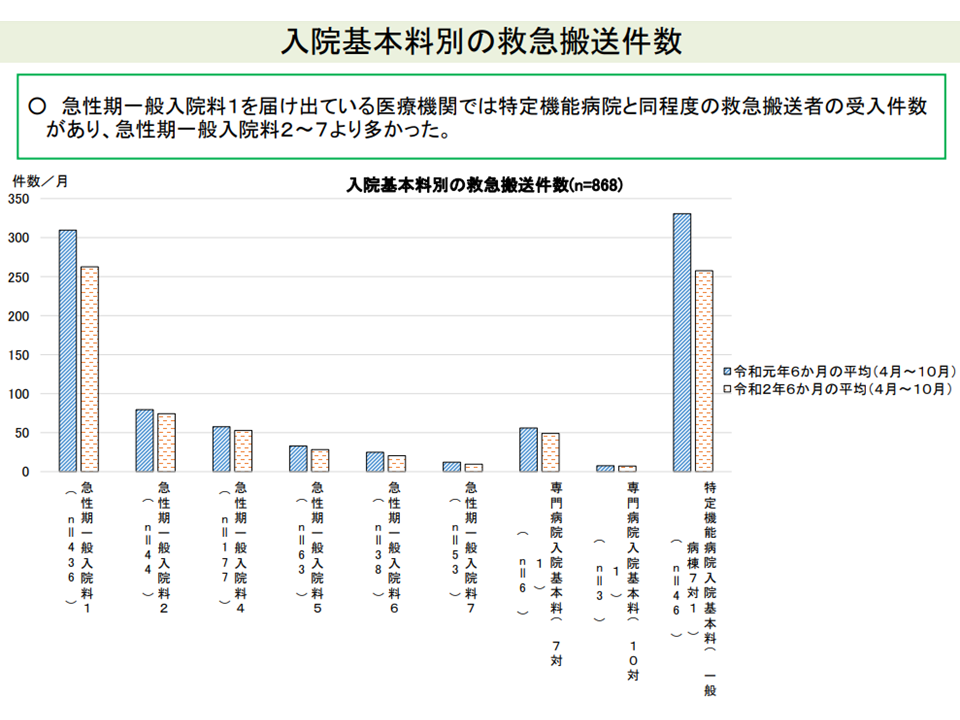
急性期一般1・急性期一般2-4・特定機能では、救急搬送受け入れ件数に差がある(その2)(入院医療分科会(1)2 210630)
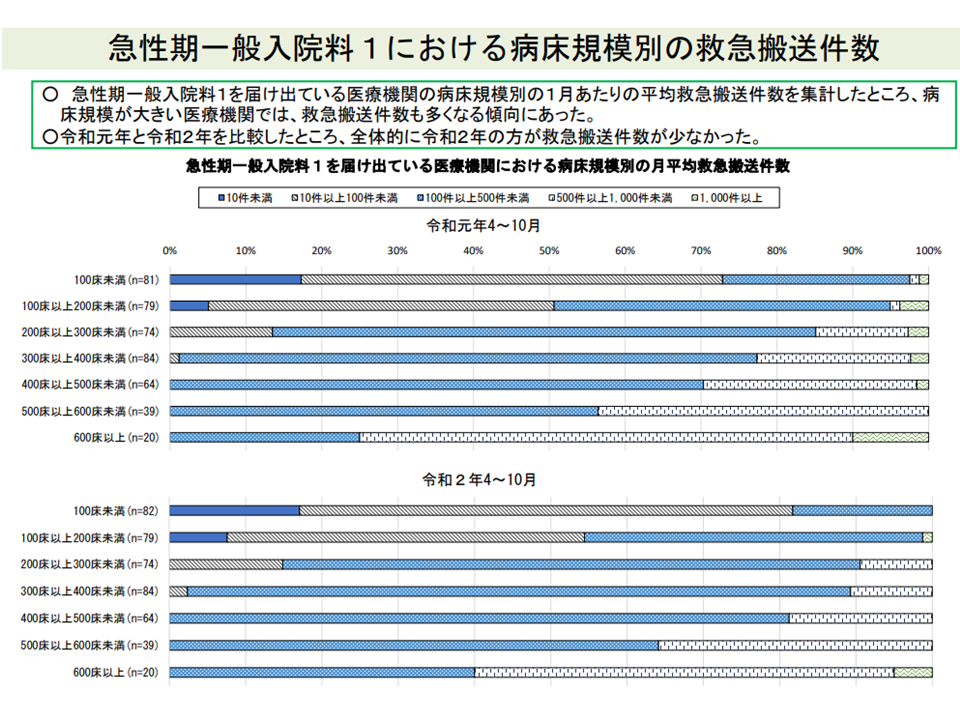
大規模な急性期一般1ほど、救急搬送件数が多い傾向にある(その2)(入院医療分科会(1)3 210630)
また手術について入院基本料別に見ると、やはり▼急性期一般1▼特定機能▼急性期一般2―7—とで異なる(特定機能>急性期一般1>急性期一般2ほか)状況にあります。また同じ急性期一般1の中でも「手術の実施状況」には差があることが推測されます。
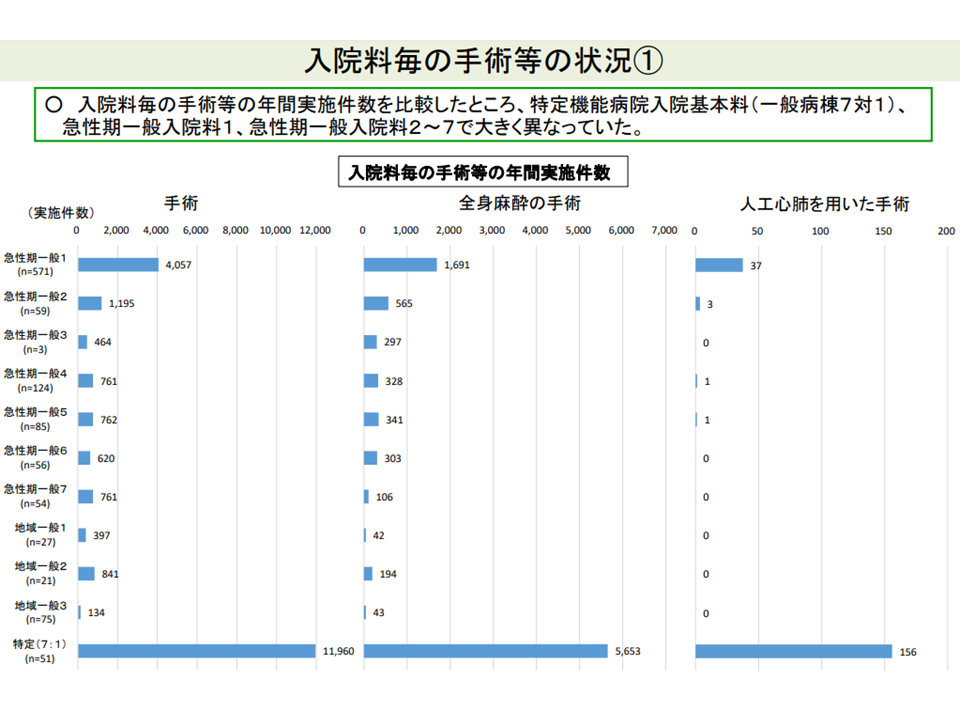
急性期一般1・急性期一般2-4・特定機能では、手術の実施状況に差がある(その1)(入院医療分科会(1)4 210630)
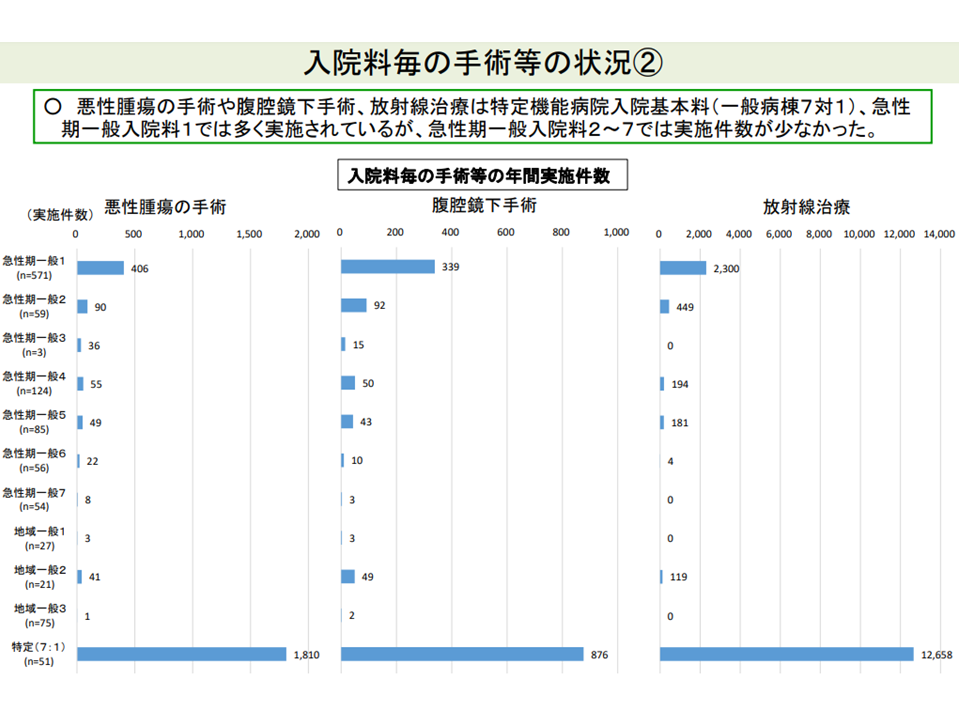
急性期一般1・急性期一般2-4・特定機能では、手術の実施状況に差がある(その2)(入院医療分科会(1)5 210630)
さらに、急性期一般1病院のうち「ICUなど」を設置している病院では、そうでない病院と比べて、「救急搬送受け入れ件数も多い」「1床当たりの年間手術件数も多い」「放射線療法、化学療法、分娩の実施件数が多い」傾向にあることもわかりました。ICU等を設置する病院では、より「急性期医療を提供する度合い」が高く、急性期入院医療提供病院として高い評価を行うことが相応しいと考えられそうです。
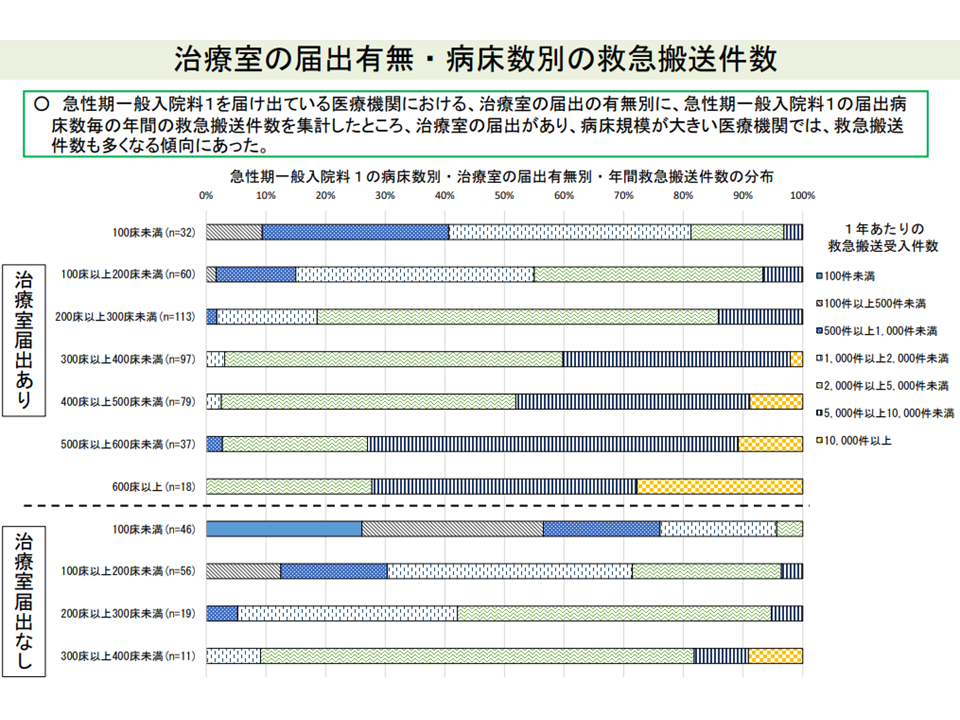
ICU等設置する急性期一般1病院では、救急搬送件数が多い傾向にある(入院医療分科会(1)6 210630)
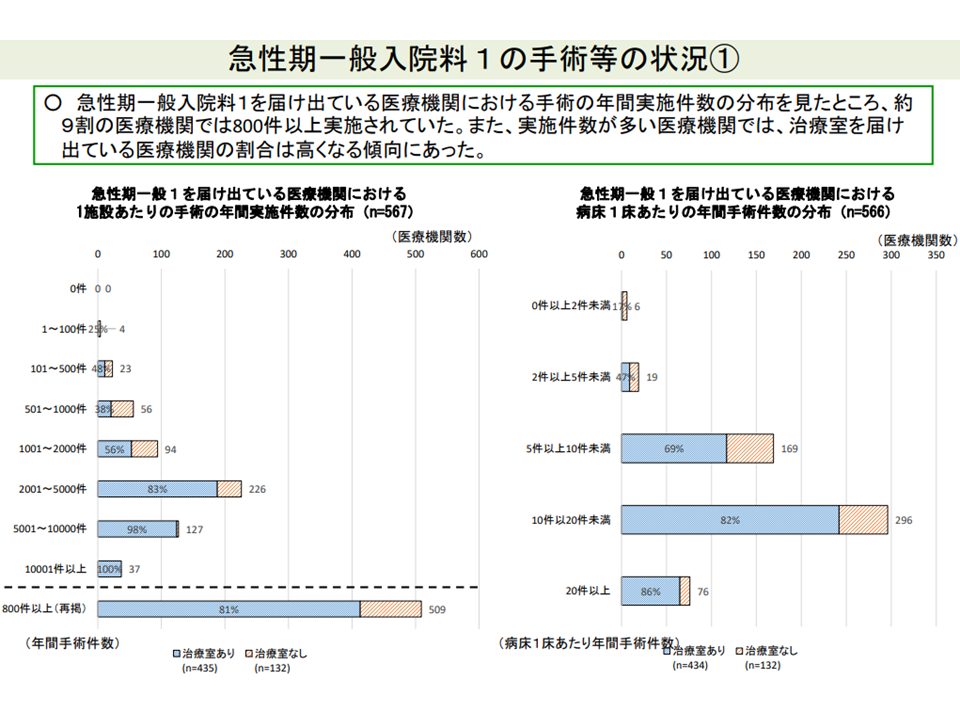
ICU等設置する急性期一般1病院では、手術件数が多い傾向にある(入院医療分科会(1)7 210630)
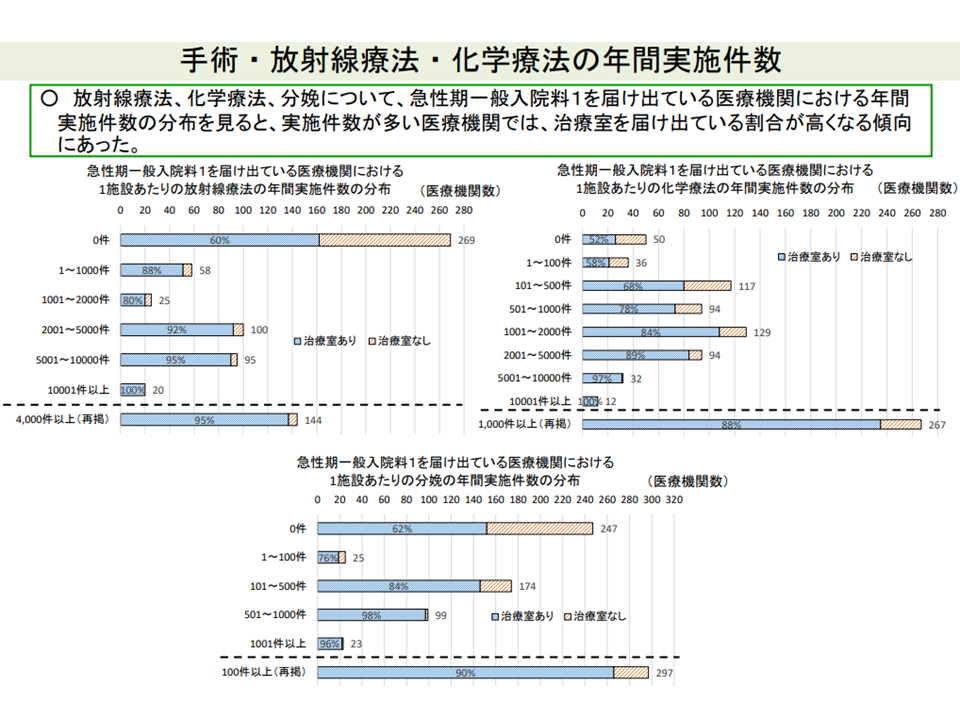
ICU等設置する急性期一般1病院では、化学療法や分娩実施件数が多い傾向にある(入院医療分科会(1)8 210630)
ここで、「入院基本料」と「ICU等のユニット設置状況」との関係を見ると、▼特定機能病院では、必ず何らかのユニットを設置している▼急性期一般1では、7割強が何らかのユニットを設置している(ICUやHCUが比較的多い)▼急性期2-7では、ユニット設置は極めて限定的である―ことが分かりました。高度な急性期医療を提供する特定機能病院・急性期一般1病院では、やはり高度な体制を敷いていると言えます。
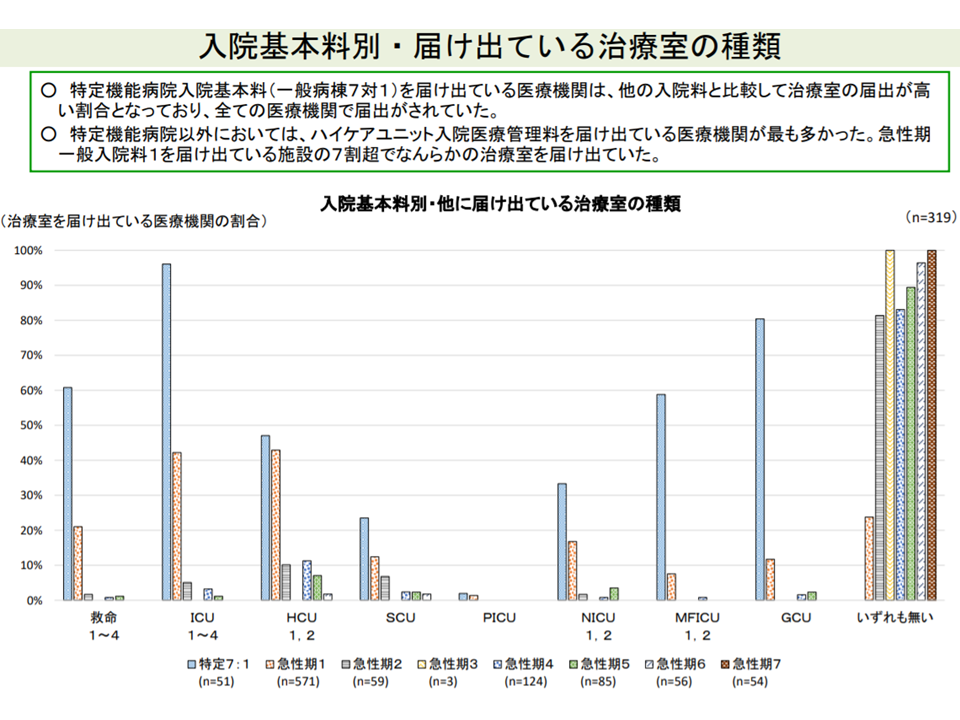
特定機能病院ではすべて、急性期一般1病院では7割強が何らかのユニット(ICUなど)を設置しているが、急性期2-7では設定は極めて限定的である(入院医療分科会(1)10 210630)
急性期一般1病院の中にも、「本気で急性期を目指す」病院と「医療従事者確保だけを考える」病院とある
今般、2022年度の次期診療報酬改定に向けて、「ICU等のユニット設置」などの【体制】と、「救急搬送患者受け入れ件数」や「手術件数」などの【実績】に着目して、さらなる「急性期入院医療の組み換え」を検討する方向が見え隠れしている、と考えられるかもしれません。
この点、A200【総合入院体制加算】では、まさに「看護必要度」や「診療実績」(がん手術やがん化学療法、放射線治療、分娩、救急搬送件数)といった「急性期入院医療を評価する指標」を複数組み合わせて評価を行っています。総合入院体制加算は、いわば「特定機能病院並みの医療提供を行う一般急性期病院(すなわち一般の急性期病院の最高峰)を評価する」加算と言え、この加算の評価体系を参考にして、急性期一般病棟全般の評価指標・評価基準を設ける(最高峰を評価する指標を踏まえて、他の病院の評価手法を考える)ことには強い合理性があると考えられます(関連記事はこちら)。

総合入院体制加算の施設基準、すでに看護必要度、手術件数、救急搬送受け入れ件数などを組み合わせた評価が行われている(入院医療分科会(1)9 210630)
この点について山本修一委員(地域医療機能推進機構理事)は、「急性期入院医療の評価軸として何が適切であるか」という議論の重要性を強調しています。この点、入院医療分科会の下部組織である「診療情報・指標等作業グループ」において「急性期入院医療を評価する指標の在り方」の研究・検討が進んでおり、そこでの研究成果も踏まえた積極的な議論が行われることが期待されます。
関連して山本委員は200-300床規模の「中小規模とは言えない」病院において、急性期一般1を届け出ながら、いずれのユニットをも設置していない病院が少なからずある点に言及。「ユニットを設置している病院」と「ユニットを設置していない病院」とで、診療実績や患者像にどういった違いがあるのかを分析する必要があるとも提案しました。山本委員は「本気で急性期入院医療に取り組むために急性期一般1を届け出ている病院」と「医師や看護師を確保するためだけに急性期一般1を届け出ている病院」(7対1でなければ医療従事者が集まらない)とがあると踏み込んだ指摘も行っています。後者は、いわゆる「なっちゃって急性期」と呼ばれる病院と見ることもでき、こうした病院には厳しいメスが入る可能性もあります。
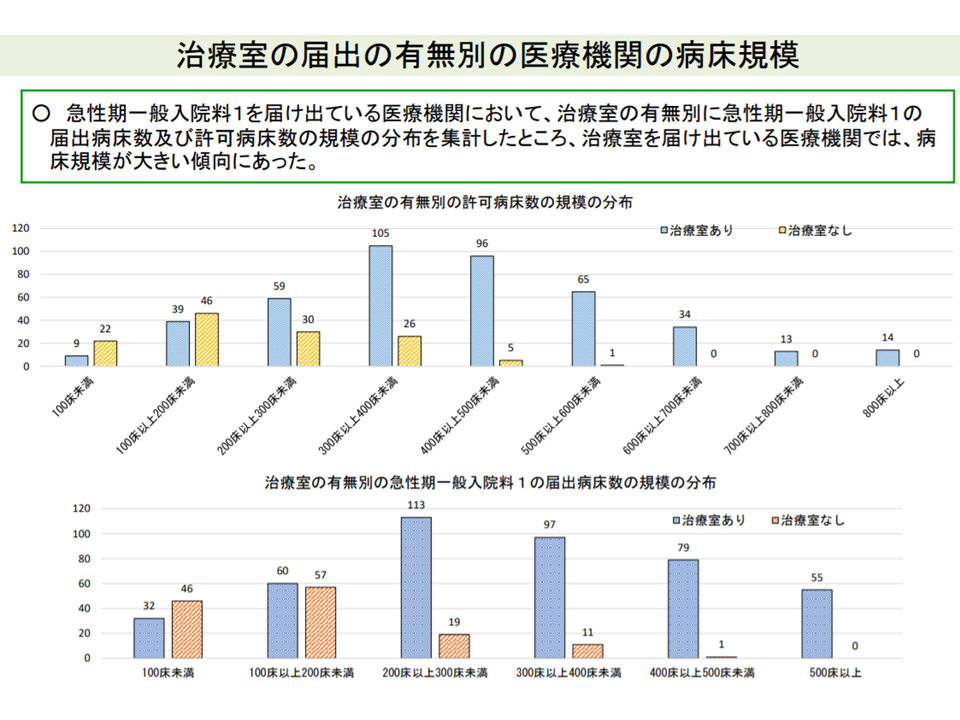
大規模な病院ほどユニット(ICUなど)を設置しているが、200床台・300床台の急性期一般1病院でもユニット未設置病院がある(入院医療分科会(1)11 210630)
ただし、中野惠委員(健康保険組合連合会参与)は「ユニット等の設置のみならず、そこで提供されている医療の内容を重視する必要がある」と、また山本委員も「診療内容や地域性(競合する急性期病院があるのか、当該病院で急性期から慢性期まで幅広く見ているのかなども含めて)をしっかり見ていく必要がある」との考えを示しています。たしかに「ICU等の設置=急性期」と単純に考えたのでは、「急性期一般1取得のためにICUを設置しよう」と本末転倒な動きも生じかねません。こうした点をも加味した慎重な分析が厚労省で今後進められます。
なお猪口雄二委員(日本医師会副会長)や津留英智委員(全日本病院協会常任理事)らは「中小規模病院でも、工夫して高度急性期医療を行っているところも少なくない。新型コロナウイルス感染症の重症患者を受け入れている中小病院もある」ことを強調しており、大病院有利な指標となることを早くも牽制しています。例えば、診療実績について「手術件数」(実数)や「救急搬送受け入れ件数」(実数)が指標となった場合、どうしても「中小病院に不利」になりがちです。規模に左右されず「実際に提供している機能」に着目した検討を両委員は求めていくと思われます。
今後の入院医療分科会での分析、それを踏まえた中央社会保険医療協議会での議論に要注目です。
【関連記事】
2022年度診療報酬改定に向け「入院医療改革」で早くも舌戦、「看護必要度」などどう考えるか―中医協総会
大病院の地ケアでpost acute受入特化は是正されているか、回リハ病棟で効果的リハ提供進む―入院医療分科会(3)
適切なDPC制度に向け、著しく「医療資源投入量が少ない」「自院の他病棟への転棟が多い」病院からヒアリング―入院医療分科会(2)
看護必要度II病院で重症患者割合が増、コロナ対応病院よりも「未対応」病院で重症患者割合増が顕著―入院医療分科会(1)
2022年度診療報酬改定に向け、2021年6月・20年6月・19年6月の損益状況調査し「最新動向」把握―中医協総会(1)
2022年度診療報酬改定論議、コロナ感染症の影響など見据え7・8月に論点整理―中医協総会(1)
大病院の受診時定額負担、とりわけ「再診」で思うように進まず―中医協総会(3)
看護必要度IIが看護職の負担軽減に効果的、【地域医療体制確保加算】は大病院で取得進む―中医協総会(2)
後発医薬品の信頼回復が急務、「後発品業界の再編」検討する時期―中医協総会(1)
大病院の受診時定額負担、とりわけ「再診」で思うように進まず―中医協総会(3)
コロナ重症者対応でHCU入院料算定が劇増、手術・検査は大幅減、オンライン診療料は10倍増―中医協総会(3)
2020年4月以降、看護必要度などクリアできない病院が出ているが、コロナ感染症の影響か、2020年度改定の影響か―中医協総会(2)
急性期一般の看護必要度などの経過措置を再延長、DPC機能評価係数IIは据え置き―中医協総会(1)
急性期一般等の看護必要度、C項目に乳腺悪性腫瘍手術や観血的関節固定術など追加し、6日間カウント認める―厚労省
【2020年度診療報酬改定答申1】重症患者割合、特定機能病院は看護必要度IIで28%、急性期1は必要度Iで31%、必要度IIで29%に