医療・介護計画の上位指針となる総合確保方針を見直し!2025年から先を見据え「柔軟なサービス提供」目指す!—医療介護総合確保促進会議
2023.2.17.(金)
医療計画・介護保険事業計画(市町村が作成)・介護保険事業支援計画(都道府県が作成)の上位指針となる「総合確保方針」について、「2025年から先」も見据えた内容へと見直す—。
2025年以降、高齢者の人口そのものは大きく変化しないが、支え手となる現役世代人口が急速に増加していく。多様化・複雑化する医療・介護ニーズに効率的・効果的に対応できるよう、「柔軟なサービス提供」を可能としていく必要がある—。
2月16日に開催された医療介護総合確保促進会議(以下、促進会議)で、こうした方針が田中滋座長(埼玉県立大学理事長)一任で了承されました。今後、構成員の意見を踏まえた修正を厚生労働省と田中座長で行い、年度内(2023年3月まで)の告示改正を目指します。

2月16日に開催された「第19回 医療介護総合確保促進会議」
逼迫した現場を踏まえて「いわゆる介護助手」の養成進めてほしい、名称にこだわるな
2024年度から▼新たな医療計画(第8次医療計画)▼新たな介護保険事業(支援)計画(第9期、市町村が事業計画、都道府県が事業支援計画を作成)—がスタートします。このため、厚労省の審議会・検討会で、新たな計画を都道府県が作成する際の拠り所となる「指針」作りに向けた議論が概ね完了しています(関連記事はこちら(第8次医療計画等に関する検討会)とこちら(社会保障審議会・介護保険部会))。
ただし医療計画と介護保険の計画とを全く別個に作成したのでは「切れ目のない医療・介護提供体制」構築が難しくなります。そこで両計画の上位概念・上位指針である「総合確保方針」が設けられ、例えば「両計画を都道府県で作成するにあたり、医療所管部局と介護所管部局とが密接な連携をとる」こと、「介護保険事業計画を作成する市町村を、医療計画や介護保険事業支援計画を作成する都道府県がサポートする」ことなどの考え方が示されています。
今般、この総合確保方針の見直し論議が行われ、次のようなうな内容が固められました。
▽2025年の先の「生産年齢人口の減少加速」などを見据える
▽総合確保方針の基本的方向性の5本柱について、次のように見直す
(1)「地域完結型」の医療・介護提供体制の構築
(2)サービス提供人材の確保と働き方改革
(3)限りある資源の効率的かつ効果的な活用
(4)デジタル化・データヘルスの推進
(5)地域共生社会の実現
▽(1)に向け、▼平時から医療機能の分化・連携を一層重視して国民目線で提供体制の改 革を進める▼地域医療構想を実現し、さらに、その後の生産年齢人口減少を見据えた医療機能の分化・連携の強化を進める▼紹介受診重点医療機関の明確化、かかりつけ医機能が発揮される制度整備を行う▼医薬品の安定供給を図る▼介護サービスの整備、住まいと生活の一体的な支援、医療介護連携強化、認知症施策などをさらに進める—
▽(2)に向け、▼医療従事者の働き方改革(タスクシフト、チーム医療の推進など)を進める▼介護従事者について働き方改革とともに処遇改善を進める▼いわゆる「介護助手」の導入など多様な人材の活用を図る—
▽(3)に向け、▼医療保険・介護保険の持続可能性を高めるために、限りある資源を効率的・効果的に活用する▼介護サービス経営の協働化・大規模化などを進める—
▽(4)に向け、医療・介護の両分野でDXを進める—
●総合確保方針の見直し概要案はこちら、新旧対照表案はこちら(後述のように文言調整が行われ、内容が一部見直される可能性あり)
これまでの議論・意見(関連記事はこちらとこちらとこちらとこちら)を踏まえたもので、反対意見は出ていません。
ただし「介護助手」という言葉について、菊池馨実構成員(早稲田大学法学学術院教授)や山口育子構成員(ささえあい医療人権センターCOML理事長)から「用語が適切でない」「『助手』『補助』という言葉からは、従事するスタッフのモチベーションが高まらない」旨の指摘が出ました。これに対し、東憲太郎構成員(全国老人保健施設協会会長)から「用語・名称にこだわる必要はない。より早期に介護従事者の業務をサポートするスタッフ(いわゆる介護助手)の制度化、雇用促進に力を入れるべき」旨の考えを述べています。
「逼迫する現場」を目の当たりにしている介護サービス提供サイドと、そうでない学識者等とで、考え方・危機感に乖離があることが伺えます。目指すべきは「介護従事者の負担軽減などを図り、結果、介護従事者・介護サービスの量と質を確保する」ところです。「名称をどうすべきかなどの議論に、多くの構成員・厚生労働省職員の貴重な時間を割くことは、それこそ生産性が低く、言葉遊びと捉えられかねない。指針を定める議論にも生産性・効率性が求められていることを関係者全体で認識すべき」と厳しく指摘する識者も少なくありません。本質を見失わない議論に期待が集まります。
また、▼介護現場のDX推進に向け公費による財政支援を十分に行ってほしい(東構成員)▼1人1人の高齢者に最適な医療・介護を考えるメディカルケアマネジャーの養成を急ぐべき(武久洋三構成員:日本慢性期医療協会名誉会長)▼介護人材不足に短期的に対応するために「包括サービス」の拡充を行うべき(山際淳構成員:民間介護事業推進委員会代表委員)▼病院において「介護が分かっている医師」の育成・配置が極めて重要である。日本病院会などでも、その方向に向け「病院総合医」の養成を進めている(仙賀裕構成員:日本病院会副会長、関連記事はこちら)—などの注文・提案がなされています。
厚労省保険局医療介護連携政策課の水谷忠由課長は、「総合確保方針の中に盛り込むべき事項、より具体的に医療計画・介護保険事業(支援)計画・診療報酬・介護報酬などの中で対応すべき事項に振り分け、適切に対応していく」考えを述べています。
今後、厚労省と田中座長とで修文内容を詰め、本年度内(2023年3月まで)に総合確保方針の見直し(告示改正)を行うことになります。
2025年以降、多様化・複雑化が進む医療・介護ニーズに対応できる「柔軟」なサービス提供
ところで次期医療計画は「2024-29年度」(第8次)を、介護保険事業(支援)計画は「2024-26年度」(第9期)を対象にしています。
これまでの医療計画・介護保険事業(支援)計画は「人口の大きなボリュームを占める団塊の世代が、すべて75歳以上の後期高齢者となる2025年度」をゴールにすえ、医療・介護提供体制の見直し方向などを示してきました。
しかし、2025年度以降は「サービスの支え手・担い手となる現役世代が急速に減少していく」ことが分かっており、「増加し多様化する医療・介護ニーズに、少なくなる一方の現役世代で効果的・効率的に対応していく」ことが必須の要素となります。このように「2025年度まで」と「2025年度以降」とでは、医療・介護を取り巻く環境が大きく変化するため、次期医療・介護計画、その上位指針となる総合確保方針では「2025年度より先」も見据えなければならないのです。
このため構成員の多くから「2025年から先、医療・介護提供体制はどうあるべきなのか。その道筋を明確にしておくことで、次期医療・介護計画をきちんと作成できる」との強い要望が出されており、促進会議では「総合確保方針の別添(一部)となる『ポスト2025 年の医療・介護提供体制の姿』も作成する」ことになりました。都道府県や市町村が医療計画・介護保険事業(支援)計画などを作成する際の「重要な参考資料」になり、例えば「2025年以降、●●の姿を目指すので、現時点から◆◆に手を付けておく必要がある」「2025年以降の姿は○○なので、今、◇◇を整備しすぎれば後に問題となる。少し手控えておこう」などと勘案していくことになります。
まずポスト2025年の医療・介護提供体制は、次の3つの柱を同時に実現する必要があることが示されました。
(I)医療・介護を提供する主体の連携により、必要なときに「治し、支える」医療や個別ニーズに寄り添った柔軟かつ多様な介護が地域で完結して受けられる
(II)地域に「健康・医療・介護等に関して気軽に相談できる専門職」やその連携が確保され、さらにそれを自ら選ぶことができる
(III)健康・医療・介護情報に関する安全・安心の情報基盤が整備されることにより、自らの情報を基に、適切な医療・介護を効果的・効率的に受けることができる
このうち(I)の柱では、▼従来の「施設」と「在宅」という体系論を前提とせず、改めて 各種サービスが持つ機能に応じて、各機能を発揮できる制度とする▼認知症高齢者を住み慣れた自宅や地域で介護する観点からの、居宅サービス・地域密着型サービス(グループホームなど)の確保、ユニットケアの促進、医療介護連携を進める▼介護保険施設入所者への適切な医療提供の在り方を考えていく▼サービスの質を確保しつつ、テクノロジーも活用し従事者の負担軽減が図られた医療・介護現場を実現する(人材確保にもつながる)▼効率的なサービス提供、円滑な人材確保にむけ、介護サービス事業者の経営協働化・大規模化を考えていく—などの考えが示されています。さらに多様化し複雑になっていく医療・介護ニーズに適切に応えるために「より柔軟なサービス提供体制」を構築していくイメージです。ただし、医療・介護サービスの財源は、貴重な税・保険料であるため「保険制度の中で、どのようなサービスでも自由に提供してよい」という議論にはならない点に留意しなければなりません(どのようなサービスを保険の中で提供するかは「制度」の中で定めていく必要がある)。
さらに、(II)こうした多様なサービスを「身近な専門家」(例えばかかりつけ医)が入退院から介護サービス利用まで含めてマネジメントすることを、(III)で複雑かつ多様なサービスが、てんでバラバラに提供されるのではなく、「見える化」したうえで体系的・統合的に提供されることを目指しています。
●「ポスト2025 年の医療・介護提供体制の姿」(案)はこちら(修文の可能性あり)
「ポスト2025年の姿」は、医療・介護サービスを考える際の重要参考資料になることはもちろん、今後の診療報酬・介護報酬を考える際の1つの拠り所にもなりそうです。
なお、2月16日の促進会議には、▼高齢者の医療保険料負担引き上げ(関連記事はこちら)▼かかりつけ医機能が発揮される制度整備(関連記事はこちら—などを盛り込んだ「全世代対応型の持続可能な社会保障制度を構築するための 健康保険法等の一部を改正する法律案」の概要について報告が行われています。

全世代対応型の持続可能な社会保障制度を構築するための健康保険法等の一部を改正する法律案の概要
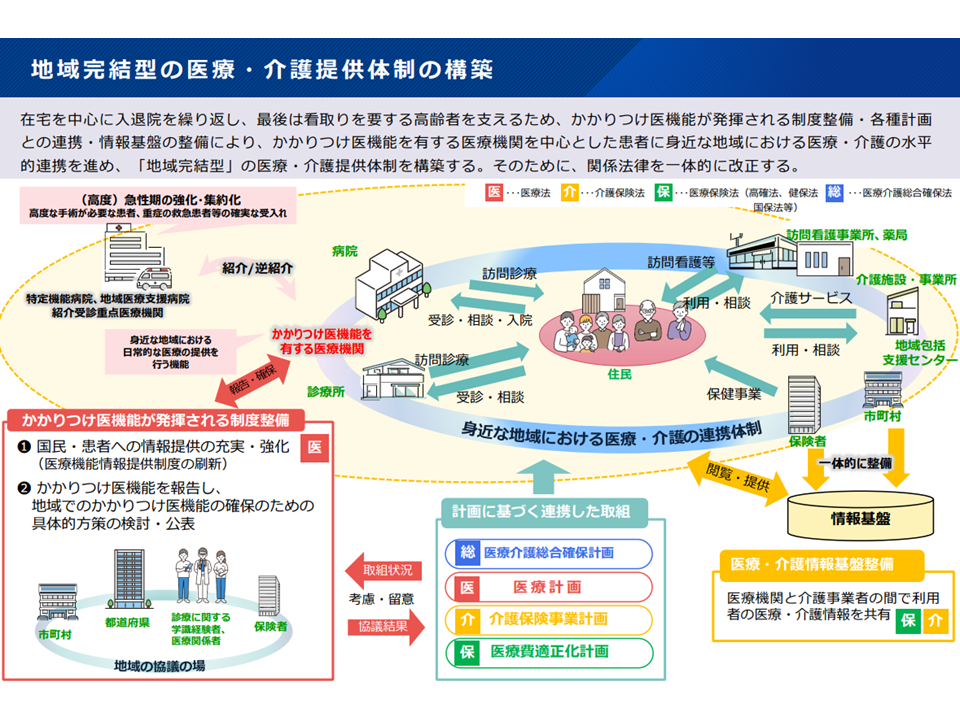
地域完結型の医療・介護提供体制の構築
【関連記事】
次期医療・介護計画の上位概念となる総合確保方針、「2025年から先の医療・介護体制の姿」を参考資料として示す―医療介護総合確保促進会議
医療・介護計画の整合性確保に向けた「総合確保方針」改正、人材確保とDX推進が最優先との意見多し―医療介護総合確保促進会議
医療・介護計画の整合性確保に向けた「総合確保方針」、コロナ禍での課題など踏まえ2022年中に改正―医療介護総合確保促進会議
勤務医の労働時間短縮にも医療介護総合確保基金の活用を、2024年度からの新医療計画等に向け総合確保方針を改正―医療介護総合確保促進会議
介護分野の用語標準化を進めよ、兵庫県の「巨大な県立病院」創設を牽制―医療介護総合確保促進会議
電子カルテの標準化、全国の医療機関で患者情報を確認可能とする仕組みの議論続く―健康・医療・介護情報利活用検討会





