人生の最終段階における受けたい・受けたくない医療・ケアを話し合うACP、医療・介護職でも2割が知らず—社保審・医療部会(2)
2023.6.7.(水)
人生の最終段階において「どのような医療を受けたいか、逆に受けたくないか」を、家族や友人、さらに医療・介護専門職と「繰り返し」話し合い、できればそれを文書にしておく「ACP」(Advanced Care Planning、我が国では「人生会議」)の取り組みが進められているが、医療・介護専門職の中でも2割程度の人は「知らない」状況であり、さらなる普及啓発が求められる—。
6月2日に開催された社会保障審議会・医療部会では、こうした議論も行われました(「オンライン診療その他の遠隔医療の推進に向けた基本方針」に関する記事はこちら)。

6月2日に開催された「第99回 社会保障審議会 医療部会」
一般国民でも「介護経験」の有無でACPの理解などは異なるのではないか
人生の最終段階において「どのような医療を受けたいか、逆に受けたくないか」を、家族や友人、さらに医療・介護専門職と「繰り返し」話し合い、できればそれを文書にしておく—。
こうしたACP(Advanced Care Planning、我が国では「人生会議」)の取り組みが各所で進められています(関連記事はこちら)。
例えば、「自分は無理な延命処置をしてほしくない」と望んでいても、意識不明で救急搬送された際に、その希望を医療者や救急隊が把握できなければ、懸命な蘇生措置などが行われることになります。これは患者にも医療者等にも不幸なことです。そこでACP(人生会議)を普及し、「自分がどのような医療・介護を受けたいか、逆に受けたくないか」を明確にしておくことが重視されているのです。
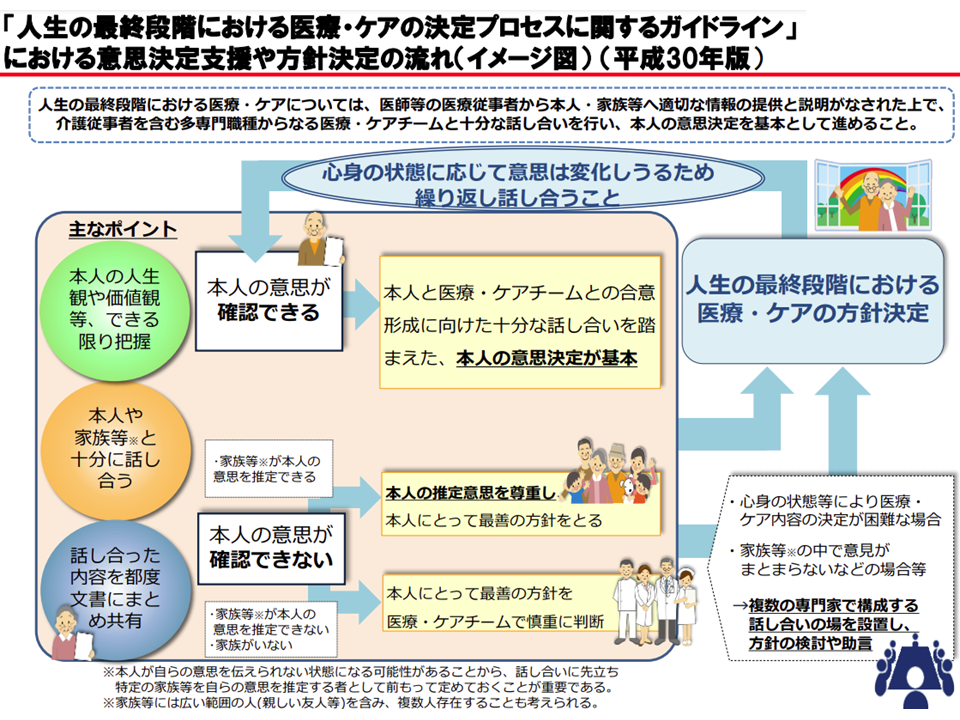
ACPガイドラインによる意思決定支援の流れイメージが(医療介護意見交換会(2)1 230518)
厚労省は、国民や医療・介護関係者が、こうしたACP(人生会議)についてどのような意識を持ち、どのように取り組みんでいるのかを定期的(5年毎)に調査しています。6月2日の医療部会には2020年度調査の結果が報告され、そこからは例えば次のような状況が明らかになりました。
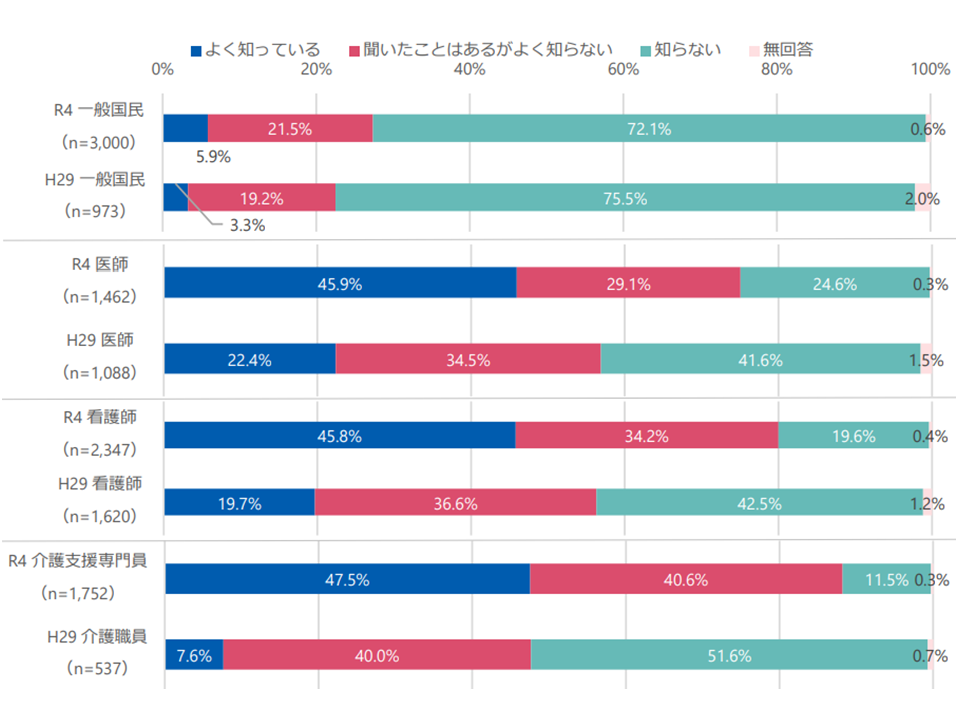
【ACP(人生会議)を知っているか】
▽一般国民では、2017年度調査と大きな変化はなく、「よく知っている」5.9%(2017年度:3.3%)、「聞いたことはあるがよく知らない」21.5%(同:19.2%)、「知らない」72.1%(同:75.5%)
▽「よく知っている」医師は45.9%(2017年度:22.4%)、「よく知っている」看護師は45.8%(同:19.7%)で、2017年度から大きく増加した。しかし「知らない」との回答も2割前後ある
▽「よく知っている」介護支援専門員(ケアマネジャー)は47.5%であったが、1割強は「知らない」と回答している
2020年度のACP意識など調査1(社保審・医療部会(2)1 230602)
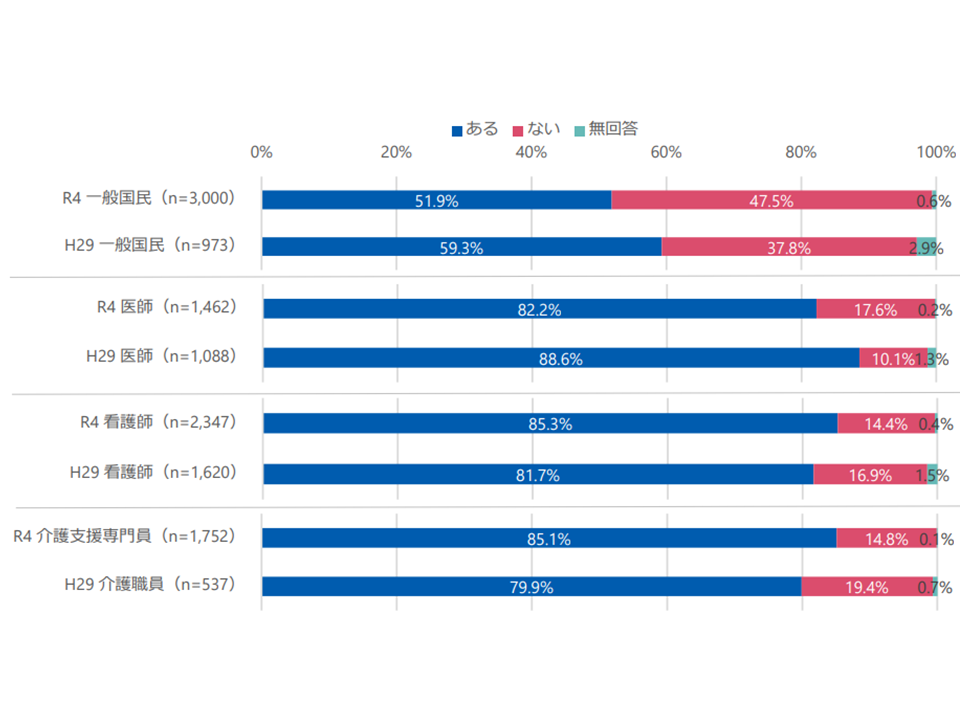
【人生の最終段階における医療・ケアについて考えたことがあるか】
▽一般国民では、「考えたことがある」51.9%(2017年度:59.3%)、「考えたことはない」47.5%(同:37.8%)
▽「考えたことがある」医師は82.2%(2017年度:88.6%)、「考えたことがある」看護師は85.3%(同:81.7%)、「考えたことがある」ケアマネは85.1%
2020年度のACP意識など調査2(社保審・医療部会(2)2 230602)
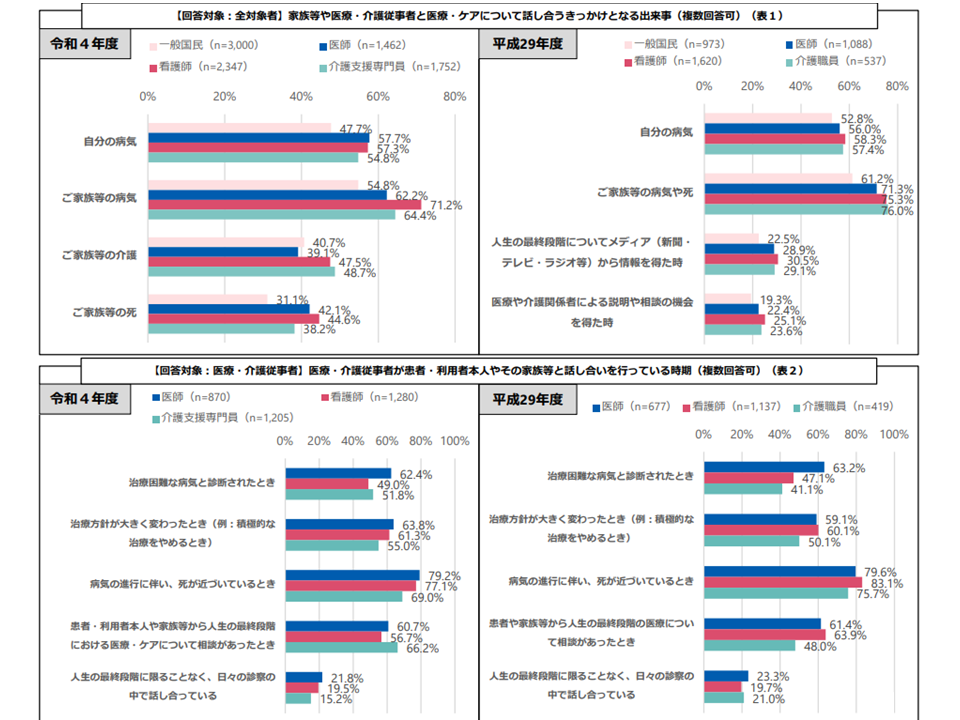
【人生の最終段階における医療・ケアを家族等や専門職と「話し合うきっかけ」】
▽一般国民、医療・介護専門職ともに「家族等の病気」や「自分の病気」との回答が多い
▽話し合いを行っている時期については、一般国民、医療・介護専門職ともに「病気の進行に伴い、死が近づいているとき」との回答が多い
▽また専門職の2割程度は「人生の最終段階に限ることなく、日々の診察の中で話し合っている」と回答している
2020年度のACP意識など調査4(社保審・医療部会(2)4 230602)
【死が近い場合の「受けたい、受けたくない医療・ケア」の情報入手先】
▽一般国民、医療・介護専門職ともに「医療機関・介護施設」との回答が多い
【人生の最終段階における医療・ケアの充実のために必要なこと】
▽医療専門職のいずれもが「患者・利用者本人や家族等への相談体制の充実」との回答が多いが、それ以外の選択肢(医療・介護従事者への教育・研修、情報提供、話し合い結果の関係者間での共有)を求める声も半数超ある
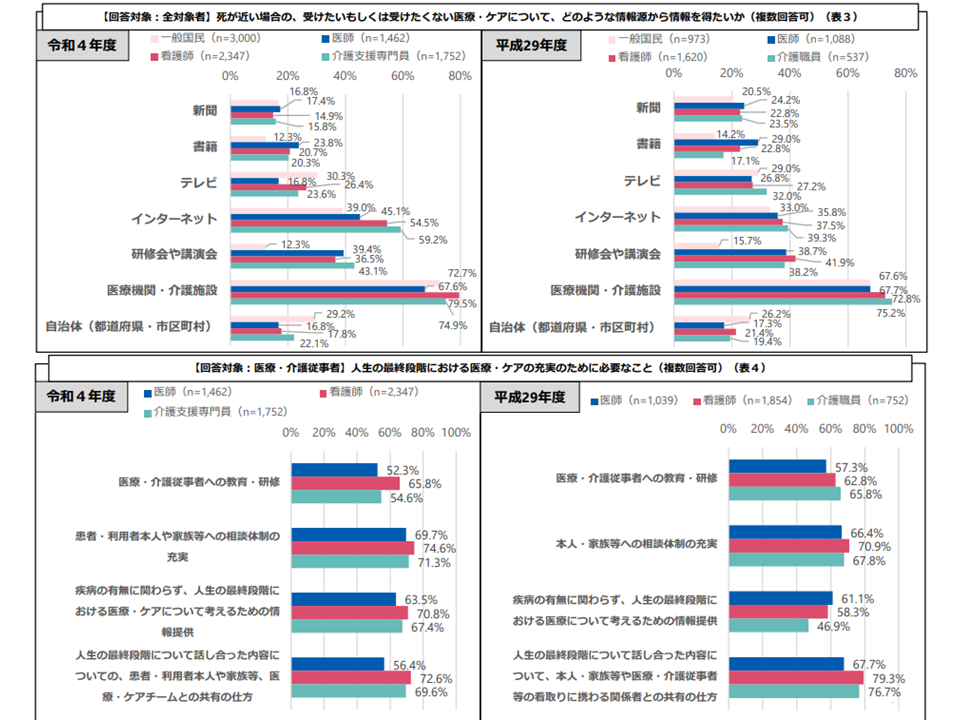
2020年度のACP意識など調査5(社保審・医療部会(2)5 230602)
こうした結果について医療部会委員からは、「一口に一般国民と言っても『介護経験』の有無で意識や知識、行動に大きな違いがあるのではないか。次回以降の調査(5年後の2026年度調査)ではその当たりを意識して調査設計を行ってはどうか」(遠藤秀樹委員:日本歯科医師会副会長)、「年代別などに層化して、ACP(人生会議)の効果的な普及啓発方法をそれぞれに考えていくべき」(佐保昌一委員:日本労働組合総連合会総合政策推進局長)、「医療介護専門職でも半数近くがACP(人生会議)を知らないというのは恥ずべきことだ。しっかりと普及啓発に努める」(神野正博委員:全日本病院協会副会長)、「尊厳死とセットでACP(人生会議)を普及していくことが重要である」(山崎學委員:日本精神科病院協会会長)などの多様な意見が出ています。
今後、意見を踏まえて、ACP(人生会議)の普及啓発と医療現場の実装をさらに進めていくことになります。2024年度の次期診療報酬・介護報酬改定に向けても「ACP(人生会議)の推進」が重要論点の1つにあがっており、今後、様々な角度からの議論に注目が集まります(関連記事はこちら)。
なお、「ACP(人生会議)の普及啓発と並び、『ACP(人生会議)の内容が医療・ケアに実際に反映される』こと、とりわけ救急医療の場面で重要になる。厚生労働省、総務省消防庁、警察などの関係機関がこれまで以上に連携して、ACP(人生会議)を踏まえた救急医療提供の在り方を今一度議論し、『全国統一ルール』について考えるべきではないか」(島崎謙治委員:国際医療福祉大学大学院教授、山口育子委員:ささえあい医療人権センターCOML理事長)という声も出ています。
この点については、「第8次医療計画の作成指針」を議論する中でも重要論点の1つあがっており(関連記事はこちらとこちら)、今後、地域での議論が進むことでしょう。なお「全国統一のルールが必要か否か」については、改めて検討する必要がありそうです。
なお、神野委員は、救急現場でのACP対応について、「患者本人が『受けたい』『受けたくない』医療を救急隊や医師・看護師が把握し、それに沿った対応を完璧に行うことを求めるのは酷ではないか。救急隊や医療従事者は『目の前の救える命を救おう』と懸命に行動する」とコメントしています。まず、地域単位で医療関係者・消防関係者・警察関係者が「個々の意思決定内容を適切に覚知するための方策、その情報を関係者で十分に共有する仕組み」などを議論し、それを確実に稼働できる制度・支援策などをセットで構築することが重要と言えそうです。
【関連記事】
オンライン診療「推進基本方針」を近く取りまとめ!都市部で「オンライン診療のためのクリニック」認めるか?—社保審・医療部会(1)
オンライン診療や遠隔画像診断などの「遠隔医療」、安全と質を確保しながらの推進方針策定へ―社保審・医療部会
国や専門医療機関が積極的に情報収集・発信し、「新興感染症に対応する医療体制」の円滑整備目指せ—社保審・医療部会
第8次医療計画における「新興感染症対策」、医療現場の混乱さけるため入院調整権限などは都道府県に一本化—社保審・医療部会(2)
地域ごとに「かかりつけ医機能の確保」を目指し、患者・国民が「かかりつけ医機能を持つ医療機関」の選択を支援する—社保審・医療部会(1)
糖尿病治療薬を「ダイエット薬」等として処方する不適切なオンライン診療が散見、指針を見直し、国民にも周知を—社保審・医療部会(2)
「かかりつけ医機能」持つ医療機関の情報を国民に分かりやすく提示し、地域で機能充実論議を進める—社保審・医療部会(1)
日常診療・介護の中で「人生の最終段階に受けたい・受けたくない医療・介護」の意思決定支援進めよ!—中医協・介護給付費分科会の意見交換(2)





