在宅療養患者が急変した場合の適切な対応や看取り対応、口腔・栄養・リハの一体的提供をさらに推進―在宅ワーキング
2022.10.17.(月)
在宅療養患者が「急変した場合の適切な対応」(受けたい医療を提供し、受けたくない医療を提供しない)、「看取り場面での対応」をより強化していく—。
昨今増加している災害時にも在宅医療提供を継続できるよう、医療機関はもちろん、自治体や医師会を交えた「事業継続計画」(BCP)作成を推進していく—。
医師の指示下で、在宅療養患者に対する「口腔・栄養・リハビリテーションの一体的提供」をさらに推進していく—。
10月14日に開催された「在宅医療及び医療・介護連携に関するワーキンググループ」(第8次医療計画等に関する検討会の下部組織、以下「在宅ワーキング」)で、こうした方向が概ね固められました。近く取りまとめが行われ、親組織である「第8次医療計画等に関する検討会」に報告されます。

10月14日に開催された「第7回 在宅医療及び医療・介護連携に関するワーキンググループ」
目次
在宅療養患者が急変した場合の対応、看取り対応をさらに強化
Gem Medで繰り返し報じているとおり、2024年度から「第8次医療計画」がスタートするため、第8次医療計画等に関する検討会や下部組織(ワーキンググループ)などで、都道府県が医療計画を作成する(2023年度中に作成)際の拠り所となる指針(基本指針、2022年度中に都道府県に提示)策定論議が精力的に進められています。
在宅ワーキングでは、名称どおり「在宅医療提供体制」に関する医療計画の記載事項見直し論議をおこなっています。
【これまでの議論に関する記事】
地域の在支病・在支診整備状況、これまでの在宅医療提供実績、医療・介護連携など勘案し、柔軟に在宅医療圏域を設定―在宅ワーキング
医療・介護サービスの一体提供可能とするため、在宅医療圏域は「市町村単位」が望ましいのでは—第8次医療計画検討会(2)
在宅療養患者に対する「口腔・栄養・リハビリの一体的提供」を、第8次医療計画でも強力に推進すべき―在宅ワーキング
地域の在宅医療提供体制、「訪問介護」や「後方病床」などとセットで検討し整備しなければならない―在宅ワーキング
患者意思に反した医療がなされないよう「患者意思を医療・消防関係者が把握できる仕組み」構築を―在宅ワーキング
在宅医療の整備指標をより具体化せよ、医療機関間連携、医療・介護連携、地域性への配慮も必須視点―在宅ワーキング
第8次医療計画に向け在宅医療推進方策を議論、「医療的ケア児への在宅医療」が重要論点の1つに―在宅ワーキング
10月14日の在宅ワーキングでは、(1)急変時・看取りの体制(2)災害時等の支援体制(3)訪問歯科診療(4)訪問薬剤管理指導(5)在宅医療におけるリハビリテーション・栄養管理・口腔管理等の連携—を議題としました。
まず(1)では、▼在宅医療を担う医療機関と救急医療機関、消防機関等との連携▼在宅療養患者が住み慣れた地域で最期まで過ごすための訪問看護の役割—の2点について、今後の方向を示しています。「急変時の適切な対応」と「看取り対応」を強化していくものです。
前者(急変時)の課題の1つとして、例えば、在宅療養患者の状態が急変した場合に、患者は「自分は延命治療や心肺蘇生などをしてほしくない」と思っていても、それが救急隊員や救急医などに伝わらず「患者本人が望んでいない延命措置・心肺蘇生」が懸命に行われてしまう(医療者側は患者の意図を把握できないため、命を救おうと懸命に蘇生などを行う)という悲しい事態が少なからず生じています(関連記事はこちら)。
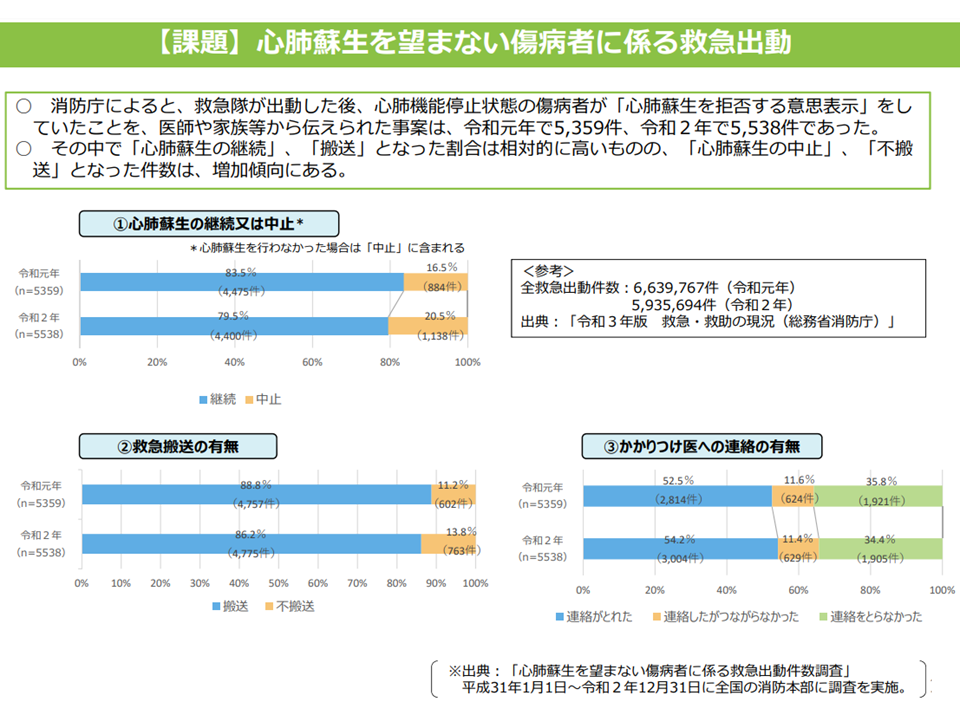
在宅患者に対する救急搬送対応状況(1)(在宅ワーキング1 220615)
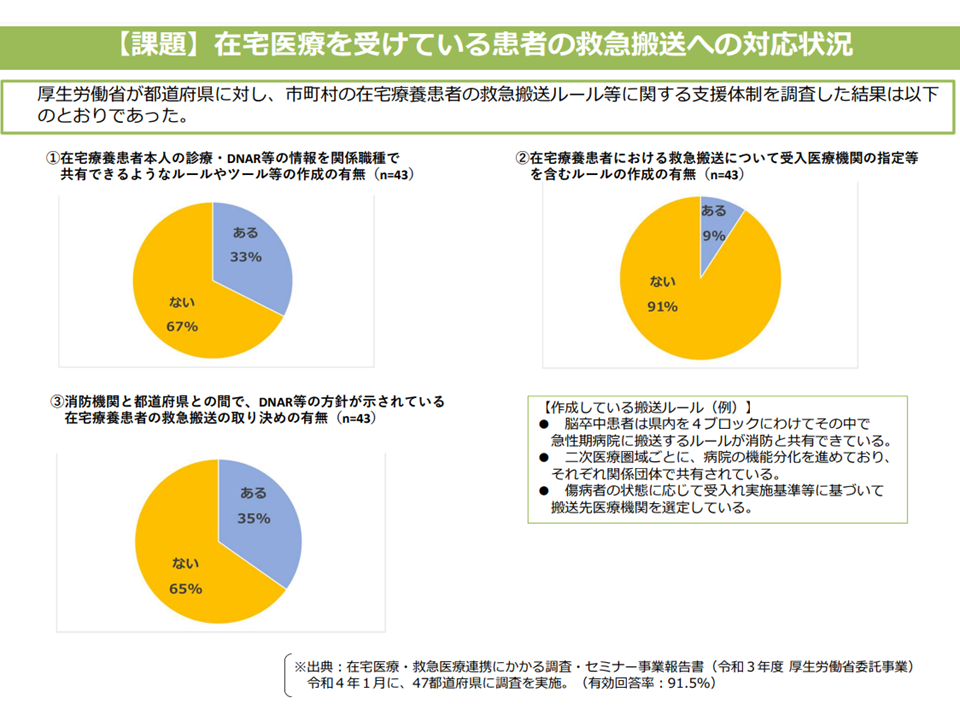
在宅患者に対する救急搬送対応状況(2)(在宅ワーキング2 220615)
また、在宅患者が急変・重症化し「病院などに入院する」必要が出た場合に、どの病院に搬送すべきかという点でも改善点があります。2016年度の診療報酬改定では「在宅療養後方支援病院」(200床以上)が設けられましたが、従前よりある「在宅療養支援病院」(主に200床未満)でも受け入れをさらに積極的に行うべき方向が今般の2022年度診療報酬改定で確認されました(関連記事はこちら)。
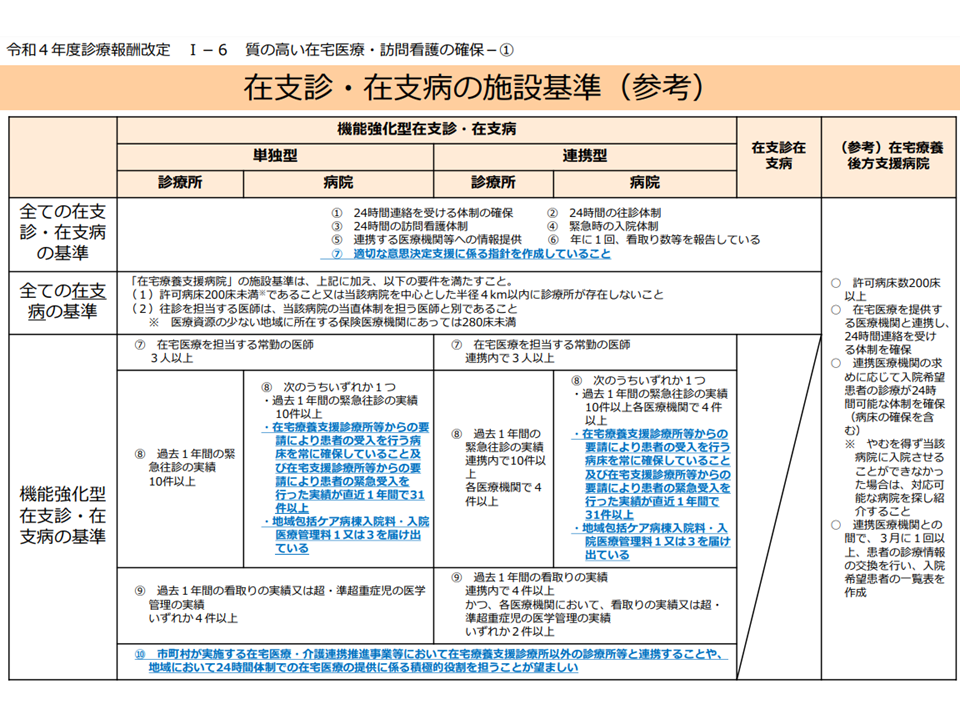
在支診・在支病、在宅療養後方支援病院などの施設基準(在宅ワーキング1 221014)
こうした点を踏まえて厚生労働省は、▼「在宅医療の体制構築に係る指針」において、後方支援を行う病院や消防機関を「関係機関の例」として追加する(下図参照)▼地域の在宅医療の協議の場へ消防機関や後方支援を行う病院の参加を促す—方向を示しました。上述の「悲しい事態」を避けるためには、在宅療養患者が、医療・介護関係者や家族・友人らと「自分が人生の最終段階でどのような医療・介護を受けたいのか、逆に受けたくないのか」を繰り返し何度も話し合い、可能であれば文章にしておく、というACPの普及・浸透を進めると同時に、消防機関や医療機関が「地域にどのような患者がおり、人生の最終段階でどのような医療・介護を受けたい(受けたくない)と思っているのか」を把握しておくことが重要です。このため、すべての委員が厚労省の示した方向を大歓迎しています。さらに各都道府県においては「ACPに関する協議の場に消防機関や医療機関が積極的に参加する」ような工夫を地域特性を踏まえて検討していくことが必要になります。

在宅療養患者の急変時において、消防機関などの位置付けを明確化する(在宅ワーキング2 221014)
また、後者(看取り)では「医療・介護連携の要である『訪問看護』が、人生の最終段階において本人と家族が希望する医療・ケア提供に、より積極的に関われる」ように、在宅医療の状況を評価する指標例の中に「訪問看護によるターミナルケアを受けた患者数」を追加することになります。現在は「ターミナルケアを実施している訪問看護ステーション数」が指標例に盛り込まれていますが、さらに「訪問看護によるターミナルケアを受けた患者数」が追加されることで、「サービス提供体制の視点」(前者の指標例)に加えて、「サービスを受ける人の視点」(後者の指標例)へと視点の拡充がなされます。この方向にも異論は一切でていません。
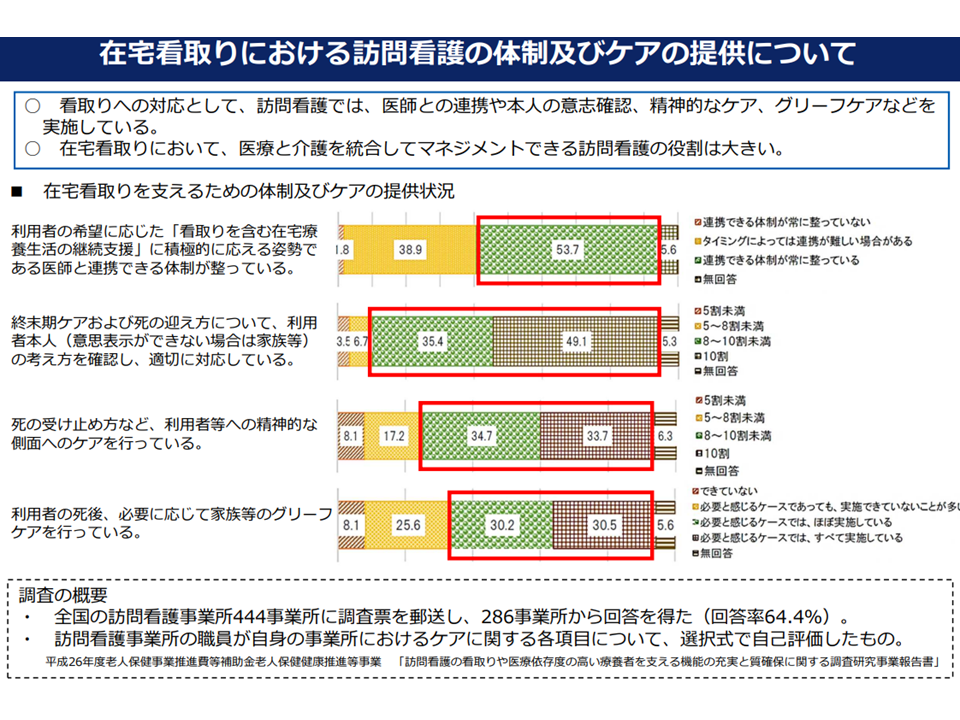
訪問看護は、看取りにおいて非常に重要な役割を果たしている(在宅ワーキング3 221014)
災害時にも在宅医療提供を継続できるよう、施設・地域でのBCP作成を推進
一方(2)の「災害時等の支援体制」では、大規模災害などが発生した際にも「在宅医療提供を継続できる」体制の整備を目指すものです。厚労省は次のような方向性を示しました。
▽「在宅医療において積極的役割を担う医療機関」(在宅療養支援診療所・病院など、関連記事はこちら)については、すでに現行指針において「災害時等にも適切な医療を提供するための計画を策定する」とされており、2024年度からの次期指針でも引き続き計画策定を求める
▽災害時対応においては、医療機関同士だけでなく市区町村や都道府県との連携が重要になることから、「在宅医療に必要な連携を担う拠点」(市町村や地域医師会など、関連記事はこちら)において平時から連携を進めるとともに、国が策定した手引きや事業等も活用しながらBCPの策定を推進する
昨今、毎年のように豪雨災害が生じ、大規模な地震による被害発生も記憶に新しいところです。さらに、現下の新型コロナウイルス感染症をはじめとする「新興感染症」が蔓延した場合には「在宅医療機関においてスタッフが感染するなどし、サービス提供に支障が出てしまう」事例が確認されました。こうした中で在宅医療提供を継続できる」ようなBCP(事業継続計画)の作成が強く求められており、実際にBCP作成が進められています。しかし小規模な事業所(訪問看護ステーションなど)では作成への支援が必要となります。
こうした方向性にも異論は出ておらず、▼市町村の作成する防止計画の中にも「医療提供の継続を支援する」旨を明確化すべき(鈴木邦彦構成員:日本医療法人協会副会長)▼BCPを各施設で作成するとともに「施設間のBCPの整合性」を確保することも重視すべき(江澤和彦構成員:日本医師会常任理事)—などの建設的な提案が出ています。田中滋座長(人埼玉県立大学理事長)もこうした点の重要性を確認しています。
医師の指示下で「在宅における口腔・栄養・リハビリの一体的提供」をさらに推進
他方、(5)在宅医療におけるリハビリテーション・栄養管理・口腔管理等の連携等の重要性は、これまでにも再三指摘され、Gem Medでも繰り返し報じてきています(関連記事はこちらとこちらとこちら)。また最新の研究では、「食べ物を飲み込むときに、喉からの情報によって甲状腺につながる副交感神経が活性化する反射が起こり、健康にとって重要なホルモンであるサイロキシンとカルシトニンの分泌が高まるという、「口から栄養を摂取することの重要性」が科学的にも確認されています(関連記事はこちら)。
この点、厚労省は「在宅療養患者に対する口腔・リハビリ・栄養の一体的提供」をさらに強化するため、次のような方向性を示しています。
▽在宅医療を行う上で各職種の関わりは重要であるが「医師の定期的な診察と評価に基づ いた指示により、患者の病状に応じて適切な時期に適切なサービスが提供される必要がある」ことを次期指針に記載する
▽次期指針における在宅医療の現状の項目において、訪問リハビリ、訪問栄養食事指導を追加する
▽次期指針における医療体制の構築に必要な事項等の項目において、 訪問リハビリ、訪問栄養食事指導等の各職種の機能・役割や、多職種の連携等を追記する
ところで、訪問リハビリについては「訪問看護の中で提供される、リハビリ専門職の訪問看護」との違いを明確化・確認すべきとの指摘があります。
訪問看護については「高い医療ニーズと介護ニーズを複合的に保有する高齢者等に、24時間・365日、質の高いサービスを提供する」方向が目指されています(機能の強化、大規模化)。しかし、「スタッフの多くをリハビリ専門職種が占め、日中にのみ、軽度者を中心にリハビリテーションを提供する」訪問看護ステーションが存在することが問題視され、診療報酬や介護報酬では「ペナルティ規定」が盛り込まれる事態になっています(関連記事はこちらとこちら)。
この点、「リハビリ専門職による訪問看護」が訪問リハビリの代替的機能を果たしているとの指摘もあります。
しかし、厚労省は「リハビリ専門職による訪問看護」と「訪問リハビリ」とは、「人員基準、設備基準が異なるほか、医師の指示に関しても指示期間や内容が異なる」点、上述した「口腔・リハビリ・栄養の一体的推進」における「リハビリ」は訪問リハビリを指すことを再確認。そのうえで、「訪問リハビリテや訪問栄養食事指導の現状把握ができるよう、提供する医療機関等の数や患者数を指標例に追加する」方針を掲げています。

訪問リハビリとリハビリ専門職による訪問看護は異なるもの(在宅ワーキング4 221014)
このほか、(3)の在宅歯科では▼次期指針に「歯科衛生士の機能・役割や訪問歯科診療への関わり」を記載する▼在宅歯科関係機関等の連携を進める—との方向が、また(4)の在宅薬学管理では▼研修やカンファレンス等を通じ「在宅医療に関わる薬剤師の資質向上や、医療機関と薬局の連携体制構築」を図る▼在宅医療に必要な医薬品等の提供体制を整備する▼「麻薬(持続注射療法を含む)の調剤・訪問薬剤管理指導を実施する薬局数、受けた患者数」、「無菌製剤(TPN輸液を含む)の調剤・訪問薬剤管理指導を実施している薬局数、受けた患者数」、「小児訪問薬剤管理指導を実施している薬局数、受けた患者数」、「24時間対応可能な薬局数」を指標例に追加する—との方向が示されました。
なお、地域連携薬局については今後調査を進め、その結果を踏まえて「指標例への追加を検討する」こととなりました。
前回論議と今回論議で、「在宅医療提供体制の見直し」に向けた第2ラウンド論議は終了。田中座長は厚労省に対し「次回会合で意見取りまとめを行う」よう指示。その結果が、近く親組織である「第8次医療計画等に関する検討会」に報告されます。
【関連記事】
地域の在支病・在支診整備状況、これまでの在宅医療提供実績、医療・介護連携など勘案し、柔軟に在宅医療圏域を設定―在宅ワーキング
医療・介護サービスの一体提供可能とするため、在宅医療圏域は「市町村単位」が望ましいのでは—第8次医療計画検討会(2)
在宅療養患者に対する「口腔・栄養・リハビリの一体的提供」を、第8次医療計画でも強力に推進すべき―在宅ワーキング
地域の在宅医療提供体制、「訪問介護」や「後方病床」などとセットで検討し整備しなければならない―在宅ワーキング
患者意思に反した医療がなされないよう「患者意思を医療・消防関係者が把握できる仕組み」構築を―在宅ワーキング
在宅医療の整備指標をより具体化せよ、医療機関間連携、医療・介護連携、地域性への配慮も必須視点―在宅ワーキング
第8次医療計画に向け在宅医療推進方策を議論、「医療的ケア児への在宅医療」が重要論点の1つに―在宅ワーキング





