日常診療・介護の中で「人生の最終段階に受けたい・受けたくない医療・介護」の意思決定支援進めよ!—中医協・介護給付費分科会の意見交換(2)
2023.5.19.(金)
「人生の最終段階に受けたい・受けたくない医療・介護」を明確化しておくことの重要性が指摘されるが、要介護状態の悪化・認知症の進行などで「意思決定ができない」ケースも増えてきている。より早期に、日常診療・介護の中で「人生の最終段階に受けたい・受けたくない医療・介護」の意思決定支援を行うことが重要であり、診療報酬・介護報酬でもこれを支援していくべき—。
5月18日に開催された、中央社会保険医療協議会と社会保障審議会・介護給付費分科会の主要メンバーが参画する「令和6年度の同時報酬改定に向けた意見交換会」では、こういった議論も行われました(同日に行われた「訪問看護」に関する議論の記事はこちら)。
今後、3回の意見交換会論議も踏まえて、中医協、介護給付費分科会のそれぞれで具体的な改定論議が深められます。
意思決定支援が強制・強要されてはいけない点にも最大限の留意を
人生の最終段階において「自分がどのような医療・介護を受けたいか、逆に受けたくないか」を、家族や友人、医療・介護の専門職らと繰り返し話し合い、可能であれば文書にしておく—。
こうしたACP(Advanced Care Planning)の取り組みが我が国でも進められています(関連記事はこちら)。例えば、「自分は無理な延命処置をしてほしくない」と望んでいても、意識不明で救急搬送された際に、その希望を医療者や救急隊が把握できなければ、懸命な蘇生措置などが行われることになります。これは患者にも医療者等にも不幸なことです。そこでACPを普及し、「自分がどのような医療・介護を受けたいか、逆に受けたくないか」を明確にしておくことが重視されているのです。
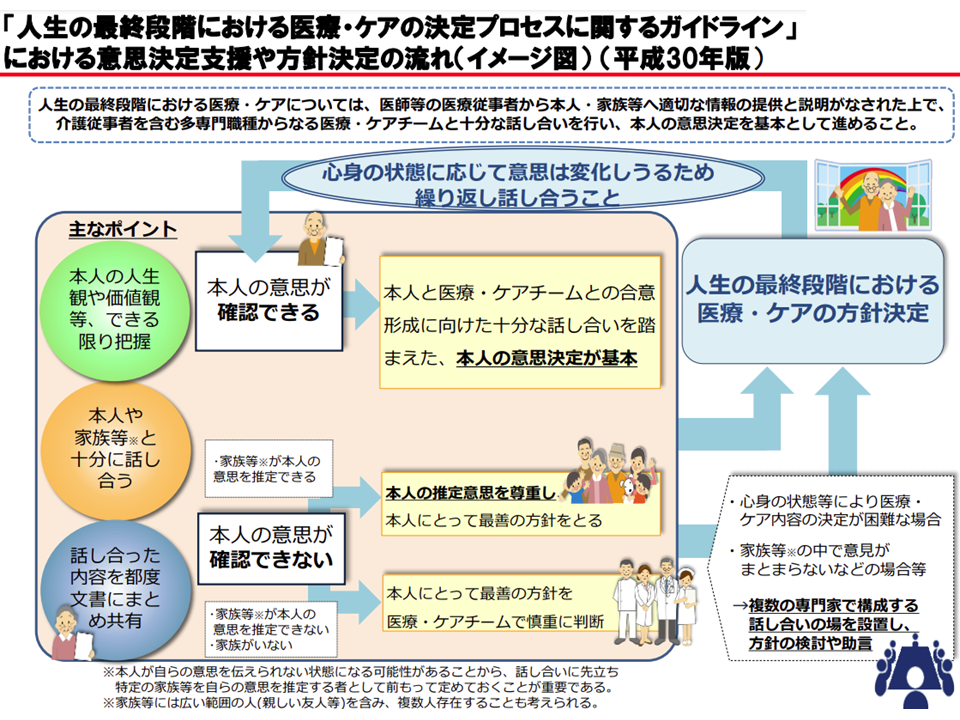
ACPガイドラインによる意思決定支援の流れイメージが(医療介護意見交換会(2)1 230518)
診療報酬・介護報酬でもACP推進に向けて、例えば「地域包括ケア病棟や療養病棟、在宅療養支援診療所・病院などでは 「人生の最終段階における医療・ケアの 決定プロセスに関するガイドライン」 ACPガイドラインに沿った指針を定めておくことを求める」「各種の介護サービスの基本報酬、加算などでACPガイドラインに沿った取り組みを行うことを求める」などの対応が図られてきています(関連記事はこちらとこちら)。
しかし、厚生労働省保険局医療課の眞鍋馨課長は、人生の最終段階における医療・介護について次のような課題もあることを紹介しました。
▽「人生の最終段階で受けたい、受けたくない医療・ケア」について詳しく話し合っている・一応話し合っている一般国民は29.9%にとどまる
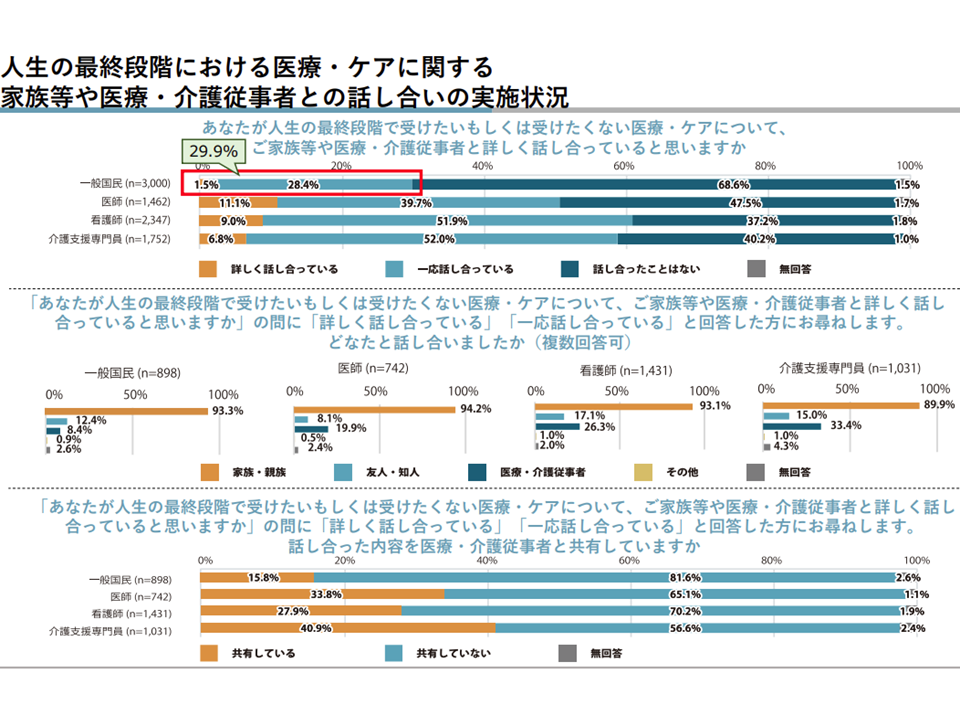
一般国民における話し合いの状況(医療介護意見交換会(2)2 230518)
▽「人生の最終段階で受けたい、受けたくない医療・ケア」について詳しく話し合っている・一応話し合っている医療・介護従事者が多いが、「ほとんど行っていない」者も一定程度いる(医師20.9%、看護師26.4%、ケアマネジャー25.0%)
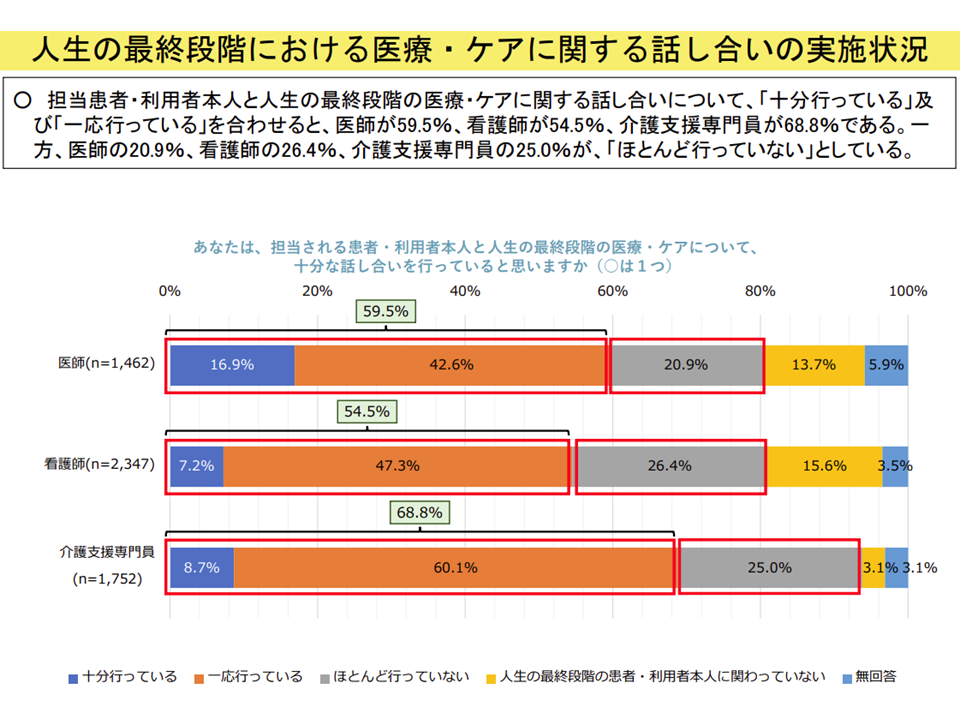
医療・介護従事者による意思決定支援の状況(医療介護意見交換会(2)3 230518)
▽ACPガイドラインに沿った指針を作成している医療機関の91.4%が「医療従事者を含め たチームと十分な話し合いを行うこと」を指針として定めているが、「介護従事者も含めたチームと十分な話し合いを行うこと」を指針として定めている医療機関は76.2%にとどまる
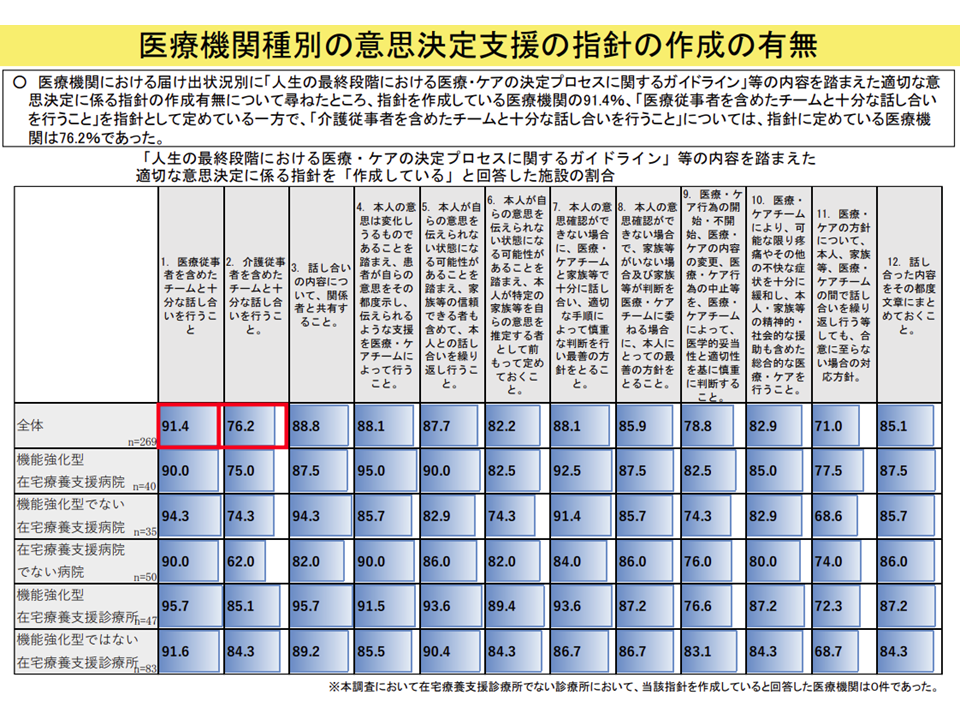
医療機関におけるACP指針の作成状況(医療介護意見交換会(2)4 230518)
▽本人の意思確認が困難なケースが増えてきている(認知症高齢者の増加など)
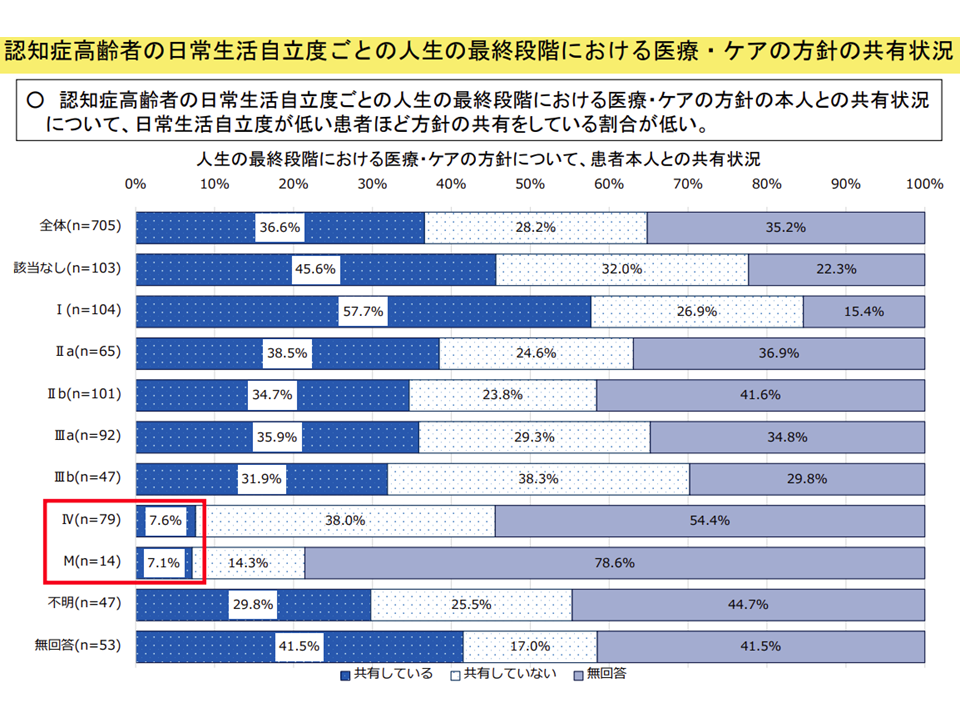
認知症患者に対する意思決定支援(医療介護意見交換会(2)6 230518)
医療・介護間での情報連携が十分ではない(医療介護意見交換会(2)5 230518)[/caption]
あわせて「がん」はもちろん、「がん以外の疾病」に対する緩和ケアについて、▼介護施設での緩和ケア提供(疼痛管理など)が十分でない▼麻薬調剤に対応していない薬局が一定程度ある(在宅での緩和ケアが困難となる)—といった点も明らかにされました。

介護保険施設などで提供可能な医療(疼痛管理をなしえない施設も少なくない)(医療介護意見交換会(2)7 230518)
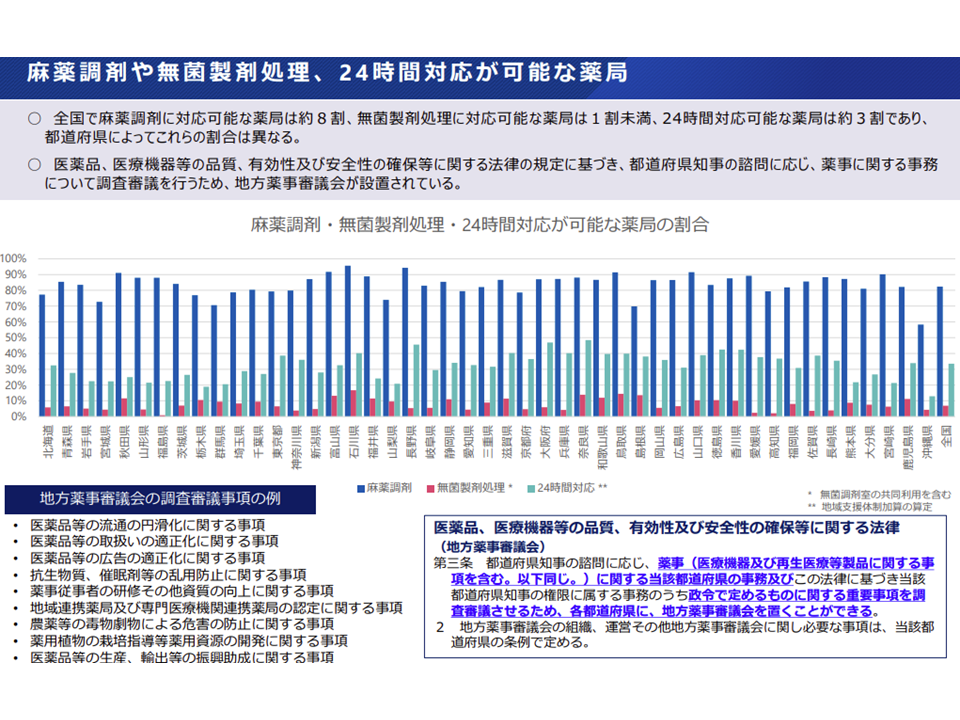
麻薬調剤を行っていない薬局も一定程度ある(医療介護意見交換会(2)8 230518)
眞鍋医療課長は、こうした問題点を解消するために診療報酬・介護報酬でどのようなサポートとしていくべきかなどを議論するよう、意見交換会委員に要請しました。
委員からは共通して、▼病状が悪化して取り返しがつかなくなってから、要介護度や認知症が進行してからではなく、日常診療や日常介護の中で意思確認や意思決定支援を行っておくことが重要である▼形だけの支援ではなく、患者・要介護者本人に寄り添い、丁寧に「個別支援」を行うことが重要である▼本人の意思を確認できない場合のルールについてより明確に定めておく必要がある—との指摘が立場(診療・サービス提供側、費用負担側)を超えて出されました。
今後、「早期からの意思決定支援」などを診療報酬・介護報酬でどうサポートするかを検討していくことになります。例えば「日常的な外来診療の段階から『人生の最終段階の医療・介護をどう考えているのか』を話し合い、これを支援する報酬が求められる」(池端幸彦委員:日本慢性期医療協会副会長、中医協委員)、「介護保険のサービス利用開始時など、節目節目で利用者に働きかけ『人生の最終段階の医療・介護をどう考えているのか』を話し合うことを、報酬面でサポートしてはどうか」(古谷忠之委員:全国老人福祉施設協議会参与、介護給付費分科会委員)、「一定年齢に達した際に、『人生の最終段階の医療・介護をどう考えているのか』の話し合いを促すアクションを行政等が行ってはどうか」(濱田和則委員:日本介護支援専門員協会副会長、介護給付費分科会委員)、「急性期も含めたすべての医療機関で早期からの意思決定支援を義務付けてはどうか。とりわけ『かかりつけ医』の役割が重要である」(松本真人委員:健康保険組合連合会理事、中医協委員)なの提案が出ています。
また、江澤和彦委員(日本医師会常任理事、中医協・介護給付費分科会の双方の委員)は「ACPについては、早すぎれば失敗し、遅すぎれば意味をなさない」と指摘。適切なタイミングを見極めて意思決定支援をする必要があると提案。具体的には「高齢者の手術時」「介護サービスの利用開始時」「1年以内に死亡しても不思議ではないとの状態に陥ったとき」などを掲げました。
早期からの意思決定支援は非常に重要です。ただし、利用者や家族の中には「最期のことなど考えたくない、縁起でもない」と支援・介入に不快感を持つ方も少なくないでしょう。そうした点も踏まえた、「信頼関係の醸成」「十分に配慮した支援の仕方の確立と研修」などもセットで考えていくことが極めて重要です。この点について江澤委員は「『意思決定するか否か』も患者・利用者本人が決定する。決して強制・強要は許されない」と強く指摘している点に留意が必要です。
なお、この点に関連して松本委員は「現在、地域包括ケア病棟などでは『ACPガイドラインに沿った指針の作成』を施設基準で求めているが、『実績』を要件化する必要があるのではないか」と指摘します。
たしかに「指針は作成しているが、十分に活用されていない」のでは困るため、頷ける部分のある指摘と言えます。
もっとも、患者・家族により思いは千差万別であり、地域の医療資源等にも差があります。「実績」の要件化に当たっては技術的に解決すべき課題も多いと考えられ、今後、どのような検討が行われるのか注目する必要があるでしょう。
また、緩和ケアの推進に関しては、「末期がんの特養入所者には外部からの訪問看護提供が可能で、苦痛緩和などに尽力できている。それ以外の傷病でも末期の緩和ケアのために外部訪問看護が入れるような工夫を検討してはどうか」との具体的な提案が田母神裕美委員(日本看護協会常任理事、介護給付費分科会委員)、池端委員、古谷委員らから出されました。具体的な論点であり、今後、介護給付費分科会で議論されることでしょう。
なお、東憲太郎委員(全国老人保健施設協会会長、介護給付費分科会委員)は「老健施設では、在宅復帰率を高めており『空床』が一定程度あり、医療介護の専門職も常駐しており、看取りのための入所(在宅→老健へ、病院→老健へ)を柔軟に認めてはどうか」との提案を行っています。
意見交換会は3度行われ、今後、中医協・介護給付費分科会のそれぞれで具体的な報酬見直し論議につなげられます。
中医協の小塩隆士会長(一橋大学経済研究所教授)は3回の意見交換会を振り返り「医療から介護・介護から医療に移る際にQOLが阻害される可能性があり、その点を早急に解決すべきではないかと感じた」と述べ、これまで以上に「医療・介護連携」を強化する必要性を強く訴えました。
また介護給付費分科会の田辺国昭分科会長(国立社会保障・人口問題研究所所長)も「要介護高齢者が在宅→医療機関→介護施設・サービスへと空間的に、医療保険→介護保険へと制度的に移動する際の課題が少なからずある」と指摘、やはり、医療・介護の連携、とりわけ「情報連携」を強化することが必須であるとの考えを強調しています。
なお、池端委員らは「通常であれば意見交換会の実施は6年後になるが、それを待たずにか一会の効果検証などを中医協・介護給付費分科会が合同で行うような会を設けてほしい」と厚労省に要請しています。


【関連記事】
訪問看護の24時間対応推進には「負担軽減」策が必須!「頻回な訪問看護」提供への工夫を!—中医協・介護給付費分科会の意見交換(1)
急性期入院医療でも「身体拘束ゼロ」を目指すべきで、認知症対応力向上や情報連携推進が必須要素—中医協・介護給付費分科会の意見交換(2)
感染対策向上加算の要件である合同カンファレンス、介護施設等の参加も求めてはどうか—中医協・介護給付費分科会の意見交換(1)
要介護高齢者の急性期入院医療、介護・リハ体制が充実した地域包括ケア病棟等中心に提供すべきでは—中医協・介護給付費分科会の意見交換
2024年度の診療報酬に向け、まず第8次医療計画・医師働き方改革・医療DXに関する意見交換を今春より実施—中医協総会



