依然として「西日本で受療率が高く・在院日数が長い」状況に変化なし、入院患者数は日本全体で減少する傾向―2023年・患者調査
2024.12.23.(月)
2023年の患者数は、3年前の調査に比べて入院では減少、外来では増加した。これに伴って受療率が減少しているが、「西高東低」の状況に変化はない―。
また在院日数についても都道府県別の格差が大きく、以前として「西日本で長く、東日本で短い」状況である—。
厚生労働省が12月20日に公表した2020年の「患者調査」結果から、こうした状況を伺うことができます(厚労省のサイトはこちら(概況)とこちら(詳細な統計表、e―Statサイト))(2020年調査の記事はこちら、2017年調査の記事はこちら、2014年調査の記事はこちら)。
患者調査は、医療機関を利用する患者の傷病などの状況を明らかにするもので、3年に1度行われます。「どの地域に、どのような疾病が多いのか」「年齢によって、どのように疾病構造が異なるのか」などを詳細に知ることができます。病院にとっては「地域のニーズを把握する」ために極めて重要なデータです。2023年には新型コロナウイルス感染症の影響がまだ残っており、「真の医療ニーズを表しているか?」「今後の医療ニーズをどこまで占えるか?」という点で疑問も残る点に留意が必要です。
目次
入院患者数は減少続く、外来患者数は2020年から23年にかけて増加
2023年の患者調査は、6481病院(うち6388施設が回答)、5853一般診療所(同5480)、1268歯科診療所(同1184)を対象に行われました。
まず2023年の1日当たり推計患者数(2023年10月)を見てみると、入院:117万5300人(前回3年前の2020年調査に比べて3万6000人・3.0%の減少)、外来:727万5000人(同13万7500人・1.9%の増加)となりました。
年次推移を見ると、入院では2008年調査から概ね「減少」を続けており、「過去最少」となりました。例えば、▼入院医療から外来医療へのシフト(例えば抗がん剤治療など)▼入退院支援の充実▼人口減少▼在院日数の短縮—などで入院医療ニーズが大きく減少しております。こうした点を踏まえて、「新たな地域医療構想」では「急性期拠点病院を集約化・絞り込みしていく」方針を強く打ち出しています。
一方、外来では「横ばい」状況が伺えます。今後の患者の受療行動がどう変化するのか、注目していく必要があります。
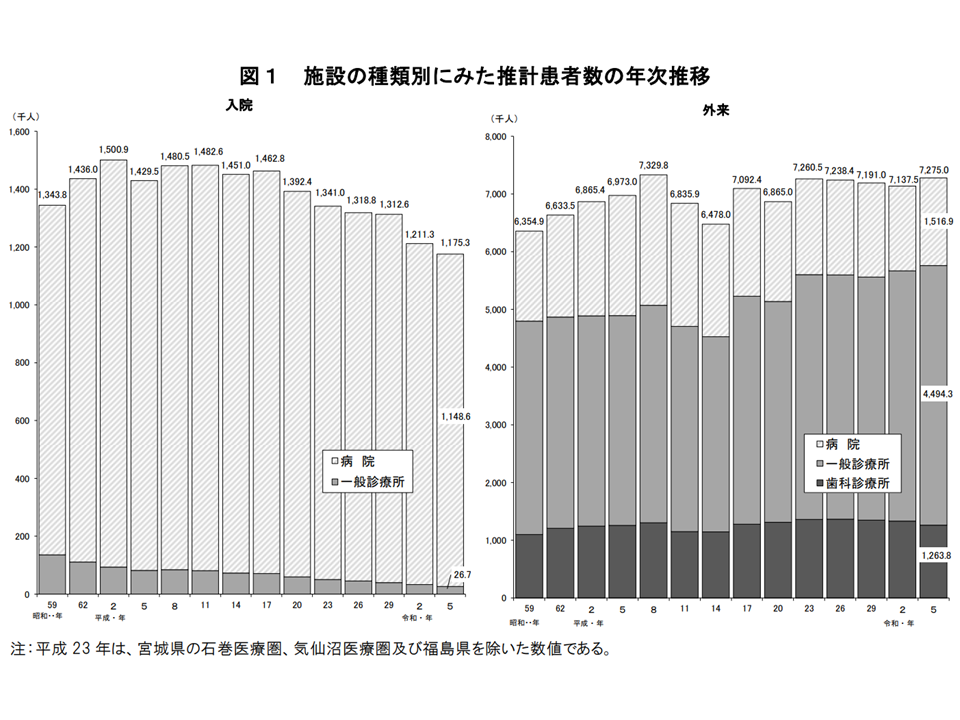
入院患者数は減少傾向、外来患者数は横ばい(2023年患者調査1 241220)
精神障害・循環器疾患・がん・損傷・神経症などの5傷病分類で入院全体の7割弱占める
次に、入院患者の傷病に着目してみましょう。
入院患者数のトップ5は、▼精神及び行動の障害:21万3100人(3年前の前回調査比2万3500人・9.9%減)▼循環器系の疾患:18万2500人(同1万5700人・7.9%減)▼損傷、中毒及びその他の外因の影響:13万3500人(同1000人・0.7%減)▼神経系疾患:12万3200人(同2600人・2.1%減)▼新生物:11万8800人(同7900人・6.2%減)―となりました。
それぞれが入院患者全体に占める割合は、▼精神及び行動の障害:18.1%(前回調査比1.4ポイント減)▼循環器系の疾患:15.5%(同0.9ポイント減)▼損傷、中毒及びその他の外因の影響:11.4%(同0.3ポイント増)▼神経系疾患:10.5%(同0.1ポイント増)▼新生物:10.1%(同0.4ポイント減)―となっており、上位5分類で入院患者全体の65.6%(同2.3ポイント減)を占めています。
例えば「新生物」による入院患者減少の背景には「コロナ感染症拡大を恐れたがん検診の減少」なども考えられますが、「そうした影響は2023年には極めて小さくなっている」との指摘もあります。今後、詳細な疾病構造分析が必要です。
入院患者の重症度合いを見てみると、全体では(1)生命の危険がある:5.5%(前回調査比0.1ポイント減)(2)生命の危険は少ないが入院治療を要する:77.6%(同0.9ポイント増)(3)受け入れ条件が整えば退院可能:10.5%(同1.1ポイント減)(4)検査入院:0.8%(同0.1ポイント減)(5)その他:5.6%(同0.5ポイント増)―という状況です。「いわゆる社会的入院((3)の入院が近いと考えられる)」が減少していることが伺えます。
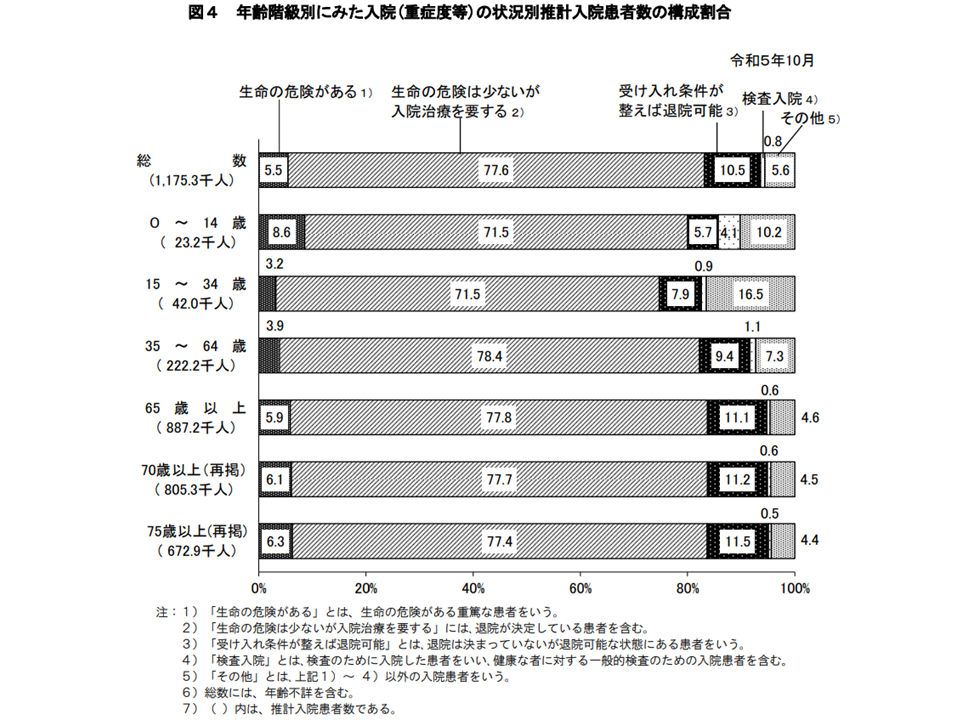
入院患者の重症度の状況(2023年患者調査2 241220)
また(3)のいわゆる「社会的入院」の割合を年齢階級別に見ると、▼全体:10.5%(同上)▼0-14歳:5.7%(前回調査比1.1ポイント減)▼15-34歳:7.9%(同1.9ポイント減)▼35-64歳:9.4%(同1.3ポイント減)▼65歳以上:11.1%(同1.0ポイント減)▼75歳以上(再掲):11.5%(同0.7ポイント減)―となっており、多くの年齢階級で「社会的入院が減少している」状況が伺えます。「介護医療院への入所」推進なども背景にあると思われ、今後の状況を注視していく必要があるでしょう。
入院受療率、最高の高知と最低の神奈川で2.68倍の格差
次に人口10万対の受療率(10万人のうち何人が医療機関を受診するか)を見てみましょう。患者数そのものは、人口の多い都市部で必然的に多くなるため、人口規模の差などを除外して地域比較をできる、非常に重要な指標です。
全国の受療率は、入院:945(3年前の前回調査から15ポイント減)、外来:5850(同192ポイント増)となりました。患者数と同様に、入院では「減少」、外来では「増加」となっています。
年齢階級別に見ると65歳以上で高くなることが今回調査結果からも再確認できます(この受療率の高さが高齢者の医療費が高騰する大きな要因です)。
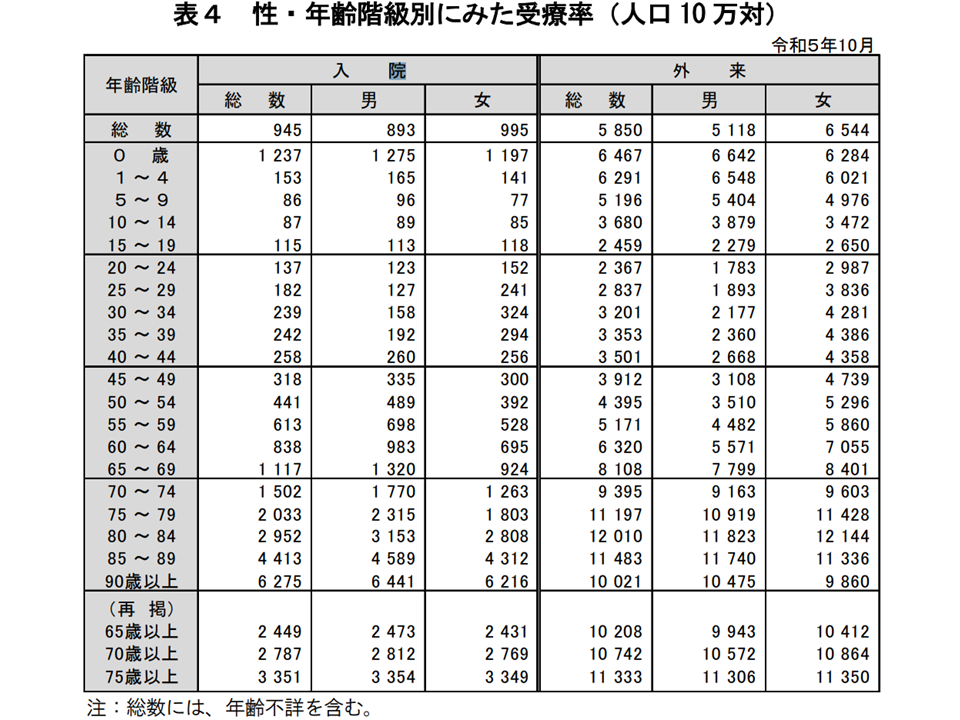
性・年齢階級別受療率、高齢者で受療率が高い(2023年患者調査3 241220)
ただし、年次推移を見ると65歳以上の受療率は入院・外来ともに下がってきていることが分かります。受療率減の背景には、例えば「介護医療院への入所」や「入院から外来へのシフト」など、様々な要素が関係しています。今後も状況を注視していくことが重要です。
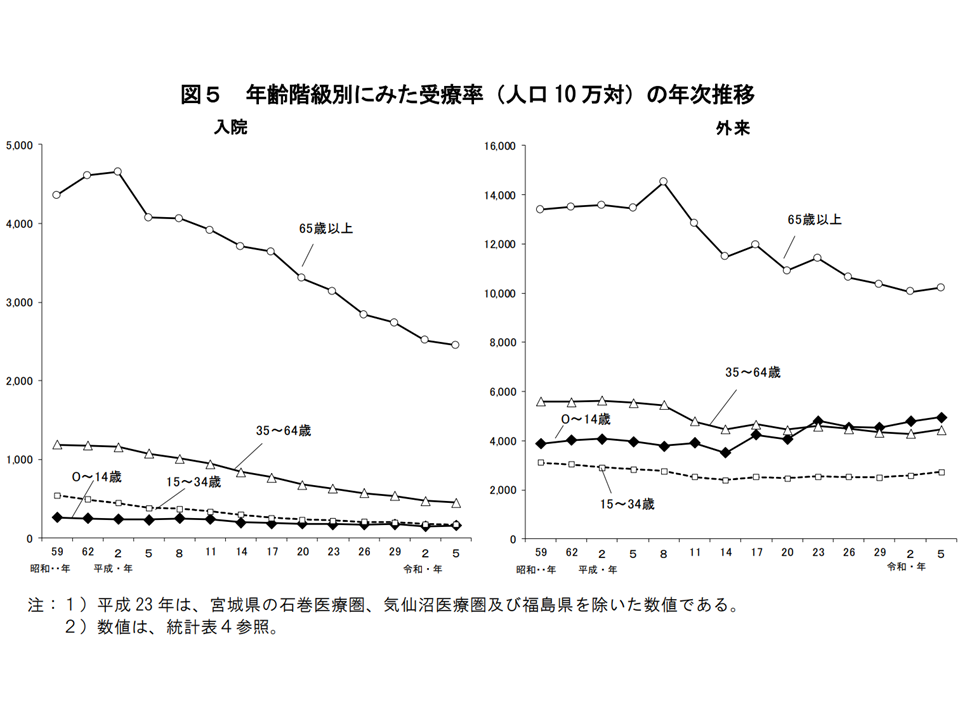
受療率の年次推移(2023年患者調査4 241220)
傷病分類別に入院受療率を見ると、患者数と同様に▼精神及び行動の障害:171(前回調査比16ポイント減)▼循環器系の疾患:147(同10ポイント減)▼損傷、中毒及びその他の外因の影響:107(同増減なし)▼神経系疾患:99(同1ポイント減)▼新生物:96(同4ポイント減)―で高くなっています。
一方、都道府県別に入院受療率を見てみると、▼高知県:1785(前回調査比112ポイント減)▼鹿児島県:1743(同67ポイント減)▼長崎県:1651(同28ポイント減)―などで高く、逆に▼神奈川県:665(同11ポイント増)▼東京都:671(同2ポイント増)▼埼玉県:702(同25ポイント減)―などとなっています。
全国平均との乖離状況を見ると、高い方では▼高知県:1.89倍(前回調査から0.09ポイント低下)▼鹿児島県:1.84倍(同0.05ポイント低下)▼長崎県:1.75倍(同増減なし)―と、低い方では▼神奈川県:0.79倍(同0.02ポイント上昇)▼東京都:0.71倍(同0.01ポイント上昇)▼埼玉県:0.74倍(同0.02ポイント上昇)―となっています。最高の高知県と最低の神奈川県との格差は2.68倍で、前回調査に比べて0.22ポイント縮小しました。受療率の高さは「ベッド数が多い」ことにあると指摘され(ベッドを満たすために必要性の低い入院を誘発している)、ベッド数の適正化を真剣に検討していく必要があります(関連記事はこちら)。
一方、外来の受療率を都道府県別に見ると、▼和歌山県:6846(前回調査比511ポイント上昇)▼香川県:6807(同78ポイント上昇)▼愛媛県:6598(同601ポイント上昇)―などで高く、▼沖縄県:4528(同135ポイント上昇)▼京都府:4867(同48ポイント低下)▼滋賀県:5144(同227ポイント低下)―などで低くなっています。最高の和歌山県と最低の沖縄県との格差は1.51倍で、前回調査から若干縮小しています(0.02ポイント減)。
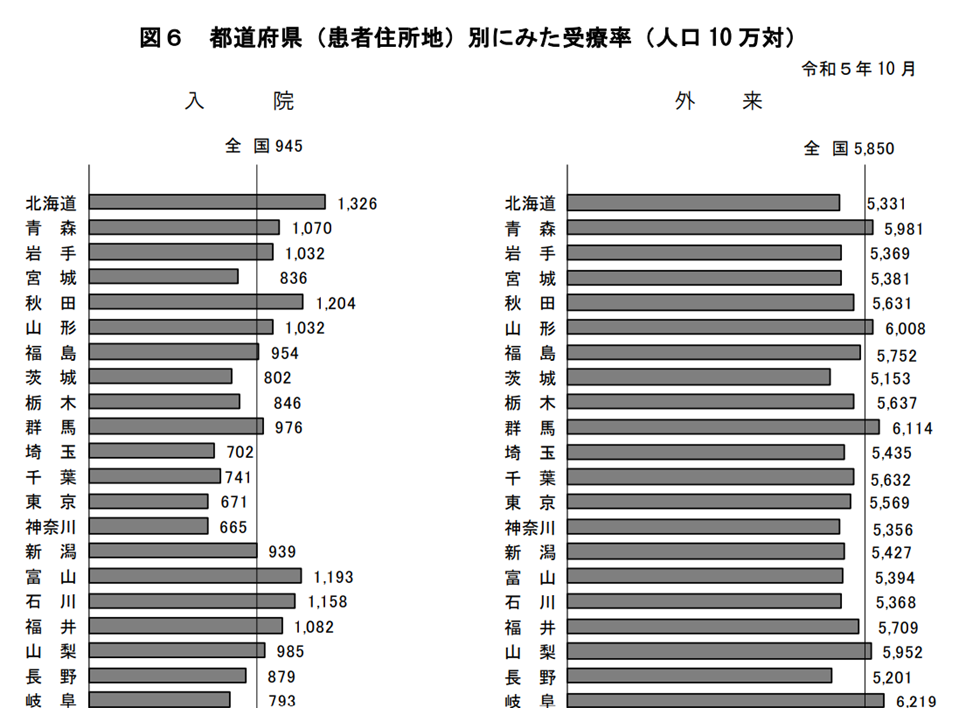
都道府県別受療率1(2023年患者調査5 241220)

都道府県別受療率2(2023年患者調査6 241220)
病院の平均在院日数、依然として「西日本で長く、東日本で短い」傾向
また2023年9月中に退院した患者について平均在院日数を見ると、慢性期や精神科病院なども含めた病院全体では29.3日となりました。3年前の前回調査に比べて4.0日も短縮が実現できています。
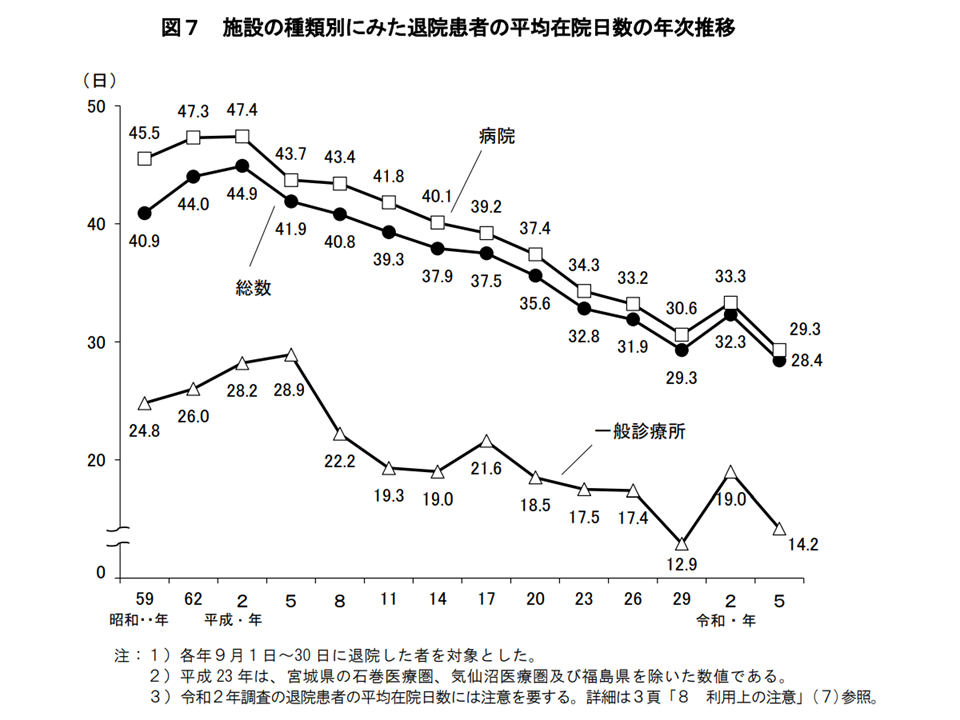
平均在院日数の推移(2023年患者調査7 241220)
傷病分類別に平均在院日数(診療所も含めた全体)を見ると、▼精神及び行動の障害:290.4日(前回調査比3.8日短縮)▼神経系の疾患:93.3日(同9.8日延伸)▼循環器系の疾患:34.6日(同6.9日短縮)―などで長くなっています。より細かく見ると、▼統合失調症、統合失調症型障害及び妄想性障害:569.5日(同1.1日短縮)▼血管性及び詳細不明の認知症:285.2(同26.8日短縮)▼アルツハイマー病:279.6日(同6.6日延伸)▼気分[感情]障害(躁うつ病を含む):118.2日(同19.2日短縮)▼脳血管疾患:68.9日(同8.5日短縮)▼慢性腎臓病:57.3日(同2.9日延伸)―などが長い状況です。疾患によって延伸・短縮が混在しており、疾患別に「在院日数短縮に向けた取り組み」を検討していく必要があります。
次に、一般病床について在院期間別の推計退院患者数の構成を見ると、▼0-14日:68.4%(前回調査比1.6ポイント減)▼15-30日:15.5%(同0.7ポイント減)▼1-3か月:12.7%(同0.2ポイント減)▼3-6か月:2.2%(同増減なし)▼6か月以上:1.3%(同0.5ポイント減)―となっており、在院日数が全体として短縮していることが伺えます。
なお、この点に関連して「空きベッドを埋めるために、在院日数をコントロールしている(延伸させている)ケースが少なからずある」との指摘もあります。こうした「病院経営を安定させるための在院日数コントロール」は、医療の質を低下させる(感染リスクの増大、ADL低下リスクの増大など)とともに、患者の負担増を招く(入院医療費の増大にとどまらず、患者自身の収益減をも招く)ため「好ましくない」と言わざるを得ない点に留意が必要です(関連記事はこちら)。
さらに、退院患者について「入院前の居場所」と「退院後の行き先」をクロス分析してみると、「家庭に帰る」人の割合は、「家庭から入院した人」では88.5%(前回調査比0.8ポイント減)なのに対し、「他の病院・診療所から入院(転院)した人」では43.6%(同0.7ポイント増)にとどまっています。「転院患者(他院からの入院患者)の自宅復帰は難しい」ことが患者調査でも裏付けられた格好で、転院患者への「退院支援」について工夫を凝らす必要があるでしょう。

入院前の居場所と、退院後の行き先の関係(2023年患者調査8 241220)
ところで、都道府県別の平均在院日数(病院のみ)を見てみると、▼佐賀県:55.3日▼徳島県:48.0日▼富山県:43.2日—などで長く、▼東京都:22.4日▼埼玉県:24.9日▼神奈川県:22.8日—などで短くなっています。
依然として「西日本で長く、東日本で短い」状況と言えるでしょう。ベッドが多く・受療率の高い地域で、在院日数が長い傾向があり、「不適切な入院の長期化」あるいは「入退院支援の努力放棄」(消極的な入院の長期化)などが生じていないか、詳しく見ていく必要があるでしょう。繰り返しになりますが、在院日数の不適切な長期化は、▼ADLの低下▼院内感染リスクの上昇▼患者や家族のQOL低下(職場復帰等が遅れることによる経済的な損失なども含めて)▼高齢者における認知機能の低下―などのデメリットが大きく、慎む必要があります。
在宅医療受給者、2020年から23年にかけて37.7%増加
最後に在宅医療の状況を見てみると、2023年10月17から19日のいずれか1日に在宅医療を受けた患者数は23万9000人で、3年前の前回調査に比べて6万5400人・37.7%の増加となりました。
コロナ感染症の落ち着きに伴う訪問診療等の増加、訪問看護の開設増加、高齢化による訪問医療のニーズ増加などが影響していると考えられるでしょう。厚労省は、患者自身が医師等の適切なアドバイスを受けて「入院医療にするか、在宅医療にするか」を選択できる環境の整備を進めています。あわせて、地域医療構想の中では「2025年には、『療養病床に入院する医療区分1の患者』の7割を、在宅や介護施設等で受け入れる」こととなっており、高齢化による在宅・介護施設ニーズ増に加えて、「約30万人分のニーズ増」が新たに生じる計算です。さらに、今般のコロナ感染症下で「在宅医療の重要性」が再認識されるとともに、高齢化の進展で「さらに在宅医療ニーズが増加する」ことも分かっています。今後の在宅医療提供体制のさらなる整備に期待が集まります。
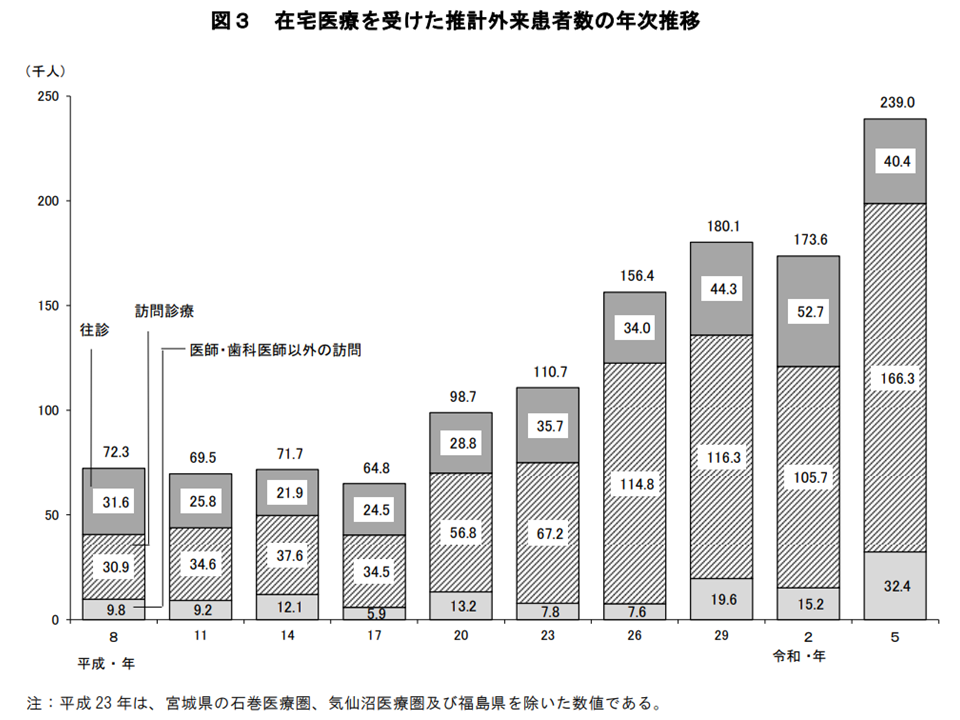
在宅医療ニーズが高まっている(2023年患者調査9 241220)
【関連記事】
コロナ禍でも「西日本で受療率高く・在院日数長い」状況に変化なし―2020年・患者調査
病院の平均在院日数、最長は高知の56.2日、最短は宮城の20.9日で、依然大きなバラつき―2017年・患者調査
病院全体の平均在院日数は33.2日、短縮傾向も都道府県間のバラつき大きい―2014年・患者調査





