高度技能習得や研修医等向けのC水準、「技能獲得のため長時間労働認めよ」との医師の希望が起点―医師働き方改革推進検討会(2)
2019.10.4.(金)
臨床研修医や新専門医資格取得を目指す専攻医、また高度な技術習得を目指す医師は、短期間に集中的な症例を経験することが必要で、このためには「960時間を超える時間外労働」を可能とする必要がある(いわゆるC水準)。
研修医等を対象とするC1水準については、研修プログラムの中で「想定される時間外労働時間」を明示し、研修等希望者が選択できる仕組みを整えていることなどを医療機関の指定要件とする―。
高度技能習得のためのC2水準については、医師自らが「高度技能習得のための計画」を作成し、これを新設する審査組織でチェックした上で960時間を超える時間外労働を可能とする。また「極めて高度な技術を持つ一般病院」でもC2水準への指定を可能とする―。
10月2日に開催された「医師の働き方改革の推進に関する検討会」(以下、今検討会)では、こうした方向も概ね了承されています。

10月2日に開催された、「第3回 医師の働き方改革の推進に関する検討会」
目次
研修医等を対象とするC1水準、研修プログラムの中で「時間外労働時間」の明示を
10月2日の今検討会では、「B水準」(地域医療確保暫定特例水準)および「C水準」(集中的技能向上水準)となる医療機関の指定に関する枠組みを検討し、概ね了承されました。ただし、注文・提案が数多く出されており、厚生労働省で詳細な制度設計の中に活かしていきます。本稿では、「C水準」指定の枠組みを見てみましょう(「B水準」指定については別稿でお伝え済みです)。
C水準は、「高い技能を身に付けたい。そのためには短期間の間に集中的に多くの症例を経験したい」と考える医師のモチベーションを削がないよう、原則である「960時間」を超える時間外労働を可能とするものです。「医師側が長時間労働を選択する」という点が大きなポイントです。
C水準には、▼初期臨床研修医・専攻医(新専門医の資格取得を目指す医師)を対象とするC1水準▼高度技能の習得を目指す医師(新専門医資格取得後の医師をイメージ)を対象とするC2水準―があります。いずれも「要件を満たした場合に都道府県が当該医療機関を指定」して初めて、C1・C2水準医療機関となることが可能です。
まずC1水準の「指定要件案」を見てみましょう。指定を受けるためには、次の6項目すべてを満たすことが必要です。都道府県が6要件を満たすことを確認した上で指定を行います。
(1)指定対象プログラムであること
(2)36協定において「年960時間を超える時間外・休日労働に関する上限時間の定め」をすること
(3)医師労働時間短縮計画を策定していること
(4)評価機能等による評価を受審していること
(5)追加的健康確保措置の実施体制を整備していること
(6)労働関係法令の重大かつ悪質な違反がないこと
このうち(4)から(6)は、2次・3次救急など地域医療に欠かせない医療機関(B水準)と同じ内容です。
(1)から(3)の各要件について、少し詳しく見てみましょう。これまでに議論が深められてない部分でもあり、構成員からはさまざまな注文がついています。
まず(1)は、初期臨床研修プログラムまたは専門研修プログラムに規定されている医療機関であることを求めるものです。C1対象が初期臨床研修医・専攻医であることから当然の要件と言えます。各研修プログラムに関しては、「時間外労働が最大何時間になるか」を示さなければいけません。指定権者である都道府県はもちろん、研修・専攻希望者が「どのような労働環境になるのか」を事前に確認し、研修先を自らの意思で選択できるようにするためです。

また研修プログラムでは、▼適正な労務管理▼研修の効率化―を求める考えを厚生労働省が示してします。「適正な労務管理」については新設される「評価機能」の評価を踏まえて、また「研修の効率化」については地域医療対策協議会(都道府県・市町村・医師会・病院団体・基幹病院等・大学などが参加し、地域医療確保について協議する組織)などの意見を踏まえて、都道府県知事が確認します。研修医・専攻医が、「研修」の名の下で過酷な業務を強いられることを防止するためです。
ただし「研修の効率化」に関しては、「そもそも『研修にかける時間』と『成果』との関係は明らかになっていない。研修で重要となるのは『成果』である。安易に効率化を求めれば研修の形骸化につながりかねない」(山本修一構成員:千葉大学医学部附属病院院長)、「研修の『質』を担保する必要がある」(城守国斗構成員:日本医師会常任理事)などの意見が出ています。この点、厚労省医政局医事課の佐々木健課長は「当初は、これまでの研修の実績を踏まえて想定される時間外労働時間を明示してもらう。そこから検証をはじめ、不要な業務がないのかなどを常に精査していってもらいたい」とコメントし、「研修の質を損なうような効率化」を求めるものではないことを明確に示しています。
なお、新専門医資格取得を目指す専門研修プログラムについては、当該医療機関だけでなく「日本専門医機構」「基本領域学会」も▼最大時間外労働時間▼適正な労務管理▼研修の効率化―のチェックを行うことが求められますが、具体的な枠組みはさらに検討することとなります。
また(2)は、「年間960時間を超える時間外労働が必要な」業務を明確にすることを求めるものです。同じ研修先の医療機関であっても、ある研修プログラムでは「時間外労働時が960時間に収まる」ものもあれば、「960時間を超える」ものも出てきます(複数のプログラムを用意する病院がある)。
さらに(3)(4)は、先にお伝えしたB水準と同じくC1水準についても「医師労働時間短縮計画」を策定し、評価機能のチェックを受けることを求めるものです。 森本正宏構成員(全日本自治団体労働組合総合労働局長)らの「C1水準でも労働時間短縮の取り組みを求める必要がある」との指摘を踏まえたものです。なお、「研修」という特性を踏まえて、▼カンファレンスの開始時間および所要時間▼明らかに研鑽に資さない業務や学会発表等の吟味―などの記載を求めることになります。
C1水準指定の大きな流れは、下図のように▼医療機関が研修プログラムなど(1)-(6)の要件を満たした上で都道府県にC1指定申請を行う→▼都道府県が要件を満たしていることなどを確認しC1指定を行う→▼医療機関が自院の労働組合等と36協定を結ぶ→▼研修希望者等がプログラムの時間外労働時間等を参考に応募する→▼医療機関での採用後に36協定が適用され、医療機関は労働時間短縮や健康確保措置を実施する―という形になります。
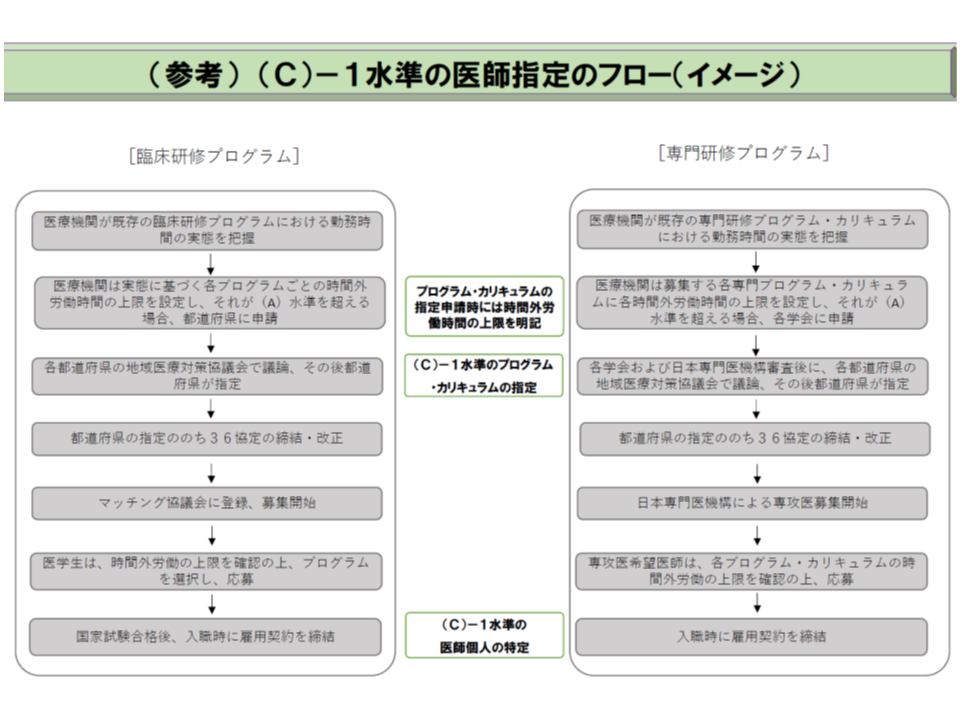
なお、初期臨床研修・新専門医研修ともに「複数の医療機関での研修(勤務)」となるため、▼研修プログラムの中には「C1水準医療機関とA水準医療機関とが混在する」ケースや「複数の都道府県をまたぐ」ケースなどがある▼1つの医療機関が複数の研修プログラムの対象となる(外科はX研修プログラム、内科はY研修プログラムとなるなど)―ことなどが想定されます。これらについて指定をどのように行うのかなどは今後、さらに詰めていくことになります。
C2水準、医学会の協力を得て厚生労働大臣が「対象分野」を指定
ここからはC2水準について見ていきましょう。例えば大学病院に勤務する医師が「より高度な脳神経外科の技術を身に付けたい」と考えた際、短期間で数多くの症例治療を集中的に経験できるように最長1860時間までの時間外労働を可能とするものです。
まず「どういった分野・技術を対象とするか」を限定する必要があります。厚労省は、▼高度な技能が必要となる▼当該技能の習得・維持のために相当程度の時間、関連業務への従事が必要となる▼関連業務の遂行にあたり、例えば「高度・長時間の手術など、途中での交代が困難である」ことや、「連続的に同一の医師が診療を続ける」ことなどが必要である―分野について、新設される「審査組織」(医学会の参画を求める)の意見を踏まえて、厚生労働大臣が分野指定する考えを示しました。さらに、その分野の中で、「どういった技術を対象とするか」「その技術を習得するためにどの程の症例数経験が必要か」などを審査組織が示していきます。
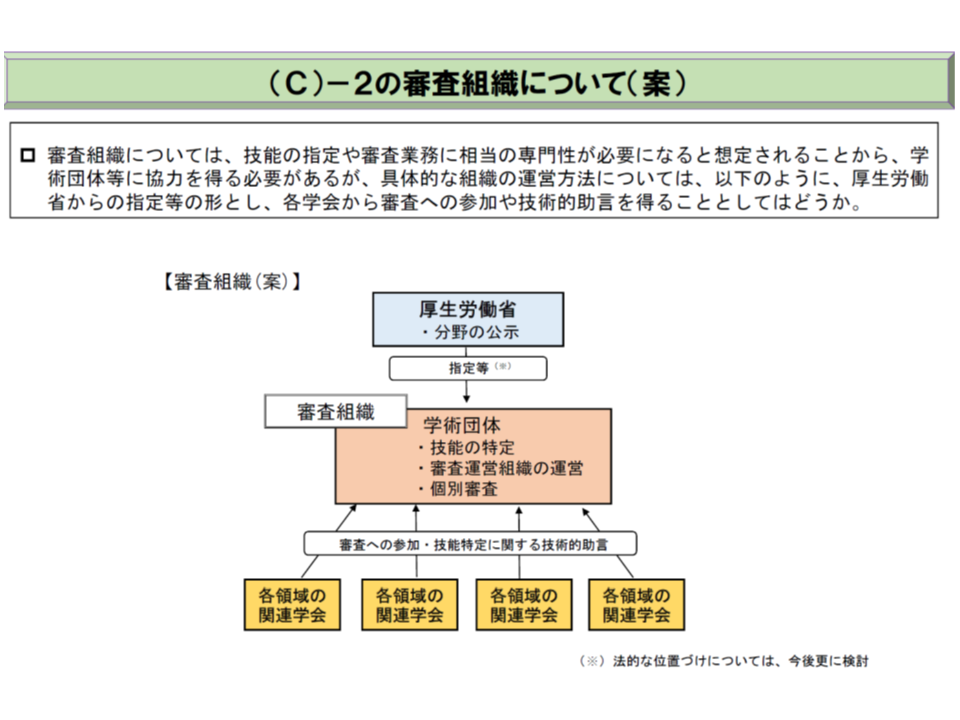
もっとも、医療・医学は日進月歩しており、「数年前には限られた病院でしか実施できなった技術が、数年後にはごく一般的になっている」ことも少なくありません。まず2021年度末までに、当初の対象分野・技術が定められ、医療・医学の進展を踏まえて常に見直していくことになるでしょう。
大学病院等のみならず、高度な技術持つ一般病院もC2水準としての指定可能
次にC2水準医療機関の指定要件については、次の6項目が提示されました。6項目すべてを満たす医療機関が指定を受けられます。C2水準医療機関でも労働時間短縮計画を作成し、評価機能のチェックを受ける必要があることが明確にされました。
(1)高度技能に関する対象分野における医師の育成が可能であること
(2)36協定において「年960時間を超える時間外・休日労働に関する上限時間の定め」をすること
(3)医師労働時間短縮計画を策定していること
(4)評価機能による評価を受審していること
(5)追加的健康確保措置の実施体制を整備していること
(6)労働関係法令の重大かつ悪質な違反がないこと
このうち(1)は、当該医療機関で「高度技能の獲得」が可能であるかどうか、という要件です。厚労省は医療機関を2つに区分して、この要件を満たすかどうかを確認する考えを示しました。
まず▼特定機能病院▼臨床研究中核病院▼基本領域の学会が認定する専門研修認定医療機関(基幹型のみ)―などでは、「高度技能が必要な医療提供を行う医療機関であり、かつ高度技能を有する医師の育成にあたり十分な教育研修環境を有している」と想定されるため、上記(2)-(6)を満たせば、医療機関の申請に基づいてC2水準としての指定が可能となります。
具体的な医療機関の範囲は、今後、詳細に詰めることとなり、馬場武彦構成員(社会医療法人ペガサス理事長)は「がん診療連携拠点病院」や「新専門医制度におけるサブスペシャリティ領域の研修病院」なども対象に加えてはどうかと提案しています。
また、これら以外の一般病院の中にも「極めて高度な技術を持ち、大学病院の医師が研鑽を希望する」施設は各地にあります。こうした病院については、個別に「医療機関の教育研修環境」などを審査し、「高度技能習得に相応しい」と判断されれば、上記(2)-(6)の要件を満たすことを求めた上で、都道府県がC2水準医療機関として指定することが可能です。
岡留健一郎構成員(日本病院会副会長)や山本構成員は、「優れた一般病院がC2水準から漏れることのないような仕組み」創設を強く求めています。
C2水準、「高度な技能を習得したい」との医師個人の希望が起点
次にC2水準指定の流れを見てみましょう。こちらはかなり複雑で、「特定機能病院や臨床研究中核病院など」と「極めて高度な技術を持つ一般病院」とでは異なってきます。
【特定機能病院・臨床研究中核病院・専門研修認定医療機関(基幹型のみ)など】
▽都道府県が(2)-(6)の要件を満たすことなどを確認し、C2水準指定を行う
↓
▽当該病院に勤務し、高度技能習得を希望する医師が「高度特定技能育成計画」を作成し、当該病院に提出する
↓
▽当該病院から審査組織に、個々の医師の「高度技能育成計画」を提出(申請)する
↓
▽審査組織で当該「高度特定技能育成改革」を審査する
↓
▽審査組織での承認を得た段階で、36協定が発動され(C2水準の960時間を超える時間外労働が可能となる)、医療機関は労働時間短縮や健康確保に努める
【極めて高度な技術を持つ一般病院】
▽当該病院に勤務し、高度技能習得を希望する医師が「高度特定技能育成計画」を作成し、当該病院に提出する
↓
▽当該病院から審査組織に、個々の医師の「高度技能育成計画」を提出(申請)する
↓
▽審査組織で当該「高度特定技能育成改革」を審査する
↓
▽審査組織の承認を得た後に、都道府県が当該病院の「育研修環境」、上記(2)-(6)の要件をチェックし、C2水準としての指定を行う
↓
▽都道府県の指定を得て36協定が発動され(C2水準の960時間を超える時間外労働が可能となる)、医療機関は労働時間短縮や健康確保に努める
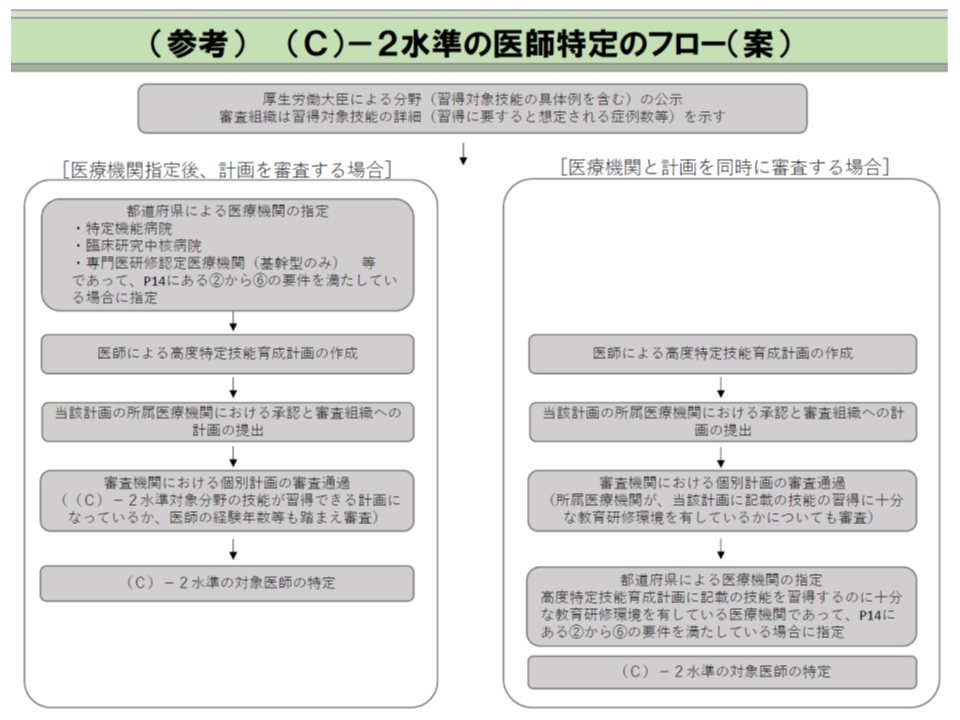
この流れから分かるように、医師個人が「高度な技能の習得をしたい」と希望し、自らが「高度特定技能育成計画」を作成・提出することがC2水準の、いわば「起点」となる点が大きなポイントです。
ここで「高度特定技能育成計画」は、▼計画期間(3年以内で医師自ら定める)▼経験を行う分野▼習得予定の技術▼経験予定症例数▼手術数▼指導者・医療機関の状況▼研修、学会、論文発表などの等学術活動の予定―などを記載するもので、高度技能習得を希望する医師自身が作成します。ただし、今村聡構成員(日本医師会副会長)や鈴木幸雄構成員(横浜市立大学産婦人科・横浜市医療局)は「医師個人が必要症例数などの情報を収集することは難しい。医師自身の負担を軽減するための工夫をしてほしい」と提案しています。例えば、学会や既に高度技能を取得した医師などが、「●●技術を習得するには、最低〇症例の経験が必要である」などの雛型を示すことなどが考えられるでしょう。
C水準の指定期間、B水準と同様に「3年」とする
C1・C2水準の指定期間については、「B水準医療機関とC水準医療機関とが重複するケースが多い」と考えられることから、B水準と同じく「3年間」とする考えが厚労省から示されました。指定要件を満たさなくなれば指定取り消しが行われること、要件確保のために都道府県が支援する必要があることなどもB水準と同様です。
なお、これまで見てきたようにC水準は研修医等が自ら「技能獲得のために長時間労働を可能としてほしい」という希望を叶えるものです。しかし、中には「日常業務に忙殺され、望むような技能獲得ができない」というケースが生じる可能性もあります。このため片岡仁美構成員(岡山大学医療人キャリアセンターMUSCUTセンター長)は、「不適切なC水準運用がなされている場合、医師が都道府県などにその旨を申し出られるような仕組み」(いわば通報窓口)を設けることを提案しています。
ところで、C1水準は研修医・専攻医を、C2水準は高度技能習得を目指す医師を対象としていますが、こうした医師に「指導をする医師」も、相当程度の時間外労働が発生すると想定されます。もっとも「1人の指導医がつきっきりで指導する」ものではないことから、指導医の時間外労働が960時間を超えると想定される場合には、「B水準医療機関」としての指定を受けることになります。
【関連記事】
地域医療確保に必要なB水準病院、機能や時短計画、健康確保措置など7要件クリアで都道府県が指定―医師働き方改革推進検討会(1)
2021年度中に医療機関で「医師労働時間短縮計画」を作成、2022年度から審査―医師働き方改革推進検討会(2)
長時間勤務で疲弊した医師を科学的手法で抽出、産業医面接・就業上の措置につなげる―医師働き方改革推進検討会(1)
1860時間までの時間外労働可能なB水準病院等、どのような手続きで指定(特定)すべきか―医師働き方改革推進検討会
医師・看護師等の宿日直、通常業務から解放され、軽度・短時間業務のみの場合に限り許可―厚労省
上司の指示や制裁等がなく、勤務医自らが申し出て行う研鑽は労働時間外―厚労省
医師働き方の改革内容まとまる、ただちに全医療機関で労務管理・労働時間短縮進めよ―医師働き方改革検討会
医師の時間外労働上限、医療現場が「遵守できる」と感じる基準でなければ実効性なし―医師働き方改革検討会
研修医等の労働上限特例(C水準)、根拠に基づき見直すが、A水準(960時間)目指すわけではない―医師働き方改革検討会(2)
「特定医師の長時間労働が常態化」している過疎地の救急病院など、優先的に医師派遣―医師働き方改革検討会(1)
研修医や専攻医、高度技能の取得希望医師、最長1860時間までの時間外労働を認めてはどうか―医師働き方改革検討会(2)
救急病院などの時間外労働上限、厚労省が「年間1860時間以内」の新提案―医師働き方改革検討会(1)
勤務員の健康確保に向け、勤務間インターバルや代償休息、産業医等による面接指導など実施―医師働き方改革検討会(2)
全医療機関で36協定・労働時間短縮を、例外的に救急病院等で別途の上限設定可能―医師働き方改革検討会(1)
勤務医の時間外労働上限「2000時間」案、基礎データを精査し「より短時間の再提案」可能性も―医師働き方改革検討会
地域医療構想・医師偏在対策・医師働き方改革は相互に「連環」している―厚労省・吉田医政局長
勤務医の年間時間外労働上限、一般病院では960時間、救急病院等では2000時間としてはどうか―医師働き方改革検討会
医師働き方改革論議が骨子案に向けて白熱、近く時間外労働上限の具体案も提示―医師働き方改革検討会
勤務医の働き方、連続28時間以内、インターバル9時間以上は現実的か―医師働き方改革検討会
勤務医の時間外労働の上限、健康確保策を講じた上で「一般則の特例」を設けてはどうか―医師働き方改革検討会
勤務医の時間外行為、「研鑽か、労働か」切り分け、外形的に判断できるようにしてはどうか―医師働き方改革検討会
医師の健康確保、「労働時間」よりも「6時間以上の睡眠時間」が重要―医師働き方改革検討会
「医師の自己研鑽が労働に該当するか」の基準案をどう作成し、運用するかが重要課題―医師働き方改革検討会(2)
医師は応召義務を厳しく捉え過ぎている、場面に応じた応召義務の在り方を整理―医師働き方改革検討会(1)
「時間外労働の上限」の超過は、応召義務を免れる「正当な理由」になるのか―医師働き方改革検討会(2)
勤務医の宿日直・自己研鑽の在り方、タスクシフトなども併せて検討を―医師働き方改革検討会(1)
民間生保の診断書様式、統一化・簡素化に向けて厚労省と金融庁が協議―医師働き方改革検討会(2)
医師の労働時間上限、過労死ライン等参考に「一般労働者と異なる特別条項」等設けよ―医師働き方改革検討会(1)
医療・介護従事者の意思なども反映した供給体制の整備を—働き方ビジョン検討会
医師偏在対策を了承、各都道府県で2019年度に医師確保計画を策定し、20年度から実行―医療従事者の需給検討会
医師偏在対策まとまる、2019年度に各都道府県で「医師確保計画」定め、2020年度から稼働―医師需給分科会(2)
産科医が最少の医療圏は北海道の北空知(深川市等)と留萌、小児科では埼玉県の児玉(本庄市等)―医師需給分科会(1)
2036年の医療ニーズ充足には、毎年、内科2946名、外科1217名等の医師養成が必要―医師需給分科会(3)
2036年には、各都道府県・2次医療圏でどの程度の医師不足となるのか、厚労省が試算―医師需給分科会(2)
最も医師少数の2次医療圏は「北秋田」、最多数は「東京都区中央部」で格差は10.9倍―医師需給分科会(1)
「将来においても医師少数の都道府県」、臨時定員も活用した地域枠等の設置要請が可能―医師需給分科会(3)
医師数順位が下位3分の1の地域を「医師少数区域」とし、集中的に医師派遣等進める―医師需給分科会(2)
「医師少数区域等での勤務」認定制度、若手医師は連続6か月以上、ベテランは断続勤務も可―医師需給分科会(1)
外来医師が多い地域で新規開業するクリニック、「在宅医療」「初期救急」提供など求める―医師需給分科会
将来、地域医療支援病院の院長となるには「医師少数地域等での6-12か月の勤務」経験が必要に―医師需給分科会
入試要項に明記してあれば、地域枠における地元の「僻地出身者優遇」などは望ましい―医師需給分科会(2)
医師多数の3次・2次医療圏では、「他地域からの医師確保」計画を立ててはならない―医師需給分科会(1)
「必要な医師数確保」の目標値達成に向け、地域ごとに3年サイクルでPDCAを回す―医師需給分科会(2)
2036年に医師偏在が是正されるよう、地域枠・地元枠など設定し医師確保を進める―医師需給分科会
新たな指標用いて「真に医師が少ない」地域を把握し、医師派遣等を推進―医師需給分科会
機能分化やダウンサイジング等の必要性を改めて検証すべき424公立・公的病院等を公表―地域医療構想ワーキング
多くの機能で「診療実績が少ない」「類似病院が近接している」病院、再編統合を検討―地域医療構想ワーキング
公立・公的病院等の機能改革、「地域で求められる機能を果たしているか」との視点で検証を―厚労省・医療政策研修会
公立・公的等病院の「再編・統合」、地域医療提供体制の在り方全体をまず議論せよ―地域医療構想ワーキング
公立・公的病院等の再編・統合、国が「直接支援」する重点地域を2019年夏に策定―厚労省・医療政策研修会
公立・公的病院等の機能改革、「医師働き方改革」「医師偏在対策」と整合する形で進めよ―地域医療構想ワーキング(1)
公立病院等、診療実績踏まえ「再編統合」「一部機能の他病院への移管」を2019年夏から再検証―地域医療構想ワーキング
公立病院等の機能、▼代表的手術の実績▼患者の重症度▼地理的状況―の3点で検討・検証せよ―地域医療構想ワーキング
CT・MRIなどの高額機器、地域の配置状況を可視化し、共同利用を推進―地域医療構想ワーキング(2)
主要手術の公民比率など見て、構想区域ごとに公立・公的等病院の機能を検証―地域医療構想ワーキング(1)
公立・公的病院の機能分化、調整会議での合意内容の適切性・妥当性を検証―地域医療構想ワーキング
地域医療構想調整会議、多数決等での機能決定は不適切―地域医療構想ワーキング
大阪府、急性期度の低い病棟を「地域急性期」(便宜的に回復期)とし、地域医療構想調整会議の議論を活性化—厚労省・医療政策研修会
地域医療構想調整会議、本音で語り合うことは難しい、まずはアドバイザーに期待―地域医療構想ワーキング(2)
公立・公的病院と民間病院が競合する地域、公立等でなければ担えない機能を明確に―地域医療構想ワーキング(1)
全身管理や救急医療など実施しない病棟、2018年度以降「急性期等」との報告不可―地域医療構想ワーキング(2)
都道府県ごとに「急性期や回復期の目安」定め、調整会議の議論活性化を―地域医療構想ワーキング(1)
都道府県担当者は「県立病院改革」から逃げてはいけない―厚労省・医療政策研修会
学識者を「地域医療構想アドバイザー」に据え、地域医療構想論議を活発化―地域医療構想ワーキング(2)
再編・統合も視野に入れた「公立・公的病院の機能分化」論議が進む―地域医療構想ワーキング(1)
2018年度の病床機能報告に向け、「定量基準」を導入すべきか―地域医療構想ワーキング
2025年に向けた全病院の対応方針、2018年度末までに協議開始―地域医療構想ワーキング
公的病院などの役割、地域医療構想調整会議で「明確化」せよ—地域医療構想ワーキング
急性期病棟、「断らない」重症急性期と「面倒見のよい」軽症急性期に細分―奈良県
「入院からの経過日数」を病棟機能判断の際の目安にできないか―地域医療構想ワーキング(1)
急性期の外科病棟だが、1か月に手術ゼロ件の病棟が全体の7%—地域医療構想ワーキング(2)
公的病院や地域医療支援病院、改革プラン作成し、今後の機能など明確に—地域医療構想ワーキング(1)
新規開設や増床など、許可前から機能などを把握し、開設時の条件などを検討—地域医療構想ワーキング
本年度(2017年度)の病床機能報告から、患者数の報告対象期間を1年間に延長—地域医療構想ワーキング(3)
大学病院の一部、「3000点」が高度急性期の目安と誤解、機能を勘案した報告を—地域医療構想ワーキング(2)
7対1病棟は高度急性期・急性期、10対1病棟は急性期・回復期との報告が基本に—地域医療構想ワーキング(1)
地域医療構想出揃う、急性期の必要病床数は40万632床、回復期は37万5246床—地域医療構想ワーキング(3)
病院の急性期度をベンチマーク分析できる「急性期指標」を報告—地域医療構想ワーキング(2)
循環器内科かつ高度急性期にも関わらず、PTCAを1度も実施していない病院がある—地域医療構想ワーキング(1)
医師の働き方改革、診療報酬で対応できる部分も少なくない。医師増員に伴う入院基本料引き上げも検討を―四病協
オンコール時間を労働時間に含めるのか、副業等の労働時間をどう扱うのか、早急に明確化を―日病・相澤会長(1)
2020年度診療報酬改定に向け、「医師働き方改革」等のテーマ別や患者の年代別に課題を議論―中医協総会
日病が「特定行為研修を修了した看護師」の育成拡大をサポート―日病・相澤会長(2)
医師の働き方改革に向け、特定行為研修修了看護師の拡充や、症例の集約など進めよ―外保連
現行制度の整理・明確化を行うだけでも、医師から他職種へのタスク・シフティングが相当進む―厚労省ヒアリング
医師から他職種へのタスク・シフティング、特定行為研修推進等で医療の質担保を―厚労省ヒアリング
フィジシャン・アシスタント(PA)等、医師会は新職種創設に反対するも、脳外科の現場医師などは「歓迎」―厚労省





