75歳以上の後期高齢者医療制度、2018年度は単年度で153億円の黒字を実現―厚労省
2020.7.27.(月)
75歳以上の方が加入する「後期高齢者医療制度」は、2018年度には単年度で153億円の黒字を実現できた。2018年度における、後期高齢者の1人当たり医療費伸び率(対前年度)はマイナス0.3%となっており、保険給付費の増加を低い水準に抑えられていることが大きな要因となっている―。
このような状況が、厚生労働省が7月22日に公表した2018年度の「後期高齢者医療制度(後期高齢者医療広域連合)の財政状況等について―速報―」から明らかになりました(厚労省のサイトはこちら)(前年度の関連記事はこちら、前々年度の関連記事はこちら)。
目次
75歳以上の後期高齢者の1人当たり医療費、2018年度は前年度から0.3%のマイナスに
我が国では、すべての国民が何らかの医療保険制度に加入します【国民皆保険制度】。大企業のサラリーマンやその家族はおもに健康保険組合に、中小企業のサラリーマンとその家族はおもに協会けんぽに、公務員とその家族は共済組合に、自営業者や無職者は市町村国民健康保険に加入することになります。
また75歳以上の後期高齢者は、現役で企業勤めをしていても、自営業を営んでいても、無職で年金生活であっても、都道府県単位の「後期高齢者医療制度(後期高齢者医療広域連合)」に加入します。2008年の医療保険制度改革において、「若人全体で高齢者医療(費)を支えていく必要がある」との考えの下に、こういった仕組みが創設されました。
このように後期高齢者医療制度は、いわば「75歳以上の高齢者のための医療保険制度」と考えることもできます。ただし、一般に「高齢者は所得水準が低い」一方で、「傷病になりやすく、かつ治療が長期間に及ぶことが多い」(医療費が高い)という特性があることから、「後期高齢者単独での運営」は困難です(仮に単独で運営するとなれば、極めて高額な保険料を設定するか、保険給付範囲を極めて狭くしなければならない)。
このため、後期高齢者医療制度では「若人からの支援」が不可欠となり、その財政構造は▼公費:約5割(国が25%、都道府県と市町村が12.5%ずつ)▼若人の医療保険(健康保険組合や市町村国保)からの支援金:約4割▼高齢者自身の保険料:約1割―となっています。公費・支援金が収入の9割を占めており、「医療保険制度」ではない点に留意が必要です(名称にも「保険」の文字は使われていない)。
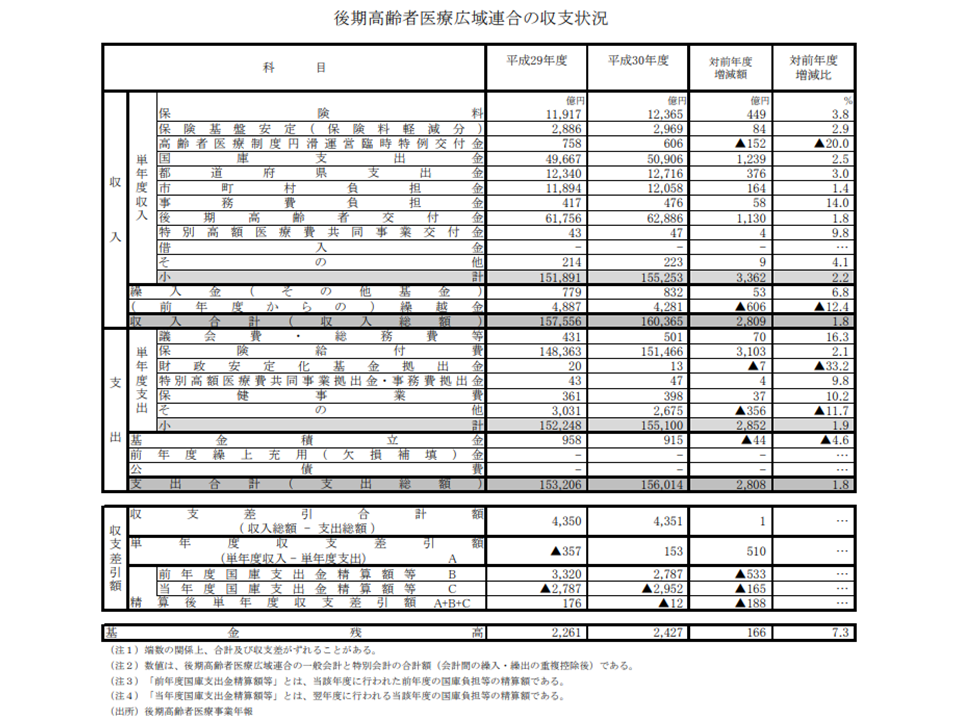
2018年度における後期高齢者医療全体の収入(前年度からの繰越金などを除く単年度収入)は15兆5253億円で、前年度に比べて3362億円・2.2%増加しました。主な増加要因は、▼国庫支出金の増加(前年度比1239億円・2.5%増)▼後期高齢者交付金(若人からの支援金)の増加(同1130億円・1.8%増)▼保険料の増加(同449億円・3.8%増)―などです。
一方、支出(同じく単年度)は15兆5100億円で、前年度に比べて2852億円・1.9%の増加となっています。後期高齢者では「医療費適正化」が進められており、 2018年度の1人当たり医療費の対前年増加率はマイナス0.3%となりました。全体の医療費(保険給付費)こそ、前年度に比べて2.1%増加していますが、▼後期高齢者数の増加率(2017年度から18年度にかけて2.9%増加)よりも低く抑えられている▼保険料収入の増加率「3.8%増」よりも低く抑えられている—ことが分かります。
なお、1人当たりの保険給付費は前年度から0.59%下がっており、ここからも「医療費適正化」の効果を確認することができます。
収入の増加が支出の増加を上回ったことから、2018年度(単年度)の収支差はプラス153億円(前年度から510億円増加)となりました。
ただし、国庫支出金の精算分を加味した「精算後単年度収支差引額」は12億円の赤字となっており、財政状況は悪化してしまっています(2016年度:321億円の黒字 → 2017年度:176億円の黒字 → 2018年度:12億円の赤字)。
2018年度の後期高齢者広域連合の決算状況(後期高齢者医療2018年度決算(1) 200722)
後期高齢者医療制度財政は、医療保険制度全体の行方に大きな影響をもたらすことから、「後期高齢者医療制度財政の健全化」が非常に重要なテーマと言え、今後の動向を注視する必要があります。
不測の事態に備える積立金は2427億円に増加したが、0.2か月分にとどまる
医療保険制度を運営していく上では、突発的な事態に備えておく必要があります。例えば、▼今般の新型コロナウイルス感染症のような新興・再興感染症が蔓延(パンデミック)し、医療ニーズが急増する▼天災(大地震など)によって保険料(収入)が十分に確保できなくなるにもかかわらず、医療ニーズが増加する—ケースなどが代表的でしょう。こうした事態が生じた際に、医療機関に対して「医療費が急増して支払いきれませんので、我慢してください」と依頼することはできません。医療従事者にも生活があるからです。
そこで国は、医療保険者に対して「一定の期間、収入が確保できなくなるなどの事態が生じても保険制度を持続できる(つまり医療費の支払いが可能な)ように、積立金を保有する」よう求めています。後期高齢者医療制度も同様で、2018年度の積立金は2427億円となり、前年度から166億円・7.3%の積み増しとなりました。
2018年度の保険給付費は15兆1466億円で、1か月あたり「1兆2622億円」となります。すると積立金は「0.2か月分」しか賄うことができず、さらなる財政基盤の強固に向けた努力が必要と言えます。
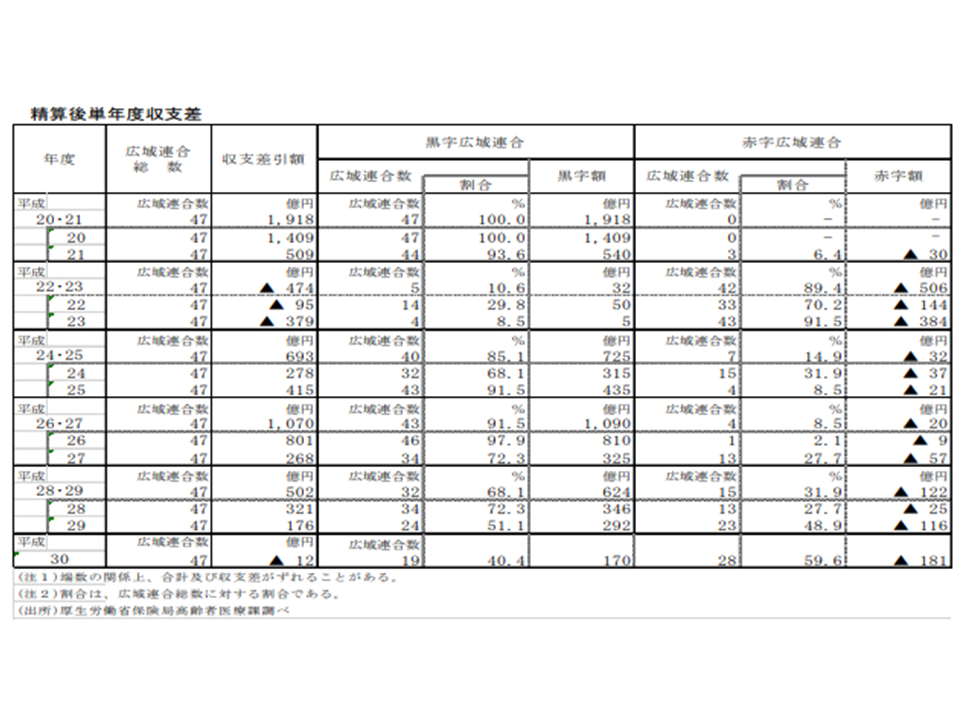
なお、支出が収益を超えている(いわば赤字)の広域連合は、2018年度には28(全体の60.0%)となりました(前年度に比べて5増加)。
2018年度は28の後期高齢者広域連合が赤字決算となった(後期高齢者医療2018年度決算(2) 200722)
健保組合の2割近くは、収入の半分超を「高齢者の医療費」支援が占める
ところで後期高齢者医療制度を巡っては、健康保険組合など若人(現役世代)の加入する医療保険者から「支援金負担が重過ぎる」との指摘があります。
2019年度の健康保険組合全体の予算を見ると、後期高齢者(75歳以上、若人の医療保険全体で支援する)と前期高齢者(70-74歳、若人の医療保険に加入しており、前期高齢者の多い国民健康保険等へ、前期高齢者の少ない健保組合から財政支援を行う)に対する拠出金の合計が義務的経費に占める割合は、▼0.2%の組合では60%以上▼17.2%の組合では50パーセント▼62.0%の組合では40-50%▼20.6%の組合では40%未満—となっています。2割近い健保組合が、「支出の半分以上が、高齢者のための支出になっている」格好です(関連記事はこちら)。
こうした状況から、「75歳以上の後期高齢者の医療をどのように支えていくか」が重要課題となっており、今後、社会保障審議会・医療保険部会を中心に「75歳以上の後期高齢者について、医療機関の窓口負担を、現在の1割から2割に引き上げるべきか」といったテーマを議論していきます(政府の「全世代型社会保障検討会議」からの指示、関連記事はこちらとこちら)。
さらに、2022年度からは、いわゆる団塊の世代が75歳以上の後期高齢者となりはじめ、2025年度には全員が75歳以上に到達します。つまり、今後、後期高齢者数が急増していくのです。一方で、支え手となる現役世代は2025年度から急減していくことも分かっています。
こうした中では「一部負担の見直し」や「支え方の見直し」(「健康保険組合や協会けんぽがどのような割合で負担していくか」の見直し)では、いずれ高齢者を支え切れなくなります。そう遠くない将来、「保険給付範囲をどう考えていくのか」という難しいテーマについて正面から議論しなければならない時期がくると考えられます。
【関連記事】
75歳以上の後期高齢者医療制度、2017年度は単年度で357億円のマイナス決算―厚労省
75歳以上の後期高齢者医療制度、2016年度は単年度で737億円の黒字―厚労省
2018年度の医療費、前年度比0.8%と低水準の伸びだが、改定影響除外すれば例年並み―厚労省
健保組合の2割強で「協会けんぽ」以上の保険料率、2割弱で支出の50%以上が高齢者支援金―2019年度健保組合予算
2021年からのオンライン資格確認等システム、支払基金サイトへ登録し情報収集を—社保審・医療保険部会
オンライン資格確認システム用いる「健康・医療・介護情報の利活用」、マイナンバーカード普及が鍵に—社保審・医療保険部会





