通所リハの【社会参加支援加算】、クリームスキミング防止策も含めた見直しを—社保審・介護給付費分科会(2)
2020.10.20.(火)
通所リハビリテーション(デイケア)について、2015年度介護報酬改定における「リハビリ改革」で【リハビリテーションマネジメント加算】【社会参加支援加算】【生活行為向上リハビリテーション実施加算】などが導入されたが、より質の高い効果的なリハビリの実施に向けた要件の見直しを検討する必要がある—。
とりわけ【社会参加支援加算】については、「通所リハ卒業加算」の意味合いが強くなっているが、クリームスキミングの発生防止などを含めた要件の見直しを検討していくべきである—。
なお、利用者数901人以上の大規模通所リハ事業所(II)では、900人以下定員の事業所よりも経営が厳しくなっており、基本報酬の見直しを検討する必要がある—。
10月15日に開催された社会保障審議会・介護給付費分科会では、こういった議論も行われています。
目次
規模に応じた通所リハの基本報酬、丁寧な見直しを実施
お伝えしているとおり、来年度(2021年度)の介護報酬改定に向けた議論が介護給付費分科会で進んでおり、10月15日には、通所系・短期入所系サービスの具体的見直し方向を議論しました。本稿では「通所リハビリテーション」と「福祉用具・住宅改修」に焦点を合わせます(ショートステイについては別稿で報じます。▼通所介護・認知症対応型通所介護▼療養通所介護―についてはお伝え済です)。
【2021年度介護報酬改定に向けた、これまでの議論に関する記事】
●第1ラウンド
▽横断的事項(▼地域包括ケアシステムの推進▼⾃⽴⽀援・重度化防⽌の推進▼介護⼈材の確保・介護現場の⾰新▼制度の安定性・持続可能性の確保―、後に「感染症対策・災害対策」が組み込まれる)
▽地域密着型サービス(▼定期巡回・随時対応型訪問介護看護▼夜間対応型訪問介護▼小規模多機能型居宅介護▼看護小規模多機能型居宅介護▼認知症対応型共同生活介護▼特定施設入居者生活介護―)
▽通所系・短期入所系サービス(▼通所介護▼認知症対応型通所介護▼療養通所介護▼通所リハビリテーション▼短期入所生活介護▼短期入所療養介護▼福祉用具・住宅改修介護―)
▽訪問系サービス(▼訪問看護▼訪問介護▼訪問入浴介護▼訪問リハビリテーション▼居宅療養管理指導▼居宅介護支援(ケアマネジメント)―)
▽施設サービス(▼介護老人福祉施設(特別養護老人ホーム)▼介護老人保健施設(老健)▼介護医療院・介護療養型医療施設—)
●第2ラウンド
▽横断的事項(▼人材確保、制度の持続可能性▼自立支援・重度化防止▼地域包括ケアシステムの推進―)
▽地域密着型サービス(▼定期巡回・随時対応型訪問介護看護、夜間対応型訪問介護、小規模多機能型訪問介護、看護小規模多機能型訪問介護(以下、看多機)▼認知症対応型共同生活介護、特定施設入居者生活介護―)
通所リハビリ(デイケア)に関して、厚生労働省老健局老人保健課の眞鍋馨課長は次の7項目の見直し案を提示しました。
(1)▼リハビリテーションの機能▼事業所の体制▼活動・参加に対する取り組み▼利用者のADLの維持改善等の状態―などの評価を進めてはどうか
(2)【リハビリテーションマネジメント加算】について、▼VISITへのデータ提出とフィードバックによるPDCAサイクルに沿った取組の推進▼ICT活用による質の向上と効率化▼報酬体系の簡素化―などの観点から見直しを行ってはどうか
(3)【社会参加支援加算】について、「利用者に対する適時・適切なリハビリ提供を促進する」観点に立ち、要件を見直してはどうか
(4)【生活行為向上リハビリテーション実施加算】について、「利用者に対する適時・適切なリハビリ提供を促進する」観点に立ち、要件を見直してはどうか
(5)【入浴介助加算】について、▼現在の算定状況▼入浴介助を通じた自立支援・ADL向上に資する取り組みを行っている事業所の状況―を踏まえた見直しを行ってはどうか(通所介護(デイサービス)と同じ見直し方向)
(6)リハビリテーション計画書と個別機能訓練計画書の項目の共通化、リハビリテーション計画書固有の項目についての簡素化を行ってはどうか
(7)基本報酬について、事業所の経営努力を損なわないようにする観点から「経営実態も踏まえながらきめ細やかな見直し」を行ってはどうか
順不同で見ていきましょう。まず(7)については、現在の「大規模事業所で低い基本報酬とする」という体系の見直しが検討されます。
大規模事業所では効率的な経営が可能となるために、通所リハの基本報酬は▼月の利用者数750人以内の「通常規模型」>▼月の利用者数751-900人の「大規模型I」>▼月の利用者901人以上の「大規模型II」―という形で、規模が大きくなるほど低く設定されています。しかし、2018年度における実際の経営状況(収支差率)を見ると、「大規模型II」では3.6%にとどまるのに対し、「大規模型I」では5.5%、「通常規模型」のうち601人以上では4.0%となり、「経営効率が良いはずの大規模型IIのほうが、大規模型Iや比較的規模の大きな通常規模型よりも経営状況が良くない」状況に陥ってしまっています。
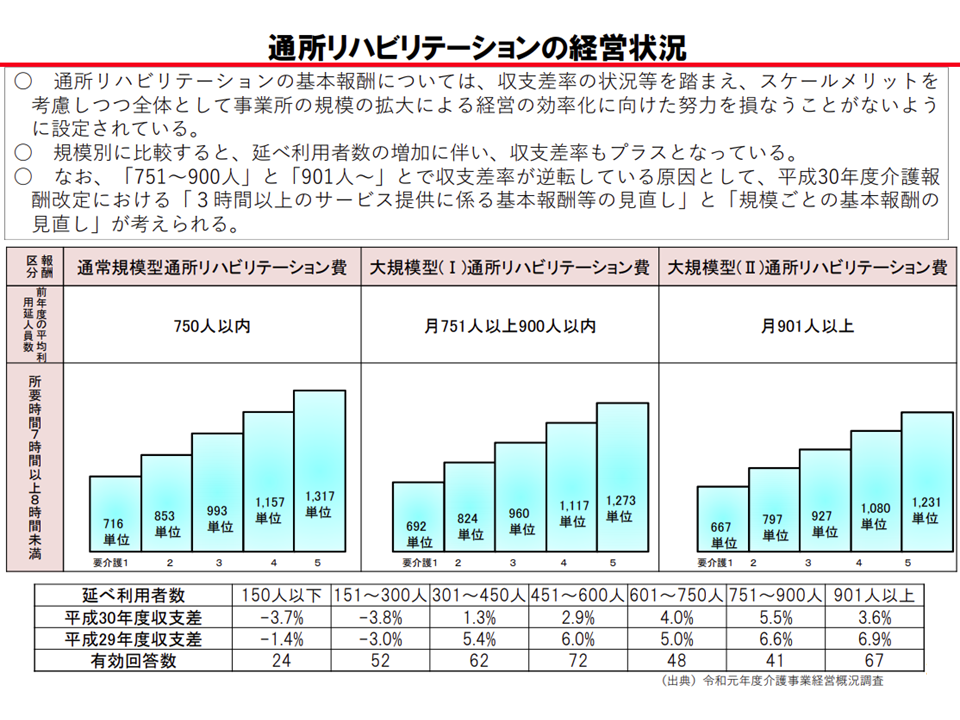
大規模型IIの通所リハビリ事業所では、経営状況が厳しくなっている(介護給付費分科会(2)3 201015)
その背景の1つとして「大規模型IIの基本報酬設定が低すぎるのではないか」とも考えられ、眞鍋老人保健課長は「見直し」方向を示しているものです。
この点について江澤和彦委員(日本医師会常任理事)は「そもそも、サービスの質を考慮せず、単純に規模・利用者数のみで報酬を設定しているところに問題がある。適正な報酬を検討すべき」と要請しています。ただし、河本滋史委員(健康保険組合連合会理事)は「収支差率だけを見て基本報酬を見直すべきなのか、慎重な対応をすべき。また見直す場合には財政中立とすべき(つまり大規模型IIの基本報酬を上げる場合には、大規模型Iや通常規模型の基本報酬を下げ、介護費が増加しないようする)」と釘を刺している点にも留意が必要でしょう。
また井上隆委員(日本経済団体連合会常務理事)は「介護事業所の大規模化、集約化はICTの利活用推進、スタッフの負担軽減の意味からも極めて重要である。こうした点も含めて『望ましい事業所規模』に関する研究を進めるべき」と付言しています。例えば訪問看護ステーションについては、「24時間対応などの機能強化を図るためには大規模化が不可欠」とされ、従前から報酬上の手当てが拡大されてきています。少子高齢化が進行し「少なくなる支え手で、増えていく要介護者を支援する」ために、大規模化・集約化は非常に重要な視点と言えるでしょう。
リハマネ加算、9割の事業所で算定されている点など踏まえた要件の見直しを進める
(2)の【リハビリテーションマネジメント加算】は、2015年度介護報酬改定におけるリハビリ報酬体系の抜本的見直しにおいて「漫然とした、身体機能維持のみを目的としたリハビリ」から脱却し、「利用者の意向を踏まえて、目標を定め、医師がリハビリ計画を作成し、その管理の下で実施するリハビリ」への移行を目指すものです。
さらに2018年度の前回改定で、加算を細分化し加算(IV)では、VISIT(リハビリに関する介護保険のデータベース)へのデータ提出を要件化するなどの見直しを行っています。
加算の取得は多くの事業所で進んでおり(9割程度)、その効果(加算II、III、IVを算定する利用者では加算Iに比べてIADL(手段的日常生活動作)・LSA(活動範囲)が有意に改善)も出ていることを踏まえ、さらなる改善(ICTの活用や業務の効率化、事務負担軽減など)に向けた見直しが行われることになりそうです。
この点、「VISITへのデータ提出を他の加算(加算I、II、III)にも義務付け、整理を行うべき」(河本委員)、「算定率の高さを踏まえた整理(加算Iを廃止し、より上位の区分を設けるなど)を行うべき」(井上委員)などの提案が出されています。ただし東憲太郎委員(全国老人保健施設協会会長)は「VISITへのデータ提出拡大については、現場の負担を考慮して慎重に進めるべき」と釘を刺しており、見直し内容の具体化に向けてはさらなる調整が必要でしょう。
生活行為向上リハ実施加算は算定率が1%に届かず
また(4)の【生活行為向上リハビリテーション実施加算】も、2015年度改定のリハビリ改革で創設されたものです。生活行為向上を図るための専門知識・経験をもつリハビリ専門職(主に作業療法士)を配置し、生活行為向上を図るためのリハビリを短期集中的に実施することを評価しています。従前の「身体機能改善」一辺倒であったリハビリから脱却し、「利用者のニーズを踏まえた、多様なリハビリを実現する」ための重要な加算です。
しかし、創設から6年近くが経つものの算定率は1%に届かず(2019年10月は0.4%)、算定が困難な理由として「要件となっているリハビリテーションマネジメント加算II・III・IV(上述)の取得が難しい」「算定期間が6か月間に限られており、本人・家族の理解を得ることが難しい」「研修修了者を配置できない」などの声が出ています。
こうした点を踏まえた要件等の見直しが検討されますが、委員からは「他の加算との整理も含めた抜本的な見直し」(安藤伸樹委員:全国健康保険協会理事長)、「廃止を含めた見直し」(東委員)を求める声も少なからず出ています。
もっとも江澤委員は「生活行為の向上を目指す短期集中のリハビリテーションは重要である」とその存在意義を確認。ただし「必要な時に、必要に応じてリハビリを受けられるような工夫を行うとともに、コストに見合った報酬水準の引き上げを行うべき」と注文を付けています。
社会参加支援加算、定義の見直しやクリームスキミング防止策導入を検討
さらに(3)の【社会参加支援加算】も、2015年度改定のリハビリ改革の中で創設されたものです。漫然としたリハビリから脱却し、「明確な目標を設定して短期集中的なリハビリを行う」ために、▼通所リハビリを終了し、デイサービスなど他の社会参加に資する取り組み(通所介護など)へ移行した者の割合(移行率)が5%超▼リハビリ利用の回転率(終了者を他サービスへ移行させるとともに、新規利用者を多く受け入れる)が25%以上―などの要件を満たすことが要件となります。
リハビリ効果のエビデンスも出ており、例えば、【社会参加支援加算】を算定する利用者では、そうでない者に比べてIADLが有意に改善していることが分かっています。
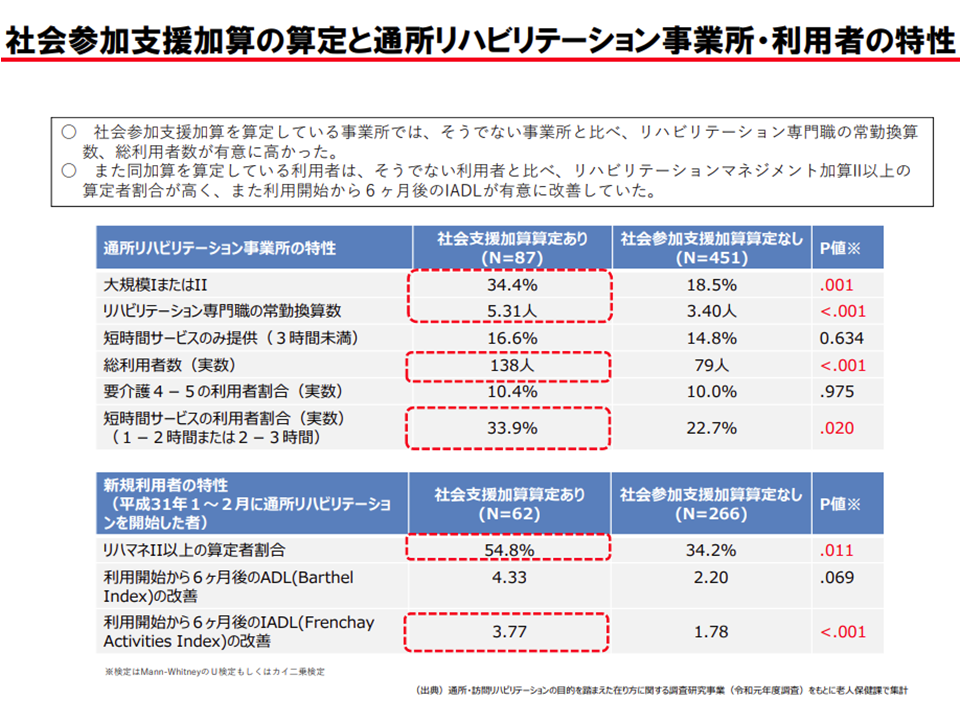
社会参加支援加算を取得する場合、そうでない場合に比べてIADLの改善等が進む(介護給付費分科会(2)1 201015)
ただし、▼要介護3以上の重度者では「他の社会参加に資する取り組み」への移行が少ない(当然と言えるが、結果として「重度者の受け入れ拒否」につながりかねない)▼要件からは「社会参加支援」よりも「通所リハからの卒業」を評価する色合いが強い▼回転率要件はクリアしやすいが、移行率要件のクリアは難しいなど、要件のアンバランスがある—などの課題も浮上しています。
こうした点を踏まえた要件の見直しを来年度(2021年度)に行うことになります。多くの委員から、「社会参加の位置づけをまず明確化し、それを踏まえた要件設定とすべき」(岡島さおり委員:日本看護協会常任理事)、「実態に合った名称とすべき」(河本委員)、「移行先となるサービスの量・質の拡大を進める必要がある」(濵田和則委員:日本介護支援専門員協会副会長)などの提案が出ています。
また「重度者の受け入れ拒否につながりかねない」、つまりクリームスキミングが生じかねない点を江澤委員と伊藤彰久委員(日本労働組合総連合会総合政策推進局生活福祉局長)は懸念しています。
社会参加支援加算に限らず、アウトカム評価には「効果・成果の出やすい利用者を選別して受けれ、効果・成果の出にくい利用者(ここでは重度者)を忌避する」というクリームスキミングの弊害が付きまといます。より精査に実態を把握し、クリームスキミングの発生防止に向けた仕掛け(例えば、重度者の受け入れ割合を要件化するなど)を改めて検討する必要があるかもしれません。
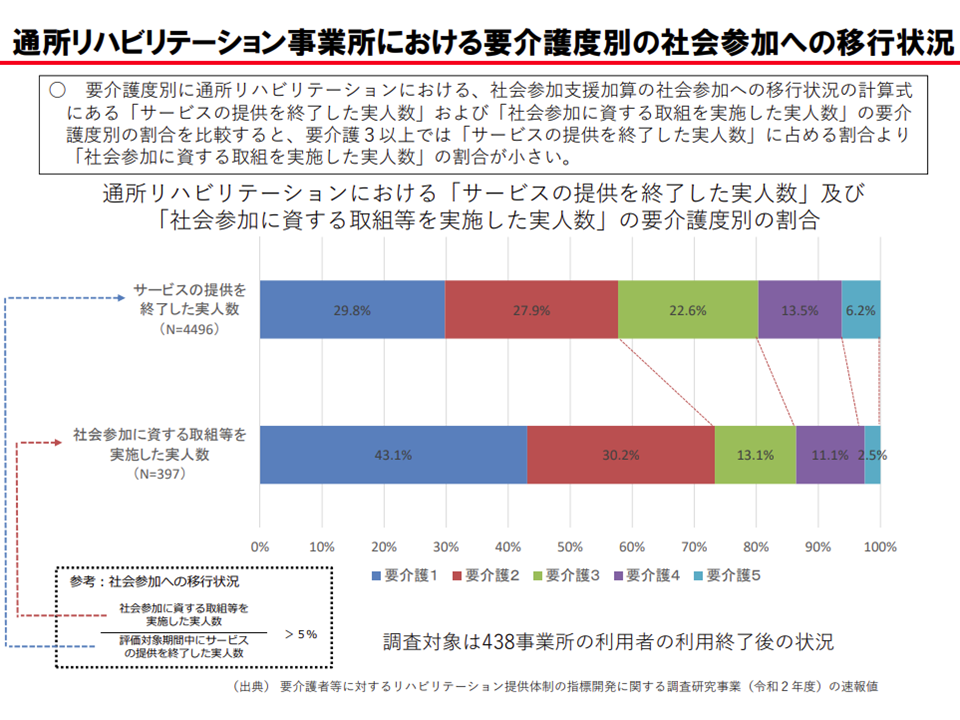
要介護度の高い通所リハビリ事業所では、卒業(社会参加を目的とする他の通所介護等への移行)の度合いが低い(介護給付費分科会(2)2 201015)
福祉用具専門相談員の退院・退所時のカンファレンス参加を推進
一方、福祉用具貸与・住宅改修に関しては、厚労省老健局高齢者支援課の齋藤良太課長から次のような見直し案が提示されました。
(1)利用者の退院・退所時のカンファレンスに福祉用具専門相談員の参画を担保し、介護支援専門員との連携を促すため、居宅介護支援(ケアマネジメント)の【退院・退所加算】、施設サービスの【退所前連携加算】の要件に、「福祉用具専門相談員、作業療法士等関係職種の関与」を明示してはどうか
(2)福祉用具の安全利用促進のため、福祉用具専門相談員の指定講習カリキュラム等の見直しをはじめとした福祉用具に関する事故等情報の活用方策を検討してはどうか
(3)福祉用具貸与の新たな上限価格設定について、事業所の準備期間等も考慮して、▼2020年10月中に公表する▼2021年度以降においても、上限価格は概ね6か月前に行い、平均貸与価格は「公表前の概ね3か月間の平均価格」を算出する
(1)は、福祉用具専門員のカンファレンス参加を促すもので、多くの委員が賛同しています。
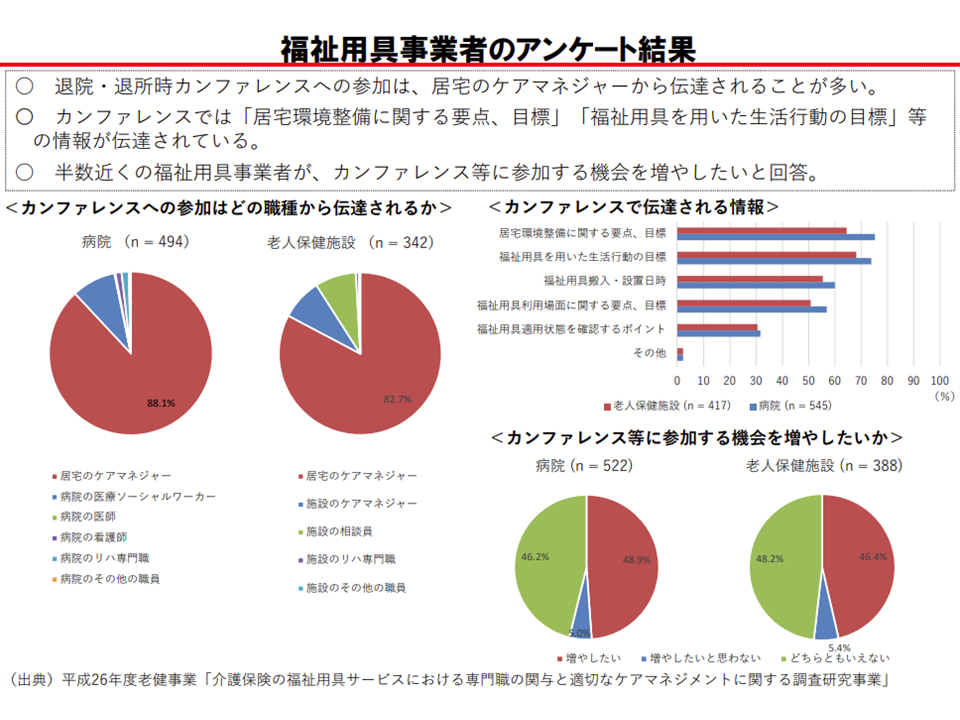
福祉用具専門相談員の多くは「退院・退所時のカンファレンス」への参加を希望している(介護給付費分科会(2)4 201015)
なお、この「退院・退所時のカンファレンス」、とりわけ「病院からの退院時のカンファレンス」について、「病院側が診療報酬の【多機関共同指導加算】(B005【退院時共同指導料2】の加算)を算定していなければ、ケアマネ事業所は【退院・退所加算】を算定できません。
【多機関共同指導加算】は、病院の医師・看護師が、▼在宅療養を担当するクリニック等の医師や看護師、その他のメディカルスタッフ▼薬局の薬剤師▼訪問看護ステーションの看護師等▼介護支援専門員—などのうち、「いずれか3者以上」と共同して指導を行う場合に2000点を算定できるものです。しかし、医療職種はいずれも多忙なため、本加算の算定は非常に難しいのが実際です。
また、ケアマネにとって、病院はどうしても「敷居が高い」という意識があることも手伝い、病院スタッフがケアマネを通さずに「介護付き老人ホーム」(有料老人ホーム)や「サービス付き高齢者向け住宅」などを紹介し、退院後に適切な介護保険サービスを受けられなくなっているケースも決して稀ではありません。
今後、居宅介護支援(ケアマネジメント)の具体的見直しにおいて検討される可能性もありますが、こうした点への留意も期待したいところです。
また、(2)については、事故情報が分散してしまっていることから、東委員は「まず事故情報の一元化を図るべき」と提案しています。


【関連記事】
デイサービスとリハビリ事業所・医療機関との連携が進まない根本に、どのような課題があるのか―社保審・介護給付費分科会(1)
グループホームの「1ユニット1人夜勤」体制、安全確保のため「現状維持」求める声多数—社保審・介護給付費分科会(3)
小多機の基本報酬、要介護3・4・5を引き下げて、1・2を引き上げるべきか—社保審・介護給付費分科会(2)
介護療養の4分の1、設置根拠消滅後も介護療養を選択、利用者に不利益が生じないような移行促進が重要—社保審・介護給付費分科会(1)
介護人材の確保定着を2021年度介護報酬改定でも推進、ただし人材定着は介護事業所の経営を厳しくする―社保審・介護給付費分科会
寝たきり高齢者でもリハ等でADL改善、介護データ集積・解析し「アウトカム評価」につなげる—社保審・介護給付費分科会
介護保険施設等への外部訪問看護を認めるべきか、過疎地でのサービス確保と質の維持をどう両立するか—社保審・介護給付費分科会
特養老人ホームのユニット型をどう推進していくか、看取り・医療ニーズにどう対応すべきか―社保審・介護給付費分科会(3)
老健施設、「機能分化」や「適正な疾患治療」進めるために介護報酬をどう工夫すべきか―社保審・介護給付費分科会(2)
介護医療院の転換促進のために、【移行定着支援加算】を2021年度以降も「延長」すべきか―社保審・介護給付費分科会(1)
ケアマネジメントの質と事業所経営を両立するため「ケアマネ報酬の引き上げ」検討すべきでは―介護給付費分科会(2)
訪問看護ステーションに「看護職割合」要件など設け、事実上の訪問リハビリステーションを是正してはどうか―介護給付費分科会(1)
介護保険の訪問看護、医療保険の訪問看護と同様に「良質なサービス提供」を十分に評価せよ―介護給付費分科会
2021年度介護報酬改定、「ショートステイの長期利用是正」「医療機関による医療ショート実施推進」など検討―社保審・介護給付費分科会(2)
通所サービスの大規模減算を廃止すべきか、各通所サービスの機能・役割分担をどう進めるべきか—社保審・介護給付費分科会(1)
小多機や看多機、緊急ショートへの柔軟対応を可能とする方策を2021年度介護報酬改定で検討―社保審・介護給付費分科会(2)
定期巡回・随時対応サービス、依然「同一建物等居住者へのサービス提供が多い」事態をどう考えるか—社保審・介護給付費分科会(1)
2021年度介護報酬改定、介護サービスのアウトカム評価、人材確保・定着策の推進が重要—社保審・介護給付費分科会
2021年度介護報酬改定、「複数サービスを包括的・総合的に提供する」仕組みを―社保審・介護給付費分科会
2021年度介護報酬改定、「介護人材の確保定着」「アウトカム評価」などが最重要ポイントか―社保審・介護給付費分科会



