介護療養の4分の1、設置根拠消滅後も介護療養を選択、利用者に不利益が生じないような移行促進が重要—社保審・介護給付費分科会(1)
2020.10.9.(金)
介護医療院の相当程度で、「ベッドからの離床」や「ベッドでの座位保持」など、寝たきり防止・寝たきりからの回復に向けたサービス・ケアを提供している—。
介護療養の4分の1近くが、2023年度末で設置根拠が消滅した後でも、なぜか「介護療養にとどまる」と選択している—。
老健施設において、2018年度の前回介護報酬改定後に、見事に「上位の報酬区分」への移行が進んでいる—。
10月9日に開催された社会保障審議会・介護給付費分科会に、こういった調査結果(速報値)が報告されました。
目次
介護療養の4分の1が、なぜか設置根拠消滅後も「介護療養」を選択
来年度(2021年度)の介護報酬改定に向けた議論が、介護給付費分科会で精力的に進められています。8月までの、いわゆる「第1ラウンド」では次のような検討が行われました。
▽横断的事項(▼地域包括ケアシステムの推進▼⾃⽴⽀援・重度化防⽌の推進▼介護⼈材の確保・介護現場の⾰新▼制度の安定性・持続可能性の確保―、後に「感染症対策・災害対策」が組み込まれる、関連記事はこちらとこちらとこちら)
▽地域密着型サービス(▼定期巡回・随時対応型訪問介護看護▼夜間対応型訪問介護▼小規模多機能型居宅介護▼看護小規模多機能型居宅介護▼認知症対応型共同生活介護▼特定施設入居者生活介護―)
▽通所系・短期入所系サービス(▼通所介護▼認知症対応型通所介護▼療養通所介護▼通所リハビリテーション▼短期入所生活介護▼短期入所療養介護▼福祉用具・住宅改修介護―)
▽訪問系サービス(▼訪問看護▼訪問介護▼訪問入浴介護▼訪問リハビリテーション▼居宅療養管理指導▼居宅介護支援(ケアマネジメント)―)
▽施設サービス(▼介護老人福祉施設(特別養護老人ホーム)▼介護老人保健施設(老健)▼介護医療院・介護療養型医療施設—)
9月からは、より具体的な「第2ラウンド」論議が始まりました(関連記事はこちら(人材確保、制度の持続可能性)とこちら(自立支援・重度化防止)とこちら(地域包括ケアシステムの推進))。10月9日には、個別サービス(今回は地域密着型サービス)について具体的な報酬改定論議に入るとともに、「2018年度改定の効果検証」調査結果の速報値が報告されました。
本稿では、調査結果速報のうち「医療提供を目的とした介護保険施設等のサービス提供実態および介護医療院等への移行に関する調査」結果に焦点を合わせてみます。調査結果は、分科会に先立って開催された、下部組織「介護報酬改定検証・研究委員会」にも報告されており、そこでの議論も併せて紹介します。なお調査結果は、今後の個別サービスの報酬見直し論議に適宜活用されます。
介護医療院は、▼介護▼医療▼住まい—の3機能を併せ持つ新たな介護保険施設として2018年度からスタートしています。設置根拠の切れる「介護療養」「医療法標準(看護配置4対1以上など)を満たさない医療療養」などの新たな受け皿ともなることから、積極的な「移行促進策」(例えば、介護療養・医療療養からの転換では「総量規制」の対象に含めない、2021年3月までの時限付きで【移行定着支援加算】を設けるなど)が実施されています。
今回の調査に回答した115施設について移行の状況を見ると、▼全病床の移行は51.3%、一部病床の移行が46.1%▼既存建物をそのまま活用が55.7%、改修工事の実施が40.0%▼改修工事としては、家具・パーテーションの設置が84.3%で最も多い—ことなどが分かりました。
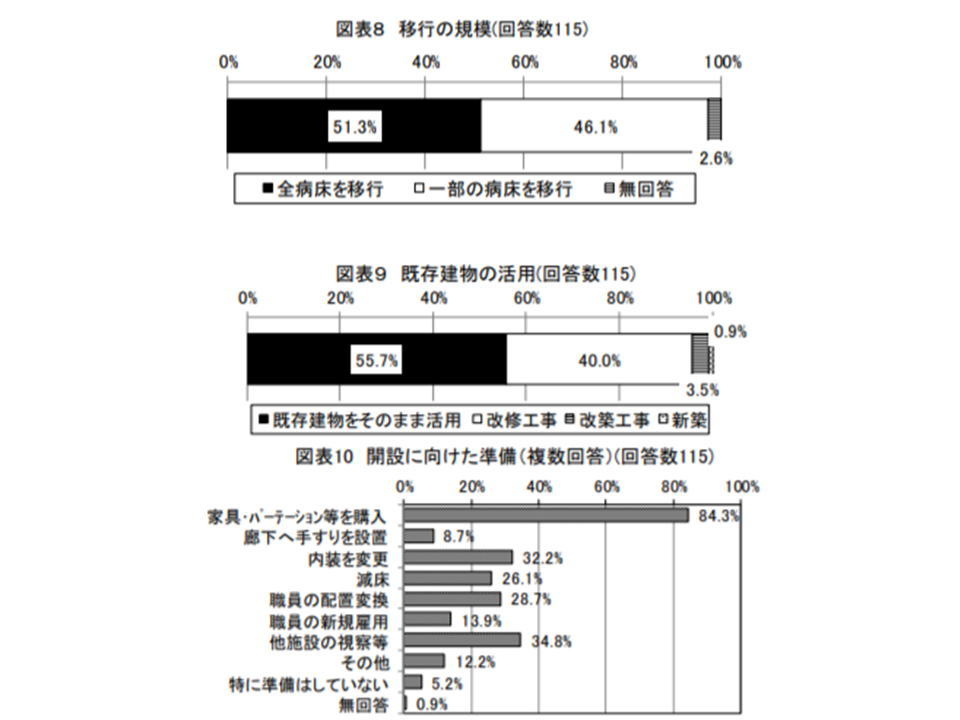
介護医療院への移行にあたり、半数は既存建物の改修工事などを行っている(介護給付費分科会(1)2 201009)
移行の理由をみると、▼介護医療院に相応しい患者が多い:80.0%▼病院からの退院先として「自宅等」と扱われ、魅力的である:67.0%▼移行定着支援加算が魅力的である:59.1%—などが多くなっています。
逆に、介護医療院への移行の課題については、▼入所者や家族への説明:46.1%▼生活の場としての配慮:42.6%▼自治体への相談・手続:33.0%▼特徴の明確化:24.3%▼職員のモチベーション維持:19.1—などが多くなっています。
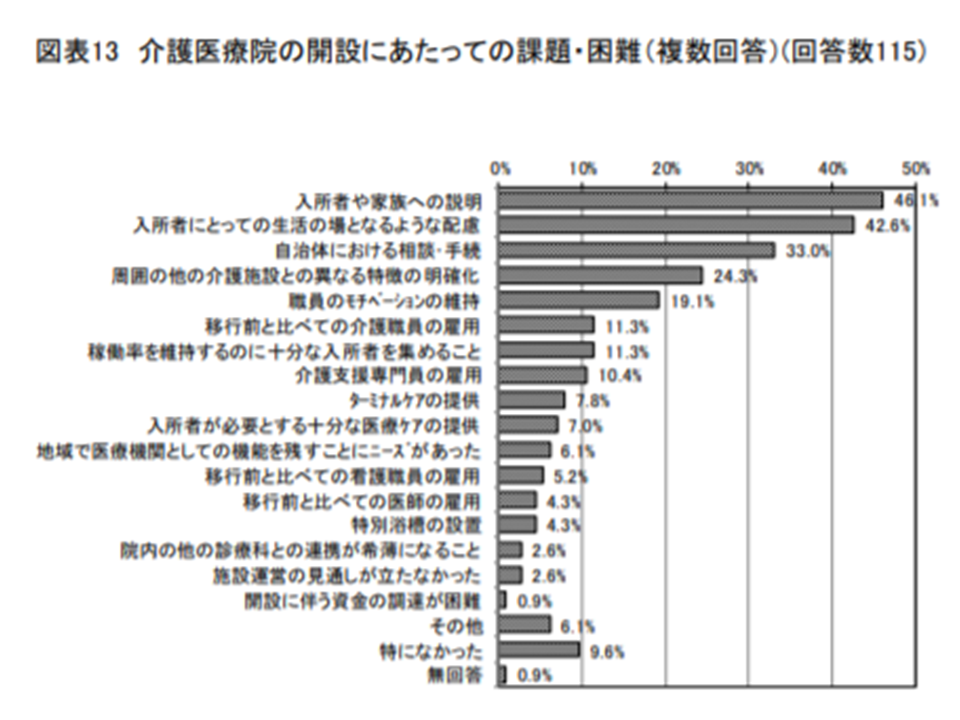
介護医療院に移行した施設では「患者への説明などに苦労した」とコメントしている(介護給付費分科会(1)1 201009)
なお、別の調査結果も含めて「医療療養から介護医療院への転換」は想定ほど進んでいない(併せて今後の介護医療胃炎への移行の意向も小さい)ことが分かっています(関連記事はこちら)。この点について今村知明委員(介護報酬改定検証・研究委員会委員、奈良県立医科大学教授)は、「介護保険創設時に介護療養に移行した施設と、医療療養に残った施設とで、最初の判断が継続しているようだ。医療療養サイドには『経済的な予測が立たない』との考えがあるようで、今後、介護医療院の信頼度が高まれば、医療療養からの移行も期待できるのではないか」とコメントしています。
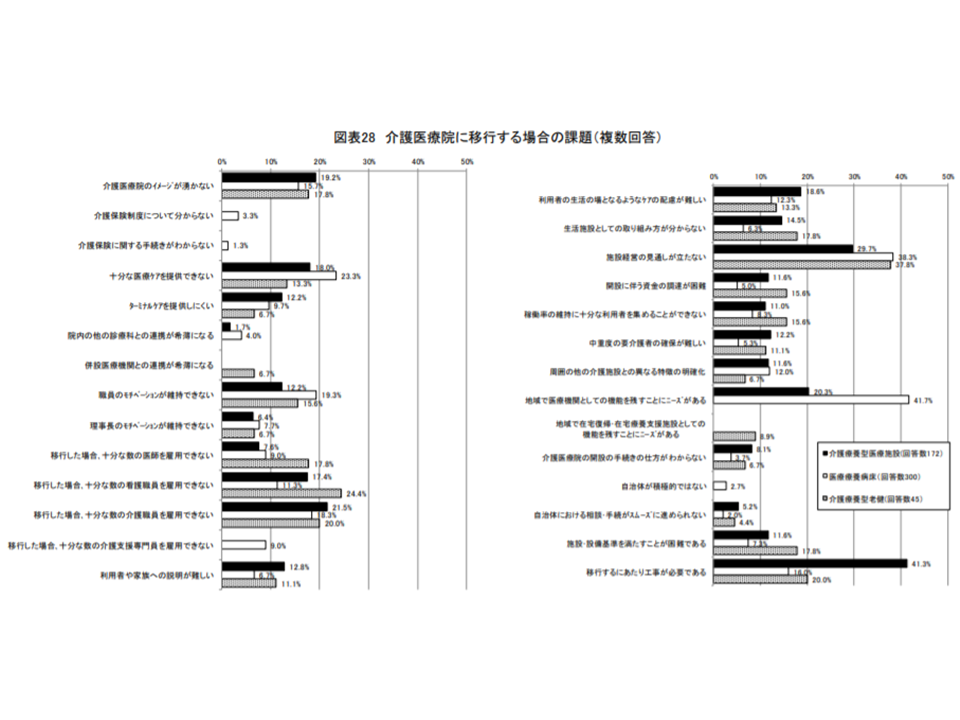
介護医療院への移行の課題(介護給付費分科会(1)6 201009)
ところで、上述のように介護療養・医療療養については設置根拠が切れますが、4分の1近い介護療養(23.7%)が「設置根拠が切れた2023年度末時点でも介護療養を選択する」と回答していることが分かりました。介護療養は消滅するため、なぜ「介護療養を選択する」と回答しているのか、その理由・根拠は不明ですが、田中滋分科会長は「重要な政策課題である」との考えを示しています。最大の問題は「入所している利用者」が不利益を受けることになってしまう(設置根拠の切れた施設への入所は、当然、公的介護保険を使うことができなくなる)可能性があることで、早期の「介護医療院を含めた他施設への移行」を進めることが極めて重要です。
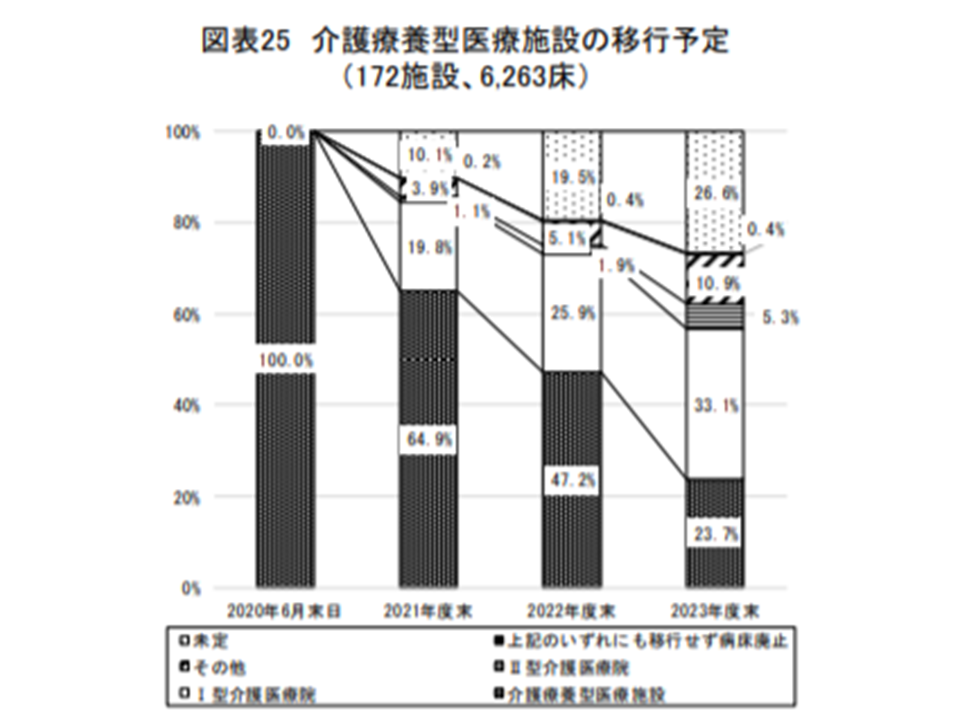
介護療養の4分の1は、設置根拠消滅後も、なぜか介護療養にとどまるとしている(介護給付費分科会(1)5 201009)
相当程度の介護医療院で「寝たきり防止」「寝たきりからの回復」に向けたケアを提供
介護医療院の入所者について状態を見てみると、▼要介護5:44.3%、要介護4:37.4%(5と4の合計で81.7%)▼医療区分3:4.9%、医療区分2:11.0%(2と3の合計で15.9%)、医療区分1:52.7%▼ADL区分3:40.2%、ADL区分2:20.5%、▼ADL区分1:5.8%—などという状況です。比較的医療ニーズの高い、重度の要介護者がほとんどを占めていることが分かり、そこには、いわゆる「寝たきり」の方も少なくないことでしょう。
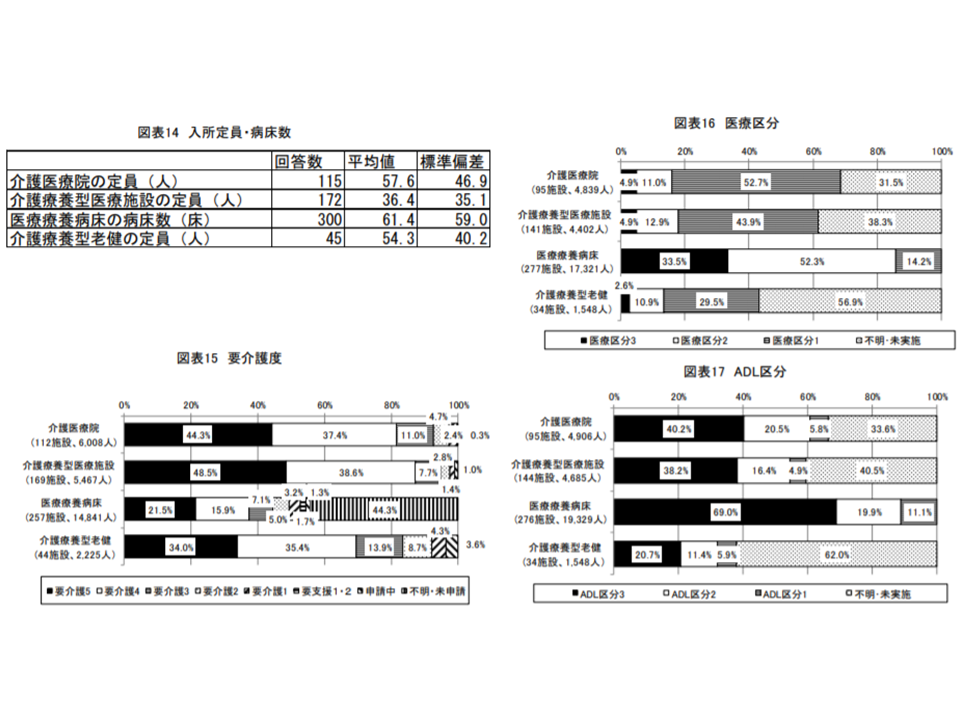
介護医療院入所者の8割超は要介護5または4である(介護給付費分科会(1)3 201009)
この点、入所者へのサービス状況を見ると、▼日中の平均的なベッド離床時間は「0分超30分未満」「0分」が多いが、「2時間」を超えるケースも少なくない▼日中の平均的なベッド座位時間は「3時間以上」が最も多く24.3%である—ことなどが分かりました。
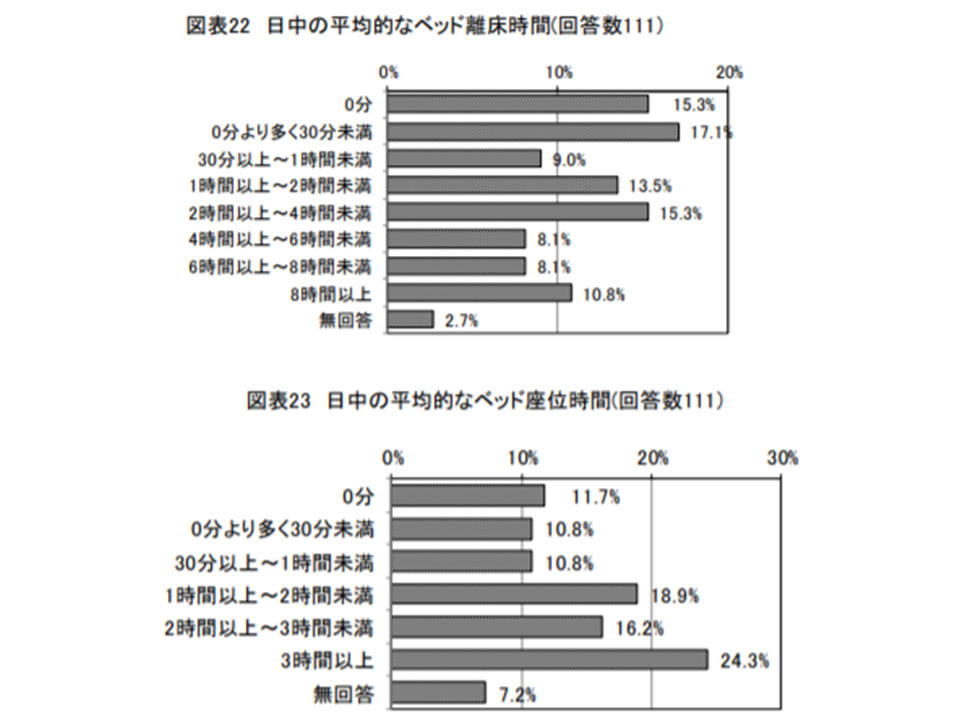
介護療養の多くで、ベッドからの離床や座位保持などを行っている(介護給付費分科会(1)4 201009)
最新の研究によれば「寝返りすら困難な『寝たきり高齢者』であっても、座位の保持などの適切なケアを行うことで、状態が改善するケースも少なくない」ことが分かっています。今回の調査からは、こうした取り組みを行っている施設が相当程度あることが明確となり、2021年度の次期介護報酬に向けて「寝たきり防止、寝たきりからの回復に向けた取り組み」の評価(加算)創設に向けた重要なデータと言えるでしょう。
老健施設、在宅復帰率等に着目した細分化で、見事に「上位区分への移行」が進む
一方、介護老人保健施設については、次にような「細分化」が進められています。在宅復帰に力を入れる、中間施設としての本来の役割を老人保健施設に果たしてもらうことが目的です(「終の棲家」化している施設も少なくなかったため)。
【2012年度の介護報酬改定】
▽基本報酬の高い「強化型」
▽基本報酬はそのままに加算を算定できる「加算型」
▽基本報酬がそのままの「従来型」
↓
【2018年度改定の介護報酬改定】
▽超強化型
▽在宅強化型
▽加算型
▽基本型
▽その他型
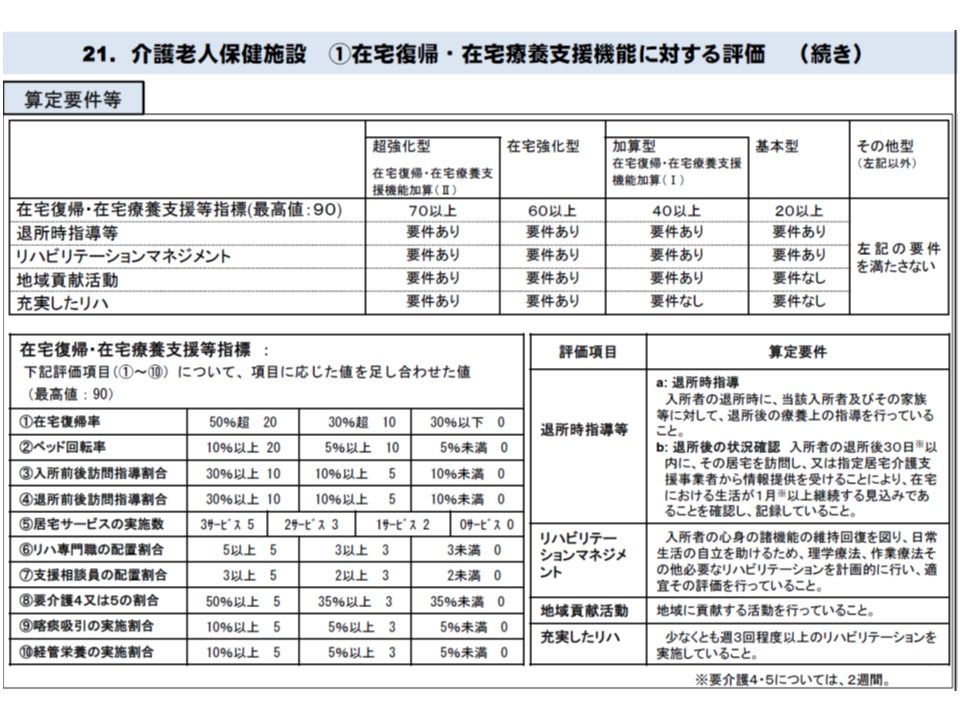
2018年度介護報酬改定で、介護老人保健施設には在宅復帰機能に関するポイント制が導入された(日慢協会見 191010)
今回の調査からは、例えば、▼2017年に「在宅強化型」だった施設が「超強化型」へ移行した割合は2018年には80.2%、2019年には89.6%▼2017年に「従来型」だった施設が「加算型」に移行した割りは、2018年には21.2%、2019年は32.7%―という具合に、「上位区分への移行」が進んでいることが確認されました。田中分科会長、今村委員ともに「見事に上位区分への移行が進んでいる。2018年度改定で細分化した成果が現れている」と高く評価しています。

老健施設は、上位の報酬区分への移行が進んでいる(介護給付費分科会(1)7 201009)
また、報酬の要件となっている「在宅復帰率」についても、明確な「向上」傾向が見られ、ケア・サービスの質が高まっていると考えられます。介護給付費分科会では東憲太郎委員(全国老人保健施設協会会長)から「老健施設の努力を評価してほしい」とのコメントが出ています。報酬の細分化に沿って、多くの老健施設が在宅復帰率の向上(単なる早期対象は空床を生み、経営を不安定にさせてしまうため、新規入所者の確保が不可欠となる)やリハビリの実施などで努力している点は注目に値すると言えます。
報酬設定が現場の取り組みを促す、まさに「好事例」と言え、今後の介護報酬改定における「お手本」になってくるかもしれません。


【関連記事】
介護人材の確保定着を2021年度介護報酬改定でも推進、ただし人材定着は介護事業所の経営を厳しくする―社保審・介護給付費分科会
寝たきり高齢者でもリハ等でADL改善、介護データ集積・解析し「アウトカム評価」につなげる—社保審・介護給付費分科会
介護保険施設等への外部訪問看護を認めるべきか、過疎地でのサービス確保と質の維持をどう両立するか—社保審・介護給付費分科会
特養老人ホームのユニット型をどう推進していくか、看取り・医療ニーズにどう対応すべきか―社保審・介護給付費分科会(3)
老健施設、「機能分化」や「適正な疾患治療」進めるために介護報酬をどう工夫すべきか―社保審・介護給付費分科会(2)
介護医療院の転換促進のために、【移行定着支援加算】を2021年度以降も「延長」すべきか―社保審・介護給付費分科会(1)
ケアマネジメントの質と事業所経営を両立するため「ケアマネ報酬の引き上げ」検討すべきでは―介護給付費分科会(2)
訪問看護ステーションに「看護職割合」要件など設け、事実上の訪問リハビリステーションを是正してはどうか―介護給付費分科会(1)
介護保険の訪問看護、医療保険の訪問看護と同様に「良質なサービス提供」を十分に評価せよ―介護給付費分科会
2021年度介護報酬改定、「ショートステイの長期利用是正」「医療機関による医療ショート実施推進」など検討―社保審・介護給付費分科会(2)
通所サービスの大規模減算を廃止すべきか、各通所サービスの機能・役割分担をどう進めるべきか—社保審・介護給付費分科会(1)
小多機や看多機、緊急ショートへの柔軟対応を可能とする方策を2021年度介護報酬改定で検討―社保審・介護給付費分科会(2)
定期巡回・随時対応サービス、依然「同一建物等居住者へのサービス提供が多い」事態をどう考えるか—社保審・介護給付費分科会(1)
2021年度介護報酬改定、介護サービスのアウトカム評価、人材確保・定着策の推進が重要—社保審・介護給付費分科会
2021年度介護報酬改定、「複数サービスを包括的・総合的に提供する」仕組みを―社保審・介護給付費分科会
2021年度介護報酬改定、「介護人材の確保定着」「アウトカム評価」などが最重要ポイントか―社保審・介護給付費分科会
介護保険の訪問看護、ターミナルケアの実績さらに評価へ―介護給付費分科会(1)
2018年度改定でも「訪問看護の大規模化」や「他職種との連携」が重要論点—介護給付費分科会(1)
訪問看護ステーション、さらなる機能強化に向けた報酬見直しを—中医協総会(2)
介護医療院への転換促進に向け、「総量規制からの除外」や「基金への返済期間延長」方針固める―社保審・介護保険部会
2021-23年度の介護保険事業(支援)計画、地域により増減動向が異なる介護ニーズ踏まえよ―社保審・介護保険部会
【速報】「2040年を見据えた介護保険制度改革」に向けて意見取りまとめ―社保審・介護保険部会
通所介護におけるアウトカム評価【ADL維持等加算】の詳細を通知―厚労省



