2022年度診療報酬改定に向け、急性期入院等における前回改定の効果やコロナ対応状況など詳しく調査—入院医療分科会
2021.4.28.(水)
2022年度の次期診療報酬改定に向けて、「2020年度の前回改定」の影響・効果に加えて、新型コロナウイルス感染症への対応状況も詳しく調査する―。
例えば、ICU等の人員配置を満たせば「簡易な報告」で迅速に【特定集中治療室管理料】等の高点数を算定できるとのコロナ臨時特例を設けており、その状況を調べる。ただし、その際には事実上のICU等人員配置を行うために、他の一般病棟を閉鎖する(看護師の集約化のため)ことになるが、閉鎖状況についても詳しく調べる―。
4月28日に開催された診療報酬調査専門組織「入院医療等の調査・評価分科会」(入院医療分科会)では、このような2021年度調査項目が概ね了承されました。2022年度の次期改定における「重要論点候補」を占うことができそうです。
入院料や入院基本料等加算などの技術的課題、入院医療分科会で「下地」の議論を実施
診療報酬改定に関する論議は中央社会保険医療協議会・総会で最終決定されます。しかし、改定内容は膨大なために、下部組織で下地の議論を行い、それをベースに中医協総会で結論を得る、ことも少なくありません。
入院医療については、2014年度診療報酬改定から入院医療分科会において、下地となる専門的な議論(2016年度からは実質的な方向付けまでは行わず、「専門的な調査・分析」と「技術的な課題に関する検討」にとどめている)を行っています。
入院医療分科会では、2022年度の次期診療報酬改定論議の素材を得るために、「2020年度の前回改定を受けた入院医療の状況」を2020年度・21年度の2回に分けて詳細に調査を実施。4月28日の入院医療分科会では、▼今後の検討スケジュール▼2021年度調査項目―について検討し、概ねの了承を得ました(関連記事はこちら(2022年度改定スケジュールに関する中医協総会論議)とこちら(2020年度調査結果速報に関する中医協論議とこちら(2020年度調査結果速報を踏まえた看護必要度などの延長論議)とこちら(2020年度調査の内容決定に関する入院医療分科会論議))。
まず入院医療分科会では、今後、次のようなスケジュールで「2022年度の入院医療見直しに向けた下地の議論」を行っていきます。
【5月から】
▽2020年度調査結果をもとに、▼一般病棟入院基本料(急性期一般、地域一般)▼療養病棟入院基本料▼特定入院料(地域包括ケア病棟入院料、回復期リハビリテーション病棟入院料など)▼有床診療所入院基本料―などを検討し、その結果(いわば中間まとめ)を「中医協・診療報酬基本問題小委員会」に報告する(関連記事はこちら(2020年度調査結果速報に関する中医協論議とこちら(2020年度調査結果速報を踏まえた看護必要度などの延長論議)とこちら(2020年度調査の内容決定に関する入院医療分科会論議))
【9月頃から】
▽2021年度調査結果速報をもとに、入院料や入院基本料等加算に関する議論を継続し、その結果(いあば「最終まとめ」)を基本問題小委に報告する
2021年度調査結果速報は、後述するように「秋」(9月頃)に示される予定です。
また、平行して後述する▼診療情報・指標等作業グループ▼DPC/PDPS等作業グループ―での調査・分析・検討も進められます。後者では「資源投入量が著しく少なく・平均在院日数が長いなどのアウトライヤー病院」に対し、個別の書面調査やヒアリングなどの特別調査も行われる見込みです(特別調査の詳細は今後、中医協・入院医療分科会で決定)。
なお、すでに実施されている2020年度調査については、回収・集計・分析が鋭意進められており、その回収率は、▼急性期一般入院基本料等(7対1、10対1等):49.6%(2年前の2018年度調査に比べて10.3ポイント向上)▼地域一般入院基本料(13対1、15対1)、地域包括ケア病棟入院料、回復期リハビリテーション病棟入院料等:43.4%(同7.5ポイント向上)▼療養病棟入院基本料:35.8%(同7.8ポイント低下)▼障害者施設等入院基本料、特殊疾患病棟入院料等:42.9%(同4.4ポイント向上)―となっており、2年前の調査、4年前の調査に比べて「相当程度の向上」が見られています。データの信頼度が増しており、より精緻な「診療報酬改定論議」に向けて非常に良い傾向が現れています。
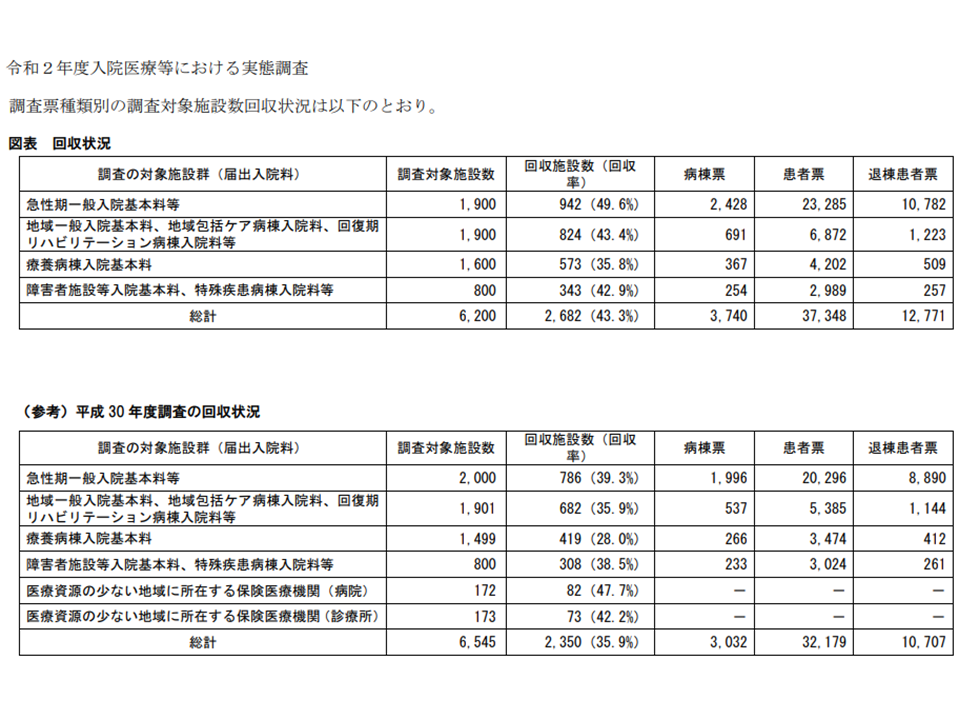
2020年度調査の回収状況(入院医療分科会4 210428)
ここには回収率向上に向けた、厚労省、医療機関等、医師会・病院会等の努力(web調査の実施や、団体から会員向けての調査協力依頼など)が功を奏していると考えられます。
高度急性期から慢性期まで、2020年度改定対応・コロナ対応の実態を調査
4月28日の入院医療分科会では、これから行われる2021年度調査の調査内容も固められました。上述のように調査は2年度に分けて行われ、「2020年度には改定の影響・効果が出やすい事項」を、「2021年度には改定の影響・効果が出るまでに比較的時間のかかる事項」を調査対象に据えています。2021年度は次の4項目について調査が行われます。
(1)一般病棟入院基本料等における「重症度、医療・看護必要度」の施設基準等の見直しの影響について(その2)(2020年度にすでに「その1」調査を実施、以下同)
(2)特定集中治療室管理料等の集中治療を行う入院料の見直しの影響について
(3)地域包括ケア病棟入院料及び回復期リハビリテーション病棟入院料の実績要件等の見直しの影響について(その2)
(4)療養病棟入院基本料等の慢性期入院医療における評価の見直しの影響について(その2)
(1)(2)の調査は、約2300の急性期病院を対象に、(3)の調査は約1500の回復期病院を対象に、(4)の調査は約2400の慢性期病院を対象に、6-7月に行われ、結果速報が9月頃に示される見込みです。
まず(1)の調査では、一般病棟入院基本料、特定機能病院入院基本料、専門病院入院基本料などを届け出ている病院に対して、▼入院料の届出状況、職員体制、勤務状況▼重症度、医療・看護必要度の該当患者割合の状況、救急医療管理加算の算定状況▼各入院料等における患者の状態、医療提供内容、平均在院日数、入退院支援、退院先の状況―などを調べます。ただし、注目される「看護必要度」については、本年(2021年)9月まで経過措置が延長されているため、「2020年度改定の影響」をここで掴むことができない点が悔やまれるところです。
調査票を眺めると、【救命救急入院料】や【特定集中治療室管理料】など「特定入院料」の算定状況を聞く設問があります。新型コロナウイルス感染症への臨時特例的な対応として「ICU等の人員配置基準を満たせば、簡易な報告で特定集中治療室管理料等の算定を認める」こととされており、その状況を調べる狙いがあります。
あわせて、「新型コロナウイルス感染症へ対応するICU」等を確保するために、一般病床を閉鎖する(一般病床に配置されていた看護師をコロナ感染症病床に集約するため)ことが行われており、この状況も詳しく見ていきます。
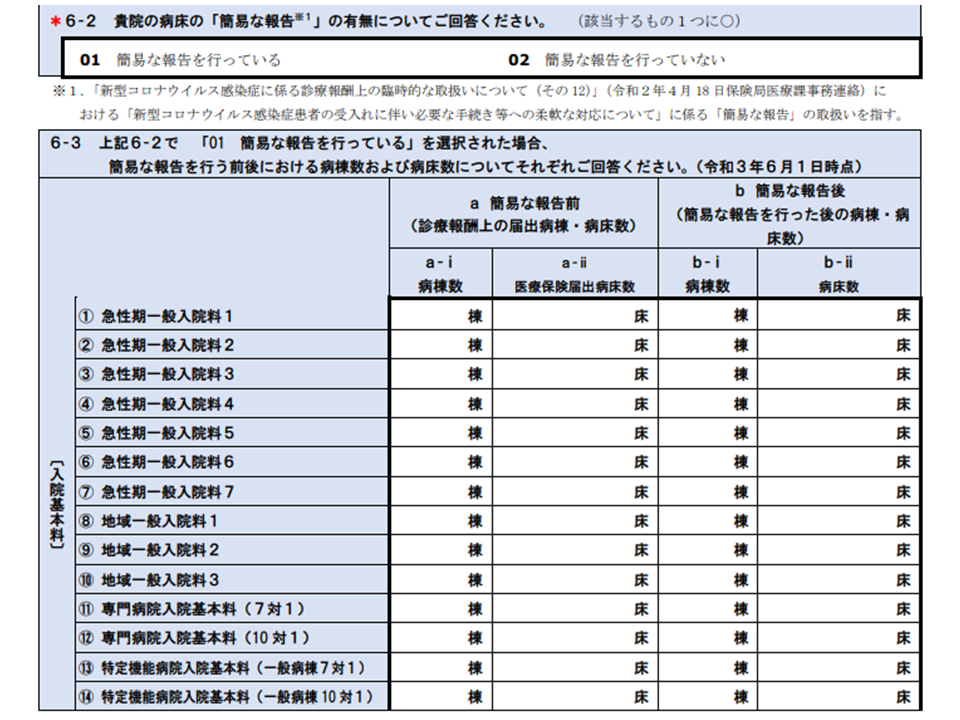
「簡易報告によるICU等設置」の活用状況と、それに伴う一般病棟等の偏差状況等を調べる(入院医療分科会1 210428)
また【総合入院体制加算】に関連して「手術件数」などがコロナ感染症前後でどう変化しているかも見ていきます。新型コロナウイルス感染症の重症患者に限られた医療資源を重点化するために「予定入院・予定手術」の延期が行われ、また検査等の受診控えで「がんに対する手術」が減少しているとのデータがあります。これらの状況も今般の調査で探ることになります。
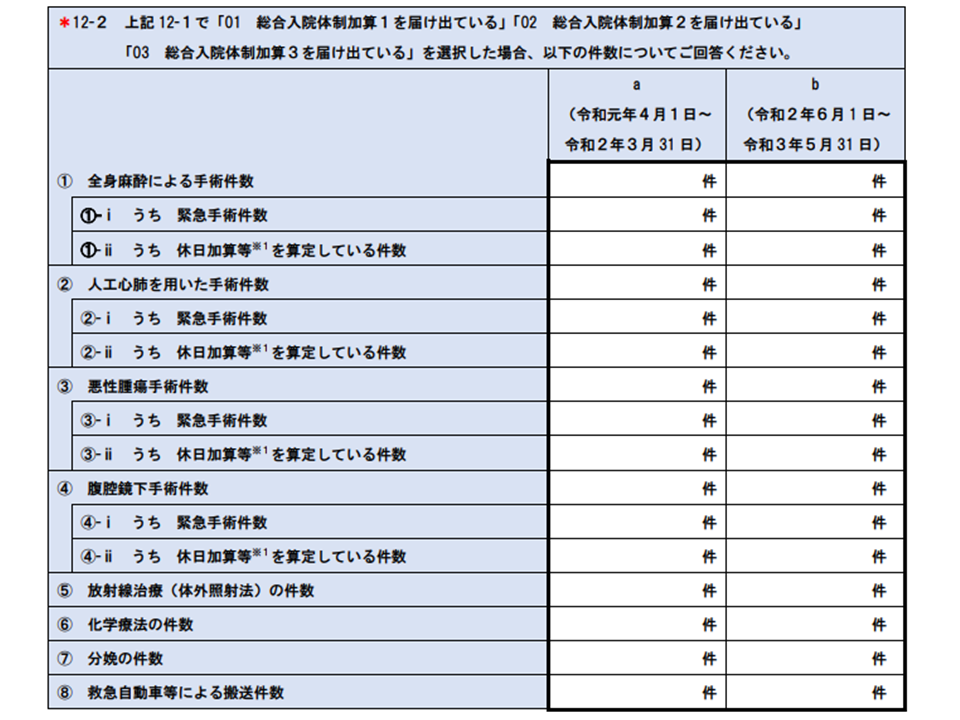
総合入院体制加算届け出病院等において、コロナ感染症の影響でどれほど手術件数等に影響が出たかを調査(入院医療分科会2 210428)
また(2)の調査では、特定集中治療室管理料、救命救急入院料、脳卒中ケアユニット入院医療管理料等を算定する患者が入院する病院に対して、▼重症度、医療・看護必要度の該当患者割合の状況▼患者の状態、医療提供内容、入退室状況、生理学的スコア―などを調べます。ICUについては、新型コロナウイルス感染症への対応で注目度が上がっており、「2020年度改定の影響」(さほど重篤でない患者を主に受け入れる、いわゆる「なんちゃってICU」の除外に向けた見直しが行われた)はもちろん、「コロナ感染対応の状況」にも注目が集まります。
この点、調査対象病院は、【特定集中治療室管理料】などを届け出ている病院となりますが、回答にあたっては、「簡易な報告」での【特定集中治療室管理料】算定状況なども含めることになります。
ICU等については、前回の2020年度改定で「専任の常勤看護師2名の組み合わせによる『適切な研修を修了した看護師の週20時間以上配置』要件のクリアを認める」ICU3・4においても、ICU1・2と同様に患者の生理学的スコア(SOFAスコア)提出の要件化」「早期栄養介入管理加算の新設」「救命救急入院料における救急体制充実加算の見直し」などが行われており、その状況も詳しく調べられます。
一方、(3)では、地域包括ケア病棟入院料・入院医療管理料、回復期リハビリテーション病棟入院料を届け出ている医療機関に対し、▼地ケア病棟の届け出病院による在宅医療等の提供状況▼回リハ病棟の届け出病院によりリハ提供状況とその実績▼各入院料等における患者の状態、医療提供内容、平均在院日数、入退院支援、退院先の状況―などを調べます。回復期病棟における「新型コロナウイルス感染症からの回復患者受け入れ状況」結果などにも注目が集まります。この「回復患者」受け入れは、回復期病棟や慢性期病棟のみならず「急性期病棟でも行われている」ことから、広く調べられる点に留意が必要です。
さらに(4)の調査では、療養病棟入院基本料、障害者施設等入院基本料、特殊疾患病棟入院料等を届け出た医療機関に対し、▼入院料の届出状況、職員体制、勤務状況▼入院患者の医療区分別患者割合▼各入院料等における患者の状態、医療提供内容、平均在院日数、入退院支援、退院先、看取りの取り組み―などを調べます。
療養病棟においては、看護配置・重症患者受け入れが不十分な「経過措置」病棟の取り扱いを検討するためのデータ収集も行われます。
調査内容は概ね了承されていますが、「コロナ感染症から回復した患者の受け入れ状況を『あり・なし』だけでなく、『人数』把握も行うべきではないか」「コロナ感染症の影響を専門に分析・評価する作業グループを設けてはどうか」という指摘が委員から出ています。今後、厚労省で検討が行われますが、前者については「コロナ感染症患者の受け入れそのものも、医療現場の負担を考慮して『あり・なし』のみで聞いている」こと、「回復患者を受け入れた場合の臨時特例的な診療報酬(二類感染症患者入院診療加算の3倍相当点数や、救急医療管理加算1の90日算定など)で相当程度、代替把握できる」ことなどを考慮する必要があります。
また後者については、すでに設置されている▼診療情報・指標等作業グループ(例えば「看護必要度に代わる診療指標」などがないかを検討、関連記事はこちらとこちら)▼DPC/PDPS等作業グループ(資源投入量が著しく少なく・平均在院日数が長いなど「アウトライヤー」病院の退出ルールなどを検討、関連記事はこちらとこちら)―において「横断的、総合的に新型コロナウイルス感染症の影響を分析する」ことも可能です。新型コロナウイルス感染症への対応と、通常医療との対応とは「密接不可分」な点にも留意が必要です。
これらの調査項目が、そのまま2022年度診療報酬改定項目に結びつくものではありませんが、厚労省や中医協委員等が、「調査項目関連事項に強い問題意識を持っている」と言え、重要論点になっていく可能性が高いと考えられます。
入院医療分科会の意見を踏まえて調査票を調整し、近く開催される中医協・診療報酬基本問題小委員会・総会の了承を経て、調査が実施されます(2021年6-7月に調査実施、9月に速報公表の見込み)。
【関連記事】
2022年度診療報酬改定論議、コロナ感染症の影響など見据え7・8月に論点整理―中医協総会(1)
大病院の受診時定額負担、とりわけ「再診」で思うように進まず―中医協総会(3)
看護必要度IIが看護職の負担軽減に効果的、【地域医療体制確保加算】は大病院で取得進む―中医協総会(2)
後発医薬品の信頼回復が急務、「後発品業界の再編」検討する時期―中医協総会(1)
2020年4月以降、看護必要度などクリアできない病院が出ているが、コロナ感染症の影響か、2020年度改定の影響か―中医協総会(2)
急性期一般の看護必要度などの経過措置を再延長、DPC機能評価係数IIは据え置き―中医協総会(1)
2022年度診療報酬改定に向け医療経済実態調査の内容決定、「単月調査」実施するかは5月までに決める―中医協総会(1)
2020年度診療報酬改定の影響見るため、医療機関等の経営状況をどう調査すればよいか—中医協・調査小委
2022年度診療報酬改定に向け「医療経済実態調査」論議スタート、単月対象に2021・20・19年の3か年調査も—中医協
来年度(2021年度)の薬価改定、新型コロナ禍でどう実施すべきか―中医協総会(2)
2022年度の次期診療報酬改定に向けて「入院医療」調査内容を決定、DPCデータも積極活用—中医協総会
2022年度診療報酬改定に向け、新型コロナの影響も踏まえた「入院医療」の調査内容固まる—入院医療分科会
「2020年度診療報酬改定の影響」と「新型コロナの影響」との切り分けを睨んだ入院医療の調査方針固める—中医協総会
2020年度の次期診療報酬改定に向け、看護必要度の状況など調査、新型コロナの影響をどう切り分けるか―入院医療分科会
2019年度消費税対応改定について答申、ただし新点数・薬価等の告示時期は未定―中医協総会(1)
2014年度消費増税への補填不足、入院料等の算定回数や入院料収益の差などが影響―消費税分科会
2014年度消費税対応改定の補填率調査に誤り、特定機能病院は6割補填にとどまる―消費税分科会





