無痛分娩提供施設、安全確保のために経験豊富な麻酔科専門医等を配置せよ―厚労省
2018.4.27.(金)
無痛分娩が増加する中では、安全管理を徹底する必要がある。無痛分娩提供施設では硬膜外麻酔を100症例程度経験している麻酔科専門医などを配置するほか、蘇生設備などの完備、危機対応シミュレーションなどの実施に取り組む必要がある。また関係学会・団体は、産科麻酔の知識・技術向上に向けた講習会を定期的に開催するとともに、事故事例などを収集分析し、再発防止策を構築していく必要がある―。
厚生労働省は4月20日に通知「無痛分娩の安全な提供体制の構築について」を発出し、無痛分娩を行う医療機関や関係学会・団体に向けて、こうした提言を行っています(厚労省のサイトはこちら)(関連記事はこちら)。
目次
100症例程度の硬膜外麻酔経験をもつ麻酔科専門医等を、麻酔担当医として明確化せよ
無痛分娩は、硬膜外麻酔などで陣痛や分娩時の激痛を抑える分娩方法で、近年、増加傾向にあります(2008年には分娩中の2.6%に過ぎなかったが、2014年は4.6%、15年は5.3%、16年は6.1%に増加)。件数増に伴って事故も増えており、2010-16年における妊産婦死亡のうち、5.2%が無痛分娩を行っていた妊産婦となっています。
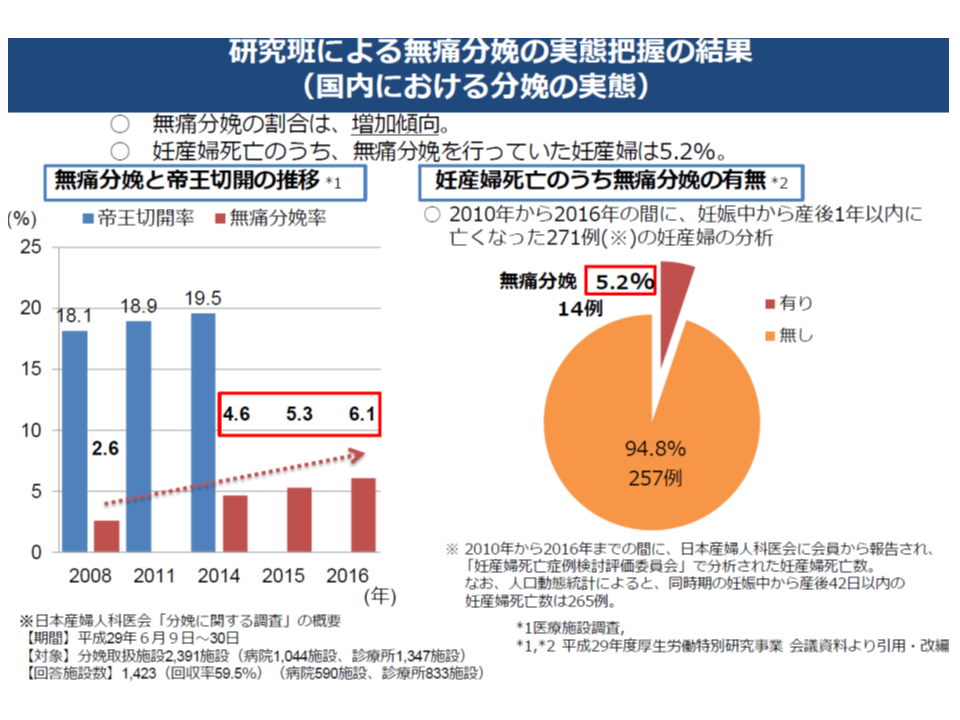
無痛分娩の件数は年々増加しており、事故も目立つようになってきている
このため日本産科婦人科学会は昨年(2017年)4月に「無痛分娩を行う際には適切に対応できる体制を整えるべき」と緊急提言。また、厚労省の研究(無痛分娩の実態把握及び安全管理体制の構築についての研究)班は、今年(2018年)3月に無痛分娩の安全性確保・向上のために必要な方策を提言していました。
この提言は、4月11日に開催された社会保障審議会・医療部会に報告されており、今般、都道府県等に宛てて厚労省が通知を行ったものです。通知に示された体制が整っていない場合、立入検査(医療法第25条第1項)の際に指導等が行われます。
提言は、(1)診療体制(2)医療スタッフへの研修体制(3)情報公開(4)インシデント・アクシデントの収集・分析・共有—の4項目で構成されています。
まず(1)では、▼最新の「産婦人科診療ガイドライン産科編」を踏まえて、個々の妊産婦の状況に応じた適切な対応をとる▼安全な無痛分娩を提供するために必要な診療体制を確保する―ことが求められます。
後者については、例えば次のような体制が必要なことを明示しています。と
▽常勤の麻酔科専門医・麻酔科標榜医・産婦人科専門医を、無痛分娩と関連業務の管理・運営責任・リスク管理責任を負い、院内の無痛分娩マニュアル等を作成する「無痛分娩麻酔管理者」として配置する
▽100症例程度以上の硬膜外麻酔経験をもつ麻酔科専門医・麻酔科標榜医・産婦人科専門医を「麻酔担当医」として明確化する
▽「麻酔担当医」が、▼硬膜外麻酔開始後30分間は集中的に産婦の全身状態・バイタルサインを観察できる▼硬膜外麻酔開始30分後から産後3時間までの間は、「緊急時に迅速に対応できるよう、5分程度で産婦のベッドサイドに到達できる」範囲内にとどまる―体制を敷く
▽「無痛分娩麻酔管理者」「麻酔担当医」は、2年に1回程度、産科麻酔に関連した病態への対応のための講習会を受講し、受講歴とウェブサイト等(ホームページなど)で公開する
▽無痛分娩研修修了助産師・看護師を活用し、「異常が予測される場合、医師と速やかに連携し、母子の安全を確保する」「無痛分娩経過中の産婦について、全身状態・バイタルサイン・鎮痛の状況に変化が生じた場合や、分娩の進行状況等について、麻酔担当医に適宜報告をする」などの体制を敷く
▽院内で、▼無痛分娩に関する方針▼無痛分娩(看護)マニュアル―を作成し、担当職員へ周知徹底するとともに、職員が参加する危機対応シミュレーションを少なくとも年1回程度実施する(実施歴はウェブサイト等で公開)
▽院内に、▼酸素ボンベ▼酸素流量計▼バッグバルブマスク▼マスク▼酸素マスク▼喉頭鏡▼気管チューブ(内径6.0・6.5・7.0mm)▼スタイレット▼経口エアウエイ▼吸引装置▼吸引カテーテル―といった「蘇生設備」、▼心電図▼非観血的自動血圧計▼パルスオキシメータ―といった「母体用の生体モニター」、「麻酔器」、「除細動器・AED(自動体外式除細動器)」を配備し、すぐに使用できる状態で管理する
▽ベッドサイドに、▼アドレナリン▼硫酸アトロピン▼エフェドリン▼フェニレフリン▼静注用キシロカイン▼ジアゼパム▼チオペンタール・プロポフォール▼スキサメトニウム・ロクロニウム▼スガマデックス▼硫酸マグネシウム▼精製大豆油(静注用脂肪乳剤)▼乳酸加(酢酸加、重炭酸加)リンゲル液▼生理食塩水—といった救急用医薬品をカートに配備・整理し、すぐに使用できる状態で管理する
日本産科婦人科学会や日本医師会などは、産科麻酔診療の講習会を開催せよ
また(2)の「医療スタッフへの研修体制」整備は、関係学会(日本産科婦人科学会、日本産婦人科医会、日本麻酔科学会、日本産科麻酔学会等)・団体(日本医師会、日本看護協会等)に宛てた提言で、▼安全な産科麻酔診療のための最新の知識修得、技術の向上▼産科麻酔に関連した病態への対応▼救急蘇生の実施▼安全な産科麻酔実施のための最新の知識修得、ケアの向上—に関する講習会を企画・開催するよう求めています。
あわせて、関係学会に対し「無痛分娩を含む産科麻酔の認定医制度等の要否について引き続き検討する」ことも要望しています。
各医療機関では、無痛分娩に関する情報を分かりやすく公開せよ
(3)の情報公開に関しては、各医療機関がホームページなどで、▼無痛分娩の診療実績(○年●月-□年■月と期間を明示)▼無痛分娩に関する標準的な説明文書▼無痛分娩の標準的な方法▼分娩に関連した急変時の体制▼危機対応シミュレーションの実施歴▼無痛分娩麻酔管理者の麻酔科研修歴・無痛分娩実施歴・講習会受講歴▼麻酔担当医の麻酔科研修歴・無痛分娩実施歴・講習会受講歴・救急蘇生コースの有効期限▼日本産婦人科医会偶発事例報告・妊産婦死亡報告事業への参画状況▼ウェブサイトの更新日時—を公開し、「無痛分娩を希望する妊婦とその家族が、分かりやすく必要な情報に基づいて分娩施設を選択できる」環境を整備する必要があると提言しています。
もっとも、こうした情報がバラバラに存在したのでは、妊産婦や家族が無痛分娩施設を選択することが難しくなります。そこで、関係学会・団体に「無痛分娩の情報公開を行っている無痛分娩取扱施設」リスト(一覧)を作成することも求めています。
事故事例等を収集・分析し、再発防止策を構築せよ
さらに(4)では、アクシデント・インシデント事例を集積・分析し、安全確保策を構築するために、各医療機関・学会・国のそれぞれに次のような対応をとるよう要請しています。
▽無痛分娩取扱施設は、日本産婦人科医会(以下、医会)の実施する「偶発事例報告事業」「妊産婦死亡報告事業」の対象症例が発生した場合、医会に速やかに報告する
▽医会は、無痛分娩の「偶発事例」について、他の関係学会・団体と連携し、産科麻酔の専門家が関与して、情報収集・分析・再発防止策の検討を行い、会員等に情報提供する
▽医会は、無痛分娩の「妊産婦死亡」事例について、適切な診療体制がとられていたかも含めて情報収集を行い、妊産婦死亡検討評価委員会へ情報提供する。また、妊産婦死亡検討評価委員会からの報告を、会員等に提供する
▽妊産婦死亡検討評価委員会は、無痛分娩症例に対し、適切な診療体制がとられていたかも含め、原因分析・再発防止策の立案を行い、医会に報告する
▽国は、無痛分娩の「合併症などの発生頻度の低い有害事象」を収集・分析する有効な方法を検討し、患者・家族から届けられた有害事象情報を活用する仕組みのあり方を検討する
こうした提言について、どこまで対応できているかを自主点検するチェック表も公開されているので、無痛分娩を提供する医療機関においてはチェックを進め、不備への対応を急ぐことが期待されます。

無痛分娩施設における安全管理のための自主点検票(その1)

無痛分娩施設における安全管理のための自主点検票(その2)
このほか提言では、関係学会・団体が参画する「無痛分娩に関するワーキンググループ(仮称)」を設置し、▼無痛分娩の提供体制に関する情報公開の促進▼無痛分娩の有害事象に関する情報収集・分析・再発防止策の検討▼「産科麻酔研修プログラム(仮称)」の策定▼無痛分娩の安全な診療のための講習会の定期的開催▼無痛分娩に関する社会啓発活動の継続的な実施▼妊産婦にとって分かりやすい情報提供のあり方—などを検討することも求めています。


【関連記事】



