高度急性期から慢性期のいずれの機能でも、看護人材の育成・確保が大きな課題—日看協
2018.5.7.(月)
地域の医療ニーズなどを踏まえて、病院の機能をシフトさせていく必要があるが、どのような機能を選択したとしても、「人材育成」や「看護職員の確保」「多職種との連携」などが大きな課題となる。また看護人材を地域で活用することが、今後、極めて重要になってくるが、その際には「人員確保」が大きな鍵となる―。
日本看護協会が5月2日に公表した「2017年 病院看護実態調査」結果速報から、このような状況が明らかになりました(日看協のサイトはこちら)。
目次
回復期や在宅へ機能シフトする病院が増加、看護職員の確保や人材育成が大きな課題
日看協は毎年、病院看護職員の需給動向や労働状況、看護業務の実態などを調査(病院看護実態調査)しています(前年の状況はこちら)。
2017年調査では、(1)地域における病院の役割(2)看護人材の地域での活用(3)看護職員の離職率(4)看護職員の労働条件―の4点に焦点を合わせて調査が行われました。
2025年には、いわゆる団塊の世代がすべて後期高齢者となることから、今後、地域の医療・介護ニーズが増加していきます。一方で、地域によっては人口減少が始まっており、そうした変化に対応するために、病院ごとに機能・役割を再確認していくことが必要となっています。こうした中で、多くの病院では看護部長が経営幹部の役割を担っており、(1)の「地域における病院の役割」を看護部長がどう考えているのかを調べたものです。
「現状の役割」と「2025年に向けた役割」とを比較すると、「主に急性期疾患で入院医療が必要な患者や、比較的軽度な急性期患者に対応する」病院(7.3ポイント減少)や「長期にわたり療養が必要な疾患・障害のある患者に対応する」病院(7.0ポイント減少)が減少し、「急性期病院の後方支援やリハビリテーションの機能をもち、在宅復帰をめざす患者に対応する」病院(4.1ポイント増加)や「訪問診療や訪問看護を提供し、在宅療養する患者に対応する」病院(4.2ポイント増加)が増加します。
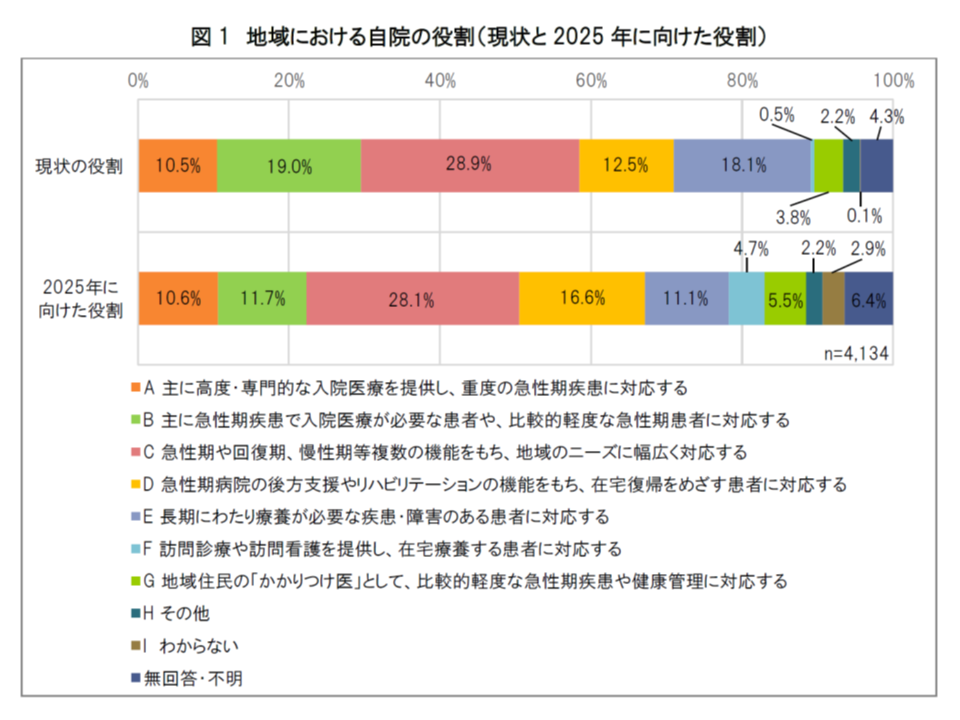
看護部長の考える「現在の病院の機能」と「2025年における病院の機能」
いずれの方向が好ましいのかは、「当該病院の持っている機能」「近隣病院の動向」「地域の患者動向」などによって異なります。例えば、今後も若年者人口が増加すると見込まれる東京や大阪では、高度急性期・急性期ニーズが増加するとともに、高齢者人口も増加するため、回復期・在宅医療のニーズも増加します。一方、過疎化の進む地方では、高齢者人口そのものも減少するため、回復期や慢性期を含めた医療ニーズ全体が減少していきます。患者の絶対数が減れば、どのような集患対策をとってもベッドの稼働率は上がらないため、ダウンサイジングなども検討していく必要があります。
一方、2025年における自院の役割を考えたとき、看護管理上、どのような課題があるのかを見ると、高度急性期から慢性期のいずれの機能・役割においても▼看護職員の不足▼人材育成▼看護職員のモチベーションの維持▼多職種との連携・役割分担―が多くなっています。とくに「人材育成」を重点課題にあげる病院が多く、研修などの重要性がさらに高まっていくと考えられます。
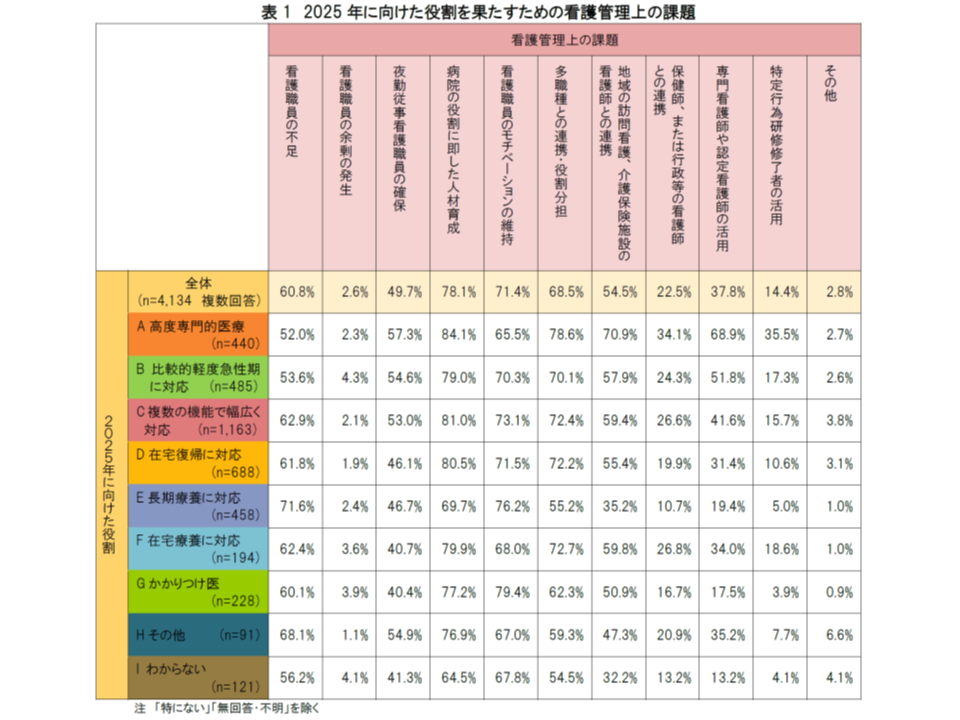
看護管理上の課題は、多少の数値の差こそあれ、病院の機能によらず概ね一致している
看護人材の地域での活用、積極的に取り組みたいが「人員確保」が大きな課題
また(2)の「看護人材の地域での活用」については、91.4%の看護部長が「重要」「どちらかといえば重要と考え、半数超(55.7%)が「積極的に取り組みたい」と前向きな姿勢を満たせています。
ただし、上述のように、病院の現場では「看護職員不足」に悩んでおり、地域での活用を進めるために、「地域に看護人材を出しても、診療報酬等の評価を維持するための人員確保ができること」を必要条件に掲げる看護部長が72.1%にのぼっています。このほか、▼地域で活動するために必要な専門的知識やスキルが備わっている看護師がいること(64.9%)▼看護師が地域で行う活動が病院機能として、または診療報酬で評価されること(62.5%)—を求める声も多くなっています。
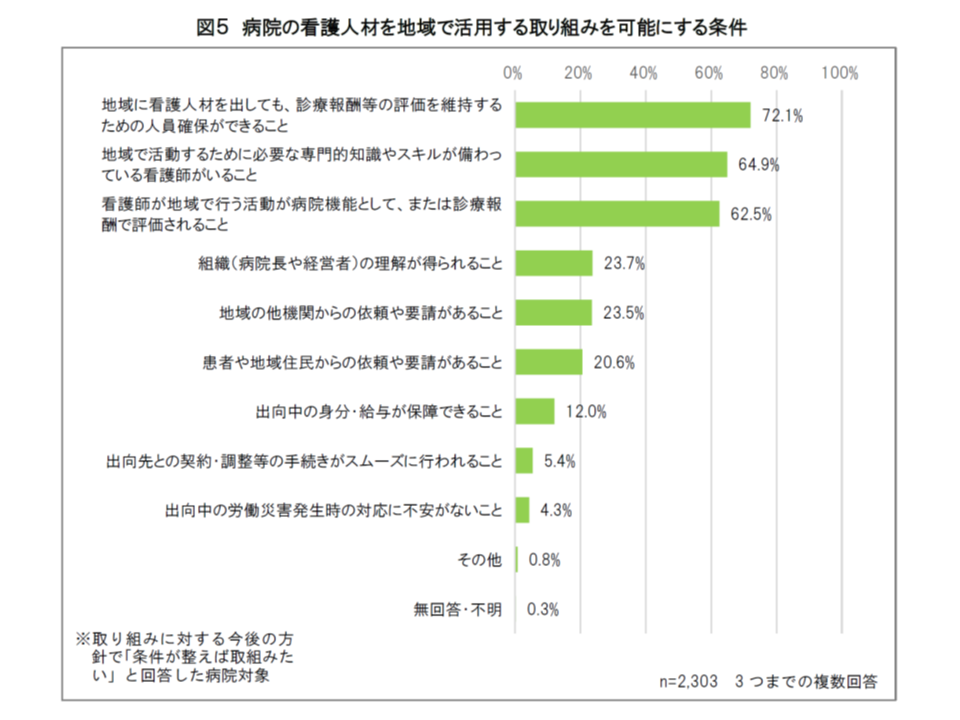
病院の看護人材を地域で活用するためには、「人員確保」が重要な鍵となる
なお、すでに8割程度の病院が「看護人材の地域での活用」に取り組んでおり、例えば▼地域住民への教育・啓発活動(47.9%)▼地域の専門職への教育・啓発活動(40.2%)▼退院前の患者宅への訪問指導の実施(39.2%)▼退院後の患者宅への訪問指導の実施(39.2%)▼病院の看護職員による地域の他機関への看護技術の支援・指導やコンサルテーションの実施(30.6%)—などが目立ちます。
この点、日看協では「2016年調査におけるB007-2【退院後訪問指導料】(12.7%)やその加算である【訪問看護同行加算】(6.9%)の算定率」との差がある点を指摘しています(関連記事はこちら)。1年間で算定率が大きく向上したのか、あるいは診療報酬の算定要件などは満たしていないが、手弁当で訪問指導を行っている病院が多いのか、などさらなる追跡調査が期待されます。
看護師の離職率、小規模病院や個人病院で高い傾向変わらず
次に(3)の離職率を見ると、2016年度には常勤で10.9%(前年度から増減なし)、新卒で7.6%(同0.2ポイント減)となり、大きな変動はありません。
病院の規模別では「小規模になるほど離職率が高い」状況は変わっていません。教育・研修体制などの職場環境に由来する部分が大きいと考えられます。
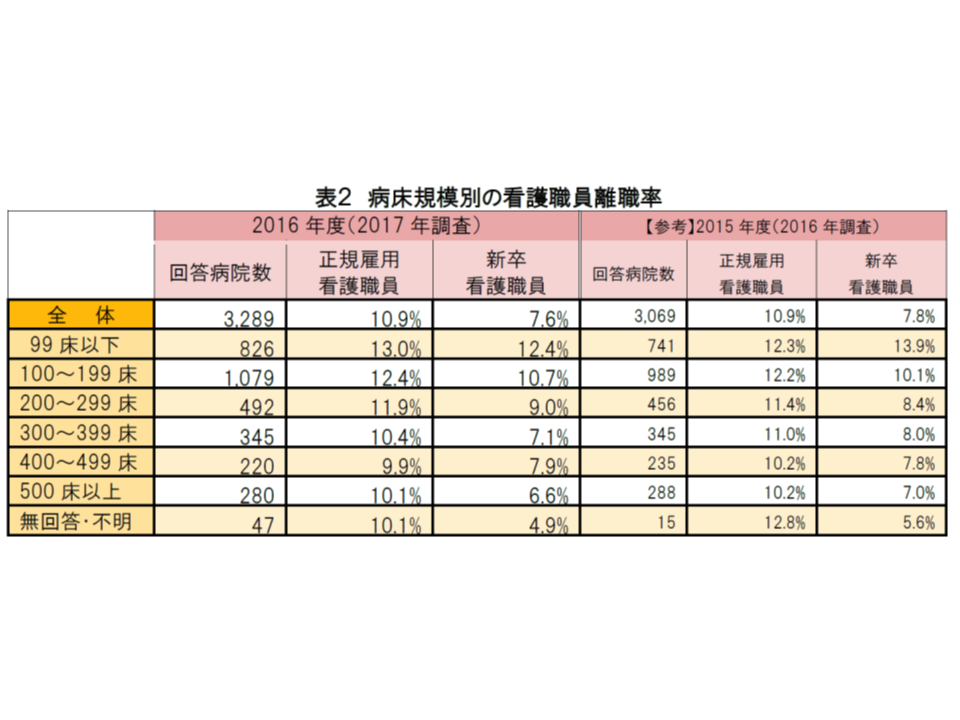
病床規模別にみた看護職員の離職率
また設置主体別では、常勤・新卒ともに個人病院が際立って高くなっており、その一方で常勤では都道府県・市町村立で、新卒では(北海道社会事業協会を除くと)国立大学法人立や社会福祉法人立で低くなっています。給与面なども含めた職場環境の影響などが大きいと考えられ、詳細な分析が期待されます。
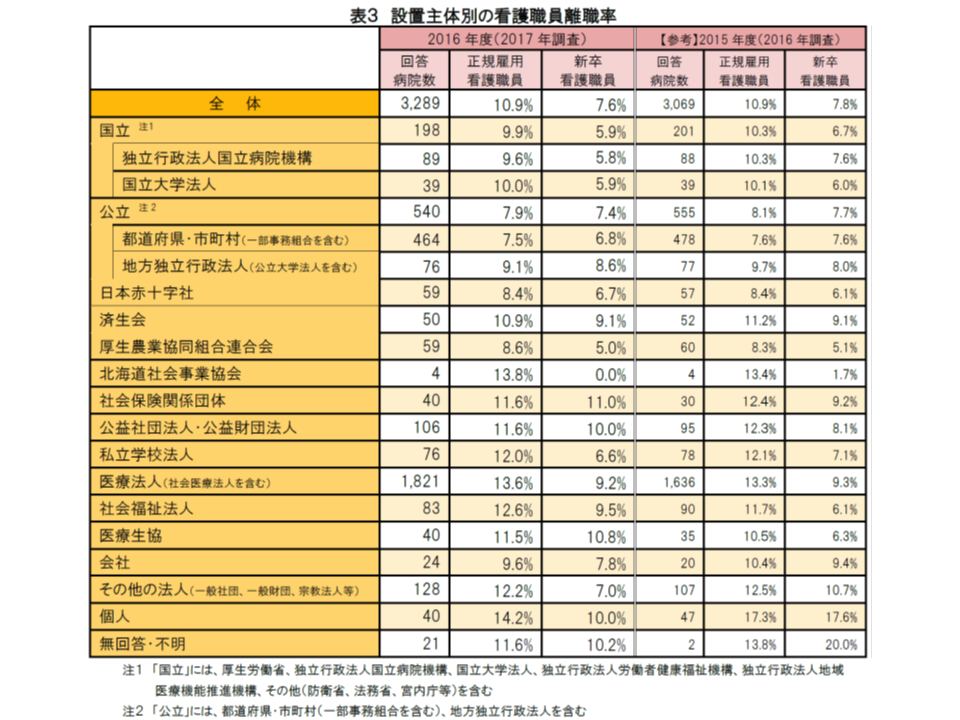
病院の開設主体別にみた看護職員の離職率
さらに都道府県別に見ると、▼神奈川県(14.7%)▼東京都(13.8%)▼大阪府(13.4%)▼兵庫県(13.1%)―など大都市部で高く、「転職のしやすさ」という要素が大きく関係しているように思われます。もっとも、岩手県(12.2%)で離職率が跳ね上がっており(前年度から5.1ポイント増)、原因分析が待たれます。
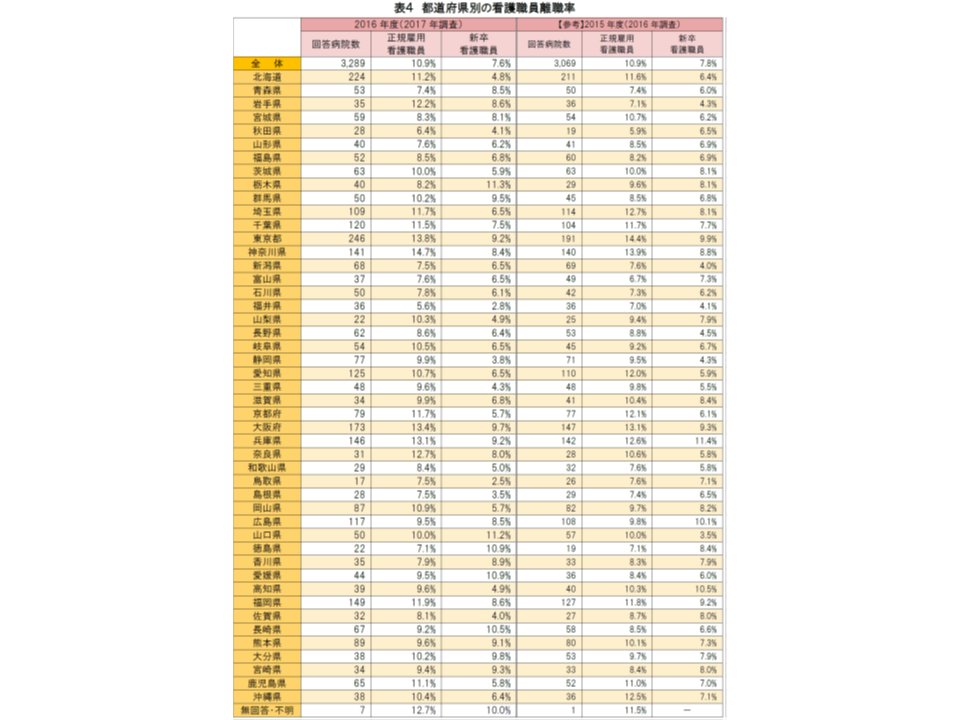
都道府県別の看護職員離職率
看護職員の平均給与は伸びているが、ベテランの基本給は前年割れ
また(4)の「看護職員の平均給与」は、次のようになっています。
▼2018年度採用予定の新卒の初任給(諸手当込み)は、大卒で27万3854円(前年度に比べて2160円増)、高卒+3年課程卒で26万6041円(同2910円増)
▼同じく基本給は、大卒で20万7013円(同1327円増)、高卒+3年課程卒で20万114円(同1446円増)
▼勤続10年・非管理職の給与(諸手当込み)は32万457円(同772円増)、基本給は24万3736円(同288円減)
二交代制夜勤が増加、全体の56.5%に
さらに、「夜勤」の形態を見ると、二交代制(夜勤1回当たり16時間以上)が最も多く、全体の56.5%(前年から3.0ポイント増)、次いで変則を含む三交代制(22.0%、同3.4ポイント減)、二交代制(夜勤1回当たり16時間未満)(14.5%、同1.9ポイント減)という状況です。
なお、夜勤手当の平均額は、▼二交代制夜勤で1万999円(前年より227円増)▼三交代制夜勤で5066円(同43円増)▼三交代制準夜勤で4149円(同73円増)―という状況です。


【関連記事】
72時間超の夜勤する看護師が多い病院では、離職率も高い—日看協
7割超の病院で看護部長が病院の経営方針策定に参画、500床以上では9割弱―日看協



