かかりつけ医機能・外来機能分化を進めるための診療報酬、初診からのオンライン診療の評価などを検討―中医協総会(2)
2021.7.8.(木)
かかりつけ医機能を評価する診療報酬として、例えば【地域包括診療料】や【地域包括診療加算】などがあるが、十分に普及しているとは言いにくい。外来医療の機能分化・かかりつけ医機能の推進を図るために、要件をどのように見直していくべきか―。
オンライン診療については「初診から認める」方向で別途検討会の議論が進んでおり、その結果を踏まえて診療報酬上の評価も検討していく―。
7月7日に開催された中央社会保険医療協議会・総会では、こういった議論も行われています(同日の感染症・コロナ対応の議論に関する記事はこちら)。
初・再診料、外来医療収益の基幹である点を再確認
Gem Medでお伝えしているように、2022年度の次期診療報酬改定に向けた議論が本格化しています。7・8月の、いわば第1ラウンドでは、外来・入院・在宅などの各分野について、委員より様々な角度からの意見を募り、それをベースに9月以降の第2ラウンド(個別改定項目論議)の論点を整理していきます。
7月7日に行われた外来(その1)では、(1)初・再診料等(2)かかりつけ医機能(3)生活習慣病対策(4)外来機能の分化の推進(5)医療機関間の連携(診療情報提供の評価など)(6)オンライン診療—という幅広いテーマについて総論的な議論が行われました。
まず(1)の「初・再診料等」に関しては、外来医療における「収益の基軸」であることは述べるまでもありません。診療側委員は、従前よりその点を踏まえた「適正な点数設定」を求めており、7月7日の会合でも城守国斗委員(日本医師会常任理事)から、そうした旨のコメントがなされています。
「かかりつけ医機能」の評価、支払側委員は「患者・国民目線での要件見直し」を提案
また(2)の「かかりつけ医機能」に関しては、2014年度改定における【地域包括診療料】【地域包括診療加算】の創設に始まり、2016年度改定での【認知症地域包括診療料】【小児かかりつけ診療料】、2018年度改定での【機能強化加算】など、さまざまに評価が行われてきています。

かかりつけ医機能を評価する診療報酬の大枠(中医協総会(2)2 210707)
日本医師会と四病院団体協議会(日本病院会・全日本病院協会・日本医療法人協会・日本精神科病院協会)との合同提言を踏まえ、「かかりつけ医機能」を診療報酬の要件(施設基準および算定要件)に落とし込んでいくもので、2022年度の次期診療報酬改定でも「外来医療の機能分化」を見据えて、「かかりつけ医機能の評価」が重要論点の1つなると見込まれます。

日医・四病協による「かかりつけ医」「かかりつけ医機能」に関する合同提言(中医協総会(2)1 210707)
外来医療の機能分化に関しては、「まず『かかりつけ医』を受診し、そこから『高機能の病院外来』を紹介してもらう」という患者の流れをより強固にしていく方針が明確にされ、「紹介中心型の病院」の明確化に向けた「外来機能報告」の仕組みが2022年度から稼働します。
こうした動きを、(2)の「かかりつけ医機能」や(4)の「機能分化」として、何らかの形で「診療報酬によって支援していく」方策が検討される可能性もありますが、中医協はもちろん、他の検討の場でも「『かかりつけ医』や『かかりつけ医機能』について共通認識がない」ことが問題視されています。
この点、診療側の城守委員は、日医・四病協の合同提言に沿って、さまざまな患者・国民のニーズを踏まえた「かかりつけ医機能」(例えば「日常的な診療等を行うとともに、高機能な病院を紹介する」機能、「診療時間外にも対応する」機能、「医学・医療に関する情報提供を分かりやすく行う」機能など)を、1つ1つ診療報酬で評価していくべきとの考えを提示。患者・国民の「かかりつけ医」のイメージは極めて多様(「近隣のクリニック」をイメージする人も、「大学病院の主治医」をイメージする人など、さまざま)であり、「機能を個別に切り取って、1つ1つを診療報酬で評価していく」という現在の方針を維持すべきとの考えと言えそうです。城守委員は「制度化」(例えば、何らかの要件を満たした医師や医療機関を「かかりつけ医」「かかりつけ医療機関」として定め、そこに診療報酬をリンクさせる手法など)には明確に反対しています。
支払側の幸野庄司委員も、この大きな考え方には異論を唱えていませんが、「かかりつけ医機能を評価する診療報酬(地域包括診療料など)は残念ながら普及していない。その理由は要件が『患者・国民目線』になっていないことが挙げられる」と指摘。例えば【機能強化加算】について「在宅時医学総合管理料(在総管)が要件化され、『在宅医療を実施しているので自分はかかりつけ医だ』と胸を張っても、在宅医療のニーズがない若者にはピンとこない」と述べ、「2022年度の次期診療報酬改定において、かかりつけ医機能を評価する診療報酬項目の要件をゼロベースで見直し、再構築すべき」と提案しました。
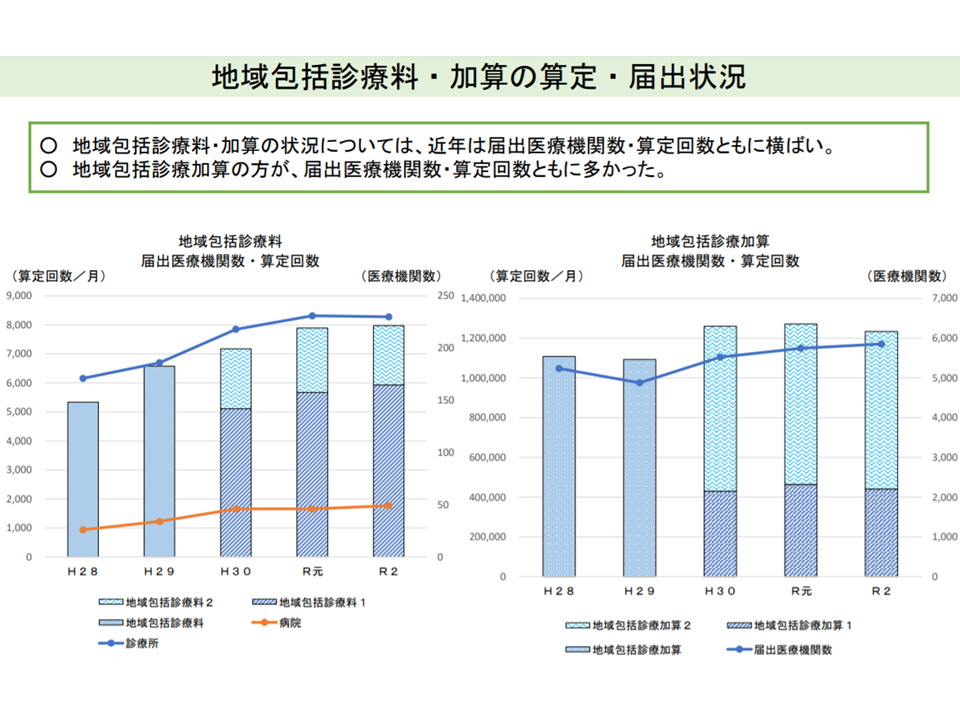
地域包括診療料の届け出医療機関は、2020年度でも200施設程度にとどまっている(中医協総会(2)3 210707)
すべての診療報酬による評価においては、1つ1つの診療行為について、「どの側面を切り取り」「どの点に着目して評価指標を設定し(要件化)」「どのような点数を設定するか」を検討し、詰めていきます(診療報酬改定の都度にその妥当性も検証し、改善していく)。「かかりつけ医機能」についても、この改定プロセスを経て「改善していく」方向が確認されたと言えるかもしれません。
なお、「外来医療の機能分化」に向けて、大学病院や200床以上の地域医療支援病院、さらには、新たに設けられる200床以上の「紹介中心型の病院」(「『医療資源を重点的に活用する外来』を地域で基幹的に担う医療機関」)において「紹介状なしに受診した場合の定額負担」の拡充も検討テーマとなります。
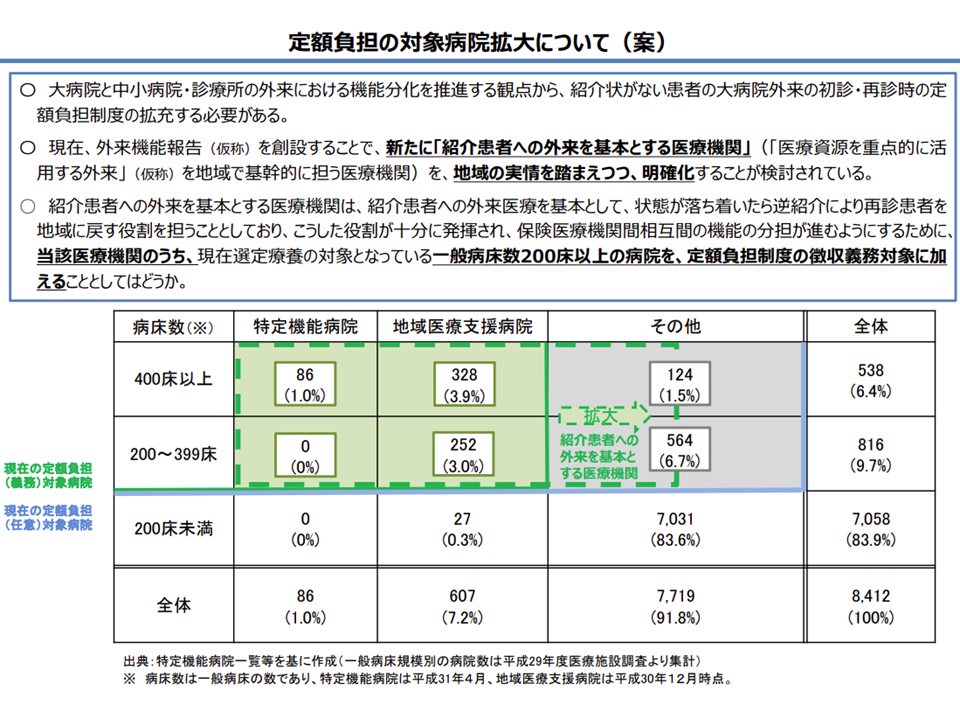
特別負担徴収義務を拡大していく方向そのものに異論は出ていない(医療保険部会(1)1 201126)

特別負担額を引き上げ、初・再診料相当額を保険から控除する方向が示されている(医療保険部会 201202)
とりわけ中医協では「定額負担を求めない、求めなくて良い」ケースについての厳格化(つまり、そうしたケースの絞り込み)や、「再診」における定額負担徴収の実効性担保などが重要検討テーマになってきます。
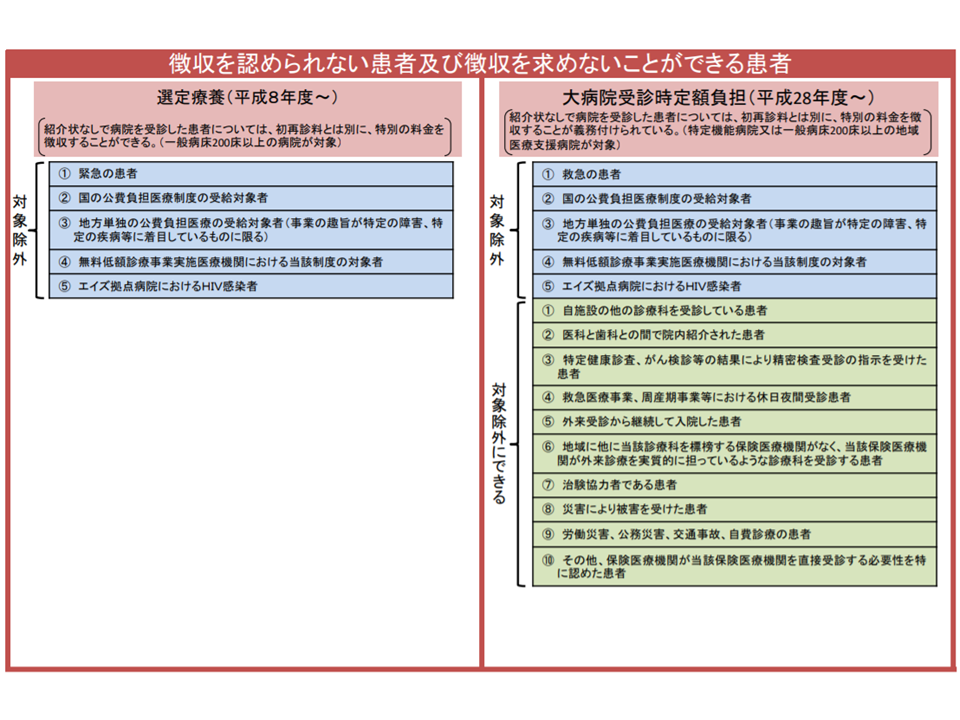
紹介状なし患者でも、定額負担を徴収しない・しなくてもよいケースが認められている(中医協総会(2)4 210707)
オンライン診療、病院サイドは「D to P with D」形態に着目
(6)のオンライン診療については、菅義偉内閣総理大臣を筆頭に、平井卓也IT担当大臣、河野太郎行革担当大臣、田村憲久厚生労働大臣による「安全性と信頼性をベースに、初診も含めオンライン診療は原則解禁する」(恒久化)方針を踏まえ、「初診患者にオンライン診療を実施する」場合の要件などについて、「オンライン診療の適切な実施に関する指針の見直しに関する検討会」(以下、検討会)で議論が進んでいます。
検討会では、これまでに「原則として、かかりつけ患者に対して初診からのオンライン診療実施を認める」という基軸を固め、ただし「診療情報提供などがあり、患者の医学的状況が把握できる場合にもオンライン初診を認める」「オンラインでの初診に適さない状態像などを整理していく」ことを確認。今秋(2021年)の「オンライン診療指針」(オンライン診療の適切な実施に関する指針)見直しに向けて、さらに詳細を詰めていくこととなっています。
中医協では、このオンライン診療指針見直しを待って、具体的な要件設定・点数設定論議を行っていくことになりますが、主に診療側委員から「あくまでも対面診療が主体であり、オンライン診療はそれを補完するものである。新型コロナウイルス感染症に係る臨時特例で広範なオンライン診療が認められているが、恒久化に向けては『安全性』をベースに据えるべき」「営利目的のオンライン診療拡大は好ましくない」(例えば「オンライン診療システムの市場を広げるために、オンライン診療を拡大する」など)との指摘が数多くなされましたが、支払側の安藤伸樹委員(全国健康保険協会理事長)は「門戸を閉ざさないように留意すべき」ともコメントしています。
なお、検討会では「オンライン診療を拡大するために、点数を引き上げるべき」と求める意見も少なくありませんが、中医協でどういった秋以降にどういった議論が行われるのか注目する必要があります。
ところで診療側の島弘志委員(日本病院会副会長)は、いわゆる「D to P with D」形式でのオンライン診療拡大に期待を寄せています。例えば、指定難病では、日本に専門医が数名(1人という場合もある)しかおらず、遠方の患者は受診が困難ですが、近隣のかかりつけ医を受診し、そこから専門医とオンラインで結ぶことで、「距離の壁」をカバーした専門的な医療提供が可能となります。すでに2020年度の前回診療報酬改定で【遠隔連携診療料】として評価が導入されており、その拡大が期待されます。
「大学病院などにおいてもオンライン診療を導入・拡大すべき」と指摘する識者もおられます。しかし、外来医療の機能分化に鑑みたとき、外来医療の1形態であるオンライン診療についても「クリニック等で行われるような慢性疾患の安定した患者」への診療を、安易に大学病院などの大病院で推進するべきではないでしょう。島委員の指摘するように「病院ならではのオンライン診療」の形態をさらに探っていくことが重要です。

2020年度診療報酬改定では「D to P with D」を評価する遠隔連携診療料が創設された
外来医療の機能分化を見据えた議論が、診療報酬の側面からも本格化します。
【関連記事】
感染症対応とる医療機関を広範に支援する【感染対策実施加算】を恒久化すべきか―中医協総会(1)
2020年度改定で設けた看護必要度IとIIの基準値の差は妥当、「心電図モニター管理」を含め患者像を明確に―入院医療分科会(2)
急性期入院の評価指標、看護必要度に加え「救急搬送や手術の件数」「ICU設置」等を組み合わせてはどうか―入院医療分科会(1)
2022年度診療報酬改定に向け「入院医療改革」で早くも舌戦、「看護必要度」などどう考えるか―中医協総会
大病院の地ケアでpost acute受入特化は是正されているか、回リハ病棟で効果的リハ提供進む―入院医療分科会(3)
適切なDPC制度に向け、著しく「医療資源投入量が少ない」「自院の他病棟への転棟が多い」病院からヒアリング―入院医療分科会(2)
看護必要度II病院で重症患者割合が増、コロナ対応病院よりも「未対応」病院で重症患者割合増が顕著―入院医療分科会(1)
2022年度診療報酬改定に向け、2021年6月・20年6月・19年6月の損益状況調査し「最新動向」把握―中医協総会(1)
2022年度診療報酬改定論議、コロナ感染症の影響など見据え7・8月に論点整理―中医協総会(1)
大病院の受診時定額負担、とりわけ「再診」で思うように進まず―中医協総会(3)
看護必要度IIが看護職の負担軽減に効果的、【地域医療体制確保加算】は大病院で取得進む―中医協総会(2)
後発医薬品の信頼回復が急務、「後発品業界の再編」検討する時期―中医協総会(1)
大病院の受診時定額負担、とりわけ「再診」で思うように進まず―中医協総会(3)
コロナ重症者対応でHCU入院料算定が劇増、手術・検査は大幅減、オンライン診療料は10倍増―中医協総会(3)
2020年4月以降、看護必要度などクリアできない病院が出ているが、コロナ感染症の影響か、2020年度改定の影響か―中医協総会(2)
急性期一般の看護必要度などの経過措置を再延長、DPC機能評価係数IIは据え置き―中医協総会(1)
外来機能報告制度の詳細論議スタート、2023年3月に「紹介中心型の病院」を各地域で明確化へ―外来機能報告等WG
オンライン初診の制度化に向けた大枠固める、2021年秋の指針改定に向けて詳細をさらに詰める―オンライン診療指針見直し検討会





