地域の医療・介護資源を踏まえた在宅医療圏域を設定し、多職種が連携した「在宅医療・介護」の実現目指せ―在宅ワーキング
2022.11.1.(火)
10月31日に開催された「在宅医療及び医療・介護連携に関するワーキンググループ」(第8次医療計画等に関する検討会の下部組織、以下「在宅ワーキング」)で、2024年度からの新たな「在宅医療の体制構築に係る指針」改定に向けた意見が取りまとめられました(新たな医療計画の一部となる)。
●在宅ワーキングの意見案はこちら(今後、微修正される可能性あり)
本年度(2022年度)から、いわゆる団塊世代が75歳以上の後期高齢者となりはじめており、2025年度には全員が後期高齢者に到達します。こうした中では、地域における在宅医療・在宅介護ニーズが急速に高まると予想され、改定指針に基づいて「切れ目のない在宅医療・介護」提供体制が構築されることに全構成員が期待を寄せています。

10月31日に開催された「第8回 在宅医療及び医療・介護連携に関するワーキンググループ」
地域の医療・介護資源を踏まえて「適切な在宅医療圏」を柔軟に設定せよ
Gem Medで繰り返し報じているとおり、2024年度から「第8次医療計画」がスタートするため、第8次医療計画等に関する検討会や下部組織(ワーキンググループ)などで、都道府県が医療計画を作成する(2023年度中に作成)際の拠り所となる指針(基本指針、2022年度中に都道府県に提示)策定論議が精力的に進められています。
在宅ワーキングでは、名称どおり「在宅医療提供体制」に関する医療計画の記載事項見直し論議をおこなっています。
【これまでの議論に関する記事】
在宅療養患者が急変した場合の適切な対応や看取り対応、口腔・栄養・リハの一体的提供をさらに推進―在宅ワーキング
地域の在支病・在支診整備状況、これまでの在宅医療提供実績、医療・介護連携など勘案し、柔軟に在宅医療圏域を設定―在宅ワーキング
医療・介護サービスの一体提供可能とするため、在宅医療圏域は「市町村単位」が望ましいのでは—第8次医療計画検討会(2)
在宅療養患者に対する「口腔・栄養・リハビリの一体的提供」を、第8次医療計画でも強力に推進すべき―在宅ワーキング
地域の在宅医療提供体制、「訪問介護」や「後方病床」などとセットで検討し整備しなければならない―在宅ワーキング
患者意思に反した医療がなされないよう「患者意思を医療・消防関係者が把握できる仕組み」構築を―在宅ワーキング
在宅医療の整備指標をより具体化せよ、医療機関間連携、医療・介護連携、地域性への配慮も必須視点―在宅ワーキング
第8次医療計画に向け在宅医療推進方策を議論、「医療的ケア児への在宅医療」が重要論点の1つに―在宅ワーキング
10月31日の会合では、これまでの議論を踏まえた「意見案」が厚生労働省から提示され、これを概ね了承しました。既に報じた内容と重なりますが、全体を眺めてみましょう。
まず、在宅医療提供体制を計画的に整備するために、国(厚労省)に▼訪問診療や訪問看護の必要量(推計値)▼小児への訪問診療、訪問看護等の実績データ—を都道府県に提供することを求めています。
各都道府県はこうしたデータを踏まえて、▼「在宅医療において積極的役割を担う医療機関」「在宅医療に必要な連携を担う拠点」の整備▼在宅医療圏域の設定▼医療・介護連携に向けた取り組み—を次のように進めていくことになります。
▽「在宅医療において積極的役割を担う医療機関」「在宅医療に必要な連携を担う拠点」の整備
▼それぞれ担うべき機能や役割を整理し、医療計画に位置付ける
▼在宅医療において積極的役割を担う医療機関は、在宅療養支援診療所・在宅療養支援病などの中から位置づける
▼機能強化型在宅療養支援診療所数・機能強化型在宅療養支援病院数を指標例に追加する
▼「在宅医療において積極的役割を担う医療機関」以外の診療所・病院も、地域の実情に応じて、引き続き、地域における在宅医療に必要な役割を担う
▽在宅医療圏域の設定
▼従前どおり、「2次医療圏にこだわらず、できる限り急変時の対応体制(重症例除く)や医療・介護連携体制の構築が図られるよう、「在宅医療において積極的役割を担う医療機関」「在宅医療に必要な連携を担う拠点」の配置状況・地域包括ケアシステムの状況も踏まえ、市区町村単位や保健所圏域等の地域の医療・介護資源等の実情に応じて弾力的に設定」する
▼「在宅医療において積極的役割を担う医療機関」「在宅医療に必要な連携を担う拠点」を圏域内に少なくとも1つは設定する
▽医療・介護連携に向けた取り組み
▼「在宅医療に必要な連携を担う拠点」と「在宅医療・介護連携推進事業」とが同一実施主体となりうることも含め、両者の関係について次期指針に記載する
▼「在宅医療に必要な連携を担う拠点」の整備状況、「在宅医療・介護連携推進事業」との連携について、実態把握と進捗確認を行う
▼医療計画策定の際に、都道府県や市町村における医療・介護の担当部局間で協議を行う
このうち在宅医療圏域については、「在宅医療と在宅介護との密接な連携のために、介護保険事業計画の単位である市町村を原則とすべき」との考えもありましたが、「とりわけ小規模の町村では在宅医療提供体制が充実しておらず、市町村を在宅医療圏域とした場合に十分な在宅医療サービス提供が確保できない」という問題も孕んでおり、現状の「2次医療圏を原則とするが、それに拘らず、柔軟に市町村単位等での圏域設定も認める」ことになりました。
地域で在宅医療提供体制が整っている場合には「介護との連携を重視して、市町村単位に設定する」ことが、地域の在宅医療提供体制が十分でない場合には「『在宅医療において積極的役割を担う医療機関』が存在しない圏域が存在しないように、広域(2次医療圏単位など)で設定する」ことが考えられそうです。
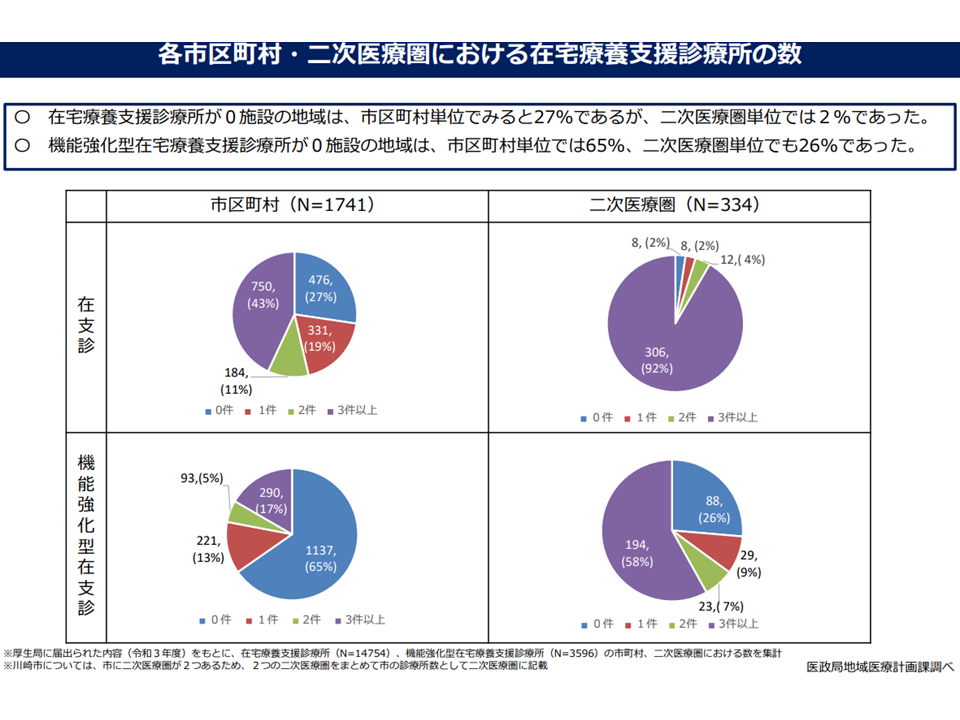
在支診の整備状況(在宅ワーキング3 220928)
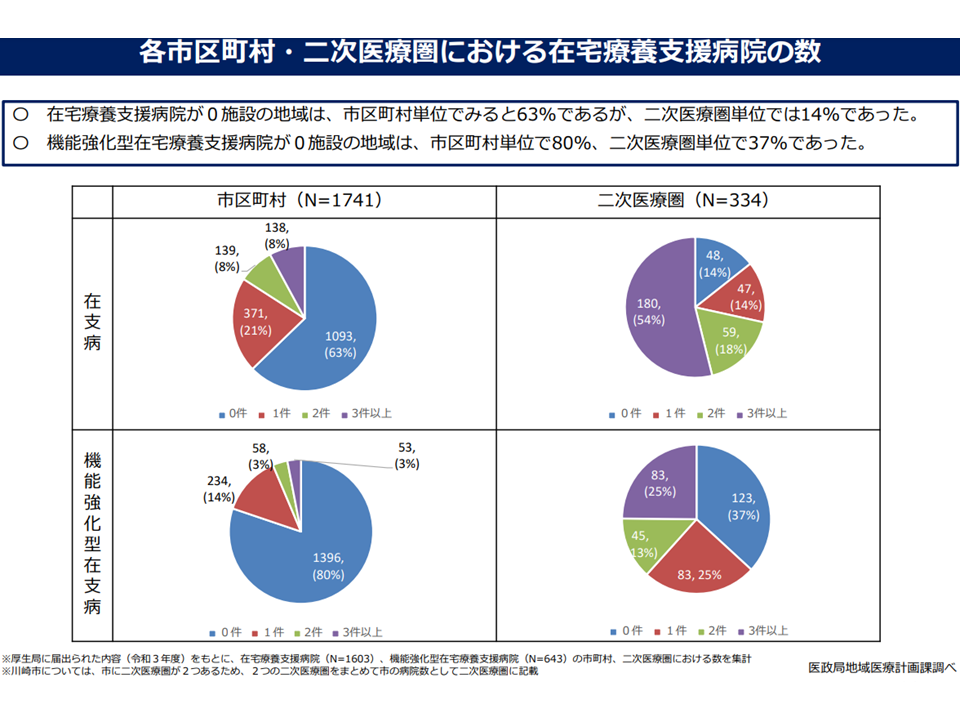
在支病の整備状況(在宅ワーキング4 220928)
また、圏域の中に1つは設定すべきとされる「在宅医療において積極的役割を担う医療機関」「在宅医療に必要な連携を担う拠点」について、各都道府県・各圏域において「どの組織が該当するのか」「それぞれ、具体的にどういった役割・機能を担うのか」を明確にしていくことが求められます。これらが地域の在宅医療提供体制の「牽引役」になることに期待が集まります。
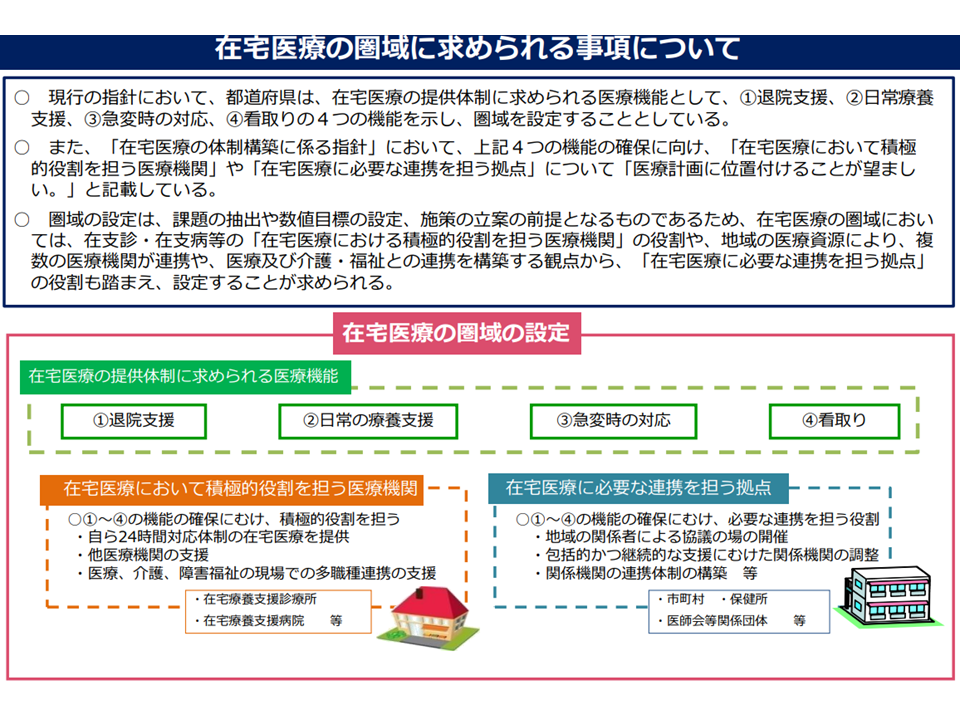
在宅医療圏域に求められる事項(在宅ワーキング2 220928)
なお、後者の「在宅医療に必要な連携を担う拠点」については、市町村・保健所・地域医師会などが主にその役割に担うと想定され、今後は、この拠点が市町村の実施する「在宅医療・介護連携推進事業」とも密接に連携していくことが明確化されました。この点、鈴木邦彦構成員(日本医療法人協会副会長)は「在宅医療・介護連携推進事業について地域包括支援センターを委託先とするが、機能していない地域も少なくないようだ。その場合、地域医師会を『在宅医療に必要な連携を担う拠点』と『在宅医療・介護連携推進事業』の双方の役割を持つものとして委託しなおすべき」と提案しています。
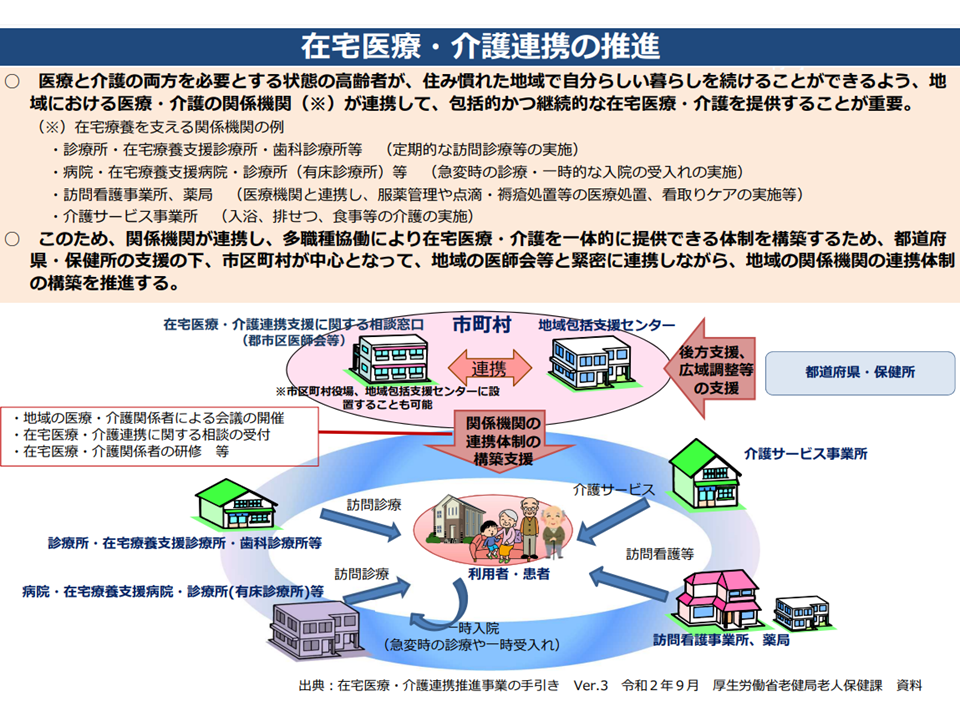
在宅医療・介護連携(その1)(在宅ワーキング5 220928)
在宅療養患者が急変した場合の対応、看取り対応をさらに強化
また、在宅療養患者が「急変した場合、人生の最終段階を向かえた場合」への対応体制を次のように整える方針が明確化されました。
▽在宅医療の関係者間で情報共有や連携のあり方に関するルールを共有するため、次期指針において、▼消防機関▼後方支援を行う医療機関(在支診・在支病・在宅療養後方支援病院など)—を関係機関の例として追加し、地域の在宅医療の協議の場への参加を促す
▽医療と介護の両方を視野に入れられる訪問看護の役割は大きく、「訪問看護によるターミナルケアを受けた利用者数」を指標例に追加する

在宅療養患者の急変時において、消防機関などの位置付けを明確化する(在宅ワーキング2 221014)
前者は、例えば「患者は『延命治療や心肺蘇生などをしてほしくない』と思っていても、それが救急隊員や救急医などに伝わらず『患者本人が望んでいない延命措置・心肺蘇生』が懸命に行われてしまう」という悲しい事態を減らすことを目指す取り組みと言えます。個々の在宅療養患者が「人生の最終段階で、どのような医療・介護を受けたいか、逆に受けたくないか」を医療・介護専門職や家族・親しい友人と繰り返し話し合い、可能であればそれを文章にしておくとともに、地域の消防・医療関係者がそれを把握できるような環境を整えることを目指します。
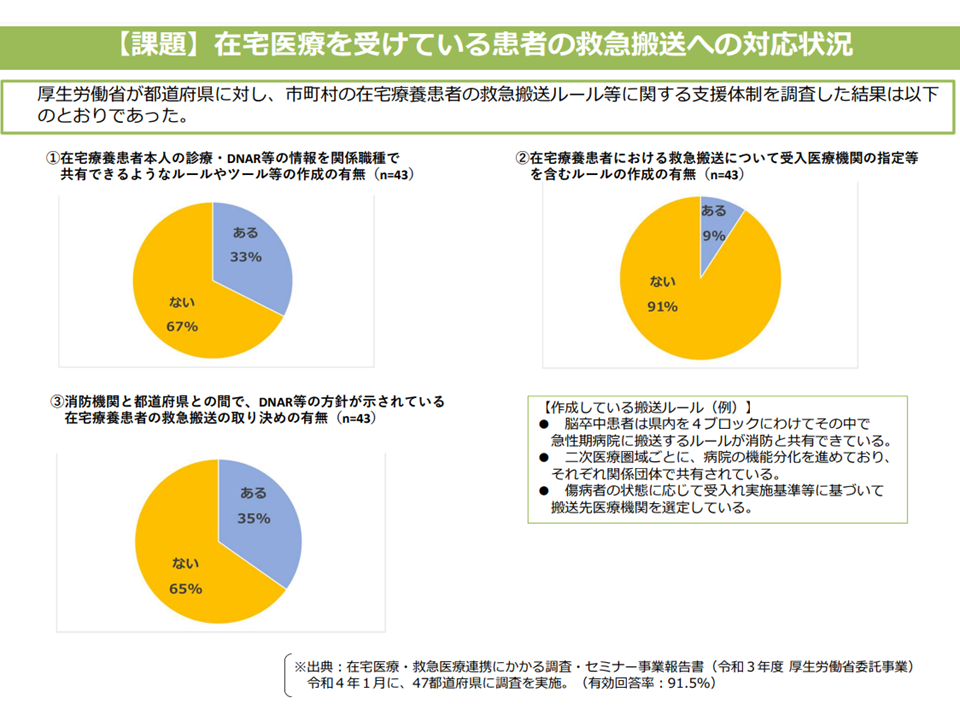
在宅患者に対する救急搬送対応状況(2)(在宅ワーキング2 220615)
この点、島田潔構成員(全国在宅療養支援医協会常任理事)や髙砂裕子構成員(全国訪問看護事業協会副会長)、大三千晴構成員(徳島県美波町福祉課長)から「在宅医療への協議の場に、消防機関等とならんで『警察』を盛り込んでほしい」との要望が出されました。例えば、1人暮らしの在宅療養患者と連絡が取れなくなった際に、自宅の鍵を開けて安否確認を行うような場面が出てきますが、「住居不法侵入」罪に問われないように、警察との事前協議等を行っておく必要があると構成員は強く求めているのです。
構成員の要望は理解できますが、「警察庁などを交えた議論が行われていない」「警察が、在宅医療においてどのような役割を果たせるのか、法律上の整理を行う必要がある」ために、今回の意見への盛り込みは見送り、「今後の重要検討課題」に位置づける方向で調整が進みそうです。救急隊や救急医の「心肺蘇生を行わない選択」(不作為による不法行為責任が問われる恐れもぬぐいきれない)とも合わせて、刑事責任・民事責任の双方に関する法律上の整理が今後、より明確に進むことが期待されます。
災害時にも在宅医療提供を継続できるよう、BCP作成を進めよ
また昨今、頻発する災害に備え「BCP」(事業継続計画)の作成も次のように推進されます。
▽「在宅医療において積極的役割を担う医療機関」は、引き続き、現行指針通り、災害時等にも適切な医療を提供するための計画を策定する
▽災害時には、医療機関同士だけでなく、訪問看護事業所等や市区町村、都道府県との連携が重要になることから、「在宅医療に必要な連携を担う拠点」等において平時から連携を進め、国の手引きや事業等も活用しながら業務継続計画の策定を推進する
この点、「地域単位でのBCP策定」を求める声も強く出ていますが、「まず医療機関単位でのBCP作成」を推進することになります。
このほか、在宅医療においては多職種(医師、訪問看護を担う看護師、歯科医師、薬剤師、リハビリ専門職、管理栄養士など)による連携が極めて重要となる点も確認されました。例えば、歯科医師・歯科衛生士・リハビリ専門職(とりわけ言語聴覚士)・管理栄養士が連携し「口腔・リハビリ・栄養」管理を一体的に推進することで、誤嚥性肺炎の防止、リハビリの効果増大などが実現できます。介護の側面・在宅医療の側面の双方から、この点にアプローチしていくことが強く求められます。
関連して田母神裕美構成員(日本看護協会常任理事)や高砂構成員は「訪問看護に携わる看護師の育成・確保を進める視点も重視すべき」と要望しています。
近く、田中座長から、親組織である「第8次医療計画等に関する検討会」に意見が報告されます。
【関連記事】
在宅療養患者が急変した場合の適切な対応や看取り対応、口腔・栄養・リハの一体的提供をさらに推進―在宅ワーキング
地域の在支病・在支診整備状況、これまでの在宅医療提供実績、医療・介護連携など勘案し、柔軟に在宅医療圏域を設定―在宅ワーキング
医療・介護サービスの一体提供可能とするため、在宅医療圏域は「市町村単位」が望ましいのでは—第8次医療計画検討会(2)
在宅療養患者に対する「口腔・栄養・リハビリの一体的提供」を、第8次医療計画でも強力に推進すべき―在宅ワーキング
地域の在宅医療提供体制、「訪問介護」や「後方病床」などとセットで検討し整備しなければならない―在宅ワーキング
患者意思に反した医療がなされないよう「患者意思を医療・消防関係者が把握できる仕組み」構築を―在宅ワーキング
在宅医療の整備指標をより具体化せよ、医療機関間連携、医療・介護連携、地域性への配慮も必須視点―在宅ワーキング
第8次医療計画に向け在宅医療推進方策を議論、「医療的ケア児への在宅医療」が重要論点の1つに―在宅ワーキング





