「正常分娩を現物給付化し妊婦の費用負担をゼロに」+「新現金給付を設け妊婦の諸費用負担を支援」—社保審・医療保険部会
2025.12.15.(月)
「標準的な出産費用」については「現物給付」を行い、患者の自己負担無償化を行う。あわせて入院準備や医療費自己負担(3割負担)などの様々な出費に充てるための「現金給付」も新たに創設してはどうか―。
また、新たな仕組みを全国に浸透させるためには相応の時間がかかるため、当面「新たな仕組みと、現在の出産育児一時金とを併存させる」ことを検討するとともに、多くの産科医療機関が「新たな仕組みに早期に移行しよう」と考えるような仕掛けも検討してはどうか―。
12月12日に開催された社会保障審議会・医療保険部会で、こうした議論が行われました。

12月12日に開催された「第207回 社会保障審議会 医療保険部会」
「現物給付」+「現金給付」で、妊婦の出産にかかる負担を軽減
Gem Medで報じている通り、我が国の危機的な少子化(関連記事はこちらとこちらとこちら)を打開する手立ての1つとして「標準的な出産費用の自己負担無償化」に向けた議論が進められています(関連記事はこちらとこちらとこちらとこちら)。
これまでの議論で、次のような方向が固まってきています(関連記事はこちら)。
▽正常分娩の「経過は多様である」ことを踏まえた、全国一律の「1件当たりの基本単価・基本報酬」を設定し、分娩件数に応じた給付を産科医療機関等に行う
→「基本単価・基本報酬×分娩件数」が産科医療機関等の収益となる
→「基本単価・基本報酬」の水準は今後検討していくが「地域の周産期医療提供体制、特に1次施設(産科クリニック等)が守られる」ような水準とする
▽「安全な分娩のために手厚い人員体制や設備で対応している施設」や「ハイリスク妊婦を積極的に受け入れる体制を整備している施設」をとりわけ高く評価する
→「1件当たりに加算を行う」「1施設当たりに加算を行う」など様々な手法が考えられる
▽「軽微な医療行為」などは引き続き保険診療とする
▽アメニティ等のサービス費用は無償化の対象から除外する(妊婦の自己負担)
▽アメニティ等の費用について見える化を産科医療機関に義務付け、妊婦自身が納得感を持ってサービスを選択できる環境を確保する
厚生労働省保険局保険課の佐藤康弘課長は、さらに次のような点を議論してほしいと医療保険部会に要請しています。
(1)妊婦本人に対し、上記とは別の「現金給付」を行うべきか
(2)上記の新たな制度への「移行時期」をどう考えるべきか
まず(1)は、入院準備や医療費の自己負担(3割負担)などの様々な費用・コスト・出費を賄うために「現金給付」を行うべきか、という論点です。
現在の出産育児一時金は「妊婦に50万円を給付する」ものですが、産科医療機関での分娩にかかる支払い額が「50万円未満」である場合には、その差額を「入院準備などの様々な費用・コスト・出費に充てる」ことが可能となります。
主に中小企業のサラリーマンとその家族が加入する協会けんぽのデータを見ると、約半数(51.7%)のケースで、こうした「差額」が生じていることが分かりました。
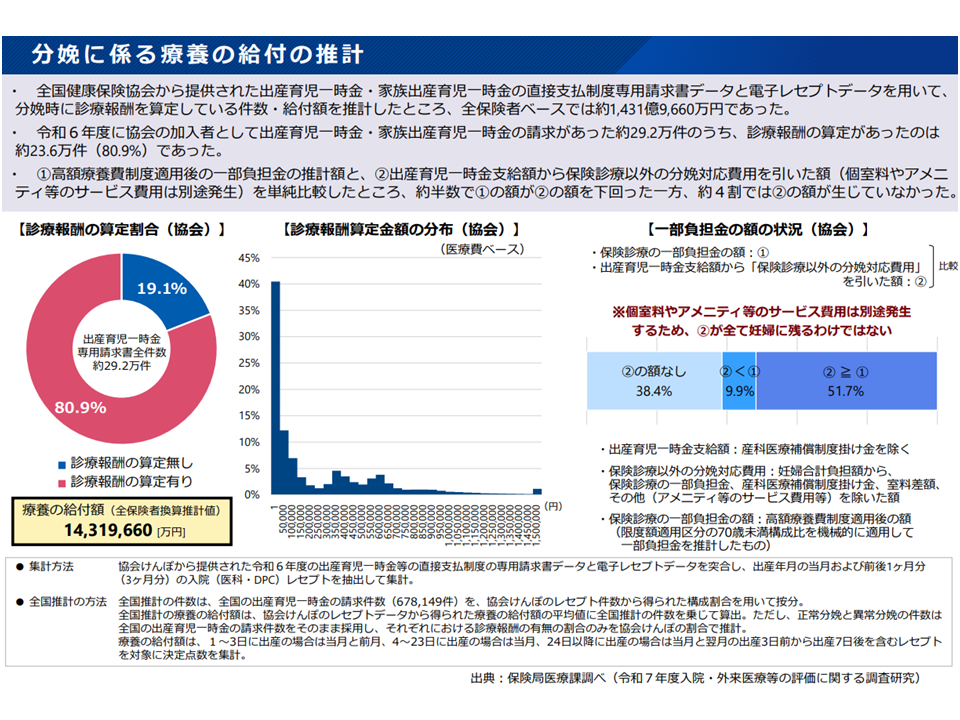
協会けんぽ加入者では、51.7%のケースで「出産育児一時金>出産費用」となり差額が生じている(社保審・医療保険部会2 251212)
新たな制度で「分娩が現物給付化」された場合には、この「差額」が生じなくなります。このため、これまでのように「差額分を入院準備などの様々な費用・コストに充てる」ことができなくなり、妊婦サイドの費用負担が「かえって増える」ケースが生じる可能性もあります。新居日南恵専門委員(manma理事)は「現在行われている正常分娩の無償化論議は、妊婦の経済的負担を軽減するものだ。新制度で『逆に妊婦の負担が増えてしまう』のでは意味がないのではないか。例えば帝王切開になるケースなどでは妊婦は3割の医療費を負担するが、そうした費用にも対応できるような『新たな現金給付』を設けるべきではないか」と進言しています。
この点については多くの委員が「妊婦の経済的負担を抑えるための新たな現金給付の必要性」に理解を示しています。したがって、新たな制度では「正常分娩について現物給付化を行い、妊産婦の費用負担をゼロとする」(下図の緑色部分)とともに、「新たな現金給付を設け、入院準備等の様々な費用・コストを賄えるようにする」(下図の桃色部分)ものとなりそうです(現物給付+新現金給付)。
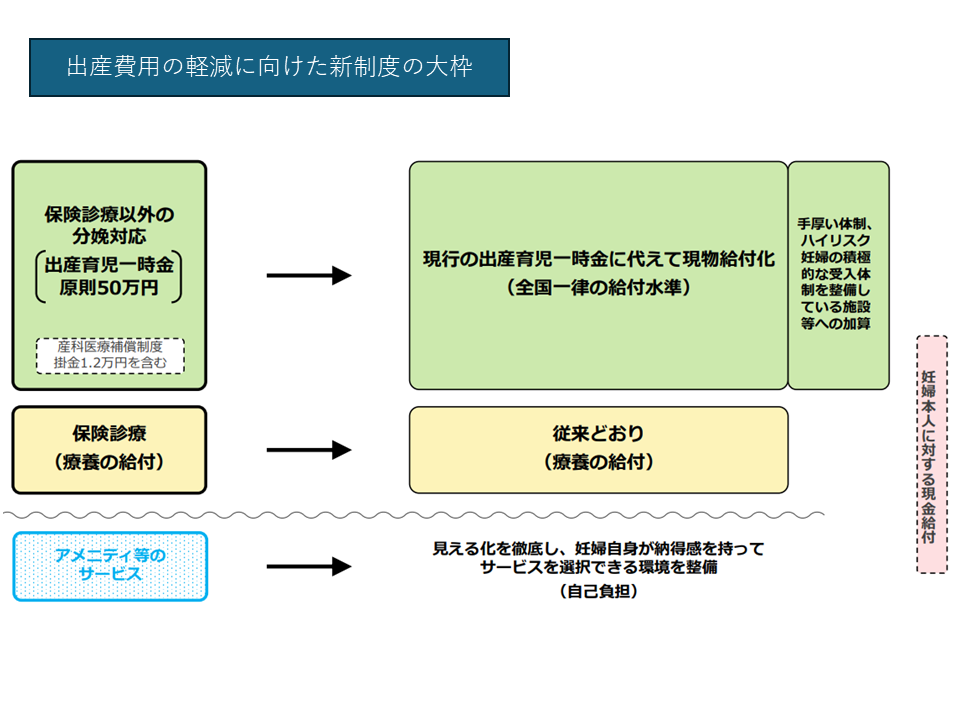
出産費用の軽減に向けた新制度の大枠(社保審・医療保険部会1 251212)
今後、現金給付の具体的な内容を詰めていくことになりますが、医療保険部会委員からは▼医療保険制度とは切り離し、公費を財源として現金給付を行うことを検討すべき(佐野雅宏委員:健康保険組合連合会会長代理、林鉄兵委員:日本労働組合総連合会副事務局長)▼保険料を負担する者の理解を得る必要があり、保険財政への影響も十分に勘案した内容・水準とすべき(北川博康委員:全国健康保険協会理事長)▼地方では産科医療機関が少なく、受診のための移動・宿泊費用などが生じるケースもあり、そうした点も賄えるようにすべき(田島健一委員:全国町村会副会長・佐賀県白石町長)▼具体的にどういった費用が発生しているのかを調べ、「育児支援」という視点も持って現金給付の内容・水準を検討していくべき(伊奈川秀和委員:国際医療福祉大学医療福祉学部教授)▼現金給付は「どういった性格」のものかをきちんと整理して制度設計を行うべき(菊池馨実部会長代理:早稲田大学理事・法学学術院教授)—などの意見が出ています。
新制度(現物給付+現金給付)と現行制度(出産育児一時金)とを併存させてはどうか
また(2)の、新たな制度への「移行時期」については、「当面、新制度(現物給付+新現金給付)と現行制度(出産育児一時金)とを併用する(産科医療機関がどちらかの制度を選択する)ことが適切ではないか」との意見と、「混乱を避けるために、一斉に新制度(現物給付+新現金給付)へ移行することが適切ではないか」との意見が混在しています。
2つの制度が併存すれば、「この医療機関はどちらの制度に対応しているのか?などを妊婦側が調べなければいけない」「新旧両制度で不公平が生じないのか?」などの混乱がどうしても生じるため、その点では「後者の一斉スタート」が適切とも思えます。
しかし、全国の産科医療機関が新制度に完全に対応できるようになるには相当の時間がかかることも予想され、その場合「妊婦の経済的負担軽減」が遅れてしまうことになります。こうした点を考慮すると「新旧両制度を併存させる」ほうが現実的とも思えます。もっとも、この場合、混乱ができるだけ生じないように▼行政や医療機関サイドから十分な情報提供を行う▼できるだけ多くの医療機関が早期に新制度(現物給付+新現金給付)に移行するような仕掛けを行う―などの対応が必要となるでしょう。
なお、この点について中村さやか委員(上智大学経済学部教授)は「新制度への移行にどうしてそれほどの時間がかかるのであろう?『新制度は嫌だから移行しない』では困る」とコメントしています。
今後、さらに具体的に詰めていく必要がありますが、「新制度への移行を促す仕掛け」としては、何よりも「基本単価・基本報酬の水準」設定が重要でしょう。「高い水準に設定すれば、より多くの産科医療機関が早期に新制度に移行する」ことは明白です。ただし、この場合「医療保険の財政が厳しくなる」(=保険料負担などが重くなる)点にも留意が必要です。
こうした議論は、新制度が固まった(健康保険法改正など)後に、関係者(産科医療機関、医療保険者など)が集って、「分娩費用に関するデータ」をもとに行われることになるでしょう。
この点について、早くも石渡勇専門委員(日本産婦人科医会会長)は「産科医療機関の実態を踏まえ、安定経営を確保するためには、少なくとも1件あたり『70-75万円』程度の基本単価・基本報酬設定が必要である」との考えを、佐野委員は「現在、各産科医療機関でどういった価格設定をしてるのか、必ずしも明らかになっていない。まず医療内容と価格の『見える化』を行うことが必要である」との考えを強く訴えています。
なお、亀井良政専門委員(日本産科婦人科学会常務理事)は、大学病院における分娩コストについて、議論の前進となる「妊娠・出産・産後における妊産婦等の支援策等に関する検討会」において「大学病院や総合・地域周産期母子医療センターでは、様々な事態に備えうる体制を維持するために多くの人的・物的投資を行っており、正常分娩の費用は、平均で1件あたり142万円程度となる(麻酔科医や新生児科医の待機時間コストなども含まれている)」ことを紹介しています。

大学病院における分娩費用は、平均して1件あたり142万円程度と推計(亀井構成員提出資料)
さらに詳細を詰め、近く決定される医療保険制度改革案に盛り込むことになります。
このほか12月12日の医療保険部会では、次のような内容も固められています。
▽協会けんぽについて、▼予防・健康づくりの取り組みを一層強化するために「加入者の年齢・性別・健康状態等の特性に応じたきめ細かい予防・健康づくり」を適切かつ有効に実施していくことを明確化する▼現在、2年ごとに「今後5年間の被保険者数・総報酬額の見通し、給付費・保険料額等の収支の見通しを作成・公表」しているが、実態を踏まえて「毎年度行う」ことを明確化する―。
▽後期高齢者医療制度において、医療分の「保険料賦課限度額」(一定所得以上の人は、それ以上に所得が高くなっても保険料(税)額は同額とする基準)を、現在の「80万円」から「85万円」に引き上げる(2026年度・27年度分)
→これによって、「より所得の高い者に多くの保険料を負担してもらう」こととなり、中間所得層の負担が軽減される

後期高齢者医療制度の保険料賦課限度額見直し(2026年度・27年度)(社保審・医療保険部会3 251212)
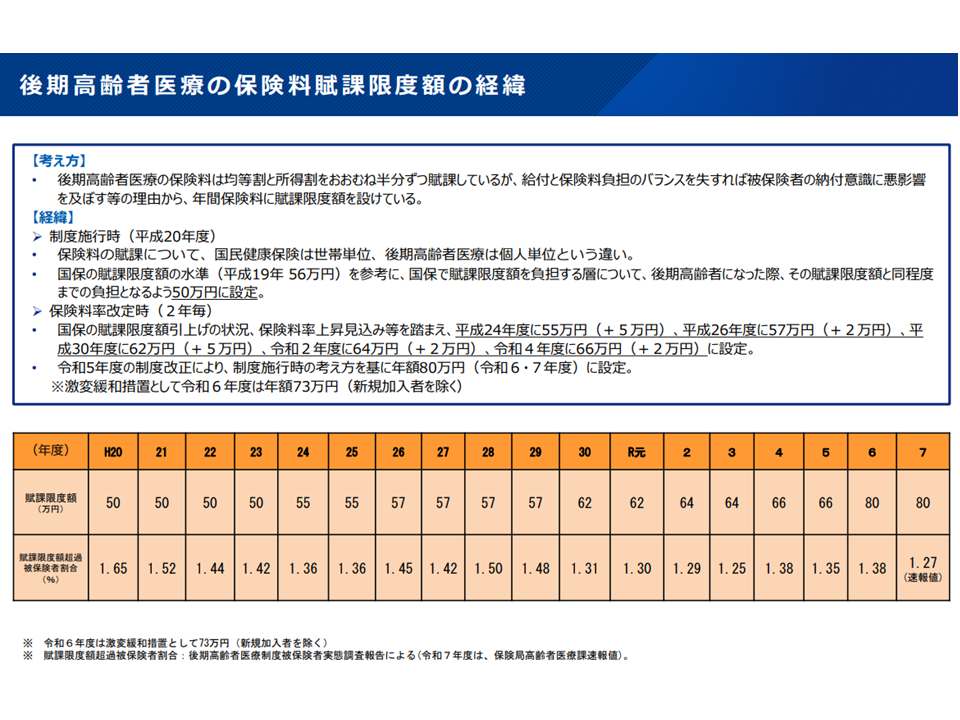
後期高齢者医療制度の保険料賦課限度額の推移(社保審・医療保険部会4 251212)
▽医療機関の業務効率化・職場環境改善の推進に向けて、「健康保険法健保法上の保険医療機関の責務」として、「業務効率化・勤務環境改善に取り組む」よう努める旨を明確化する(関連記事はこちら)
【関連記事】
産科医療機関を維持できる水準の「正常分娩1件当たりの基本単価」を設定、妊産婦の自己負担はゼロへ—社保審・医療保険部会(2)
2026年度診療報酬改定「基本方針」を医療保険部会で一足先に了承、入院時の食費等引き上げも議論―社保審・医療保険部会(1)
「標準的な出産費用の自己負担無償化」を医療保険の中でどう実現すべきか、「標準」には何を含めるべきか—社保審・医療保険部会(3)
「標準的な出産費用の自己負担無償化」を医療保険制度の中でどう実現すべきか、今冬に給付体系の大枠を決定—社保審・医療保険部会(2)
2026年度目途に「標準的な出産費用の自己負担」を無償化、産科医療機関等の経営実態等にも配慮を—出産関連検討会
「75歳以上の医療費負担」を引き上げていくべきか、「金融所得」を勘案した医療保険料設定をどう実現するか—社保審・医療保険部会
「75歳以上を対象とする後期高齢者医療制度」、年齢によらず「負担能力」のみ勘案する仕組みへ見直すべきか—社保審・医療保険部会(3)





