産科医療機関を維持できる水準の「正常分娩1件当たりの基本単価」を設定、妊産婦の自己負担はゼロへ—社保審・医療保険部会(2)
2025.12.5.(金)
「標準的な出産費用」については「現物給付」を行い、患者の自己負担を無償化してはどうか。産科医療機関は医療保険から「基本単価×分娩件数」を収益として得ることとし、基本単価は「産科医療機関の経営が担保される」程度の十分な水準を確保してはどうか。ただしアメニティ部分などは「現物の給付」の中には含めない。また、こうした仕組み全国津々浦々に浸透させるには一定の時間がかかるため、例えば期限を定めて「当面、現物給付と、現在の出産育児一時金とを併存させる」ことを検討してはどうか―。
高齢者の窓口負担(医療機関での患者自己負担)について、「3割負担、2割負担を求める者の拡大」や「対象年齢の引き上げ」「負担区分の細分化(1割・2割・3割→1割・1.5割・2割・2.5割・3割など)」を今後、検討していってはどうか。
また「公平な負担」を実現するために、まず高齢者について「預貯金を勘案した窓口負担、保険料賦課」の仕組みを整えてはどうか―。
12月4日に開催された社会保障審議会・医療保険部会では、こうした議論も行われました(同日の2026年度診療報酬改定基本方針論議の記事はこちら)。

12月4日に開催された「第206回 社会保障審議会 医療保険部会」
産科医療機関は「基本単価×分娩件数」での年間収益が予見可能になる
Gem Medで報じている通り、我が国の危機的な少子化(関連記事はこちらとこちらとこちら)を打開する手立ての1つとして「標準的な出産費用の自己負担無償化」に向けた議論が進められています(関連記事はこちらとこちらとこちら)。
厚生労働省保険局保険課の佐藤康弘課長は、こうした状況を踏まえてさらに次のような点を議論してほしいと医療保険部会に要請しました。
(1)正常分娩の「標準的なケース」を設定することは困難であり、「分娩の経過は多様であることを踏まえた基本単価」を設定し、分娩件数に応じた給付を産科医療機関等に行ってはどうか
(2)「安全な分娩のために手厚い人員体制や設備で対応している施設」や「ハイリスク妊婦を積極的に受け入れる体制を整備している施設」をとりわけ高く評価してはどうか
(3)「医療機関側の準備期間」と「妊産婦への速やかな支援実施」とを考慮し、例えば「妊婦が希望に応じて施設を選択できる」ようにした上で、可能な施設から新制度に移行していくことなどとしてはどうか
まず(1)は、「細かい分娩に対する処置・ケア等の1つ1つの行為に点数等を設定し、それを積み上げて医療機関が請求する」仕組みではなく、例えば「正常分娩1件あたり●点(●●円)」という基本単価・基本報酬を定め、産科医療機関が「基本単価(●●円)×分娩件数」を請求する仕組みとしてはどうか、というイメージです。
これにより産科医療機関では「自院は年間●件の分娩を取り扱うので、基本報酬は●●万円になる」と予想を立てやすくなります。ほかに「難産を取り扱った場合の加算」なども検討されていく可能性があります。
その際「特に1次施設(産科クリニック等)が守られるような制度設計とする」という上記の一致点を踏まえれば、十分な基本単価・基本報酬を設定することが考えられます(下図の緑色から右側にスライドした「現行の出産育児一時金に代えて現物給付化」部分)。
併せて(2)で「手厚い体制を敷く医療機関」や「ハイリスク対応を行う医療機関」について「プラスαの評価」を行い、収益増を保障するイメージです(下図の破線部分)。プラスαについては「基本単価・基本報酬に上乗せを行う」方法や、「医療機関ごとに●●万円を上乗せする」方法など、様々なやり方が考えられるでしょう。
この考え方に対して医療提供者代表である城守国斗委員(日本医師会常任理事)や島弘志委員(日本病院会副会長)は「現実的な評価方法である」として(1)(2)の考え方に賛同。
また産科医療現場を代表する専門委員からは、▼産科医療機関の「経営の自由度」を確保するために「緩やかな評価」が必要である。十分な基本単価・基本報酬を設定しなければ地域の産科医療体制が崩壊してしまう(石渡勇専門委員:日本産婦人科医会会長)▼正常分娩も千差万別であり、標準的なケースを定義できないため包括報酬を設定するというのはいささか乱暴ではないか。十分な水準の基本単価・基本報酬の設定を丁寧に検討すべき。また1次施設(産科クリニック等)が分娩を担当しなくなれば、2次施設・3次施設(高次病院等)にローリスク分娩が殺到してパンクしてしまう。1次施設(産科クリニック等)の運営を維持できる水準の基本報酬・基本単価設定が不可欠である(亀井良政専門委員:日本産科婦人科学会常務理事)▼地域の助産所運営が安定する基本報酬・基本単価設定が必要である(宮川祐三子専門委員:日本助産師会理事)—といった要望が出ています。
他方、医療費を負担する者代表である佐野雅宏委員(健康保険組合連合会会長代理)や林鉄兵委員(日本労働組合総連合会副事務局長)も、この考え方に賛同したうえで「基本報酬・基本単価の中に『どういったサービスが含まれている』のかを見える化していくことが必要である。(2)のプラスα対象施設の基準は明確に定めるべき」旨の注文を行っています。
(1)の考え方は「出来高の診療報酬」から「包括報酬」への移行に似たものがあります。「出来高の診療報酬」では、検査などの様々な診療行為を多く行うことが「収益を上げる」近道であるため、「●●疾患にはどういった治療が標準的なのか」が明確になりませんでした。
これを「包括報酬」にすることで「これ以上の診療行為を行えば『持ち出し』が生じてしまう(端的に「儲からない」)。これ以下の診療行為しか行わなければ『医療の質の低下』が生じてしまう」というデータが集まり、「●●疾患に対する標準的な治療内容」を明らかにすることができたのです。
現在、自由診療である「正常分娩」についても、包括報酬(上述の1件当たりの基本報酬・基本単価)を定めると同時に「どういったサービス・ケアを実施しているのか」というデータ提出を求めることで、「標準的なサービス・ケア」が見えてくる可能性があります。佐野委員・林委員の指摘は、こうした点を見越したものと考えることができそうです。
また、佐藤保険課長は、▼分娩に伴う保険診療については、現行どおり「現物給付」を行う▼アメニティ等のサービスは「患者負担」を原則とするが、内容・金額の見える化を徹底し、「妊婦自身が納得感を持ってサービスを選択できる環境」を整備する―考えも示しています。
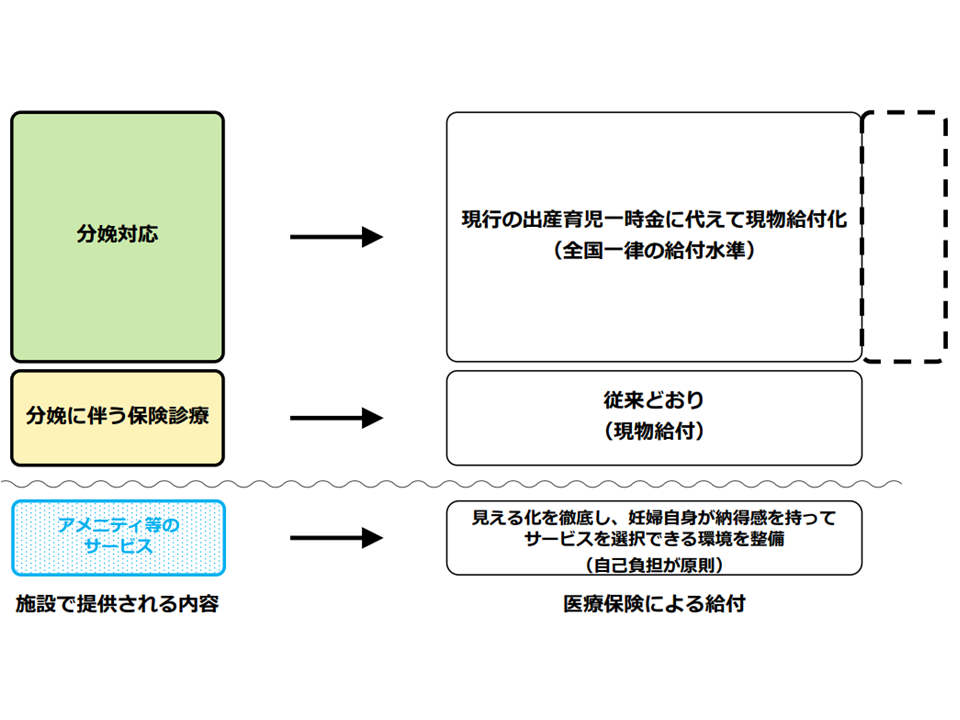
正常分娩の現物給付化イメージ(社保審・医療保険部会(2)1 251204)
なお、(1)の「現物給付」が「療養の給付」を意味するかは、まだ詰められていません。仮に「療養の給付」に正常分娩が位置付けられた場合には、基本報酬・基本単価は中央社会保険医療協議会で設定されることになるでしょう。
ただし、「療養の給付」については健康保険法第63条などで「疾病または負傷」を対象にしています。正常分娩が「疾病または負傷」に該当するかどうかについては議論の余地が多いにあるため、「新たな保険給付」を設ける可能性もあります。こうした点については今後の議論を待つ必要があるでしょう。ちなみに不妊治療は「不妊症という疾病の治療」として療養の給付に盛り込まれています。
ところで、(1)(2)の仕組み導入は、産科医療機関にとって「大きな考え方・経営構造の変化」となるため、移行に当たっては「十分な時間」をとることが必要です。一方、妊産婦側には「無償化を早く進めてほしい」との切実な思いがあります。そこで佐藤保険課長は(3)として「当面の間、現行の仕組み(自由診療+出産育児一時金)と、新たな仕組み(現物給付化、上記の(1)(2))とを併存させてはどうか」との考えを提示しています。
この考え方に対しては、▼妊産婦や産科医療機関が混乱しないようにすべき(石渡専門委員)▼民間医療機関の産科領域からの撤退につながる恐れはないか、十分に見極めるべき(亀井専門委員)▼混乱が生じないよう、早期の新制度移行が望まれる(新居日南恵専門委員:manma理事)▼新旧制度が混在すると医療保険者の事務負担増につながる点を考慮すべき(佐野委員)▼医療機関によって新制度・旧制度が混在すれば妊産婦は混乱するのではないか。丁寧な検討が必要である(林委員)▼新制度対応に時間がかかる医療機関も出てくる。準備が整った施設から新制度に移行していくことが現実的ではないか(城守委員)▼新旧制度の混在を認める場合でも、必ず「時限措置」として、明確な期限を定める必要がある(菊池馨実部会長代理:早稲田大学理事・法学学術院教授)▼できれば「一斉スタート」が望ましい。2制度の混在は混乱を招く(島委員)—など多様な意見が出されています。
さらに厚労省で整理が必要と考えられます。
ところで、現在は出産育児一時金として「50万円」が医療保険から給付されます。その際、実際の出産費用が「50万円未満」であった場合には、その差額を返還する必要はなく、妊産婦は「様々な分娩関連の出費に充てる」ことができます。しかし、(1)の現物給付化を行った場合には、こうした「差額」がそもそも発生しなくなります。
この点については「公費で様々な分娩関連の出費を支援してはどうか」との意見が複数の委員から出ていますが、菊池部会長代理や中村さやか委員(上智大学経済学部教授)は「現物給付を行えれば、それで事足りる。差額の補填などは不要である」と社会保険制度の趣旨に遡って明言しています。この点も、さらに議論が必要かもしれません。
医療保険部会では「本年(2025年)冬頃に給付体系の骨格に関するとりまとめを行う」予定です。細部について意見が割れている部分もありますが、「給付体系の骨格」は相当程度明瞭になってきたとい言えるでしょう。
高齢者の医療費窓口負担をどのように見直していくべきか
医療保険部会では「高齢者の負担の在り方」に関する議論も行っています。
これまでに、例えば▼現役世代(70歳未満)は「3割」となっている医療費の窓口負担・患者負担が、75歳以上の後期高齢者では「原則1割」などと低く設定されている点を見直すべきか▼現在の「75歳以上を対象とする後期高齢者医療制度」において、「医療費が3割負担」となる高所得者(現役並み所得者)の範囲を拡大すべきか▼毎月納める保険料や窓口負担・患者負担割合を定める際に、必ずしも勘案されていない「金融所得」(株式の配当や株式の譲渡益など)について、負担の公平性の観点から勘案を行うべきか―といった議論が行われています(関連記事はこちら)。
この点について厚労省保険局高齢者医療課の日野力課長は、次のような考え方を示しました。
(1)「強い経済」を実現する総合経済対策では「医療費窓口負担に関する年齢によらない真に公平な応能負担の実現」について「2025年度中に具体的な骨子について合意し、2026年度中に具体的な制度設計を行い、順次実行する」とされていることを踏まえ、高齢者の窓口負担割合についての見直しを検討してはどうか
(2)次期通常国会(2026年の通常国会)に「高齢者の医療の確保に関する法律」等の改正案を提出し、「金融所得を勘案した保険料設定」などに向けた準備を進めてはどうか
このうち(1)に関し日野高齢者医療課長は、高齢者の窓口負担見直しに向けて、一般的に次のような論点が考えられるのではないかとの考えを提示しました。
▽2割負担(一定所得以上所得者)・3割負担(現役並み所得者)の対象となる高齢者を拡大すべきか(高齢者の所得水準が上がっている点を踏まえ、より多くの高齢者に2割・3割負担をお願いすべきか)
▽70歳以上「原則2割」、75歳以上「原則3割」としている対象年齢を引き上げるべきか(高齢者の健康水準・就労状況などが変化し、10年前に比べて「若返っている」点などを勘案すべきか)
▽例えば75歳以上の窓口負担区分を現在の「1割・2割・3割」から「1割・1.5割・2割・2.5割・3割」などへ細分化すべき(1割→2割では自己負担が2倍と急増するが、1割→1.5割などとすることで負担増を緩和できるのではないか)
今後、こうした論点について議論を深めていきます(すでに議論が進んでいる部分もある。関連記事はこちらとこちら)。12月4日の医療保険部会では、早くも「(上記)3つの方策はいずれも早期に実行すべき。また検討にあたっては保険料負担が過重になっている『若者・現役世代』の声を聴くべきである」という意見(佐野委員、中村委員)と、「高額療養費見直しや介護保険の自己負担引き上げも検討されている。先行きが見えないために高齢者が『貯蓄』などをしている点を理解すべき」という意見(袖井孝子委員:高齢社会をよくする女性の会理事、城守委員ら)とが対立しています。今後の議論を注意深く見守る必要があるでしょう。
なお今後、例えば「2割負担・3割負担の対象者を拡大」するとなった場合でも、負担の急増を避けるための激変緩和措置が検討される見込みです。これまでには、例えば▼後期高齢者医療制度(75歳以上)で2割負担者を拡大するにあたり、負担増の幅が最大で「1か月3000円増にまで収まる」ような特例措置を3年間設ける▼前期高齢者(70-74歳)の負担を1割から2割に引き上げるにあたり、新たに70歳に到達する人から順に「2割」とし(この人は従前の3割から2割へ負担減となる)、それまで「1割」であった人は負担増としない(結果、負担増となる人は個人単位では1人も生じない)―などの激変緩和措置が取られており、こうした仕組みも参考に検討していくことになるでしょう。
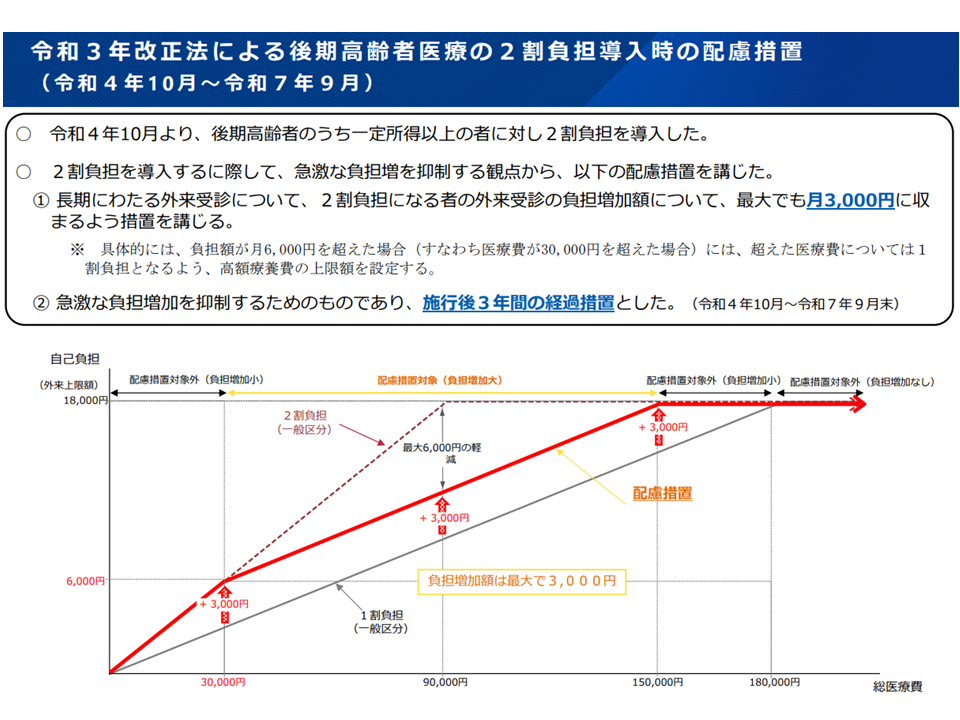
75歳以上の後期高齢者について「2割負担の対象者を拡大した場合の激変緩和措置(社保審・医療保険部会(2)3 251204)
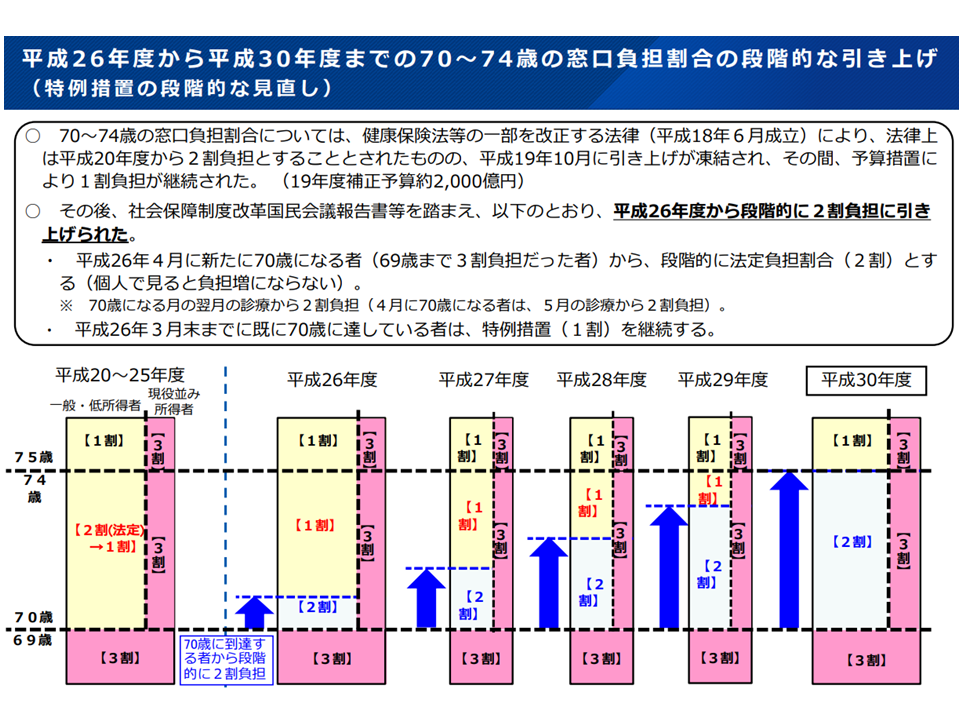
70-74歳の前期高齢者の医療費窓口負担を2割とした場合の激変緩和措置(社保審・医療保険部会(2)2 251204)
関連して、「3割負担となる高齢者の範囲を広げると、現役世代の負担が増加してしまう」という問題(「高齢者に多く負担してもらうと、現役世代の負担も増加してしまう」という困った制度になっている)もあり、この点も継続検討が必要です(関連記事はこちら)。
▽現役並み所得を有する後期高齢者の医療給付費には公費負担がなく、その分は現役世代の支援金による負担となっている
↓
▽「現役並み所得」の対象拡大のみを行う場合、現役世代の支援金の負担が増加してしまう(結果、保険料負担も大きくなる)
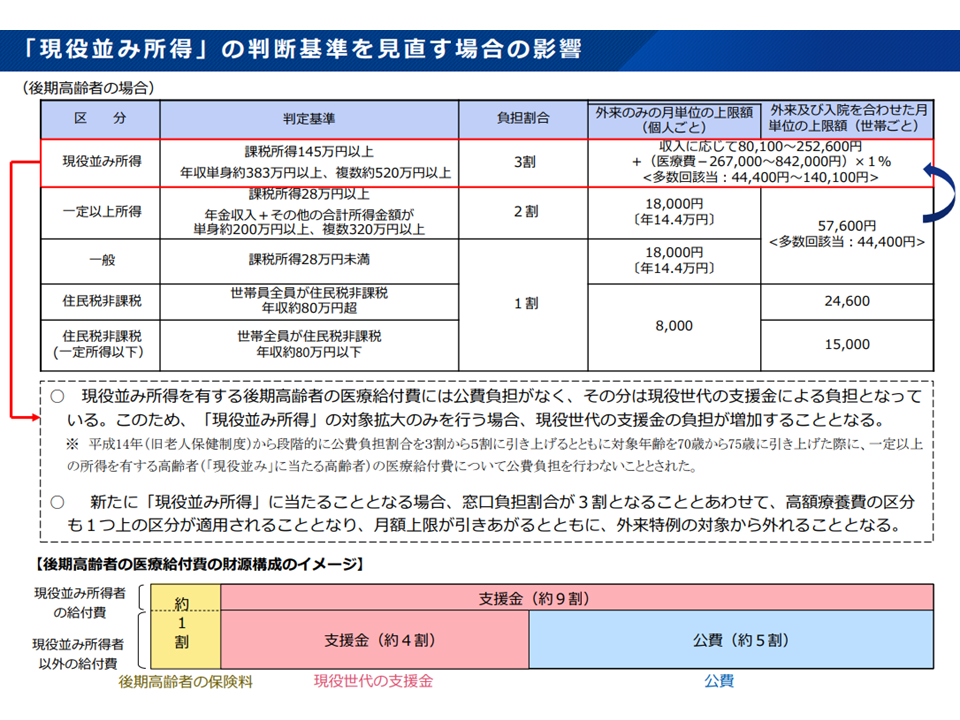
「現役並み所得」者を増やすと、現役世代の負担が増加してしまう(社保審・医療保険部会6 25113)
後期高齢者医療制度で金融所得(株式譲渡益など)も勘案した保険料設定などを検討
また(2)は、金融所得(株式の譲渡益など)を踏まえた「公平な所得捕捉」を可能にしてはどうかという論点です。
毎月、我々が納める医療保険料(健康保険料)は「所得」をベースに計算・賦課されます(所得の高い人は多くの保険料を、所得の低い人は少ない保険料を納める、応能負担の仕組み)。しかし、この所得の中には、株式の配当や株式の譲渡などの、いわゆる「金融所得」は勘案されていないのです。株で大儲けをしたAさんでも、株をやらないBさんでも、「給与所得などが同じ」であれば、毎月の保険料・税は同じとなり「不公平ではないか」との指摘があります。
さらに「確定申告の有無」による不公平も生じています。金融所得が同じCさん、Dさんがいたとして、確定申告を行ったCさんは「所得」として勘案されます(高所得ゆえに高い保険料を納め、医療費の窓口負担が2割になったりする)。しかし確定申告をしなかったDさんはそうはみなされない(低い保険料を納め、医療費の窓口負担1割負担ですむなど)のです(詳しくは下図参照)。
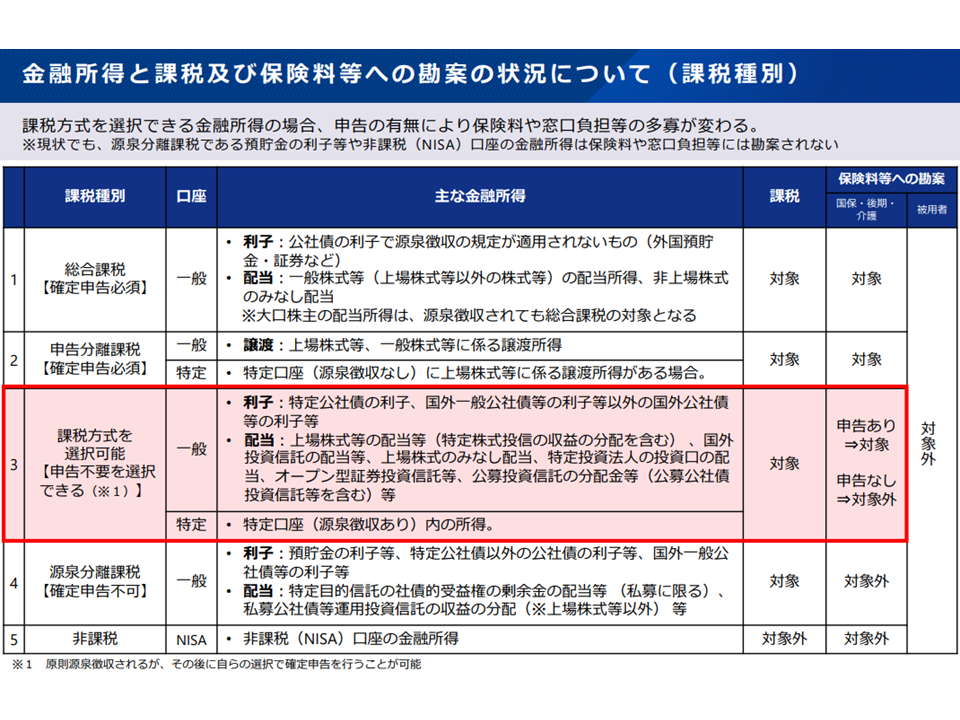
金融所得は保険料・税に勘案されていない1(社保審・医療保険部会9 25113)
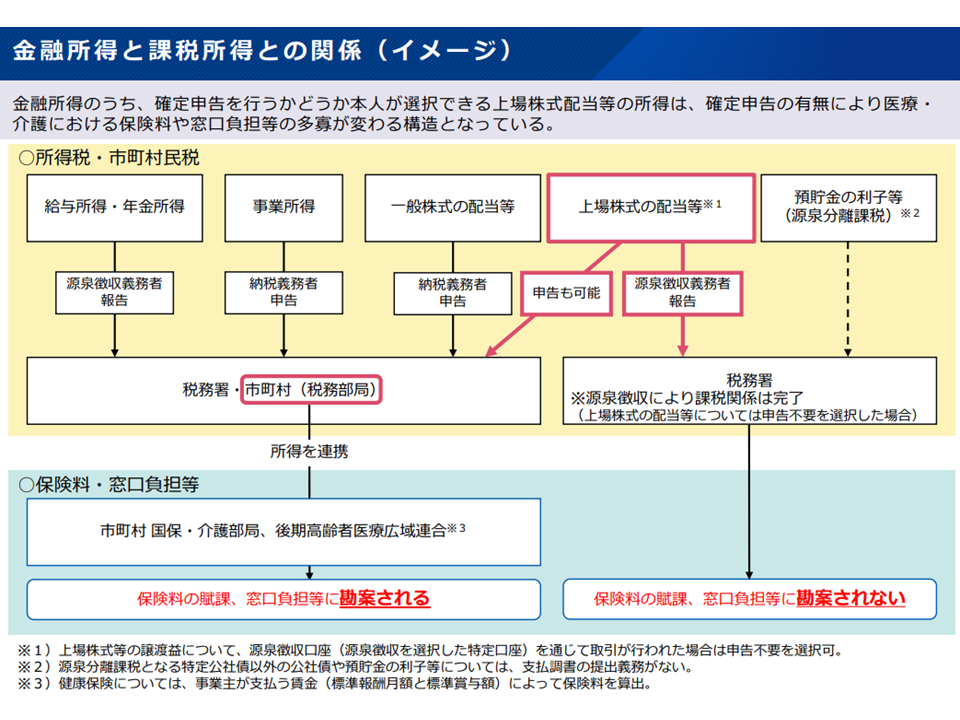
金融所得は保険料・税に勘案されていない2(社保審・医療保険部会10 25113)
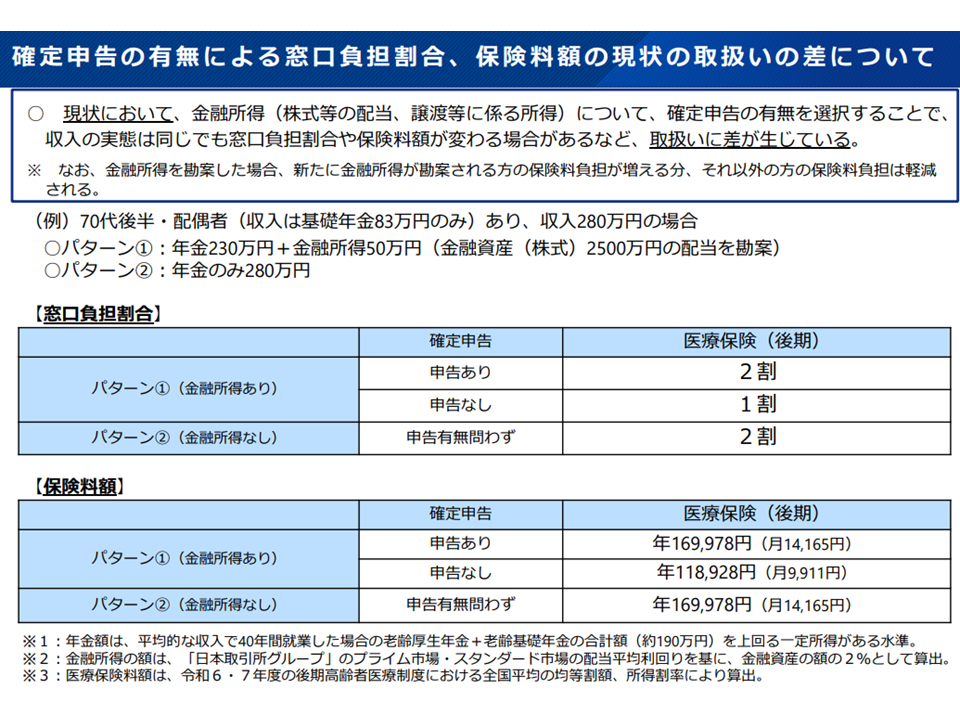
金融所得を確定申告するか否かで状況が変わってしまう(社保審・医療保険部会11 25113)
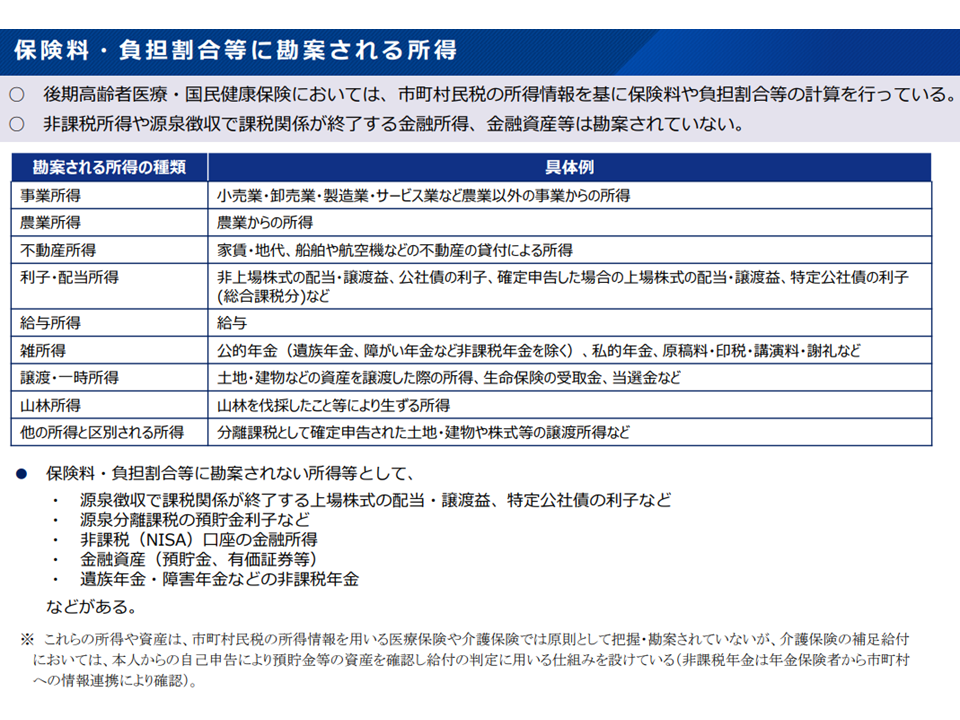
保険料・税に勘案される所得(社保審・医療保険部会7 25113)
高市早苗内閣もこの不公平に注目し、「強い経済」を実現する総合経済対策の中で「高齢者の窓口負担割合等に金融所得を反映するため、具体的な法制上の措置を2025年度中に講じる」考えを打ち出しました。
これを受けて関係省庁会議が開かれ、次期通常国会(2026年の通常国会)に「高齢者の医療の確保に関する法律」等の改正案を提出し、「金融所得を勘案した保険料設定」などに向けた準備を進めてはどうか、という議論が行われています。
個々人の金融所得の状況は、現在、金融機関(証券会社など)から租税当局に「法定調書」として報告されます。これを▼オンラインで医療保険者に報告してもらう仕組みを設ける▼マイナンバーの記載を必ずしてもらう―などの法的手当を行うものです(これにより医療保険者が金融所得も勘案して保険料設定・賦課を行える)(もっとも運用が始まるのは改正法が成立してから4-5年後以降となる)。
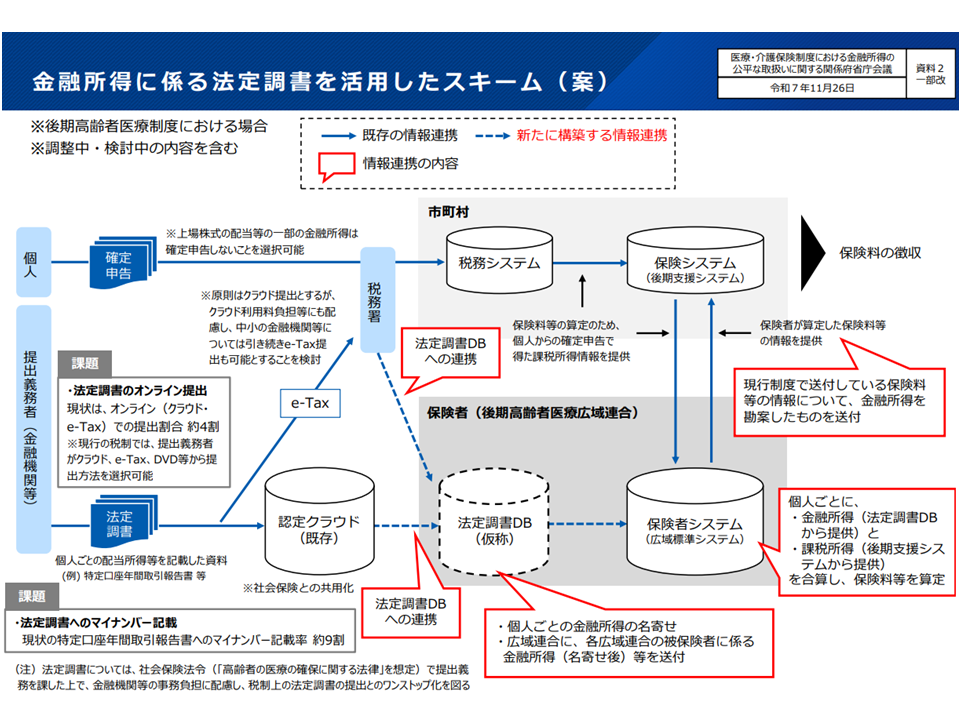
金融所得を把握して医療保険料を設定する仕組みのイメージ(社保審・医療保険部会(2)4 251204)
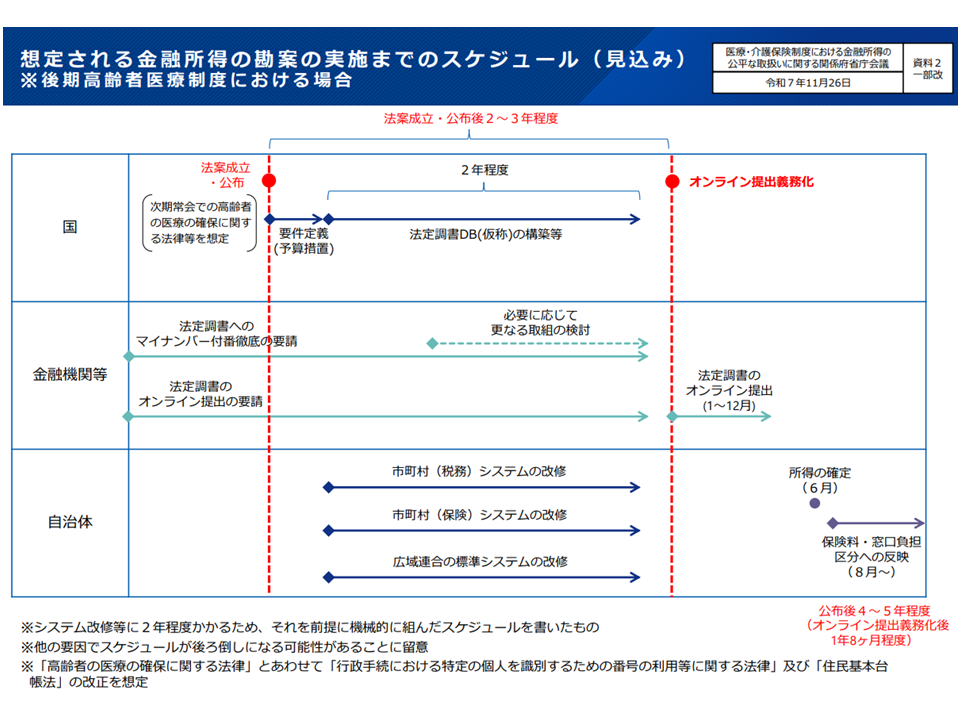
金融所得を把握して医療保険料を設定する仕組みのスケジュールイメージ(社保審・医療保険部会(2)5 251204)
日野高齢者医療課長は、「市町村の税情報を活用でき、システムも一本化されている後期高齢者医療制度から金融所得の勘案をはじめてはどうか」との考えを示しています(国民健康保険への導入はシステム改修、被用者保険との不公平など乗り越えるべき課題が多い)。
この点について医療保険部会委員からは、佐野委員や中村委員が賛意を示したほか、▼対象となる後期高齢者医療制度加入者(現在は75歳以上)にしっかり説明し、理解を得ることが重要である。また金融所得(株式譲渡益など)は変動が大きく、保険料・窓口負担にどう反映させていくのかしっかり検討する必要がある(城守委員)▼税の問題は、まず税の世界で解決すべき(林委員)—などの声も出ています。今後、さらに議論を深めていきます。
【関連記事】
2026年度診療報酬改定「基本方針」を医療保険部会で一足先に了承、入院時の食費等引き上げも議論―社保審・医療保険部会(1)
「標準的な出産費用の自己負担無償化」を医療保険の中でどう実現すべきか、「標準」には何を含めるべきか—社保審・医療保険部会(3)
「標準的な出産費用の自己負担無償化」を医療保険制度の中でどう実現すべきか、今冬に給付体系の大枠を決定—社保審・医療保険部会(2)
2026年度目途に「標準的な出産費用の自己負担」を無償化、産科医療機関等の経営実態等にも配慮を—出産関連検討会
「75歳以上の医療費負担」を引き上げていくべきか、「金融所得」を勘案した医療保険料設定をどう実現するか—社保審・医療保険部会
「75歳以上を対象とする後期高齢者医療制度」、年齢によらず「負担能力」のみ勘案する仕組みへ見直すべきか—社保審・医療保険部会(3)





