地域医療支援病院、「医師の少ない地域」支援をプラスアルファ要件として設定可能に―特定機能病院・地域医療支援病院あり方検討会(1)
2019.6.27.(木)
地域医療支援病院において、「医師の少ない地域を支援する」ことは基本的な役割の1つである。ただし、「医師の少ない地域の支援」を地域医療支援病院のプラスアルファ要件とするか否かは地域(都道府県)の判断に委ねる―。
6月26日に開催された「特定機能病院及び地域医療支援病院のあり方に関する検討会」(以下、検討会)で、こういった方針が概ね固められました(関連記事はこちら)。
今後、「プラスアルファ要件を課すのは新規指定に限るのか、既存病院も含めるべきか」など、具体的な制度設計論議が行われます。

6月26日に開催された、「第18回 特定機能病院及び地域医療支援病院のあり方に関する検討会」
目次
地域の実情に応じて「プラスアルファ要件」の設定を可能とせよ
検討会は、地域医療支援病院と特定機能病院の承認要件の見直しに向けた議論を行っており、今夏(2019年夏)の意見取りまとめ(中間まとめ)を目指しています。6月26日の会合でも、前回に引き続き、▼地域医療支援病院の承認要件見直し▼特定機能病院の第三者評価―の2点を議題としました。本稿では、前者の「地域医療支援病院」に関する議論に焦点を合わせ、後者の「特定機能病院」については別稿でお伝えします。
地域医療支援病院は、1997年のいわゆる第3次医療法改正で「かかりつけ医を支援する病院」として創設されました。現在は、(1)紹介患者への医療提供(かかりつけ医への逆紹介も含む)(2)医療機器の共同利用(3)救急医療の提供(4)地域の医療従事者への研修の実施―という4つの役割・機能が求められ、それぞれが「承認要件」に落とし込まれています(すべての要件を満たさなければ地域医療支援病院として承認されない)。
この点、厚労省は4要件に加えて、地域が独自に「プラスアルファ要件」を付加できるようにする方向で検討会の意見は固まっています。例えば、「小児医療の支援を行うべき」「産科医療の支援を行うべき」と地域で判断されれば、地域医療支援病院の要件に「小児医療支援」「産科医療支援」を独自に付加できるというイメージです。この点、吉川久美子構成員(日本看護協会常任理事)は「在宅医療支援や訪問看護支援などをプラスアルファ要件に組み込める道筋を通知などで示してほしい」と要望しています。
地域医療支援病院の基本的役割の1つに、「医師の少ない地域の支援」
ところで、医療提供体制改革の一環として「医師偏在の是正」が求められています(地域医療構想の実現、医師の働き方改革、医師偏在の是正を三位一体で進める、関連記事はこちら)。例えば、▼相対的に医師の多い地域(都道府県、2次医療圏)から、医師の少ない地域へ医師派遣を進め、段階的に医師配置のバラつきを解消していく▼「医師少数区域等に一定期間勤務(6か月以上)することで地域医療への知見を持った医師」を厚生労働大臣が認定(認定医師)し、「医師派遣機能を持つ地域医療支援病院」では、「認定医師であることを管理者・院長の要件」とする―仕組みなどが2020年度から本格稼働します。
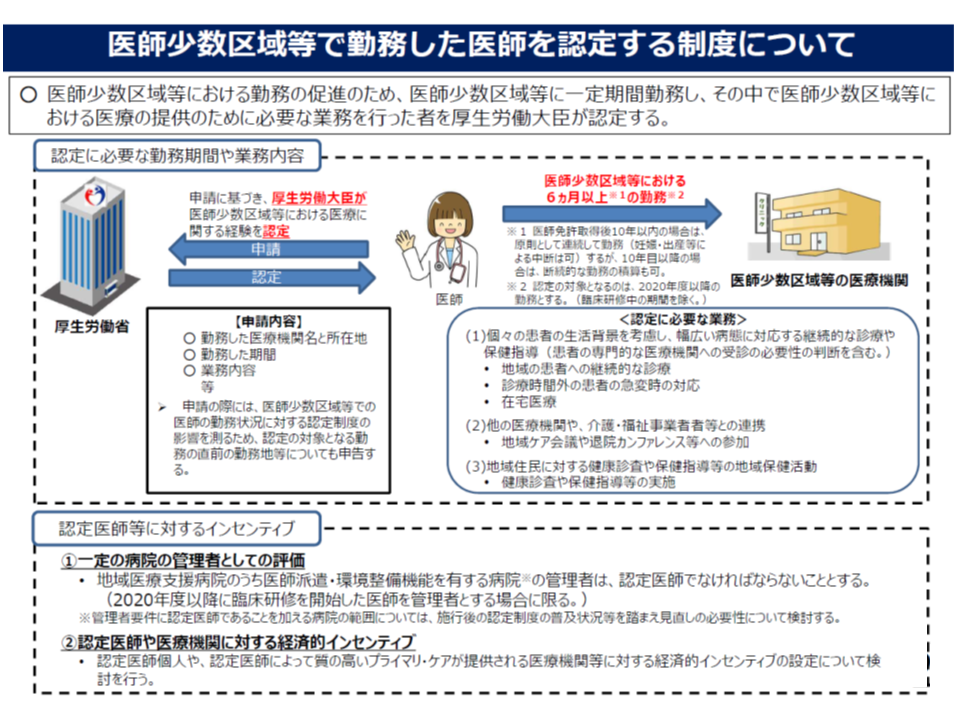
後者は、医師少数区域での勤務にインセンティブを設けるもので、検討会では「医師派遣機能を持つ地域医療支援病院」をどう規定するかが重要な検討テーマの1つとなっていました。
この点、厚生労働省は「73.7%の地域医療支援病院では、医師派遣や巡回診療など、なんらかの医師少数地域支援を行っている」との調査研究結果を踏まえ、すべての地域医療支援病院に新たに「医師少数地域の支援を行う」という要件を付してはどうかと提案していました(関連記事はこちら)。
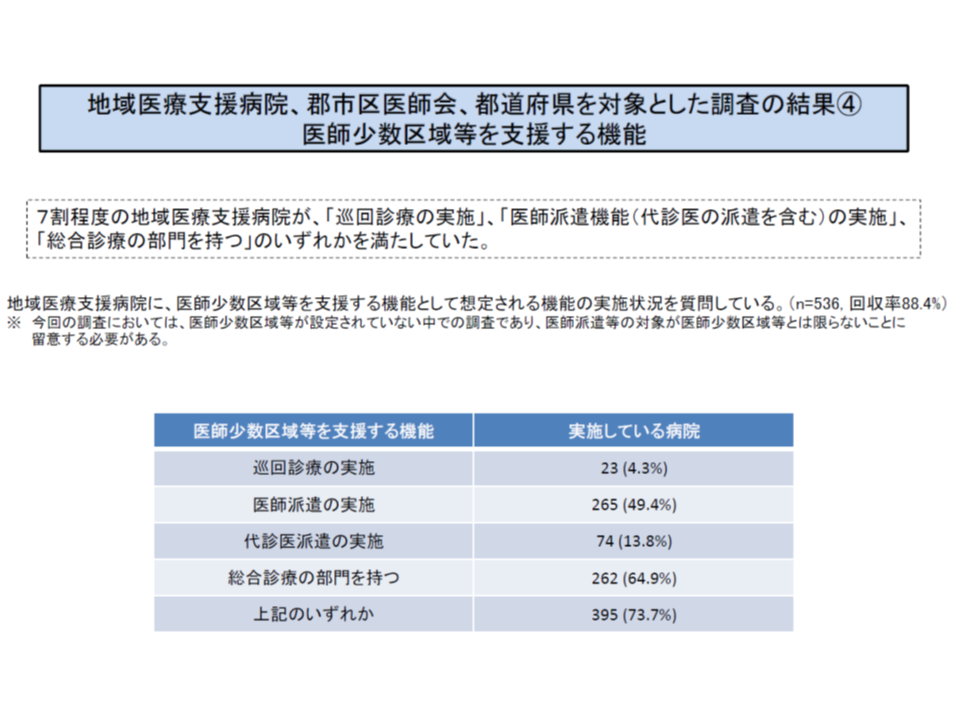
しかし、検討会構成員は「すべての地域医療支援病院に医師派遣機能を求めれば、効果は薄くなり、非効率となる」「地域を跨いで医師派遣を行う場合、『地域医療を支援する』病院ではなくなる」と厚労省の考え方に反対(関連記事はこちら)。これを受け厚労省が、再提案を行ったものです。
まず地域医療支援病院の基本的な役割として「医師の少ない地域を支援する」ことも加え、「医師の少ない地域を支援する役割を担い、地域で必要とされる様々な取組を通じて、かかりつけ医等を支援する医療機関」と位置付けることを確認しています。
このため、上述の「認定医師を管理者の要件とする医療機関」つまり、「医師派遣機能を持つ地域医療支援病院」には、「すべての地域医療支援病院」が該当することになります。
なお、「医師少数地域」ではなく、「医師の少ない地域」の支援とされているのは、後述するように「地域の実情」に応じて支援する地域を勘案することが重要なためです。
「医師の少ない地域の支援」をプラスアルファ要件とするか否かは、地域で判断
このように「医師の少ない地域を支援」することは地域医療支援病院の基本的役割の1つですが、それを「要件」にまで引き上げるか否かは地域(都道府県)の判断に委ねることになります。
ある地域が、「医師の少ない地域への支援を、地域医療支援病院にどうしても行ってほしい」と判断すれば、「医師の少ない地域への支援」を上述の「プラスアルファ要件」として設定することが認められます。例えば、A県では地域医療支援病院に▼医師少数区域等における巡回診療▼医師少数区域等の医療機関への医師派遣(代診医の派遣を含む)▼総合診療の部門によるプライマリ・ケア研修・指導―のいずれかを実施することを求める、といったイメージです。
なお、あくまで地域医療を支援する病院ゆえ、「遠隔地にある医師の少ない地域」への医師派遣までは要件化として想定されないようです。この点、医師確保計画では「遠隔地への医師派遣要請」「遠隔地への医師派遣」などが規定されることになると考えられ、「地域医療支援病院の要件」と「医師確保計画」とは分けて考えたほうが良いでしょう。
一方、別の地域では「地域医療支援病院には、当然、医師の少ない地域を支援することを求めるが、要件化する必要まではない」と判断すれば、上述の4機能を維持(あるいは別の小児医療支援などのプラスアルファ要件を付与)することも可能です。もちろん、要件化されていなくとも、地域医療支援病院が「医師の少ない地域の支援」を行う(医師派遣など)ことは可能です。
今後、プラスアルファ要件の設定方法(例えば、「新規指定の病院に限るのか、既存の地域医療支援病院も対象に加えるべきか」「地域内の地域医療支援病院すべてにプラスアルファ要件を課すのは、一部に限るべきか」など)を、医療法等の改正も視野に入れながら、検討会で具体的に詰めていくことになります。
診療報酬上の評価とあわせ、「地域医療支援病院のあり方」も将来の検討課題
なお、島崎謙治構成員(政策研究大学院大学教授)は「地域医療支援病院に求められる機能は、地域によって異なる。4機能をそれぞれ別個に診療報酬で評価すればよい」と指摘。現在、診療報酬上、地域医療支援病院は、A204【地域医療支援病院入院診療加算】として評価され、入院初日に1000点を上乗せ算定することが可能です。これを、▼紹介患者への医療提供(かかりつけ医への逆紹介も含む):250点▼医療機器の共同利用:250点▼救急医療の提供:250点▼地域の医療従事者への研修の実施:250点―などに分解するというイメージでしょう(財政中立を考えれば、点数には傾斜をつけることになるでしょう)。
中川俊男構成員(日本医師会副会長)もこの考えに深く賛同したものの、「突然、地域医療支援病院を廃止するとなれば、地域は大混乱に陥る」とし、将来的な検討課題の1つに位置付けることを確認しています。
【関連記事】
特定機能病院、国と異なる「プロフェッショナルの第三者」視点での評価受審を義務化してはどうか―特定機能病院・地域医療支援病院あり方検討会(2)
医師派遣機能、地域医療支援病院の「すべて」には求めるべきではない―特定機能病院・地域医療支援病院あり方検討会(1)
特定機能病院に第三者評価を義務付けるべきか―特定機能病院・地域医療支援病院あり方検討会(2)
すべての地域医療支援病院が医師派遣等の医師少数区域支援機能を持つべき―特定機能病院・地域医療支援病院あり方検討会(1)
地域医療支援病院、「在宅医療支援」「医師派遣」等の機能をどう要件化すべきか―特定機能病院・地域医療支援病院あり方検討会
地域医療支援病院の承認要件見直しへ議論開始―厚労省・検討会
医師偏在対策を了承、各都道府県で2019年度に医師確保計画を策定し、20年度から実行―医療従事者の需給検討会
医師偏在対策まとまる、2019年度に各都道府県で「医師確保計画」定め、2020年度から稼働―医師需給分科会(2)
産科医が最少の医療圏は北海道の北空知(深川市等)と留萌、小児科では埼玉県の児玉(本庄市等)―医師需給分科会(1)
2036年の医療ニーズ充足には、毎年、内科2946名、外科1217名等の医師養成が必要―医師需給分科会(3)
2036年には、各都道府県・2次医療圏でどの程度の医師不足となるのか、厚労省が試算―医師需給分科会(2)
最も医師少数の2次医療圏は「北秋田」、最多数は「東京都区中央部」で格差は10.9倍―医師需給分科会(1)
「将来においても医師少数の都道府県」、臨時定員も活用した地域枠等の設置要請が可能―医師需給分科会(3)
医師数順位が下位3分の1の地域を「医師少数区域」とし、集中的に医師派遣等進める―医師需給分科会(2)
「医師少数区域等での勤務」認定制度、若手医師は連続6か月以上、ベテランは断続勤務も可―医師需給分科会(1)
外来医師が多い地域で新規開業するクリニック、「在宅医療」「初期救急」提供など求める―医師需給分科会
将来、地域医療支援病院の院長となるには「医師少数地域等での6-12か月の勤務」経験が必要に―医師需給分科会
入試要項に明記してあれば、地域枠における地元の「僻地出身者優遇」などは望ましい―医師需給分科会(2)
医師多数の3次・2次医療圏では、「他地域からの医師確保」計画を立ててはならない―医師需給分科会(1)
「必要な医師数確保」の目標値達成に向け、地域ごとに3年サイクルでPDCAを回す―医師需給分科会(2)
2036年に医師偏在が是正されるよう、地域枠・地元枠など設定し医師確保を進める―医師需給分科会
新たな指標用いて「真に医師が少ない」地域を把握し、医師派遣等を推進―医師需給分科会




