スーパーICU評価の【重症患者対応体制強化加算】、「看護配置に含めない看護師2名以上配置」等が大きなハードル―入院・外来医療分科会(2)
2023.6.9.(金)
スーパーICUなどを評価するために2022年度の前回診療報酬改定で新設された【重症患者対応体制強化加算】は、「施設基準に係る看護師の数に含めない看護師2名以上を確保」や「急性期充実体制加算の取得」などがハードルとなって、取得が低調である—。
また、「入院時重症患者対応メディエーター」を配置し、医療職とともに患者・家族等に対して治療方針・内容等の理解および意向表明を支援する体制を敷くICU等について評価する【重症患者初期支援加算】の取得は相当程度進んでいるが、「メディエーターの確保」がハードルとなっている—。
6月8日に開催された診療報酬調査専門組織「入院・外来医療等の調査・評価分科会」(以下、入院・外来医療分科会)では、こういった議論も行われました(急性期入院医療に関する記事はこちら、「地域包括ケア病棟や回復期リハビリ病棟などの回復期入院医療」「療養病棟をはじめとする慢性期入院医療」などは別稿で報じます)。
目次
SOFAスコアでは評価しきれない「重篤度」があるようだ
2024年度の次期診療報酬改定に向けて、入院・外来医療分科会で「専門的な調査・分析」と「技術的な課題に関する検討」が始まりました。
ICUなどの高度急性期入院医療に関しては、2022年度の前回改定以降に次のような状況にあることが示されました。
(1)特定集中治療室管理料別にSOFAスコアを見ると、管理料1・2のほうが、管理料3・4よりも高い
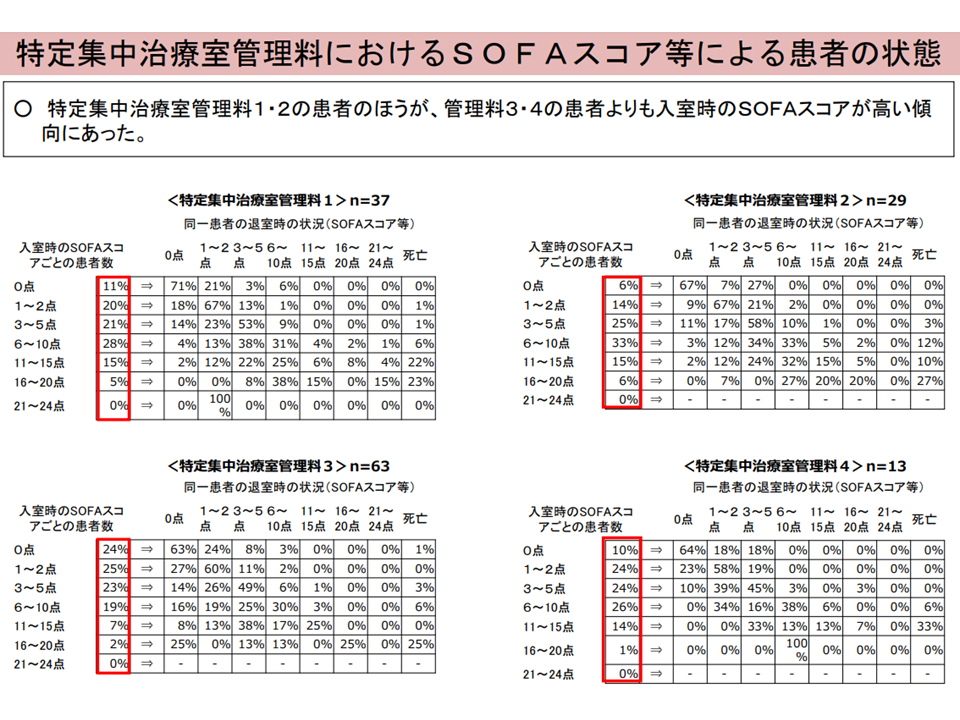
SOFAスコアの状況(入院・外来医療分科会(2)1 230608)
(2) 特定集中治療室管理料、救命救急入院料2・4の約半数で、重症度、医療・看護必要度Ⅱを用いた評価が行われている(2022年度から)
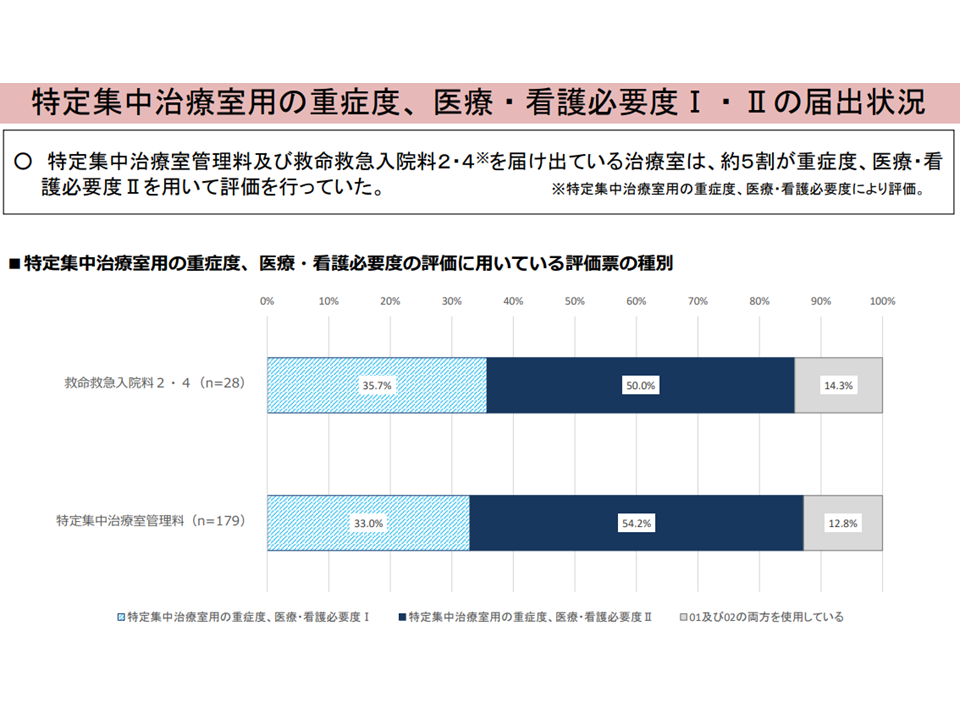
看護必要度IIの状況(入院・外来医療分科会(2)2 230608)
(3) 看護必要度を満たす患者の割合は、2022年度改定の前後で次のように変化している
▼救命救急入院料1・3:約15ポイント上昇
▼救命救急入院料2・4(看護必要度I):約3ポイント低下
▼特定集中治療率管理料(看護必要度I):約1ポイント低下
▼ハイケアユニット入院医療管理料:約3ポイント上昇
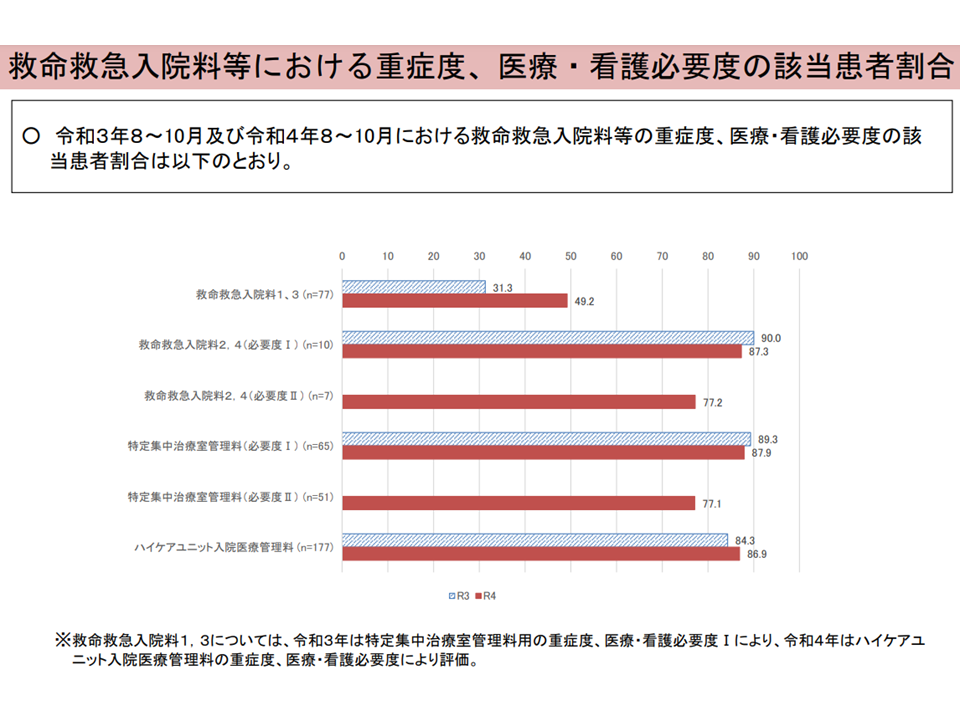
看護必要度を満たす患者割合(入院・外来医療分科会(2)3 230608)
(4)2022年度改定の前後で「平均実入室患者数が増加」し、「平均病床利用率が上昇」している。またHCUなどでは「平均在室日数が延伸」している。
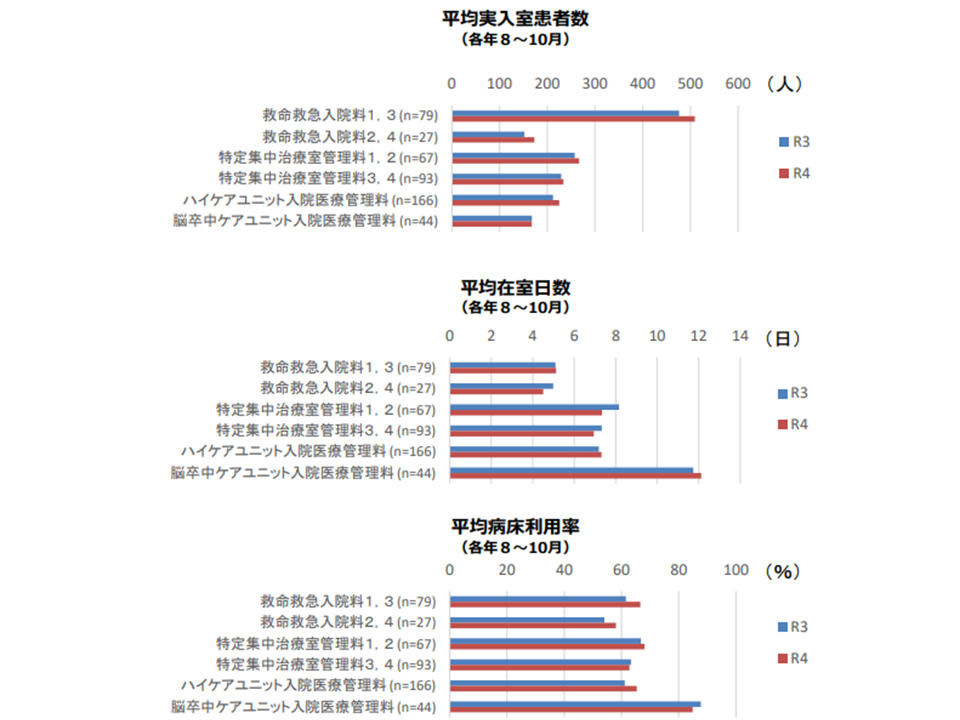
平均在室日数・病床利用率などの状況(入院・外来医療分科会(2)4 230608)
このうち(1)に関して牧野憲一委員(旭川赤十字病院院長)は、「SOFAゼロ点、1点(いわば重篤度が低い患者)でも『死亡』が生じている。SOFAで評価しきれない部分があるということではないか」「SOFAが入室時・退室時ともにゼロの患者が一定程度おり、これは『侵襲の高い手術をし、状態が安定するまでICU等に入室する』ことが想定されるが、詳しく分析すべきである」と注文しました。
また(4)については、中野惠委員(健康保険組合連合会参与)が「どのような患者がどのような状態で入室しているのか詳しく分析し、看護必要度の見直しなども考えていく必要がある」と提案しました。急性期病棟では「新型コロナウイルス感染症の影響で入院患者が減少し、空床を埋めるために在院日数をコントロール(退院の延期)している」可能性が伺えました(関連記事は こちら)。ICUなどでどのような状況にあるのか、詳しい分析が待たれます。
重症患者初期支援加算、救命救急など中心に取得が進む
2022年度の前回診療報酬改定で新設された【重症患者初期支援加算】については次のような状況が明らかになりました。
▽救命救急入院料の6割、ICUの5割、HCUの3割が届け出を行っている
▽入院時重症患者対応メディエーターとしては、看護師、社会福祉士が多い
▽メディエーター1人当たりの担当患者数は、救命救急入院料12.1人、ICU7.1人、HCU10.5人など
▽加算取得のハードルとしては、「メディエーターの確保」が目立つ
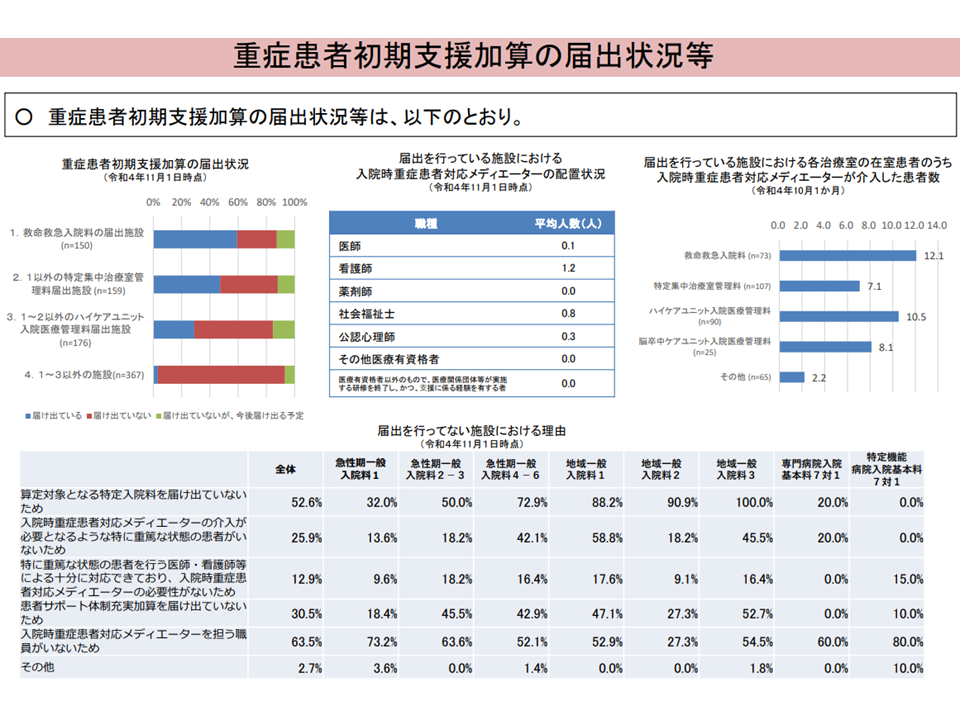
重症患者初期支援加算の状況(入院・外来医療分科会(2)5 230608)
この加算は、患者の治療に直接関わらない専任の担当者である「入院時重症患者対応メディエーター」を配置し、医療職とともに患者・家族等に対して治療方針・内容等の理解および意向表明を支援する体制を敷くICU等について評価するものです。メディエーターは、▼重症患者・家族へのサポートチームの構成メンバーとなる▼患者・家族が治療方針・内容を理解する手助けを行う▼患者・家族の移行を医療スタッフに伝達し、患者・家族が納得した治療方法の選択を手助けする▼臓器提供に関する意思決定支援なども行う―という役割を担い、診療スタッフと異なる第三者(入院時重症患者対応メディエーターもその1人)が医療スタッフ・家族の間に入ることで、意思決定が円滑に進みます。より多くのICU等でメディエーター配置が進むことに期待が集まります。
スーパーICU評価する重症患者対応体制強化加算、なかなか取得が進まず
また、やはり2022年度の前回診療報酬改定で創設された【重症患者対応体制強化加算】に関しては、次のような状況が明らかとなっています。
▽加算取得は4%にとどまっている
▽加算取得のハードルとしては、「施設基準に係る看護師の数に含めない看護師2名以上を確保」「急性期充実体制加算の取得」「ICU看護必要度の『特殊な治療法等』該当患者15%以上」「専従の臨床工学技士を確保」などが大きい
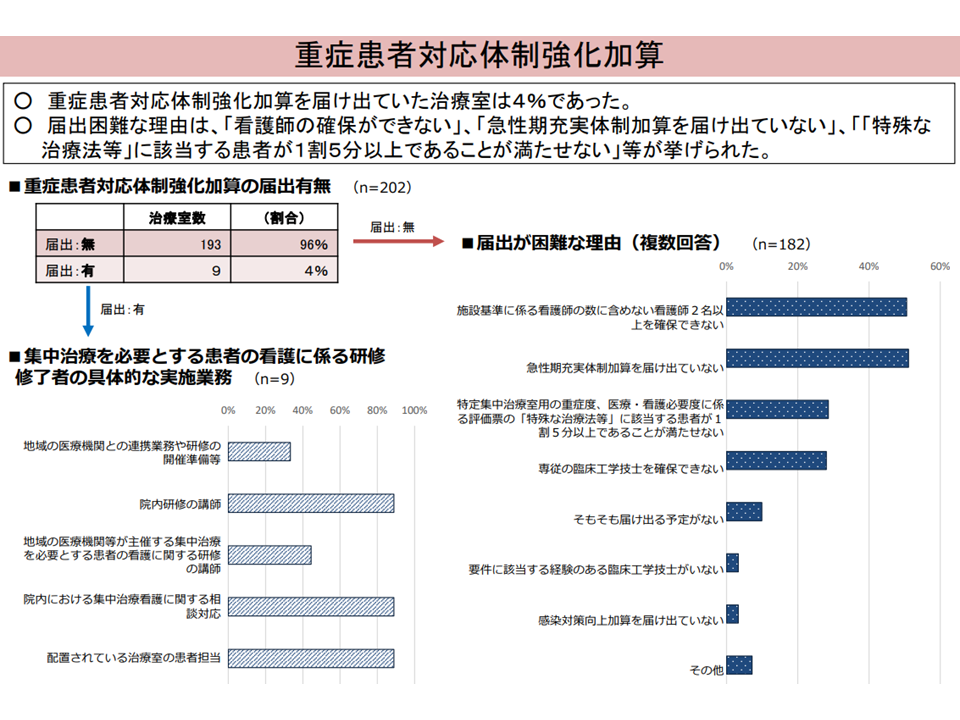
重症患者対応体制強化加算の状況(入院・外来医療分科会(2)6 230608)
この加算は、専門性の高い看護師や臨床工学技士を手厚く配置し、医師、看護師、臨床工学技士が重症患者看護に当たり必要な知識・技術の習得とその向上を目的とした院内研修を実施するなど、重症患者対応の強化に資する体制を確保している、いわゆるスーパーICU等(特定集中治療室管理料1-4、救命救急入院料2・4を算定)を評価するものです。
将来的には「ICU等の上位評価区分」につながるものと考えられ、加算要件クリアにつながる「ICUの集約化による体制強化・実績引き上げ」なども検討していく必要があるでしょう。
もっとも「加算取得が進まない」→「要件を緩和して取得を進めよう」と安易に考えることは危険です。診療報酬の目的は「優れた医療を行う医療機関を評価する」ことにあり、「加算の取得を進めるために、優れているわけではない医療機関も評価する」のでは本末転倒になってしまうためです。もちろん「加算の要件が厳しすぎる」場合には緩和が必要であり、今後、丁寧な議論が進むことが期待されます。
なお、【早期離床・リハビリテーション加算】【早期栄養介入管理加算】を届け出るユニットが2022年度改定後に増加しており、多くのICU等で「患者の早期回復、早期のユニットからの離脱」に力を入れていることが伺えます。
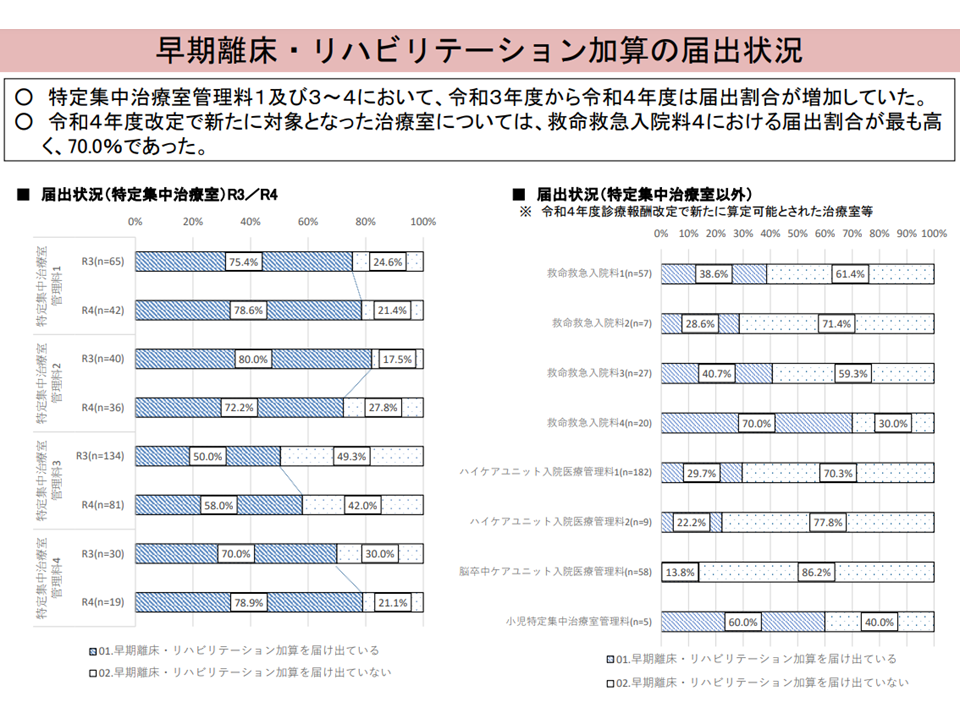
早期離床・リハビリテーション加算の状況(入院・外来医療分科会(2)7 230608)

早期栄養介入管理加算の状況(入院・外来医療分科会(2)8 230608)
ICU等の人員配置、病院の特性・機能を踏まえながら分析進める
ところで、10床当たりの平均スタッフ数について、牧野憲一委員(旭川赤十字病院院長)は、▼HCUでの看護職員配置が少ないようだ▼救命救急入院料でリハビリ専門職の配置が多い—点に注目。「どういった状況なのかより詳しく分析すべき。例えば『リハビリ専門職を多く配置するユニットでは脳卒中患者受け入れが多い」ことなどがあるのだろうか」と提案しています。中野惠委員(健康保険組合連合会参与)も「HUCの看護配置が少ない」点に関心を示しています。
この点、秋山智弥委員(名古屋大学医学部附属病院卒後臨床研修・キャリア形成支援センター教授)は「一口にHCUといっても、ユニットをHCUしか設置していない病院と、ICUなどとともにHCUを設置している病院とでは、機能・役割・体制が異なるであろう。そうした点を切り口にさらなる分析を加えてはどうか」と提案しました。
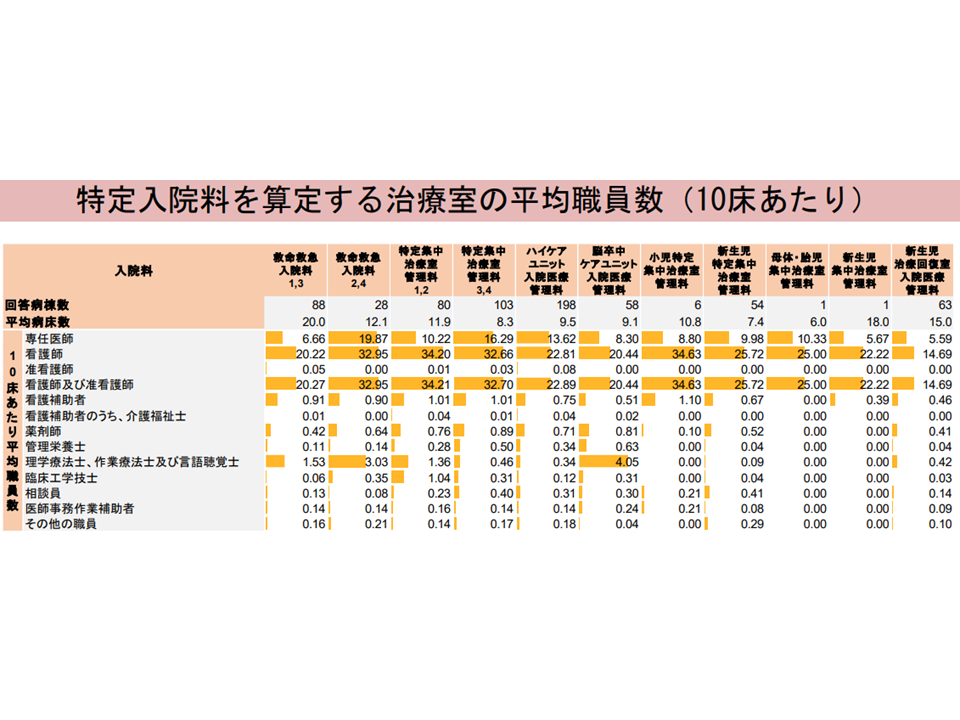
10床あたりのスタッフ配置状況(入院・外来医療分科会(2)9 230608)
今後、委員の指摘・提案も踏まえて「さらなる詳細な分析結果」が入院・外来医療分科会に報告され、それに基づく「踏み込んだ議論」が繰り広げられます。
【関連記事】
急性期一般1で「病床利用率が下がり、在院日数が延伸し、重症患者割合が下がっている」点をどう考えるべきか―入院・外来医療分科会(1)
総合入院体制加算⇒急性期充実体制加算シフトで産科医療等に悪影響?僻地での訪問看護+オンライン診療を推進!—中医協総会
DPC病院は「DPC制度の正しい理解」が極めて重要、制度の周知徹底と合わせ、違反時の「退出勧告」などの対応検討を—中医協総会
2024年度の費用対効果制度改革に向けた論議スタート、まずは現行制度の課題を抽出―中医協
電子カルテ標準化や医療機関のサイバーセキュリティ対策等の医療DX、診療報酬でどうサポートするか—中医協総会
日常診療・介護の中で「人生の最終段階に受けたい・受けたくない医療・介護」の意思決定支援進めよ!—中医協・介護給付費分科会の意見交換(2)
訪問看護の24時間対応推進には「負担軽減」策が必須!「頻回な訪問看護」提供への工夫を!—中医協・介護給付費分科会の意見交換(1)
急性期入院医療でも「身体拘束ゼロ」を目指すべきで、認知症対応力向上や情報連携推進が必須要素—中医協・介護給付費分科会の意見交換(2)
感染対策向上加算の要件である合同カンファレンス、介護施設等の参加も求めてはどうか—中医協・介護給付費分科会の意見交換(1)
要介護高齢者の急性期入院医療、介護・リハ体制が充実した地域包括ケア病棟等中心に提供すべきでは—中医協・介護給付費分科会の意見交換
2024年度の診療報酬に向け、まず第8次医療計画・医師働き方改革・医療DXに関する意見交換を今春より実施—中医協総会





