オンライン資格確認システム用いる「健康・医療・介護情報の利活用」、マイナンバーカード普及が鍵に—社保審・医療保険部会
2020.6.19.(金)
健康・医療・介護情報の利活用に当たっては、オンライン資格確認等システムのインフラを活用することになるが、大前提として「マイナンバーカードの普及」が鍵であり、普及率向上に向けた取り組みを迅速かつ強力に進めるべきである―。
また、オンライン資格確認等システムに新たに「健康・医療・介護情報の利活用」機能を付加するにあたり、運営等の費用を誰が負担するのか、保険者の参画する医療保険部会で慎重に検討していく必要がある―。
6月19日に開催された社会保障審議会・医療保険部会で、こういった議論が行われました。
6月19日に開催された、「第128回 社会保障審議会 医療保険部会」(新型コロナウイルスの感染拡大防止のためオンラインで開催)
目次
オンライン資格確認等システムに、健康・医療・介護情報の利活用機能をオン
Gem Medでお伝えしたとおり、「健康・医療・介護情報の利活用方針」が6月15日開催の健康・医療・介護情報利活用検討会(以下、検討会)で固められました(関連記事はこちらとこちら)。この方針を踏まえて、政府は今夏(2020年夏)に「健康・医療・介護情報利活用の絵姿と工程表」を策定します。
後述するように、健康・医療・介護情報の利活用に当たっては「オンライン資格確認等システム」のインフラストラクチャーを使用するため、医療保険部会でもこの点について議論を行ったものです。今夏(2020年夏)に定められる工程表に基づき、例えば「制度改正(健康保険法等改正)」や「費用負担」などを詰めていくことが必要になると考えられ、今後、医療保険部会で議論していくことになります。
まず、「健康・医療・介護情報の利活用方針」についてお浚いしてみましょう。
我が国には、公的医療保険制度・公的介護保険制度が整備されていることから、「質が高く(高精度)、膨大な量の健康・医療・介護データ」(例えばレセプトデータなど)が存在します。これらの情報を紐づけて解析することにより、医療・介護等サービスの質を飛躍的に高め、かつ効果的・効率的に提供することが可能になると期待されます(データヘルス改革)。
例えば、我々日本国民は生まれてから死亡するまで、各種の健診・検診を受けます(乳幼児健診、学校健診、職場健診、自治体健診など)。これらのデータを1人1人個人単位でつなげ、それを解析すれば、例えば「若い頃に●●の健診結果がある人は、壮年期になると▲▲の数値が危険ゾーンに入り、高齢になると〇〇疾患に罹患しやすい」ことなどが明らかになるでしょう。これを各種の保健事業(健康指導など)に有効活用できるとともに、国民1人1人が自分のデータを確認する仕組みを設ければ(PHR:Personal Health Record)、「自分は■■のデータが良くない。食生活を見直し、運動を意識的に実施しよう」という行動変容に結びつけることが可能となるでしょう。これにより1人1人のQOLが向上するとともに、今後の少子高齢化で脆弱化していく医療制度(保険制度はもちろん、提供体制も)の健全化も期待されます。
また、我々は様々な傷病で多くの医療機関にかかり、治療(手術や処置、指導等)や薬剤投与などを受けます。こうした過去の治療歴等は、現在の傷病治療等に大きく関係してきます。例えば、A医薬品を処方されている患者が、別の疾患に罹患しB医薬品の投与を受けたとして、AとBとが「併用禁忌」となっていることがあります。B医薬品を投与する際に「この患者がA医薬品を処方されている」という情報が分かれば、併用禁忌を避けることができますが、それを覚知できなければ患者に健康被害が生じる可能性があります。
しかし、例えば交通事故等にあって意識不明で救急搬送された場合、認知症の症状が重くなった場合などには、こうした情報を医療従事者に伝えることは不可能です。さらに通常の診療場面であっても、「過去の治療歴、薬剤投与歴などをすべて、漏れなく医療従事者に伝える」ことは難しいでしょう。
しかし、患者1人1人について「過去の治療歴、薬剤投与歴など」が集積され、全国の医療機関でこうした情報が閲覧可能となれば(EHR:Electronic Health Record)、▼効果的に(傷病が想定できる)▼安全に(禁忌薬の投与を避けることができる)▼効率的に(検査等の手間を省くことができる)―処置等を行うことができます。
検討会では、こうした事項を可能とするために「健康・医療・介護情報を連結し、利活用可能とする仕組み」の構築に向けた議論を行い、今般、工程表作成に向けた方針を固めました。
ところで健康・医療・介護情報は、現在、さまざまなところにバラバラに格納されています。利活用するためには、これを連結等する必要があり、そこでは「オンライン資格確認等システム」を活用することが効率的です。
「オンライン資格確認等システム」は、医療機関の窓口で「患者がどの医療保険に加入しているのか」を瞬時に確認することを目指すもので(退職等で失効した被保険者証(保険証)を使って医療機関を受診する人が少なくない)、詳細は医療保険部会で検討されてきました(関連記事はこちらとこちらとこちらとこちらとこちら)。
その大枠は、▼患者がマイナンバーカードを医療機関窓口でカードリーダにかざす→▼社会保険診療報酬支払基金(支払基金)・国民健康保険中央会(国保中央会)のデータに「当該患者がどの医療保険(健康保険組合や国民健康保険など)に加入しているのか」を照会する—というものです。言わば、支払基金・国保中央会で、加入者個々人の「医療保険の加入履歴」(いつどの医療保険に加入し、現在、どの医療保険に加入しているのか)が確認できる仕組みが設けられるのです。
このオンライン資格確認等システムは、来年(2021年)3月から稼働しはじめ(当初は6割の医療機関等でスタート)、2023年3月には、ほぼすべての国民・医療機関等で活用可能となる見込みです。
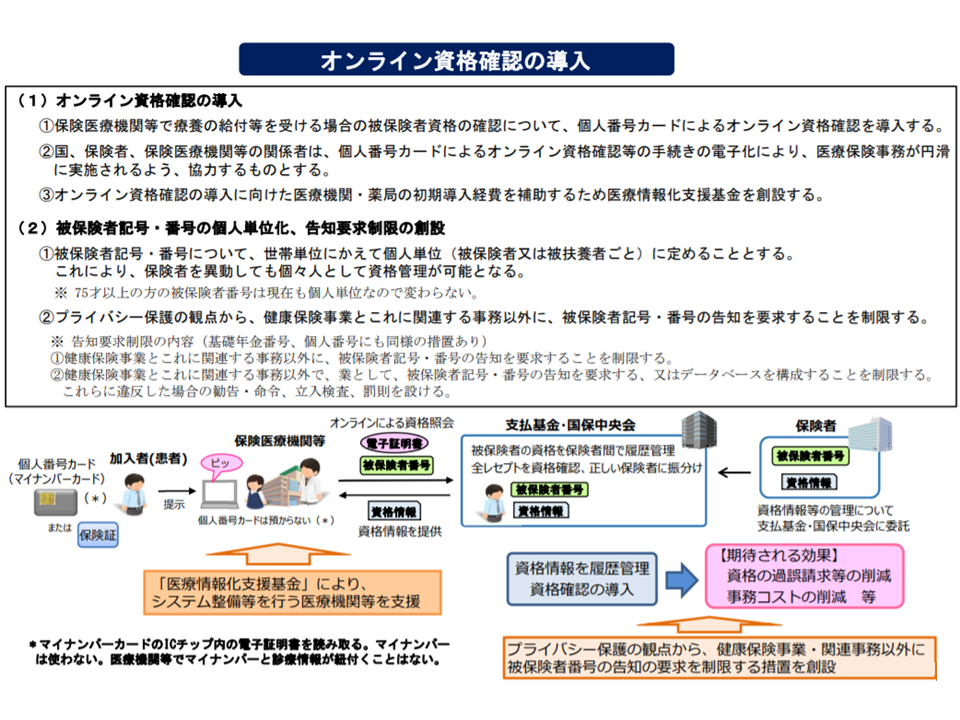
2021年3月からオンライン資格確認等システムが導入される(健康・医療・介護情報利活用検討会1 200615)
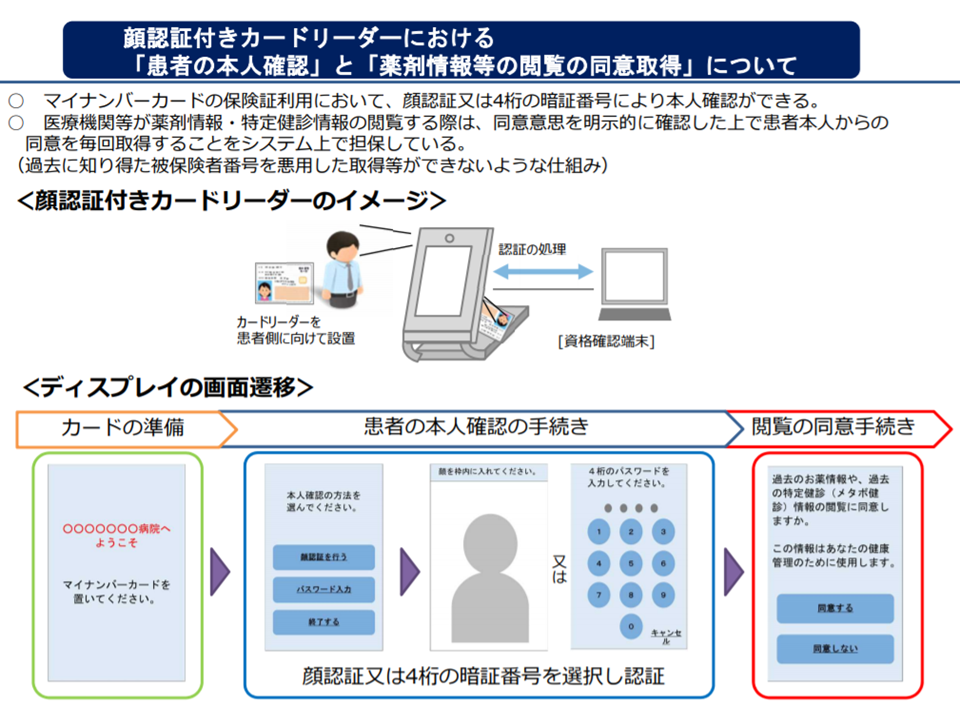
オンライン資格確認等システム等において、医療等情報の共有の可否を患者自身が決定する(健康・医療・介護情報利活用検討会2 200615)
この仕組みに、「健康・医療・介護の情報」を紐づける仕組みが検討されています。当初の目的である「資格確認」に、異なる機能(情報の利活用)を付加するイメージと言え、制度の詳細を医療保険部会での議論することが必要となってくるのです。
オンライン資格確認システムの費用負担をどう考えるか、医療保険部会で検討
6月19日の医療保険部会では、こうした「健康・医療・介護情報の利活用方針」には異論が出ていませんが、いくつかの注文が付いています。
まず、オンライン資格確認等システムの実現(「健康・医療・介護情報の利活用」の前提となる)に向けて「マイナンバーカードの普及を、早急かつ強力に図る必要がある」旨の指摘が佐野雅宏委員(健康保険組合連合会副会長)や池端幸彦委員(日本慢性期医療協会副会長、福井県医師会長)ら多数の委員から出されています。
マイナンバーは全国民に振られて久しいですが、「マイナンバーカード」の普及状況は芳しくありません。マイナンバーカードの普及が進まなければ、オンライン資格確認等システムが十分に稼働せず、健康・医療・介護情報の利活用も進んでいきません。このため厚労省保険局医療介護連携政策課の山下護課長は、「政府をあげて、マイナンバーカードの普及に努めていく」考えを強調しています(例えば、マイナンバーカードの普及に向けた説明会・講演会の開催、インセンティブ(マイナポイント)の付与)など)。
またオンライン資格確認等システムの普及にあたり、医療機関等サイドでは、マイナンバーカードのICチップ(支払基金や国保中央会に照会する際の情報が記録されている)を読み取るカードリーダーの設置が必要となります。この点、国(支払基金等)がカードリーダーを購入し、全医療機関等に配付することが決定しており、医療機関サイドでの課題は小さそうです。
また、安藤伸樹委員(全国健康保険協会理事長)は「オンライン資格確認等システムの費用は誰が負担するのか」という点を厚労省に確認しています。当初の「資格確認」の目的に照らし「システムの開発経費等は国が、運営費については保険者が負担する」こととなっていますが、「健康・医療・介護情報の利活用」という新たな使用目的に照らした場合に「誰が運営費等を負担すべき」が新たな論点として浮上しているのです。
この点について山下医療介護連携政策課長は「費用負担者である保険者代表委員が数多く参画する医療保険部会で、費用負担の在り方について議論してもらう」考えを明確にしています。その際には、▼システム開発、運用にそれぞれどのくらいの費用がかかるのか▼システムの利活用でどのようなメリット・効果があるのか▼医療従事者の労務コストはどれほど軽減されるのか(救急現場で過去の治療歴・投薬歴等を確認する業務がどれだけ簡便になるのかなど)▼重複投薬等がどれだけ是正されるのか―などのデータも示されることになります。
なお、検討会において山下医療介護連携政策課長は、「基本的に国民が負担感を感じない仕組みとする必要がある」との考えを示しています(PHRで高額な利用者(国民)負担が必要となれば、利活用が進まず、行動変更にも結び付かない)。
さらに、PHRに関しては「生涯にわたる健診・検診情報の集積」が第1スップとなります。この点について菅原琢磨委員(法政大学経済学部教授)は「生活習慣病の発症防止・重度化防止には、できる限り若年期からの介入が大事であるとのエビデンスもあり、保険者の業務負担に配慮しつつ、幅広い年齢の健診・検診データを蓄積することが重要である」と強調しています。
この点、40歳以上の被保険者については、「事業主が実施した健診(職場健診)を特定健診と扱い、そのデータを保険者に集約する」仕組みが設けられています(高齢者医療確保法)。しかし、40歳未満の被保険者についてはこうした仕組みが整備されておらず、山下医療介護連携政策課長は「必要な法整備を検討していく」考えを明確にしています。
検討会では「学校保健や自治体健診のデータ」についても集約化を一体的に検討していく方針が示されており、今後の医療保険部会論議に注目が集まります。
このように、6月19日だけでも「40歳未満の事業主健診データを保険者に集約する仕組み」や「オンライン資格確認等システムの費用負担の在り方」などの論点が浮上しており、今夏(2020年夏)の工程表を踏まえ、今後、医療保険部会で「健康・医療・介護情報の利活用に関する制度設計」論議が進んでいくことになります。
「後期高齢者の窓口負担2割化」など医療保険改革論議を進めるべきとの強い指摘も
また、6月19日の医療保険部会では、新型コロナウイルス感染症に対する医療保険制度上の対応(診療報酬の臨時特例や、医療機関への概算前払い(5月診療分の医療費を6月に一部、概算で前払いする)、傷病手当金の特例(新型コロナウイルス感染症に罹患した場合など、健康保険から手当金が支給される)など)についての報告が行われました。
あわせて、新型コロナウイルス感染症の影響で「全世代型社会保障検討会議の最終報告が年末にずれ込む(当初は今夏に最終報告予定)」ことから、▼医療保険改革に向けた議論も、全世代型社会保障検討会議の動きを見ながら進める▼7月以降開催予定の次回会合で、医療保険制度改革に向けた議論のスケジュール案を厚労省から提示する—ことも報告されています。
この点、佐野委員や安藤委員らは、「新型コロナウイルス感染症の影響で全世代型社会保障検討会議の最終報告が先送りになることはやむを得ないが、2022年度からいわゆる団塊の世代が75歳以上の後期高齢者になりはじめ、医療保険財政が急速に厳しくなる状況は変わらない。全世代型社会保障検討会議の議論を待たず、医療保険部会において、『後期高齢者の窓口負担2割化』など、医療保険における給付と負担の在り方論議を進めていくべき」と強く訴えています。


【関連記事】
「健康・医療・介護情報共有方針」固まる、全国の医療機関等で薬剤・手術等の情報共有可能に―健康・医療・介護情報利活用検討会
「レセ情報とレセ以外情報」をセットで格納・共有し、効果的かつ効率的な医療提供の実現を―健康・医療・介護情報利活用検討会
全国の医療機関間で、患者の「薬剤情報」「手術情報」など共有できれば、救急はじめ診療現場で極めて有用―医療等情報利活用ワーキング
電子カルテ標準化や国民への健康情報提供(PHR)など一体的に議論し、夏までに工程表まとめる―健康・医療・介護情報利活用検討会
電子カルテの標準化、まず「電子カルテの将来像」固め、それを医療情報化支援基金の補助要件に落とし込む―医療情報連携基盤検討会
2019年度予算案を閣議決定、医師働き方改革・地域医療構想・電子カルテ標準化などの経費を計上
異なるベンダー間の電子カルテデータ連結システムなどの導入経費を補助―厚労省・財務省
病院間の情報連携が求められる中で「電子カルテの標準化」が必要―日病協
「電子カルテの早期の標準化」要望に、厚労省は「まず情報収集などを行う」考え―社保審・医療部会
「電子カルテの標準仕様」、国を挙げて制定せよ―社保審・医療部会の永井部会長が強く要請
電子カルテの仕様を標準化し、医療費の適正化を促せ―四病協
「個人単位の被保険者番号」活用した医療等情報の紐づけ、まずNDBや介護DBを対象に―厚労省・医療等情報連結仕組み検討会
医療・介護等データ連結、「医療の質」向上と「個人特定リスク」上昇とのバランス確保を―厚労省・医療等情報連結仕組み検討会
個人単位の被保険者番号を活用した医療等情報を連結、具体的な仕組みの検討スタート―厚労省・医療等情報連結仕組み検討会
医療等のデータ連結において、個人の紐づけは「個人単位の被保険者番号」を基軸に―医療情報連携基盤検討会
医療情報ネットワークの2020年度稼働に向け、2018年夏までに「工程表」作成―医療情報連携基盤検討会
2021年からのオンライン資格確認、カードリーダー等端末は支払基金が一括購入し医療機関へ配付―社保審・医療保険部会
2021年3月からマイナンバーカードに「保険証機能」付与、既存保険証が使えなくなる訳ではない―社保審・医療保険部会
オンライン資格確認や支払基金支部廃止などを盛り込んだ健保法等改正案―医療保険部会
被保険者証に個人単位番号を付記し、2021年からオンラインでの医療保険資格確認を実施―医療保険部会
2020年度中に、医療保険のオンライン資格確認を本格運用開始―社保審・医療保険部会



