個人単位の被保険者番号を活用した医療等情報を連結、具体的な仕組みの検討スタート―厚労省・医療等情報連結仕組み検討会
2019.7.31.(水)
2021年度から「個人単位の被保険者番号を活用して医療等情報を連結し、解析する」仕組みがスタートする。この仕組みについて、どういった医療等情報(データベース)を対象として、どういった安全確保策を求めていくべきか―。
7月31日に「医療等情報の連結推進に向けた被保険者番号活用の仕組みに関する検討会」(以下、仕組み検討会)の初会合が開かれ、こういった議論がスタートしました。
仕組み検討会では「個人単位の被保険者番号を活用したデータ連結」の大枠を議論し、個別具体的に「●●データベースでどのような運用を行うか」という点については、それぞれのデータベースの根拠法を議論する審議会等(例えばNDBでは社会保障審議会・医療保険部会、介護DBでは同・介護保険部会といった具合)で検討します。この個別具体的な運用に係る議論に間に合うよう、仕組み検討会では今秋(2019年秋)までに一定の枠組みを固めることになりそうです。

7月31日に開催された、「第1回 医療等情報の連結推進に向けた被保険者番号活用の仕組みに関する検討会」
目次
散らばった医療等情報、「個人単位の被保険者番号」で紐づける方針を2018年夏に決定
医療や介護、健康診査などに関する情報・データを集積・解析することで「医療の質を向上させる」ことができるのではないかと期待されています。例えば、「若い頃に●●の生活習慣を持ち、健診で■■と判定された人は、近い将来、○○疾病に罹患する可能性が高いが、□□の治療法が有効である。また、こうした人は高齢になると▲▲が原因で要介護状態になる可能性が高いが、その際には△△というケアが状態の維持・改善に有効である」といった知見が確立されれば、より効果的かつ効率的に保健・医療・福祉(介護含む)サービスを提供することが可能になります。
今年(2019年)5月に成立した改正健康保険法では、▼NDB(National Data Base、医療レセプト・特定健康診査のデータを格納)▼介護DB(介護保険総合データベース、介護レセプト・要介護認定のデータを格納)▼DPCデータベース―についての連結・解析規定が法律に明記されるなど、諸情報・データの連結解析を可能とする環境が段階的に整ってきています。
ところで、ある個人(Aさん)のデータはさまざまなデータベースに、また同じデータベース内であっても、「散らばって」格納されています。例えば、Aさんは▼22歳から会社勤めをし(a社、協会けんぽに加入)▼30歳で大企業にヘッドハンティングされ転職(b社、B健康保険組合に加入)▼40歳で独立して自営業を始めた(C国民健康保険に加入)―とします。Aさんの医療保険の被保険者履歴は「協会けんぽ」→「健保組合」→「国民健康保険」と変遷し、それぞれの時代に受けた健康診査や診療データは、「協会けんぽの被保険者番号○○さん」「B健保組合の被保険者番号△△さん」「◆◆国保の被保険者番号□□さん」と異なる属性で保存されており、現在は厳密に突合させることは困難です。これでは、個々の患者について「過去にどういった健診データがあり、その後、どういった疾病にかかり、どういった治療を受けたか」を見ていくことが難しくなります。
そこで、こうした散らばったデータの「紐づけ」(名寄せ)を行うことが必要となり、昨夏(2018年7月)、厚労省の「医療等分野情報連携基盤検討会」(以下、基盤検討会)は「個人単位の被保険者番号を活用して、各種データを紐づけることが現時点では妥当である」との見解をまとめました。医療・介護レセプトをはじめとするさまざまなデータに「個人単位の医療保険の被保険者番号」を付し、公的な全国組織(後に説明する管理・運営主体)が「履歴」を管理し、上述の例であれば、「『協会けんぽの被保険者番号○○さん』と『B健保組合の被保険者番号△△さん』と『◆◆国保の被保険者番号□□さん』とは同一人物です」と証明する、といったイメージです(関連記事はこちらとこちら)。
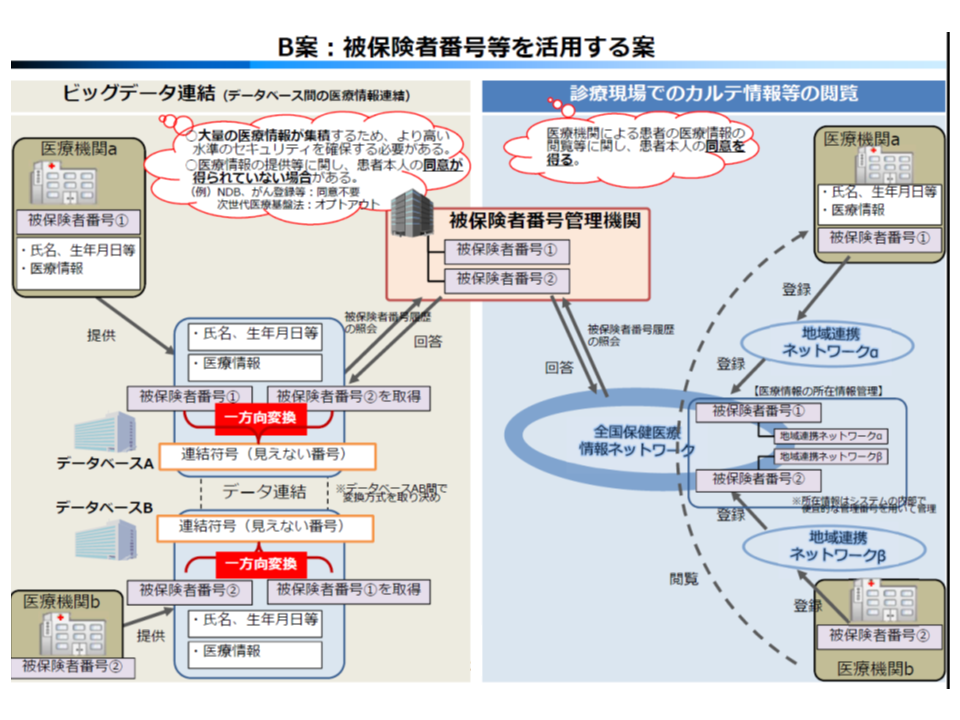
被保険者番号等を活用して個人を紐づける手法(B案)
その後、今年(2018年)6月に閣議決定された「成長戦略フォローアップ」や「経済財政運営と改革の基本方針2019」(いわゆる骨太方針2019)では、「個人単位の被保険者番号を活用した医療等分野の情報を連結する仕組み(セキュリティの確保や費用負担など)を検討し、必要な法的手当を行い、2021年度から運用開始を目指す」旨の方針を固めました(関連記事はこちら)。
厚労省はこうした状況を踏まえ、新たに「仕組み検討会」を設置し、「個人単位の被保険者番号を活用した医療等分野の情報を連結する仕組み」の具体案を検討することとしたものです。
もっとも、冒頭に述べたように、例えば「NDBと介護DBとの連結を個人単位の被保険者番号を活用して行う」という個別具体的な仕組みについては、社会保障審議会の医療保険部会と介護保険部会とで議論する必要があり、「仕組み検討会」では仕組みの大枠を固めるにとどめます(医療保険部会などでの議論に間に合うよう、今秋(2019年秋)までに一定の方針を固める)。
個人単位に被保険者番号を活用した紐づけ、どういった主体が関与するかなどを議論
では、「個人単位の被保険者番号を活用した医療等分野の情報を連結する仕組み」の大枠とはどういったものでしょう。
医療等分野情報の連結・解析は、国や研究機関、民間事業者などさまざま(それぞれのデータベースの根拠法に規定される)な主体が行いますが、どのような研究を行うにあたっても、データベースの中あるいはデータベース間で「データが散らばったまま」では、的確な解析ができません。上述の例で言えば、「『協会けんぽの被保険者番号○○さん』と『B健保組合の被保険者番号△△さん』と『◆◆国保の被保険者番号□□さん』とが同一人物である」と整理されている必要があるのです。
この整理は、医療等分野のデータベース等を管理する【活用主体】が行わなければなりません。医療レセプトのデータベースであれば厚生労働省(保険局)、介護レセプトのデータベースであれば厚労省(老健局)が【活用主体】と位置付けられるイメージです。
【活用主体】は、このデータ整理を行うために、「個人単位の被保険者番号の履歴を管理する」組織(以下、【管理・運営主体】に宛てて、手元の被保険者番号リストを示し「どの番号とどの番号が同一人のものであるのか」という問い合わせ(照会)を行い、【管理・運営主体】が「番号◆◆と番号◇◇は同一人である」と返答することになります。
医療等の公的データベースを管理する主体などが、安全管理等を徹底して関与すべき
仕組み検討会では、【活用主体】と【管理・運営主体】のそれぞれについて、どのような条件が求められるかを検討していくことになります。被保険者番号は個人を特定できる情報となるため、誰でもが「照会」したり、「履歴を管理」できる仕組みでは困るためです。
厚労省の笹子宗一郎政策企画官(政策統括室、情報化担当参事官室、サイバーセキュリティ担当参事官室併任)は、先の基盤検討会の議論では、【活用主体】の範囲について「原則として、被保険者番号履歴の利用目的が『法令等において明確にされている』こと、適切な組織的・物理的・技術的・人的安全管理措置が講じられていること、など一定の基準に該当する者に限定すべき」との考えをまとめていることを紹介しています。
法令等で利用目的が明確にされている医療等情報としては、匿名化(個人特定ができない形でデータ格納)されている▼NDB▼介護DB▼DPCデータベース―のほか、顕名(個人特定ができる形でデータ格納)の▼全国がん登録データベース▼指定難病患者データベース▼小児慢性特定疾患児童等データベース―があります。さらに、次世代医療基盤法では、セキュリティ確保等の基準を満たした事業者を「認定」し、医療機関等から患者情報を収集して特定加工等し、その匿名加工情報を研究機関や製薬企業に提供する仕組みを整備しています。
こうした諸データベースの管理者が、現時点で【活用主体】の第1候補になると考えられます。今後、仕組み検討会で「【活用主体】となる条件」を詰め、その後、これら諸データベースの管理者が条件にマッチしているかなどを個別に検討し、さらに「法的な手当て」を行っていくことになります。
例えば、「指定難病患者データベース」と「NDB」とが条件を満たしていると判断された暁には、「NDBと指定難病患者データベースとの連結解析」に関する規定を法令に記載し(そのためには医療保険部会と、難病対策委員会等とで、法改正等に関する議論を行う必要がある)、制度的枠組みが整った後、具体的な運用として「指定難病患者データベースの基礎となる、患者の臨床調査個人票(臨個票)に医療保険の個人単位被保険者番号を記載してもらい、その情報もデータベースに格納する」という運用フローを固めていくことになります。
なお、前述のように改正健康保険法等では、▼NDB▼介護DB▼DPCデータベース―を連結解析することを可能としましたが、今般の「個人単位の被保険者番号」を活用して連結を行うかどうかは定まっていません。したがって、例えば具体的な連結解析手法を検討する中で、仮に「介護レセプト等に、医療保険の個人単位被保険者番号を記載することは困難である」との結論が導かれた場合には、介護DBとNDB等との連結は他の手法(▼カナ氏名▼生年月日▼性別―の3情報で紐づけする手法など)が模索され、今般の「個人単位の被保険者番号を活用した連結」の枠組みには含まれないことになります。
【活用主体】の条件をどう設定し、どういった組織が【活用主体】になるのか、などは今後の議論を待つ必要があります。
なお、この点に関連して、データベースのデータが匿名加工されているか否か、も重要な視点の一つとなります。例えばNDBでは、データ格納の際に匿名化が施され、研究者等へのデータ提供時にも再度の匿名化が行われます。このため、NDBからデータ提供を受けた研究者等が「そのデータが、特定の誰のものであるのか」を知ることはできません。
しかし、指定難病患者データベースや全国がん登録データベースでは、個人を特定できる形でデータが格納されていることから、単純に「NDBとの連結」を行えば、「NDBのデータも特定の誰のものかが明らかになってしまう」のです。こうしたデータベースの特性なども踏まえながら、【活用主体】の条件(例えば、求められるセキュリティ対策の程度など)を探っていくことになります。
個人単位の被保険者番号の履歴管理は、全国的かつ公的な組織が行うことが必要
また、個人単位の被保険者番号の履歴を管理する【管理・運営主体】には、極めて機微性の高い情報を取り扱うことから、▼全国一元的な対応が可能である▼公的な性格を有する▼被保険者番号の管理と関連する▼適切な個人情報保護の措置を講じることができる―などの最低条件が厚労省から示されています。
例えば、社会保険診療報酬支払基金や国民健康保険中央会(各都道府県の国民健康保険団体連合会の中央組織)などが思い浮かびますが、今後の仕組み検討会論議を待つ必要があります。
医療等データベースの管理者には、どのような「安全管理対策」を求めるべきか
ところで、【活用主体】からの「どの番号とどの番号が同一人のものであるのか」という問い合わせ(照会)に対して、【管理・運営主体】がどのような回答を行うのかも重要な論点となります。これは、【活用主体】から第三者にどういった形でデータ提供するのか、とも大きく関連してきます。
例えば、複数のデータベースのデータを連結解析する場合には、「NDBに格納されている番号●●と番号〇〇は同一人である」との回答では不十分で、ある個人について「XXX」などの疑似番号を付番し、「NDBに格納されている番号●●と番号〇〇はXXXと同一人である」「介護DBに格納されている番号◆◆と番号◇◇はXXXと同一人である」といったことが明確にされていることが必要でしょう。
この点、前者のように「XXXとの紐づけ」が不要であれば、セキュリティ確保にかけるコスト等は小さく済みますが、後者のように「XXXとの紐づけ」を行った回答の場合には、個人特定の可能性が飛躍的に高くなるため、【活用主体】や【管理・運用主体】には極めて堅牢なセキュリティ対策等が求められることになります。
山本隆一構成員(医療情報システム開発センター理事長)は、このような「求められる回答内容を想定した上での検討が重要である」と強調しています。
個人単位の被保険者番号を活用した紐づけと、被保険者番号告知要求制限との関係は
このほか仕組み検討会では、「被保険者番号の告知要求制限等との関係」についても整理を行います。被保険者番号が個人単位となり、「個人を特定できる重要な情報」となることから、改正健康保険法等では、例えば、「国や保険者、医療機関は、健康保険事業等の事務に必要な場合を除き、被保険者番号の告知を求めてはならない」、「それ以外の者は、健康保険事業等の事務に特に必要な場合を除き、被保険者番号の告知を求めてはならない」などと定めています【告知要求制限】。
今般の「個人単位の被保険者番号を活用した医療等情報の連結」が円滑に進むよう、仕組み検討会で「今般の仕組みと、告知要求制限との関係」を整理するものです。
個人単位の被保険者番号を活用した厳密な紐づけのメリット等も改め明確に
こうした点について今後、まず秋(2019年秋)に向けて集中的な検討を行っていきます。7月31日の仕組み検討会では、初会合ということもあり、構成員から「新たな仕組みが導入されるまでのデータ」「具体的な活用・メリット」に関する意見も多数だされました。
「個人単位の被保険者番号履歴による紐づけ」が導入された以降のレセプト等については、新たな仕組み(個人単位の被保険者番号履歴)で「厳密な紐づけ」が可能となりますが、それ以前(今現在もそうである)には、「個人単位の被保険者番号」すら導入されていないので、別の手法(生年月日や氏名、性別など)でデータの紐づけを行うよりありません。紐づけの精度はやや低くなると見込まれており、その分、「過去のデータについては価値が低い」と判断される可能性もあります。
この点、昨年(2018年)にNDB・介護DB連結等について議論した「医療・介護データ等の解析基盤に関する有識者会議」では、「個人単位の被保険者番号履歴による紐づけ」も睨んだ上で、▼カナ氏名▼性別▼生年月日―の3情報を活用してデータの紐づけを行うことも提案していました(関連記事はこちらとこちら)。石川広巳構成員(日本医師会常任理事)は「個人単位の被保険者番号履歴による紐づけの導入を待たずに、3情報を活用した紐づけ手法も検討すべき」と提案しています。
また、このように「過去(個人単位の被保険者番号導入前)のデータについて厳密な紐づけができない」となれば、連結・解析の幅は現時点ではそれほど広くないのではないか(少なくとも、厳密な紐づけが可能なデータは現時点では格納されていない)との疑問も生じます。このため複数の構成員から「具体的なデータ活用のイメージ」などに基づき共通認識を構築すべきとの指摘も出ています。
今後、厚労省から「より具体的な活用イメージ」等が示される見込みです。
【関連記事】
医療等のデータ連結において、個人の紐づけは「個人単位の被保険者番号」を基軸に―医療情報連携基盤検討会
医療情報ネットワークの2020年度稼働に向け、2018年夏までに「工程表」作成―医療情報連携基盤検討会
2021年3月からマイナンバーカードに「保険証機能」付与、既存保険証が使えなくなる訳ではない―社保審・医療保険部会
オンライン資格確認や支払基金支部廃止などを盛り込んだ健保法等改正案―医療保険部会
被保険者証に個人単位番号を付記し、2021年からオンラインでの医療保険資格確認を実施―医療保険部会
国民健康保険、より高所得者な人に負担増を求めるべきか―医療保険部会
超高額薬剤等の保険収載、薬価制度だけでなく税制等も含め幅広い対応を―社保審・医療保険部会
NDB・介護DBを連結し利活用を拡大する方針を了承、2019年の法改正目指す―社保審・医療保険部会(2)
健康寿命延伸に向け、「高齢者の保健事業」と「介護予防」を一体的に実施・推進―社保審・医療保険部会(1)
2020年度中に、医療保険のオンライン資格確認を本格運用開始―社保審・医療保険部会
地域別診療報酬には慎重論、後期高齢者の自己負担2割への引き上げも検討—医療保険部会
「健康寿命の増加>平均寿命の増加」目指し、健康・医療・介護データの利活用等を推進―未来投資会議
骨太方針2019を閣議決定、給付と負担の見直し論議を先送りするなど「形骸化」著しい
追加的な補助金、診療報酬の加算・減算により病床機能の再編や病床削減を進めよ―経済財政諮問会議で有識者議員
入院日数の短縮、病床ダウンサイジングを支援し、医療費の地域差縮小を―経済財政諮問会議で有識者議員
病床過剰地域で「ダウンサイジング」が進むよう、効果的な方策を検討せよ―経済財政諮問会議
少額外来での受診時定額負担、民間医療機関への機能転換命令権など改めて提唱―財政審
NDB・介護DBの連結方針固まる、「公益目的研究」に限定の上、将来は民間にもデータ提供―厚労省・医療介護データ有識者会議
NDB・介護DBの連結運用に向け、審査の効率化、利用者支援充実などの方向固まる―厚労省・医療介護データ有識者会議
NDB・介護DBの連結、セキュリティ確保や高速化なども重要課題―厚労省・医療介護データ有識者会議
NDB・介護DBからデータ提供、セキュリティ確保した上でより効率的に―厚労省・医療介護データ有識者会議
NDB・介護DBの利活用を促進、両者の連結解析も可能とする枠組みを―厚労省・医療介護データ有識者会議
NDB・介護DB連結、利活用促進のためデータベース改善やサポート充実等を検討—厚労省・医療介護データ有識者会議




