急性期病棟は「7対1」、高度急性期病棟では「5対1」の看護配置を基本とせよ―日看協
2021.4.28.(水)
新型コロナウイルス感染症対応をはじめ、質の高い医療・看護実現のために、急性期病棟は「7対1」、高度急性期病棟では「5対1」の看護配置を基本とせよ―。
また2022年度の次期診療報酬改定では、「ICUにおける1.5対1看護の評価」「入院基本料における月夜勤72時間以下要件の維持」などを検討せよ―。
日本看護協会は4月26日、厚生労働省労働保険局の濵谷浩樹局長に宛ててこうした内容を盛り込んだ、2022年度診療報酬改定などに向けた要望書を提出しました(日看協のサイトはこちら)。
目次
急性期病棟は「7対1」、高度急性期病棟では「5対1」の看護配置を基本とせよ
まず日看協では「急性期病棟における看護配置の強化」を訴えました。我が国では、ベッド当たりの看護配置がOECD加盟35か国中「30位」と低い水準にあることを指摘し、「急性期病棟では7対1看護以上を基本とし、さらに高度な急性期医療を提供する病棟では『5対1看護』の加算を設けるべき」と提案しました。
新型コロナウイルス感染症の第4波到来に伴って「重症患者」数も増加しています。重症患者では、ECMO(体外式膜型人工肺)などによる呼吸管理が必要となり、極めて手厚い人員配置が求められます。例えば東京医科歯科大学病院では「1対2看護」(通常のICUでは2対1看護であることから、4倍の人員配置を行っている)という手厚い体制を敷いて重症患者に対応しており、こうした点も踏まえて「急性期病棟における看護配置の強化が必要である」と説いているものと考えられます。
看護配置の強化には「診療報酬上の評価」が必要となることはもちろんですが、看護師の数には限りがあるため「病院の再編・統合」「ベッド数の削減」がその前提として必要不可欠となることに留意が必要です。日看協の指摘どおり、我が国の「ベッド当たりの看護師数」は諸外国に比べて少ない水準にありますが、その背景には「我が国では人口当たりのベッド数が諸外国より多く、看護職員をはじめとする医療従事者が広く薄く配置されてしまっている」ことがあるのです。この「広く薄い人員配置」が、新型コロナウイルス感染症などの緊急時対応を困難にし、また「働き方改革を阻害する」という課題になって浮上してきています。こうした点を放置して診療報酬の基準等を厳しくしたとしても実効性が上がらない点に留意が必要です。
2022年度の診療報酬改定、看護配置の強化、質の高い訪問看護の推進など目指せ
また2022年度の次期診療報酬改定に向けて、日看協は次のような具体的な要望も行っています。
(1)効果的・効率的な看護提供体制の構築およびタスク・シフト/シェアの推進
(2)安心して働き続けられる環境づくり
(3)入院医療から在宅医療へのシフト、切れ目ない看護の推進
(4)質の高い在宅医療・訪問看護の確保
(5)新型コロナウイルス感染症対応も含めた感染防止対策の強化
(6)多職種チームによる早期リハビリテーションの推進強化
(7)周産期医療の充実
(8)循環器病患者への監護の充実
要望内容は多岐にわたるため、ポイントを絞って眺めてみましょう。
まず(1)では、例えば次のような具体的な要望を行っています。
▽【特定集中治療室管理料】における「1.5対1」看護配置加算の創設(すでに6割以上のICUで1.5対1以上の看護配置が行われており、死亡率低下に貢献している)
▽【急性期一般入院料2】における「8対1」看護配置加算の創設
▽【看護職員夜間配置加算】における「10対1」看護配置区分の新設(夜間の医療安全確保に効果的である)
▽【夜間休日救急搬送医学管理料】の【救急搬送看護体制加算1】(夜間・休日等の救急搬送患者受け入れ実績の高い地域医療支援病院などを評価する)について、「救急看護認定看護師等の専門性の高い看護師」を一段高く評価する
▽【療養病棟入院基本料】における「15対1」看護配置加算の新設
▽【特定集中治療室管理料】や【救命救急入院料】などにおける「看護補助者配置」加算の創設(現在は看護職員がリネン交換、物品搬送などを行っており、看護補助者へのタスク・シフトが求められる)
また(2)では、▼入院基本料の施設基準における「看護職員の月平均夜勤時間72時間以下」要件の堅持▼【夜間看護体制加算】等の施設基準において、「11時間の勤務間インターバル確保」を必須選択項目に位置づける―ことを求めています。
前者の「72時間」要件については、病院経営者サイドからは「遵守が非常に厳しい。緩和してほしい」との声が従前より出ていることを受けたものと言えます。
一方(3)では、「医師の診察と合わせて行われていた看護職員による療養指導について、医師の診察がオンライン診療となった場合にも、必要な療養指導が可能となるよう、【在宅療養指導料】、【がん患者指導管理料】の「ロ 医師または看護師が心理的不安を軽減するための面接を行った場合」、【外来排尿自立指導料】などについてオンラインでの実施に対する評価を施設してほしい」などの要望を行いました。
また(4)では、▼【在宅患者訪問看護・指導料3】および【訪問看護基本療養費(I)(II)】の「ハ」の対象に「認知症」を追加する▼機能強化型訪問看護ステーションにおいて「急性増悪等により特別指示書が交付された利用者の受け入れ」についての評価を行う▼【特別管理加算】に「認知症への対応が必要な場合」のさらなる加算を設ける▼【訪問看護情報提供療養費3】について、「必要に応じ訪問看護ステーションから入院医療機関等へ直接情報提供した場合」にも算定可能とする―ことなどを求めました。
このほか、(5)では「200床以上の【感染防止対策加算1】取得医療機関で、『感染管理認定看護師を2名専従配置し、感染防止対策加算2以外の医療機関も含む複数機関と連携している場合』の評価を創設することを、(6)では【早期離床・リハビリテーション加算】の算定対象病棟拡大を、(7)では【ハイリスク妊産婦連携指導料】における「妊娠糖尿病」への対応評価を新設することを、(8)では「心不全患者に対する慢性心不全看護認定看護師による療養指導」に関する評価を新設することを要望しました。
個別具体的な論点に関する要望内容であり、中央社会保険医療協議会で議論の俎上に上がるのは秋以降となるでしょう。
2023年1月請求分から、訪問看護ステーションでも「電子請求」を原則化
あわせて日看協では、訪問看護のICT化(オンライン請求、オンライン資格確認の実施など)を予定通り行うことも求めています。
Gem Medでお伝えしているとおり「医療保険制度におけるオンライン資格確認等システム」の本格稼働に向けた準備が進められています(ただし当初「3月本格稼働」から「10月までに本格稼働」に変更された)。受診患者が「公的医療保険制度に加入しているのか」を医療機関等の窓口で適切に確認できる体制を整備するものです。
もちろん電子請求等を実現するには「訪問看護ステーションサイドの準備」が必要となるため、日看協では「ICT化に向けた支援」もセットで求めています。
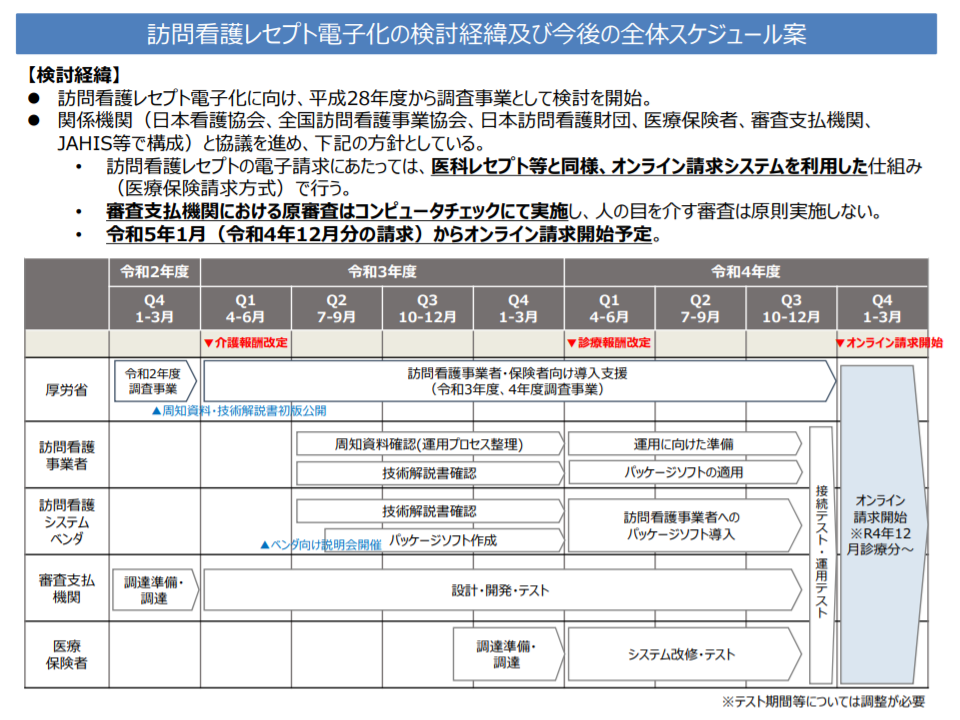
医療保険の訪問看護レセを2023年1月請求分からオンライン請求に(医療保険部会2 210212)
【関連記事】
2020年度の新卒看護師の給与、高卒+3年課程で26万2277円、大卒で27万292円―日看協
「3交代制・月8回以内の夜勤」「11時間以上の勤務間インターバル」などの看護職夜勤の指針設けよ―日看協
訪問看護体制の強化、看護師の夜勤負担軽減、ナース・プラクティショナー制度創設など検討せよ―日看協
2019年度に看護職の離職率が上昇、夜勤形態等の見直しがキーポイントの1つ—日看協
オンライン資格確認等システムの円滑導入に向け、システムベンダー等は「納得感のある適切な見積もり」提示を―社保審・医療保険部会
オンライン資格確認等システムの本格運用延期、10月までプレ運用続けデータ精度向上等に努める―社保審・医療保険部会(1)





