オンライン資格確認等システムの本格運用延期、10月までプレ運用続けデータ精度向上等に努める―社保審・医療保険部会(1)
2021.3.26.(金)
3月下旬に「本格運用」予定であったオンライン資格確認等システムであるが、「医療機関等の準備遅れ」「保険者におけるデータ精度の問題」などがあり、本格運用は延期する―。
今後、データ精度の向上などに努め、遅くとも「10月」(自身の薬剤情報を閲覧できる仕組みを稼働する予定)には本格運用を開始する―。
3月26日に開催された社会保障審議会・医療保険部会で、こういった点が厚生労働省保険局医療介護連携政策課の山下護課長から報告されました。
医療機関等側では「アカウ1 ント取得、カードリーダーの申し込み、PC準備、システム改修」などの準備を進めていくことが求められ、準備の整った施設等から、順次「プレ運用」に参加していくことになります。「設備投資が無駄になる」ようなことは決してないと山下医療介護連携政策課長は強調しています。

3月26日に開催された「第142回 社会保障審議会 医療保険部会」
データ精度を向上させ、「遅くとも10月まで」には本格運用を開始
公的医療保険制度(健康保険制度)は、加入者(被保険者)が保険料を納めてそれをプールし、病気やケガなどの保険事故に遭遇した際に手厚い給付(年齢や所得に応じて医療費の7-9割を給付、さらに高額療養費制度などによる手厚い給付も行われる)が行われる仕組みです。
医療保険に加入していない人にはこうした給付が行われません(全額自己負担となる)から、医療機関等の窓口で「患者がどの医療保険に加入しているのか」を被保険者証(保険証)で確認します(資格確認)。しかし、「A社に勤務していたサラリーマンが、退職後にも在職中の被保険者証(保険証)を返還せずに使用して診療を受ける」という事例が少なからず生じています(1か月当たり30万―40万件)。現状では、正確な資格確認は「医療機関がレセプト請求を行い、審査支払機関(社会保険診療報酬支払基金・国民健康保険団体連合会)で審査をする時点」でなされるため、こうした事態が生じてしまうのです。この場合、多くは「その医療保険に加入する他者が分担して負担する」こととなっています(無関係者な者の医療費負担を押し付けられている格好)。
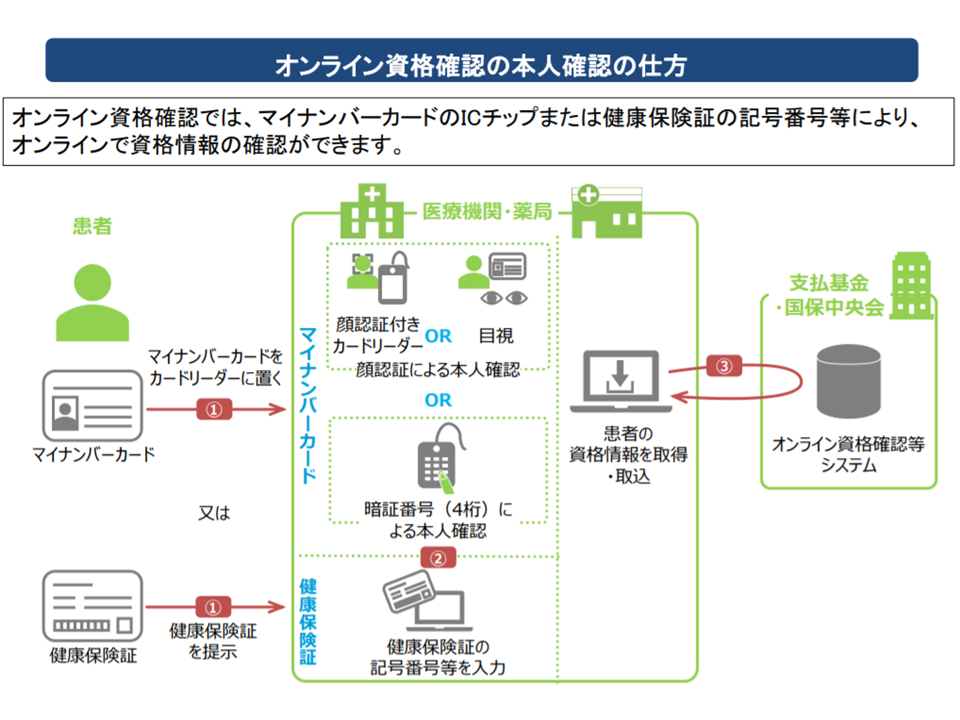
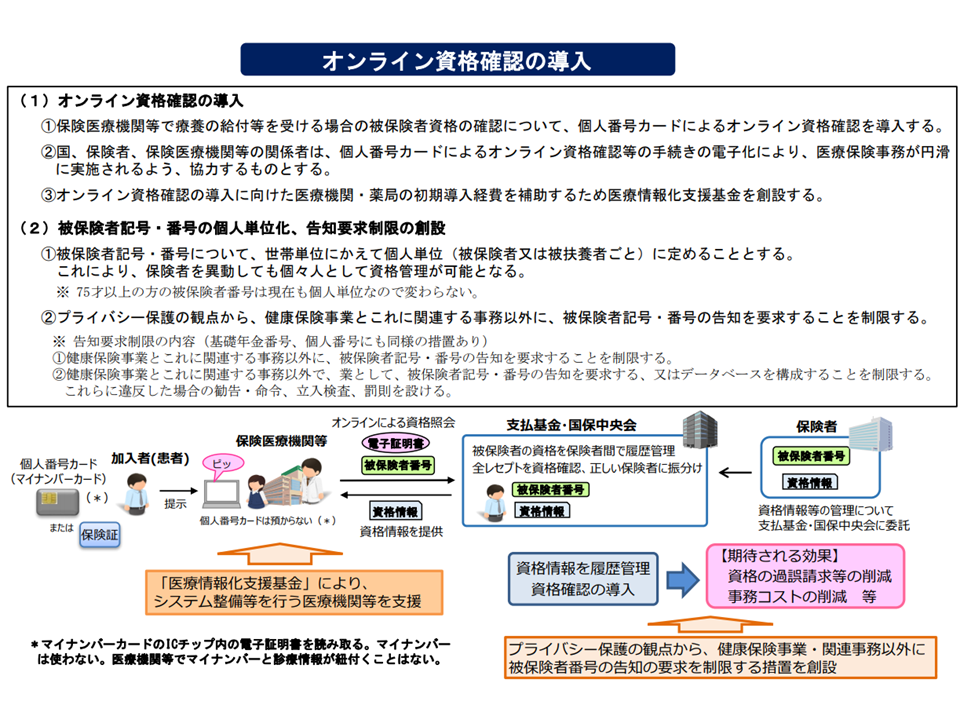
そこで、医療機関等を受診した時点で、窓口で迅速・簡易かつ正確に「当該患者が医療保険に適切に加入しているか」を確認できる【オンライン資格確認等システム】が導入されるのです。資格確認は例えば次のような流れで行われます。
▼患者が、健康保険被保険者証機能を持つ「マイナンバーカード」を医療機関等窓口のカードリーダーにかざす
↓
▼医療機関等のパソコン端末から、オンラインで社会保険診療報酬支払基金(支払基金)・国民健康保険中央会(国保中央会)のデータに「当該患者がどの医療保険(健康保険組合や国民健康保険など)に加入しているのか」を照会し、回答を得る
オンライン資格確認における本人確認の仕組み(医療保険部会4 191225)
オンライン資格確認システムの概要(健康・医療・介護情報利活用検討会1 200518)
政府、医療機関等、保険者のそれぞれが「2021年3月下旬からのオンライン資格確認等システム本格導入」を目指して取り組みを進め、オンライン資格確認の、いわば「入口」となるカードリーダーの申し込み状況は全体で44.9%(2021年3月21日時点)にまで高まりました(病院:60.4%、医科クリニック:34.6%、歯科クリニック:37.9%、薬局:66.5%)。1か月前の2月21日時点では32.8%(病院:42.6%、医科クリニック:24.6%、歯科クリニック:27.0%、薬局:50.5%)でしたので、非常に多くの医療機関等がオンライン資格確認等システムに協力していることが分かります。
また3月4日から54医療機関等で「プレ運用」が開始されています。
そうした中で、▼医療機関等の準備が当初予定通りに進んでいない▼システムの根幹となるデータの精度に問題がある―という課題が明らかになりました。
前者は、これまでにもGem Medでお伝えしている「システムベンダ側の見積もりが不明瞭なために、医療機関等のシステム改修が進まない」という問題のほか、▼世界的な半導体不足によるパソコン調達の遅れ▼カードリーダーの生産遅れ―なども関係しています。この点、「厚労省がシステムベンダと直接調整して見積もりの適正化に努める」「カードリーダー生産体制の増強」(2021年6月には10万台が生産可能な見込み)などにより徐々に課題は解決してきています。
後者では、「保険者(健康保険組合や協会けんぽ、市町村国保など)のデータに一部不備がある」ことが明らかになってきています。オンライン資格確認等システムでは、マイナンバーを「鍵」として、医療機関等のデータ(レセプトコンピュータや電子カルテのデータ)と保険者のデータ(被保険者情報)等を突合させます。
例えば、Aさんのマイナンバー「XX」を鍵として、Aさんの被保険者情報「αα」とAさんの診察券番号「aa」について「両者が同一人物のものである」ことを確認する、といったイメージです。
しかし、保険者がAさんのマイナンバー「XX」について、誤って他者(Bさん)のマイナンバー「YY」として登録してしまっているケースがありました。この場合、マイナンバーを「鍵」としてAさんの被保険者情報を呼び出すと「BさんのYY」が現れるので、「Aさんではない」(当然、診察券番号「aa」とも別人物である)と判断されてしまいます。これでは、マイナンバーカードを用いて資格確認等を行うことができません。
厚労省の調べでは、2月時点で、こうした「登録情報の誤り」が3万件程度あったことが分かっています(クリーニングが行われ、現在はほぼ解消)。
このほかにも、「被保険者証の情報が登録されていない」(保険証発⾏前に資格を失うなど)ケースが約6万3000件、「被保険者番号が正確ではない」(「-」記号が正確に入力されていないなど)ケースが3000件あることが分かっており、ほかにも「未知のデータ精度の問題」が存在する可能性があります。
これらの「データ上の問題」を完全に解消することは極めて困難ですが、厚労省では「一度立ち止まり、データの精度を向上させる取り組みを実施する必要がある」と判断。また、転職などで「日々、被保険者の情報は変動する」ため、データ精度の向上は継続した課題であることも再確認されています。
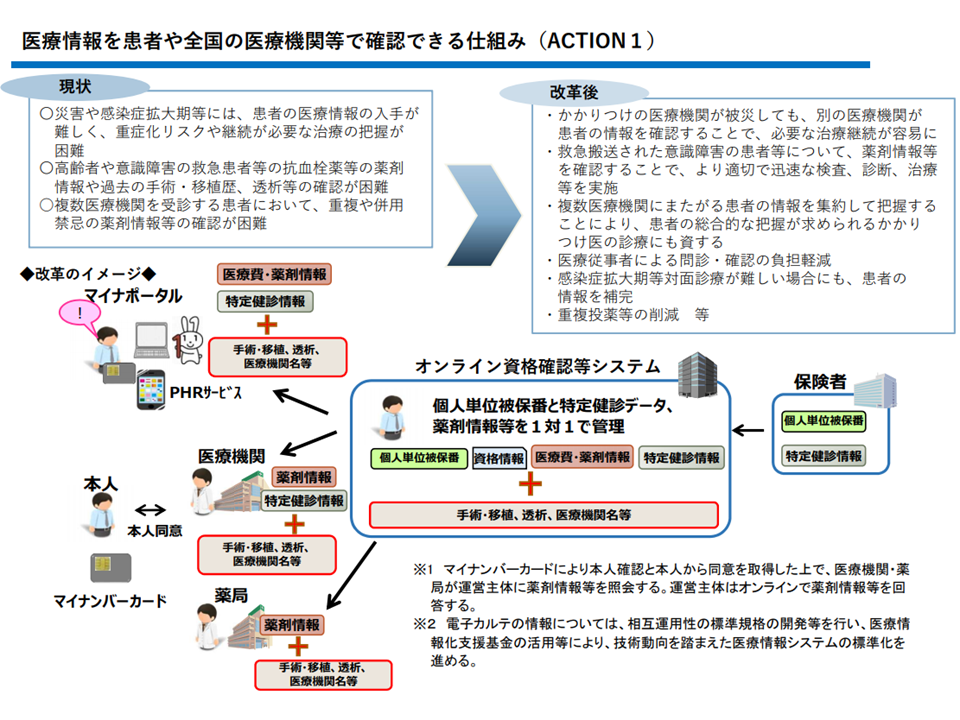
データ精度の向上に向けては、例えば▼上記のような「誤って他者のマイナンバーを登録しよう」とする場合に、「アラート」が出るようなシステム対応を行う▼被保険者資格情報を再度クリーニングする―などの取り組みが行われます。オンライン資格確認等システムは、「患者の過去の治療歴や薬剤歴などを確認できる」データヘルス改革の基盤ともなるため、「データ精度の向上」は極めて重要な課題と言えます。
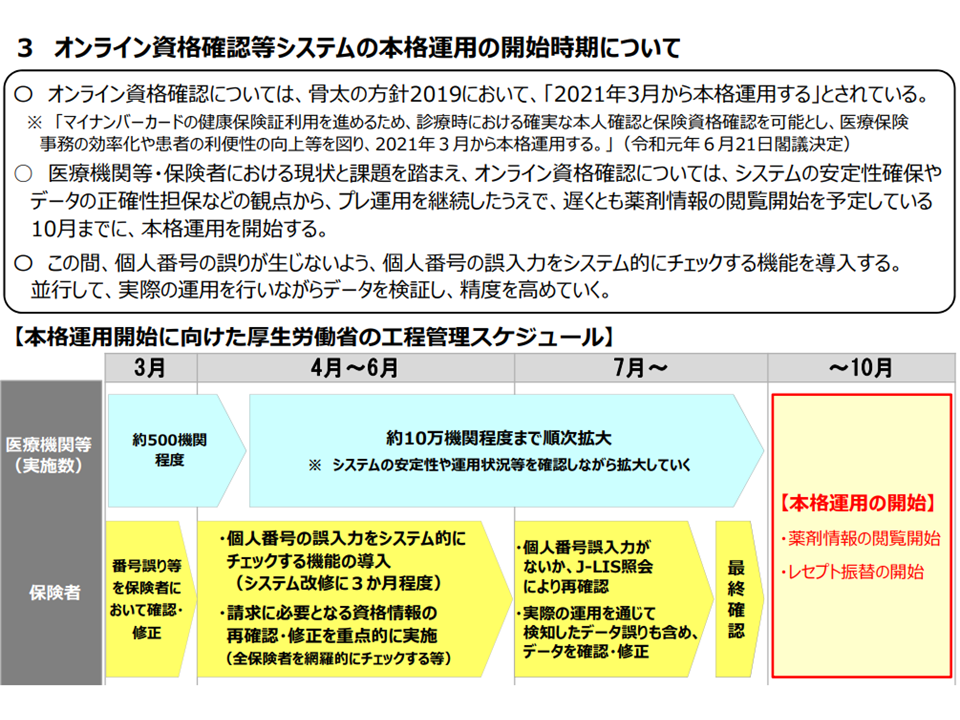
ただし、こうした「データ精度向上」には一定の時間がかかることから、厚労省は、当初「3月下旬」としていた本格運用についても延期を行うことを決定しました。ただし、この10月(2021年10月)からはデータヘルス改革のうち「薬剤歴を確認できる」仕組みがスタートするため、「遅くとも10月までには本格運用を開始する」考えも示しています。この場合、「マイナンバーカードのみでは正しく資格確認ができない」ケースが稀に発生するため、患者側は「マイナンバーカード」だけでなく、「被保険者証」(保険証)も持参して、医療機関等を受診する必要があります。
被保険者データ等の精度向上を進め、オンライン資格確認等システムの本格運用は「遅くとも10月まで」に実施する(医療保険部会(1) 210326)
EHRの仕組み(データヘルス改革推進本部2 200730)
医療機関等ではオンライン資格確認等システムの準備(アカウント取得、カードリーダーの申し込み、オンライン資格確認等用のパソコン準備、システム改修など)を進めていく必要があります。山下医療介護連携政策課長は「準備の整った医療機関等から『プレ運用』へ順次、参加してもらう」考えを示しています(毎週、月曜日に新たなプレ運用参加が認められる見込み)。
6月にはカードリーダーが10万台整備される予定であり、プレ運用も「最大10万医療機関等が参加する」ことが期待されます。
もちろん、プレ運用に参加する医療機関等が増えれば、それだけ「現在、明らかになっていない問題」が顕在化する可能性が高くなります。プレ運用期間中に「現在、明らかになっていない問題」を顕在化させ、対策をとることで、より安全かつ正確なオンライン資格確認等システムが構築できると考えられます。
2021年3月までにカードリーダーを申し込めば、標準的システム改修費は全額補助
なお、この3月末(2021年3月末)までにカードリーダーの申し込みを行った医療機関等に対しては、標準的なシステム改修等の費用について「全額、国費での補助」が行われます。
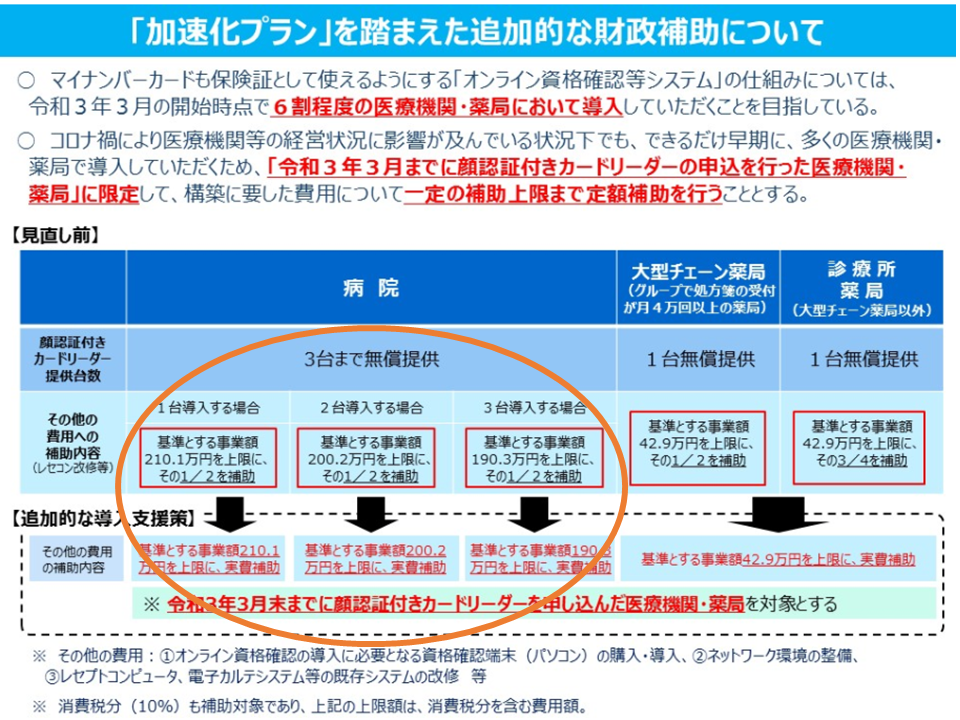
オンライン資格確認等システムを導入する病院には、システム改修等の標準的費用の全額が、190-210万円程度を上限に補助される
しかし、4月1日以降の申し込みとなった場合には、補助率が下がります(病院・薬局では標準的なシステム改修等費用の50%、診療所では同じく75%が補助され、残りの50%・25%は医療機関の自己負担となる)。
上述のとおり、オンライン資格確認等システムは「データヘルス改革」の基盤ともなるため、医療の質向上に向けてその整備は「必須のもの」と考えるべきでしょう。3月末までに、急ぎカードリーダーの申し込みを済ませることが重要です。
なお、カードリーダーには「4機種」がありますが、「機種指定をせずに申し込む」ことも可能な旨を山下医療介護連携政策課長は付言しています。
【関連記事】
オンライン資格確認等システム、「3月下旬の本格稼働」スケジュールに変更なし―社保審・医療保険部会(2)
オンライン資格確認等システム、まず「国の補助の範囲内」で導入を進めてはどうか―日病・相澤会長
オンライン資格確認等、ベンダーからの「補助額を超える高額見積もり」がハードルに―四病協
オンライン資格確認等システムの円滑導入に向け、システムベンダー等は「納得感のある適切な見積もり」提示を―社保審・医療保険部会
患者データの全国医療機関・薬局での共有、機微性の高さ踏まえた慎重な制度設計・運用を—社保審・医療保険部会
全体で見れば、5月→6月→7月→8月と患者数・医療費は順調に回復―社保審・医療保険部会
紹介状なし患者の特別負担拡大、一定所得以上の後期高齢者の2割負担論議を確認―社保審・医療保険部会
紹介状なし外来受診患者の特別負担、対象病院の拡大・金額引き上げ等を了承―社保審・医療保険部会
後期高齢者の窓口負担2割化、現役世代の「負担増抑制効果」の視点で見ると、最大でもわずか2%強にとどまる―社保審・医療保険部会(2)
紹介状なし患者の特別負担拡大、「初・再診料相当額の保険給付からの控除」には医療提供サイドが反対―社保審・医療保険部会(1)
後期高齢者の窓口負担2割導入、「現在の自己負担が4500円-1万3500円の人」では緩和措置も―社保審・医療保険部会(2)
紹介状なし患者の初診料等相当を保険給付から控除、初診時の特別負担は7000円程度に増額へ―社保審・医療保険部会(1)
紹介状なし大病院受診患者への「定額負担」、後期高齢者の窓口負担などの議論続く―社保審・医療保険部会(2)
休日補正を行うと、コロナ禍でも5月→6月→7月と患者数・医療費は増加―社保審・医療保険部会(1)
広範囲の健診データを医療保険者に集約し、効果的な予防・健康づくりを可能とする法的枠組みを整備—社保審・医療保険部会
マイナンバーカードの保険証利用で、患者サイドにもメリット—社保審・医療保険部会(3)
不妊治療、安全性・有効性を確認し「できるだけ早期」に保険適用—社保審・医療保険部会(2)
新型コロナの影響で未就学児の医療機関受診が激減、受診日数はほぼ半減—社保審・医療保険部会(1)
オンライン資格確認で使用可能なカードリーダー、医療機関等が3機種から選択—社保審・医療保険部会
2021年からのオンライン資格確認等システム、支払基金サイトへ登録し情報収集を—社保審・医療保険部会
2021年からのオンライン資格確認、カードリーダー等端末は支払基金が一括購入し医療機関へ配付―社保審・医療保険部会
2021年3月からマイナンバーカードに「保険証機能」付与、既存保険証が使えなくなる訳ではない―社保審・医療保険部会
オンライン資格確認や支払基金支部廃止などを盛り込んだ健保法等改正案―医療保険部会
被保険者証に個人単位番号を付記し、2021年からオンラインでの医療保険資格確認を実施―医療保険部会
2020年度中に、医療保険のオンライン資格確認を本格運用開始―社保審・医療保険部会
医療機関等で患者の薬剤・診療情報を確認できる仕組み、電子カルテ標準化に向けた方針を固める―健康・医療・介護情報利活用検討会
電子カルテの標準化、全国の医療機関で患者情報を確認可能とする仕組みの議論続く―健康・医療・介護情報利活用検討会
「健康・医療・介護情報共有方針」固まる、全国の医療機関等で薬剤・手術等の情報共有可能に―健康・医療・介護情報利活用検討会
「レセ情報とレセ以外情報」をセットで格納・共有し、効果的かつ効率的な医療提供の実現を―健康・医療・介護情報利活用検討会
全国の医療機関間で、患者の「薬剤情報」「手術情報」など共有できれば、救急はじめ診療現場で極めて有用―医療等情報利活用ワーキング
電子カルテ標準化や国民への健康情報提供(PHR)など一体的に議論し、夏までに工程表まとめる―健康・医療・介護情報利活用検討会
電子カルテの標準化、まず「電子カルテの将来像」固め、それを医療情報化支援基金の補助要件に落とし込む―医療情報連携基盤検討会
2019年度予算案を閣議決定、医師働き方改革・地域医療構想・電子カルテ標準化などの経費を計上
異なるベンダー間の電子カルテデータ連結システムなどの導入経費を補助―厚労省・財務省





