2019年度国民医療費は44兆3895億円、都道府県別1人当たり医療費は依然として高知県が最高―厚労省
2021.11.10.(水)
2019年度の国民医療費は、前年度に比べて9946億円・2.3%増加し44兆3895億円となった―。
近年、「高齢者における医療費の適正化」が進められ、その効果も出ていたが、2019年度には消失している―。
都道府県別に1人当たり医療費を見ると、依然として高知県が最高で、最低の千葉県に比べて1.5倍となっている。ベッド数の適正化などを柱とする対策を早急に講じる必要性が高い―。
厚生労働省が11月9日に公表した2019年度の「国民医療費の概況」からこうした状況が明らかになりました(厚労省のサイトはこちら)(前年度(2018年度)国民医療費の記事はこちら)。
新型コロナウイルス感染症が猛威を振るう前の状況であり、「診療報酬の影響などがない通常年度の姿」(ただし年度後半に消費税率引き上げに伴う改定が行われている、以下同)と言えるかもしれません。
目次
2019年度の国民医療費は前年度比2.3%増で、いわゆる「通常水準」に収まる
国民医療費は「1年度内に保険診療の対象となり得る傷病の治療に要した費用」を推計したものです。保険診療の対象とならない▼評価療養(先進医療における保険外の先進医療技術など)▼選定療養(差額ベッドなど)▼生殖補助医療(不妊治療など)▼正常な妊娠・分娩に要する費用▼健康診断・予防接種―などの費用は含まれていません。
2019年度の国民医療費は44兆3895億円で、前年度に比べて9946億円・2.3%の増加となりました。2019年度には診療報酬改定がなく、通常どおりの「2―3%の増加」水準となっています。
人口1人当たりの国民医療費(国民医療費÷我が国の人口)は35万1800円で、前年度に比べて8600円・2.5%増加しました。こちらも「診療報酬改定のない年度における通常の伸び幅」となっています。
また、GDP(国内総生産)に対する国民医療費の比率は7.93%で前年度に比べて0.02ポイント上昇、NI(国民所得)に対する比率は11.06%で同じく0.33ポイントの上昇となりました。
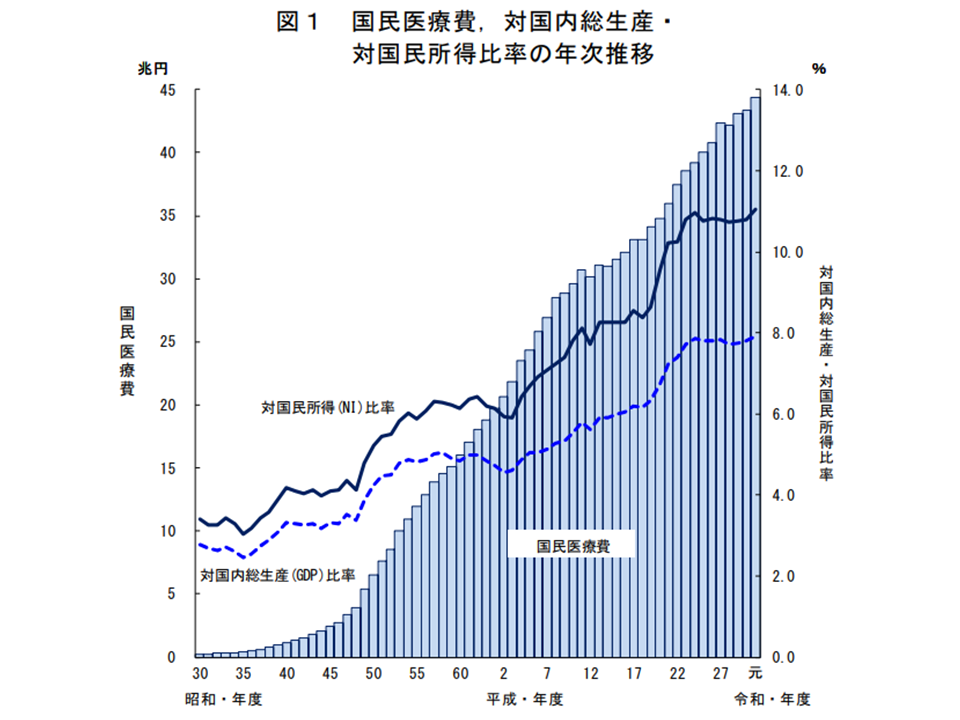
国民医療費等の推移(その1)(2019年度国民医療費1 211109)
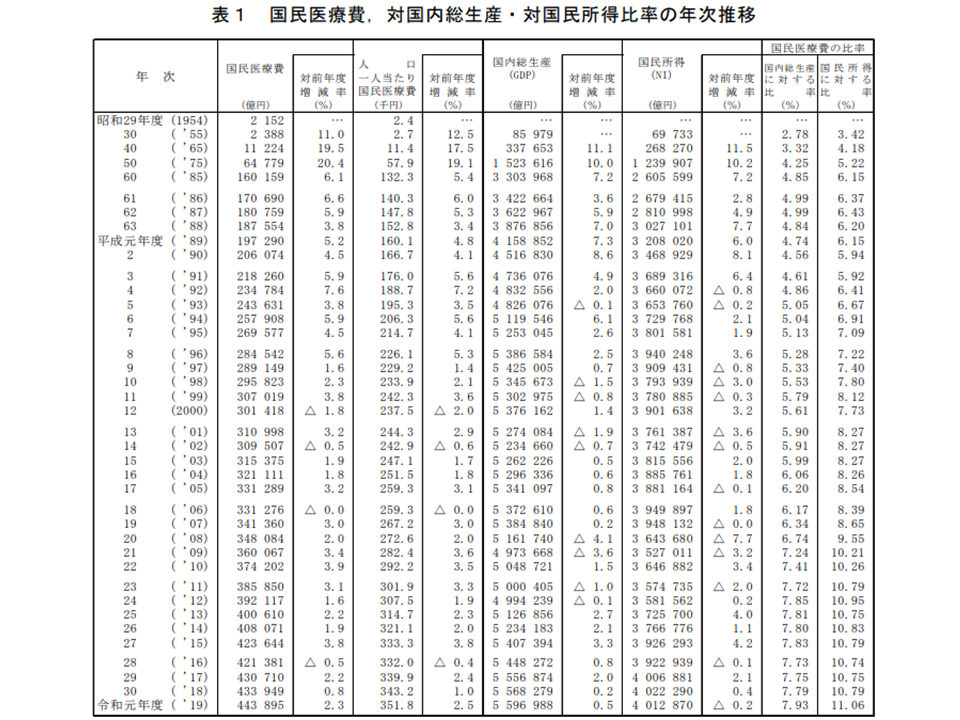
国民医療費等の推移(その2)(2019年度国民医療費2 211109)
医療費が増加する要因としては、「医療技術の高度化」や「人口の高齢化」などがあります。前者の「医療技術の高度化」については、最近では脊髄性筋萎縮症の治療薬「ゾルゲンスマ点滴静注」(1億6707万円)の保険適用(2020年5月)、白血病等治療薬「キムリア」(3350万円)の保険適用(2019年5月)などの超高額薬剤の登場が相次いでいます。これらが健保組合の高額レセプトに及ぼした影響はGem Medで報じたとおりですが、国民医療費にはまだ目立った影響は出ていないようです。今後の統計データに注目が集まります。
なお、2020年初頭から全国で猛威を振るう新型コロナウイルスの影響により2020年度の医療費は「大きく減少」します(概算医療費ベースでは1兆4000億円・3.2%の減少)。▼衛生面の向上(手洗い励行やマスク着用など)、他人との接触機会の減少による「感染症の減少」▼外出の減少等に伴う「外傷の減少」▼受療行動の適正化(不要な医療機関受診を控えるなど)▼予定入院・予定手術の延期▼病院の空床確保―などが複合的に関係しており、来秋(2022年秋)に示される「2020年度国民医療費」の詳細な分析に注目する必要があります。
医療費負担、能力のある人が応分に負担するように「公平性の確保」が重要
次に、「医療費を、誰がどの程度負担しているのか」(財源別国民医療費)を見てみましょう。
まず国がおよそ4分の1(25.4%、前年度から0.1ポイント増)を負担しています。また地方自治体が8分の1(12.8%、同0.1ポイント減)を負担しています。もちろん、これらの原資は我々国民が納めた「税金」です。
他方、事業主が2割(21.3%、同0.1ポイント増)、被保険者(国民)が3割弱(28.1%、同0.1ポイント減)を負担しています。これらは保険料であり、税金とはその性質が厳密には異なりますが、いずれにしろ国民全体で納めたものであることに変わりはありません。
このように医療費のほとんどは「国民全員が納めたお金」で賄われていることを踏まえれば、「適正に使わなければならない」ことが改めて確認できるでしょう。
また、患者自身も1割強(11.7%、同0.1ポイント減)を負担しています(医療機関や薬局などでの窓口負担)。
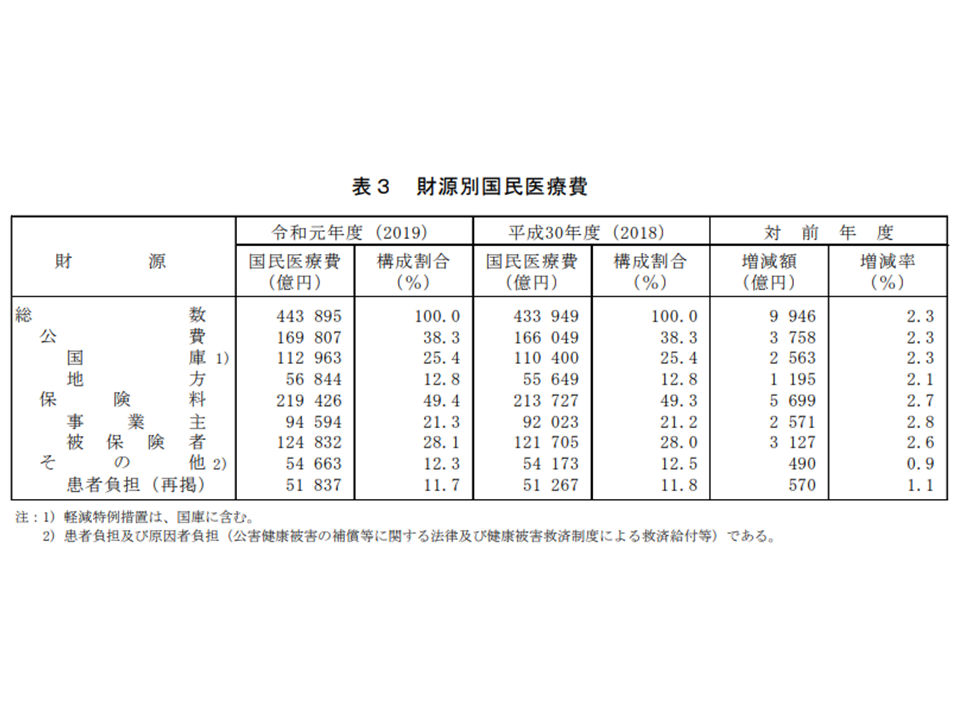
財源別国民医療費(2019年度国民医療費4 211109)
患者負担(窓口負担)は年齢・所得に応じて「1-3割」に設定されていますが、暦月1か月の自己負担が一定額(所得に応じて設定、例えば70歳未満で標準報酬月額が28-50万円の場合には『8万100円+(医療費-26万7000円)×1%』が上限)を超える場合には、超過分が高額療養費として医療保険から給付されます。このため、患者全体で見た場合の実際の自己負担(実効負担率)は1割強に抑えられているのです。
この点、現役世代と高齢者世代(75歳以上)との負担バランスを公平なものとするために、今春(2021年春)に改正健康保険法等(全世代対応型の社会保障制度を構築するための健康保険法等の一部を改正する法律)が成立し、「一定以上の所得のある後期高齢者については窓口負担を2割にする」こととなりました。ただし「焼け石に水」という指摘もあり、医療保険改革は継続した検討テーマとなります(関連記事はこちら)。
また制度区分別に国民医療費のシェアを見てみると、▼被用者保険(健保組合や協会けんぽなど)が24.0%(前年度から0.2ポイント増)▼国民健康保険が20.4%(同0.6ポイント減)▼後期高齢者医療(75歳以上)が35.3%(同0.6ポイント増)―などとなっています。高齢化の進展に伴って後期高齢者医療全体の医療費やシェアは増加していきます。一方、被用者保険・国保のシェアは「景気にも左右される」(好景気となり会社務めをする人が増えれば被用者保険のシェアが高まり、不景気でリストラ・倒産が増えれば国保のシェアが高まる)といって点も加味して数字を眺める必要があります。
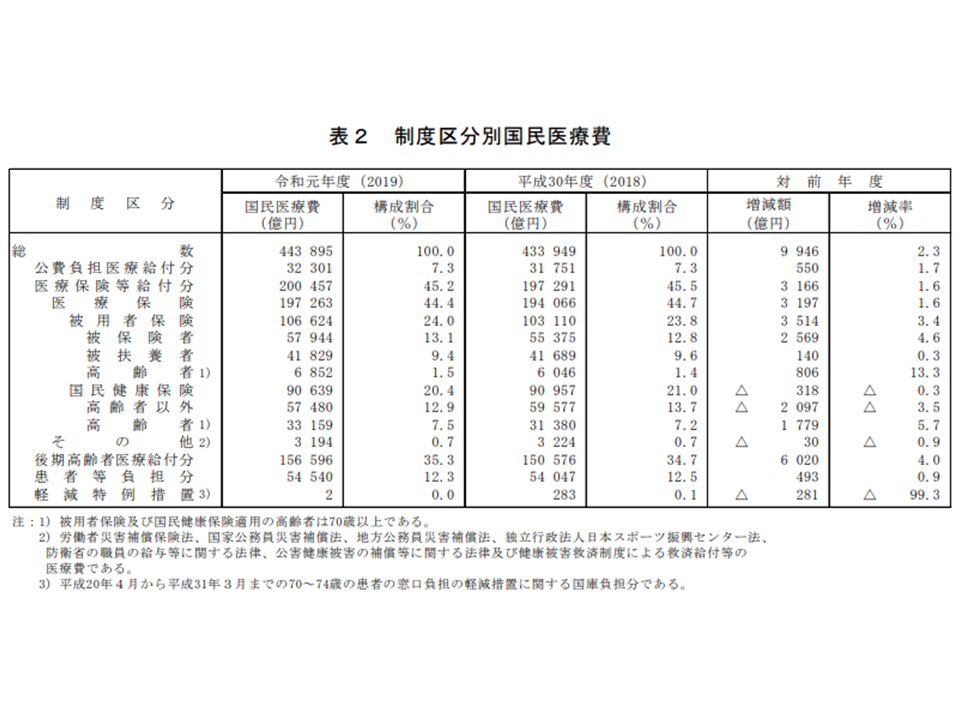
制度区分別国民医療費(2019年度国民医療費3 211109)
訪問看護医療費の大幅増続く、訪問看護ステーション運営が適正なのか検証も必要
次に診療種類別に国民医療費のシェアを見てみると、▼医科が72.0%(前年度から0.2ポイント減、うち入院が38.1%で同増減なし、入院外が33.9%で同0.1ポイント減)▼歯科が6.8%(同増減なし)▼調剤(保険薬局)が17.7%(同0.3ポイント増)▼訪問看護が0.6%(同0.1ポイント増)―などとなっています。
2019年度には診療報酬改定がないため、大きなシェアの変化はありません。ただし、訪問看護については、医療費に占めるシェアは小さいものの、医療費の伸び率を見ると前年度比372億円・15.8%増となっており、事業所(訪問看護ステーション)の整備や利用者の増加などが継続して進んでいることが再確認できます。この点、「リハビリ専門職が多数を占め、軽度者に対して、日中にリハビリのみを提供する」訪問看護ステーションの存在が問題視されていることは、従前からGem Medで報じている通りです(関連記事はこちらとこちらとこちら)。
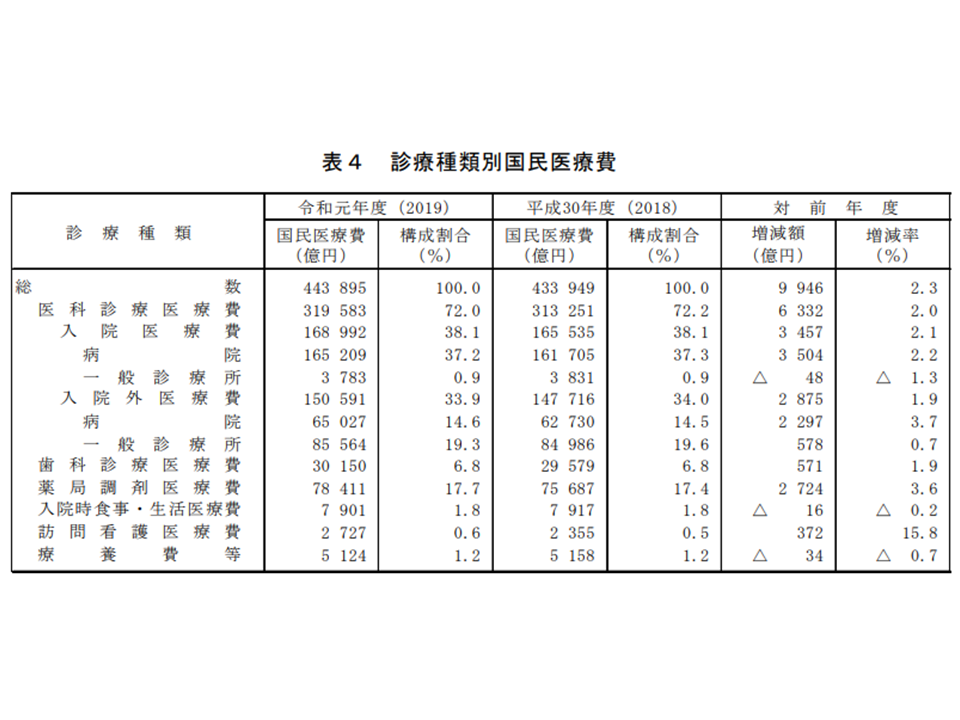
診療種類別国民医療費(その1)(2019年度国民医療費5 211109)
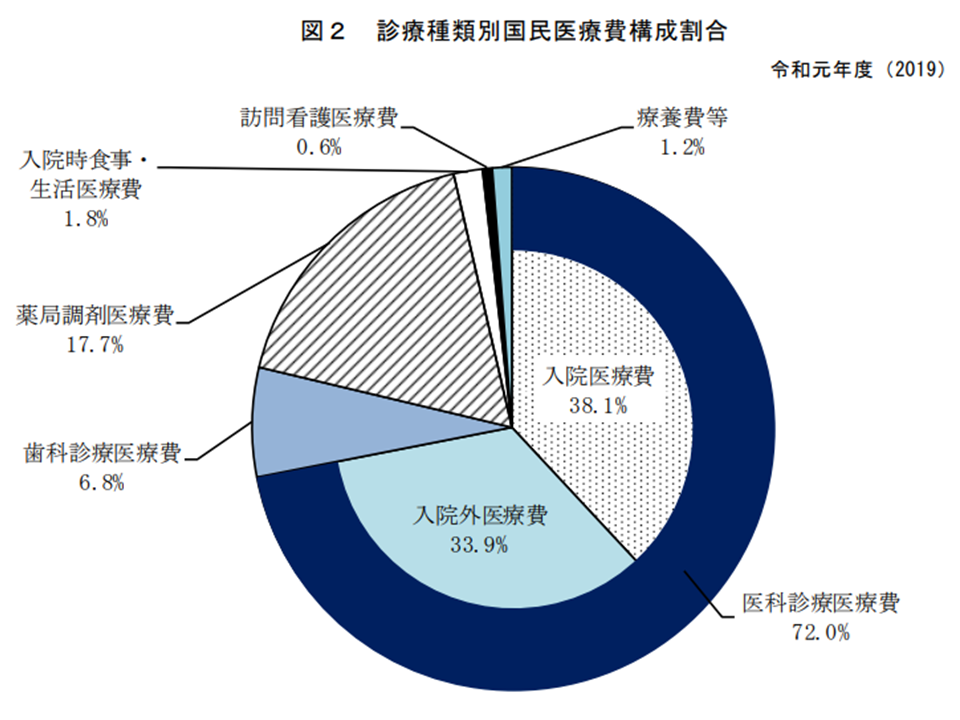
診療種類別国民医療費(その2)(2019年度国民医療費6 211109)
65歳以上の高齢者、医療費の適正化にストップがかかった?
次に、年齢階級別に1人当たり国民医療費を見てみましょう。
65歳未満では19万1900円で、前年度に比べて3600円・1.9%増加しています。また65歳以上では75万4200円で、同じく1万5500円・2.1%の増加となりました。
2018年度までは「65歳以上の1人当たり医療費の伸びが小さく抑えられてきた」ものの、2019年度に入ると「若人と同程度、あるいはそれを超える伸び」を示しており、その背景を詳しく探る必要がありそうです。
高齢になれば必然的に傷病にかかりやすくなるため、医療費そのものの水準が高くなります(65歳以上の高齢者は65歳未満に比べて3.93倍、前年度から0.1ポイント上昇)。ここに高齢化の進展が加われば、すなわり「医療費の高い高齢者が増え、医療費が急増していく」ことにつながります。こうした点を踏まえて、例えば後発品の使用促進、重複投薬・重複受診の廃止、在院期間の短縮、不要な軽微症状による医療機関受診の適正化などを総合的に進め医療費の適正化が図られてきており、2018年度までは後期高齢者でその効果が現れていました。しかし2019年度にその効果が見えなくなっていることの背景がどこにあるのか、今後の分析を待つ必要があります。
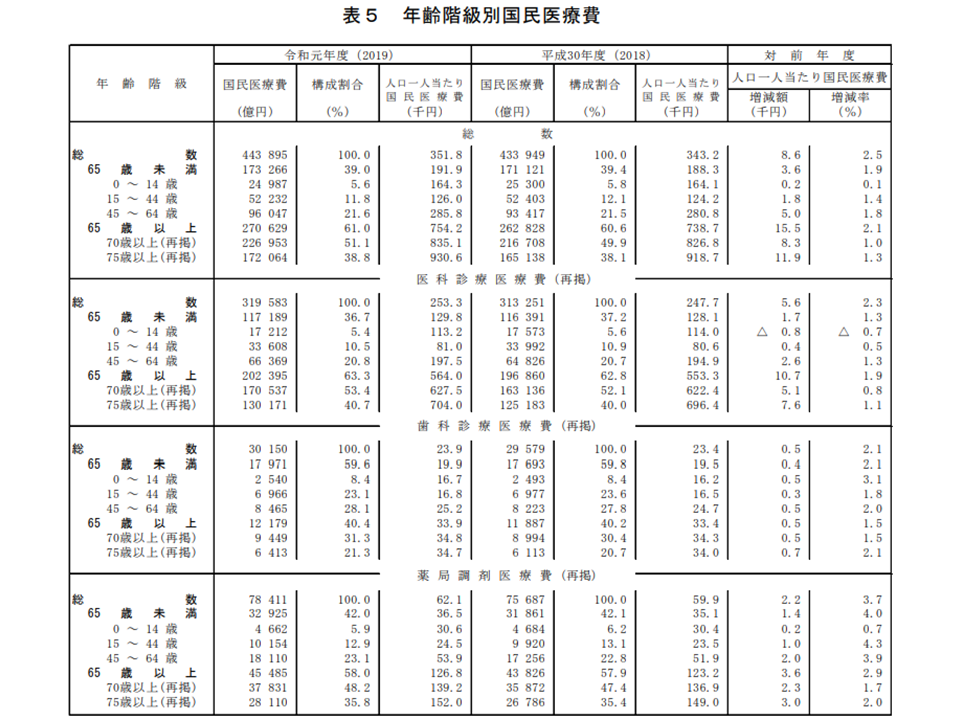
年齢階級別国民医療費(2019年度国民医療費7 211109)
また、診療種類別・年齢階級別の1人当たり医療費は次のようになっています。
【医科】
▽65歳未満:12万9800円(前年度から1700円・1.3%増)
▽65歳以上:56万4000円(同1万5800円・1.9%増)
→高齢者が若人の4.35倍(同0.03ポイント拡大)
【歯科】
▽65歳未満:1万9900円(同400円・2.1%増)
▽65歳以上:3万3900円(同500円・1.5%増)
→高齢者が若人の1.70倍(同0.01ポイント縮小)
【調剤】
▽65歳未満:3万6500円(同1400円・4.0%増)
▽65歳以上:12万6800円(同3600円・2.9%増)
→高齢者が若人の3.47(同0.04イント縮小)
医療費の適正化を考える際には、やはり実額が大きく、人数も増加していく「高齢者」の医療費の伸びをいかに抑えていくかが重要となります。
医療費は、「人口」と「1人当たり医療費」に分解できますが、高齢化に伴って「高齢者人口」は当然、増えていくため前者を抑えることはできません。
一方、後者の「高齢者の1人当たり医療費」については、上述のとおり▼在院日数の短縮▼後発医薬品の使用促進▼頻回受診・重複受診の適正化―などによって一定程度、抑えていくが可能です。
さらに1人当たり医療費は、▼受診率(どれだけの頻度で医療機関にかかるか)▼1件当たり日数(在院日数や外来受診回数)▼1日当たり医療費―に分解することができます。この点、高齢者では現役世代に比べて主に「1件当たり日数が長い」ことが分かっており、つまり高齢者の1人当たり医療費が高い原因は、主に「外来受診回数が多く、入院日数も長い」ところにあると推測できます。
今般の結果をより詳細に分析し、「高齢者医療費の伸びを、適切な形で、どのように適正化していくべきか」をさらに考えていくことが重要です。
現役世代・高齢者ともにがん医療費の伸び著しい、腎尿路生殖系が医療費シェア第5位に
次に、傷病分類別に国民医療費のシェアを見てみましょう。
最も大きなシェアを占めているのは依然として「循環器系」ですが、19.2%で前年度から0.1ポイント減少しています。
次いで、▼新生物:14.9%(前年度から0.5ポイント増)▼筋骨格系及び結合組織:8.1%(同0.1ポイント増)▼損傷、中毒及びその他の外因の影響:7.8%(同増減なし)▼腎尿路生殖系の疾患:7.2呼吸器系:7.4%(同0.1ポイント増)―などと続きます。新生物、つまり「がんの医療費」が大きく伸びていること、さらに呼吸器系疾患を抜いて「腎尿路生殖器系疾患」が第5位に浮上したことが、前年度からの変化ポイントです。
また、傷病による医療費のシェアを年齢別に見ると次のような状況です。
▽65歳未満:「新生物」のシェアが最も高く(13.7%、前年度から0.4ポイント増)、次いで「循環器系」10.7%(同増減なし)、「呼吸器系」9.8%(同0.4ポイント減)、「精神及び行動の障害」8.8%(同0.1ポイント減)、「腎尿路生殖系」7.0%(同増減なし)と続く
▽65歳以上:「循環器系」のシェアが最も高く(24.1%、前年度から0.3ポイント減)、次いで「新生物」15.5%(同0.4ポイント増)、「筋骨格系及び結合組織」8.9%(同0.1ポイント増)、「損傷、中毒及びその他の外因の影響」8.3%(同0.1ポイント増)、「腎尿路生殖器系」7.3%(同0.1ポイント増)と続く
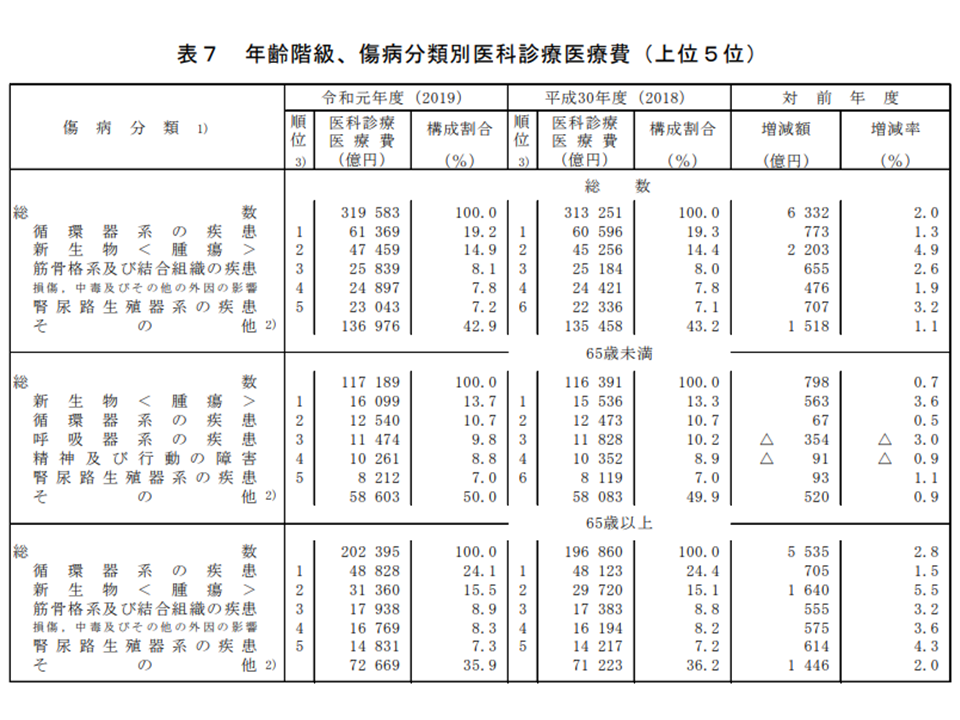
年齢階級・傷病分類別医科医療費(2019年度国民医療費8 211109)
現役世代・高齢者ともに「がん医療費」のシェアが高まっていることがわかります。例えば高額な抗がん剤の出現などもこれに拍車をかけていると考えられ、詳しい要因分析などに期待が集まります。この点、「医療費の適正化を優先して、国民の健康を損ねる」ようなことがあってはならないのは、述べるまでもありません。
1人当たり医療費、最高は高知の46万3700円、最低は千葉の30万8500円
最後に、都道府県別に医療費を見てみましょう。ここでは人口規模の格差を除去するために「1人当たり医療費」を見てみます(医療費そのものを見れば人口の多い都市部で多くなるのは当然であるため)。
最も高いのは依然として高知県で46万3700円(前年度に比べて1万1200円・2.5%増)、次いで長崎県の43万3600円(同9900円・2.3%増)、鹿児島県の43万3400円(同1万300円・2.4%増)と続きます。
逆に最も低いのは千葉県で30万8500円(同7700円・2.6%増)、次いで埼玉県の31万900円(同8200円・2.7%増)、神奈川県の31万4100円(同8100円・2.6%増)と続く状況です。
古くから「医療費には西高東低の傾向がある」ことが知られており、今回もその状況を再確認できます。最高の高知県と最低の千葉県との間には15万5200円・1.50倍の格差があります。この背景には「ベッド数の差」がある(病床稼働率を高めるために在院日数が長くなっており、医療費が高くなる)と考えられます。介護保険施設や居住系サービスなども含めた「ベッド数の適正化」を真剣に検討する必要があります。
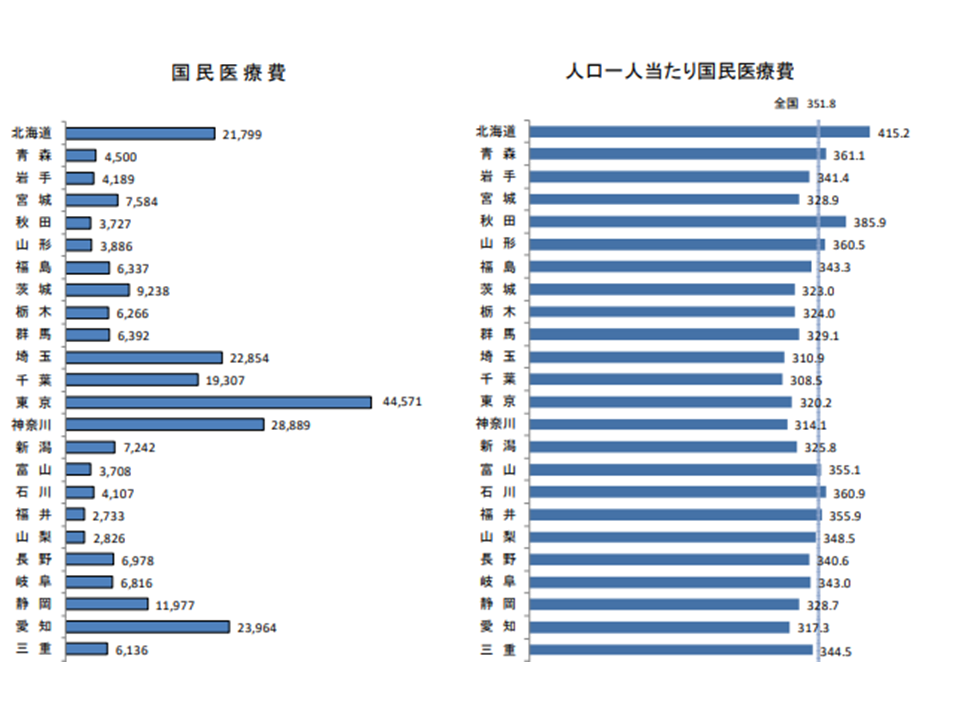
都道府県別の医療費・1人当たり医療費(その1)(2019年度国民医療費9 211109)
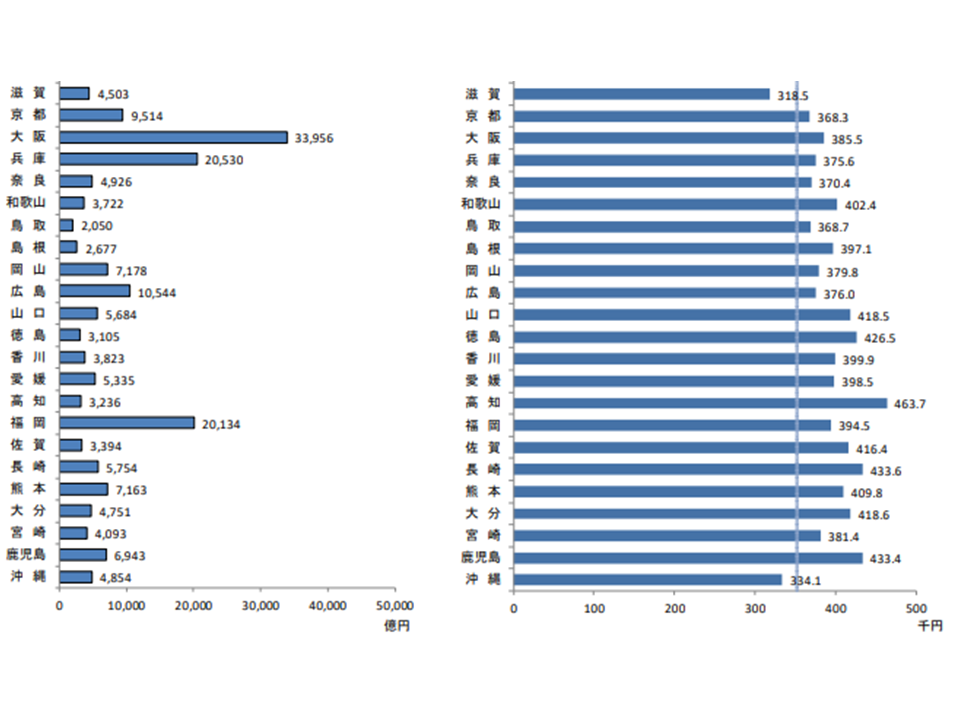
都道府県別の医療費・1人当たり医療費(その2)(2019年度国民医療費10 211109)
【関連記事】
2018年度国民医療費は43兆3848億円、高齢者の調剤医療費減で伸び率は低い水準に抑えられる―厚労省
2021年6月、医療費はコロナ流行前水準に戻ってきているが、患者数の落ち込みは続く―厚労省
2021年度に入っても患者数・医療費はコロナ流行前の水準に戻っていない―社保審・医療保険部会(1)
2020年度医療費、コロナ感染症の影響で前年度から1兆4000億円・3.2%もの減少―厚労省
初・再診や手術、麻酔、画像診断等の点数が大幅減、コロナ禍での患者減・手術減等の状況を確認―2020年社会医療統計
コロナ感染症の影響により、2020年度医療費は前年度比1兆円超の大幅減となる見込み―社保審・医療保険部会(2)
紹介状なし患者の特別負担拡大、一定所得以上の後期高齢者の2割負担論議を確認―社保審・医療保険部会
新型コロナ対策をとる医療機関を広範に支援する新臨時特例措置、介護報酬0.7%プラス改定、中間年度薬価改定など決定―厚労省
紹介状なし患者の特別負担徴収義務を「外来を基本とする医療機関」に拡大、高所得の後期高齢者は窓口負担2割
紹介状なし外来受診患者の特別負担、対象病院の拡大・金額引き上げ等を了承―社保審・医療保険部会
外来機能報告制度を了承、外来診療データもとに地域で「紹介型病院」を明確化―医療計画見直し検討会(1)
外来医療の機能分化、まず「軽症再来患者の逆紹介」推進せよ、「初診料等相当の保険除外」は認められない―日病・相澤会長(1)
紹介状なし患者の特別負担拡大、「初・再診料相当額の保険給付からの控除」には医療提供サイドが反対―社保審・医療保険部会(1)
重点外来基幹病院への特別負担徴収義務拡大方向は良いが、保険給付除外は認められない―四病協
かかりつけ医の紹介受け、「医療資源を重点活用する外来の基幹病院」受診の流れを地域ごとに構築―医療計画見直し検討会(1)
紹介状なし患者の初診料等相当を保険給付から控除、初診時の特別負担は7000円程度に増額へ―社保審・医療保険部会(1)
リハビリ専門職による訪問看護の実態明確化、専門性の高い看護師による訪問看護評価の充実等進めよ―中医協総会
リハビリ専門職による訪問看護、計画書や報告書などに「利用者の状態や訪問看護の内容」などの詳細記載を―厚労省
2021年度介護報酬改定内容を了承、訪問看護では基本報酬の引き上げや、看護体制強化加算の見直しなど—社保審・介護給付費分科会(1)





