2020年度の介護費、高額介護サービス費などを含めると11兆円を超過、地域密着型の利用者減が気になる―厚労省
2022.9.2.(金)
2020年度の介護費は、高額介護サービス費等を含まない純粋な保険給付のみで10兆1129億円となった。さらに高額介護サービス費等を含めた介護費は11兆542億円となり、いよいよ「介護費11兆円時代」に突入しかけている―。
なお、「地域密着型サービス」の受給者数減少が見られ、新型コロナウイルス感染症の影響なのか?他の要因がるのか?、今後詳しく分析していく必要がある―。
このような状況が、厚生労働省が8月31日に公表した2020年度の「介護保険事業状況報告(年報)」から明らかになりました(厚労省のサイトはこちら(ポイント)とこちら(概要)とこちら(全国計))。
目次
高額介護サービス費等を含めた介護費は11兆542億円に
高齢化の進展は「介護費の増加」に直結します。いわゆる団塊の世代が、ついに本年度(2022年度)から75歳以上の後期高齢者となりはじめ、2025年度には全員が75歳以上に到達することから、今後急速に「介護が必要となる高齢者(後期高齢者)の増加」→「介護費の増加」に繋がっていきます。
一方、人口動態推計によれば、その後、2040年度にかけて高齢者の「数」自体は大きく増加しないものの、「支え手」となる現役世代人口が急速に減少していくことが分かっています。「少なくなる支え手」で「多くの高齢者」を支えなければならず、公的介護保険制度の財政基盤は非常に脆くなっていくと考えられます。
このため、介護保険制度改革ではサービスの確保(例えば人材確保)と質の向上に加え、「制度の持続可能性確保」が重要な視点となります。
【社会保障審議会・介護保険部会の関連記事】
・介護ニーズとサービス量の齟齬解消に向け「エリア外の介護サービス利用」を柔軟に認めるなどの工夫をしてはどうか—社保審・介護保険部会
・処遇改善やICT活用等の諸施策が「介護人材の確保・定着」にどれだけ効果を生んでいるのか検証を—社保審・介護保険部会
・介護人材確保、医療介護連携や認知症対策の推進などが介護保険改革の重要な柱と再確認—社保審・介護保険部会
・地域包括ケアシステムの進化・推進に当たって、基盤となる「人材の育成・確保」が最重要課題—社保審・介護保険部会
・ 2024年度からの第9期介護保険計画に向けた議論開始、人材確保と持続可能性確保が重要論点―社保審・介護保険部会
2020年度の介護費用を見てみると、10兆7247億円(前年度に比べて2680億円・2.6%増加)、利用者負担を除いた給付費は9兆5960億円(同2436億円・2.6%増加)となりました。純粋な保険給付費(後述する高額介護サービス費等を含まない)のみで「11兆円」に突入するのは時間の問題でしょう。
また高額介護サービス費、高額医療合算介護サービス費、特定入所者介護サービス費を含む介護費用は11兆542億円(同2730億円・2.5%増)となっています。
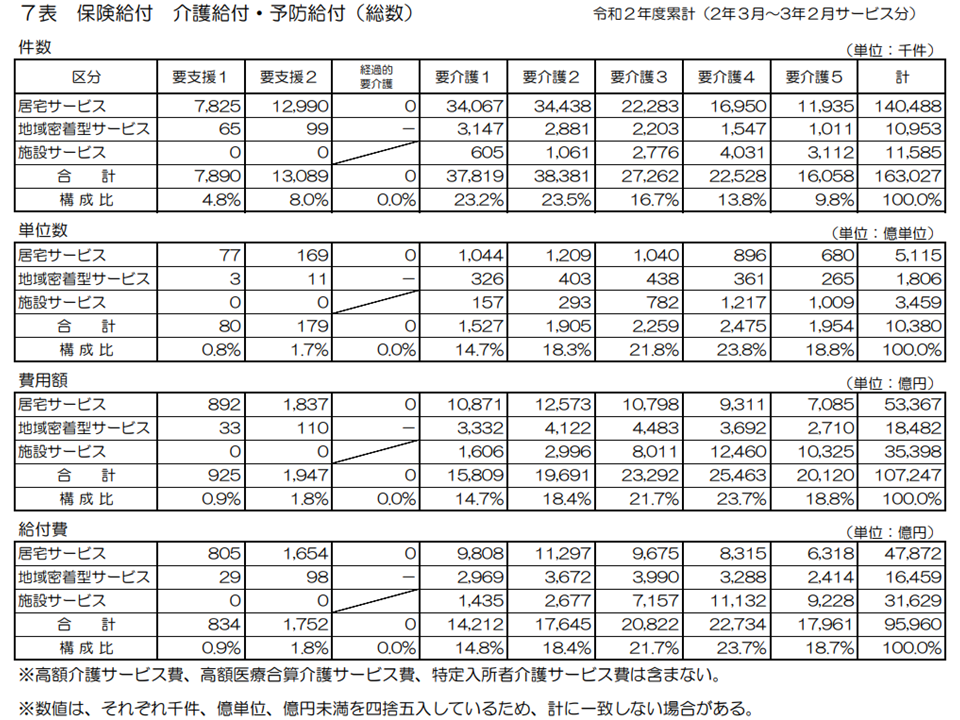
2020年度における保険給付費の詳細(2020年度介護保険事業状況1 220831)
ところで、介護保険制度がスタートした2000年度には、介護費は3兆6273億円でした。20年間で「3.0倍」に規模が拡大した格好です。その背景には、▼高齢化の進展▼制度の国民への浸透▼サービス提供体制の拡充―など様々な要素が複雑に絡み合っており、「介護費の適正化」に向けた議論を丁寧に進めていく必要があるでしょう。
保険給付費、居宅2.5%増、地域密着型2.9%増、施設2.7%増
介護保険給付費の内訳を見ると、▼(予防)居宅介護サービス:4兆7872億円(前年度から1150億円・2.5%増加)▼(予防)地域密着型介護サービス:1兆6459億円(同467億円・2.9%増)▼施設介護サービス:3兆1629億円(同819億円・2.7%増)―という状況です。
地域密着型介護サービス費の増加率が若干高い状況が再確認できます(2015→16年度は34.9%増(特別養護老人ホームの新規入所が「原則、要介護3以上」との制度改正が行われたためのシフトと考えられる)、2016→17年度には7.8%増、17→18年度には4.5%増)。要介護・要支援高齢者の状態やニーズがますます多様化する中で、複合的なサービスを提供する地域密着型サービス(例えば小規模多機能型居宅介護であれば通所・訪問・泊りを一体的に提供できる)への期待は今後もさらに高まっていくと考えられ、居宅サービス・施設サービスからのシフト(=地域密着型介護サービス費の増加)にも注目する必要があるでしょう。
また施設サービス費の増加率がやや大きくなっている(2015→16年度には0.3%増)背景には、医療療養病床から介護医療院(▼介護▼医療▼住まい—の3機能を併せ持つ新たな介護保険施設)への転換があると考えられます。医療施設動態調査からは「医療療養病床の減少が続いている」状況が明らかになっており(関連記事はこちら)、その多くは介護医療院へ転換しているものと考えられます。
要介護認定率の都道府県間格差、2020年度に僅かながら拡大
介護費増加する要素は上述のようにさまざまですが、分析のためには介護費を(1)利用者数(2)1人当たり介護費―に分解して見ていくことが有用です。(1)の利用者数増加の要素が大きければ、例えば「重度者に保険給付を重点化していくべきか」という論点が重要となり、また(2)の1人当たり介護費増の要素が大きければ、「重度化防止、自立支援に力をいれるべきではないか」という議論を積極的に進めることが重要となるなど、「介護費の適正化に向けた実効性のある議論」が可能となるためです。
(1)の利用者数は、さらに「高齢者数」と「要介護認定の状況」に分解できます。前者の「高齢者数」増加を抑えることは困難である(「第1号被保険者を75歳以上に引き上げる」などすれば可能だが、それには根本的な制度改正論議が必要となり時間がかかる)ため、後者の「要介護認定の状況」を見てみましょう。
介護保険サービスを受けるためには、市町村から「要介護・要支援状態である」と判定されることが必要です(要介護・要支援認定)。認定者数は、2020年度末には682万人(前年度から13万人・2.0%増)で、要介護度別の構成比は次のようになりました。
▼要介護5:58万6000人・8.6%(前年度から1万6000人減・シェア0.4ポイント減)
▼要介護4:85万人・12.5%(同3万2000人増・0.3ポイント増)
▼要介護3:90万6000人・13.3%(同2万6000人増・0.1ポイント増)
▼要介護2:116万6000人・17.1%(同1万人増・0.2ポイント減)
▼要介護1:140万1000人・20.5%(同4万9000人増:0.3ポイント増)
▼要支援2:94万9000人・13.9%(同5000人増・0.2ポイント増)
▼要支援1:96万1000人・14.1%増(同2万7000人増・0.1ポイント増)
第1号被保険者(65歳以上、2020年度末時点で3579万人)のうち要介護・要支援と判定された人(682万人)の割合(要介護等認定率)は19.1%となっています(前年度から0.3ポイント増)。
2019年度から20年度にかけて「要介護5」の重度者割合が低下している点が気になります。「重度化防止策・自立支援策の効果が出ているのではないか」との可能性もありますが、「新型コロナウイルス感染症の影響」がないのかも検証する必要があるでしょう。今後、中長期的に状況を分析していく必要があるでしょう。
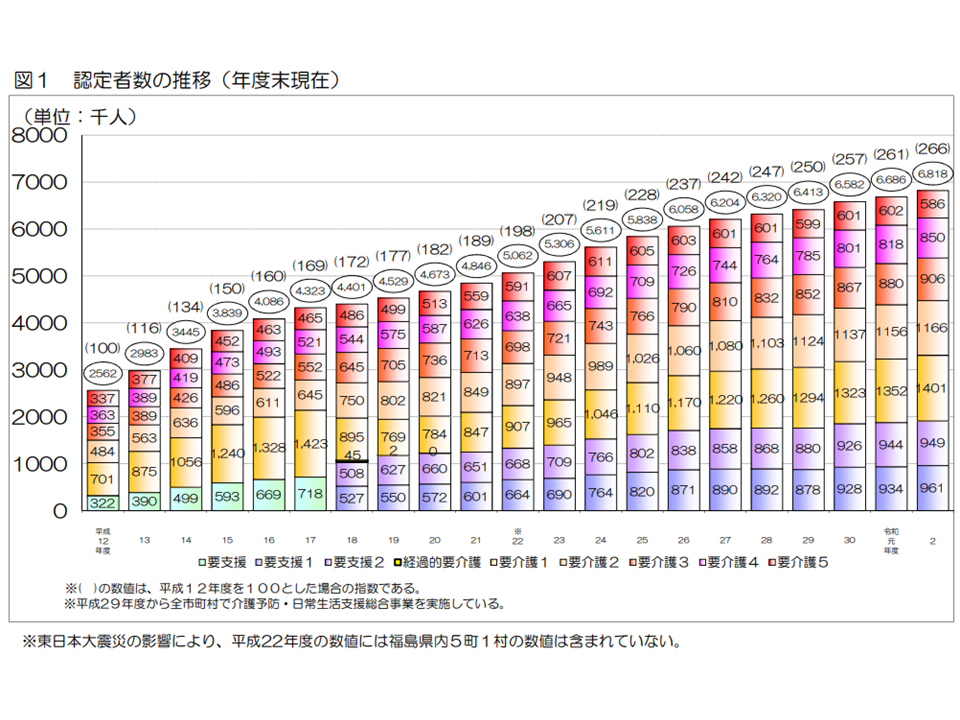
要介護認定者数の年次推移(2020年度介護保険事業状況2 220831)
また都道府県別に要介護等認定率を見ると、最高は大阪府の22.3%(前年度から0.6ポイント上昇)、逆に最低は茨城県の15.5%(同0.1ポイント上昇)です。両県間の格差は1.43倍となっています(格差は徐々に縮小する経口があるが、前年度からは0.1ポイント拡大)。
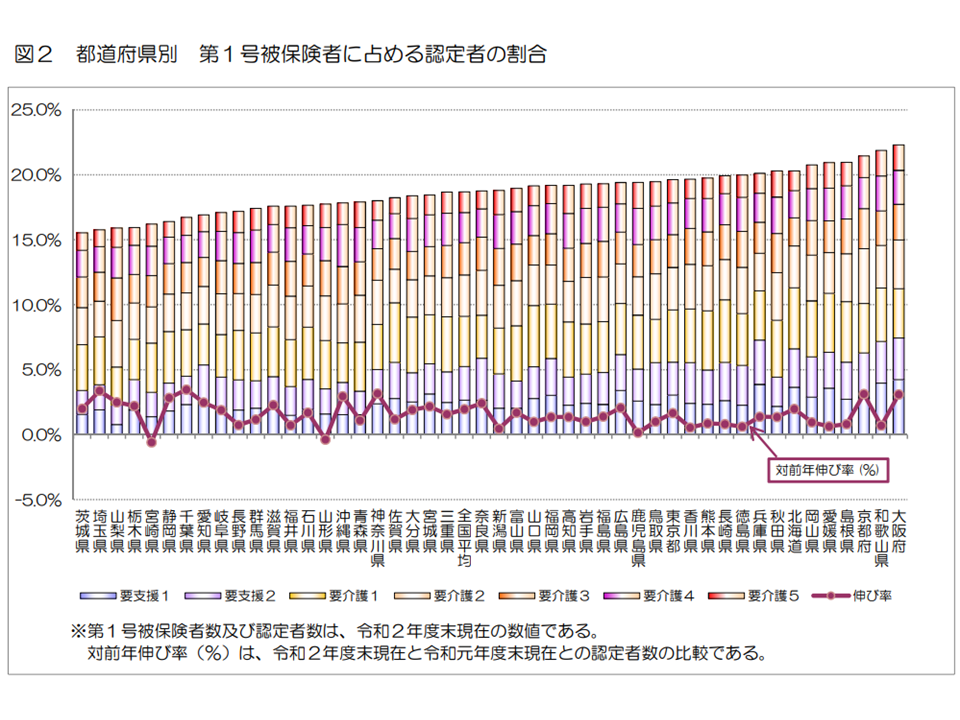
第1号被保険者に占める要介護等認定者の割合と地域差(2020年度介護保険事業状況3 220831)
こうした都道府県別の「要介護等認定率のバラつき」について、政府は「改善の余地がある」と見ています。
もちろん「要介護等認定率が高い=悪い」という単純な構図にはなりません。認定率が高い地域では「利用者の状態を丁寧にアセスメントしている」可能性が、逆に認定率の低い地域では「恣意的に認定基準を厳しくしている」ことも論理的にはあり得るからです。認定率の都道府県別格差が1.4倍超もあることについて合理的な説明ができるのか、今後、より詳細に状況を検証していくことが必要です。
厚労省は2018年度より「自立支援・重度化防止に実際に取り組み、成果も出す市町村により多くの補助金(保険者機能推進交付金、いわゆるインセンティブ交付金)を交付する」仕組みを新設しており、認定率の格差縮小に期待が集まります。今後、中長期的に状況把握していくことが重要です(関連記事はこちらとこちら)。
1人当たり介護費は2.1%増加、最高の島根県と最低の埼玉県で1.43倍の格差
介護費用のもう1つの要素が(2)の「1人当たり介護費用」です。2020年度の「1人当たり介護給付費」(第1号被保険者、高額介護サービス等などを含む)は26万8000円で、前年度から6000円・2.1%増加しました。内訳を見ると、▼居宅サービス:13万4000円(前年度から3000円・2.3%増)▼地域密着型サービス:4万6000円(同1000円・2.2%増)▼施設サービス:8万8000円(同1000円・1.1%増)―となりました。
また1人当たり介護給付費(高額介護サービス費、高額医療合算介護サービス費、特定入所者介護サービス費を含まない)を都道府県別に見ると、最高は島根県の32万500円(前年度から6200円・2.0%増)、最低は埼玉県の22万2900円(同5600円・2.6%増)で、1.43倍の格差があります(前年度から0.2ポイントの格差縮小)。
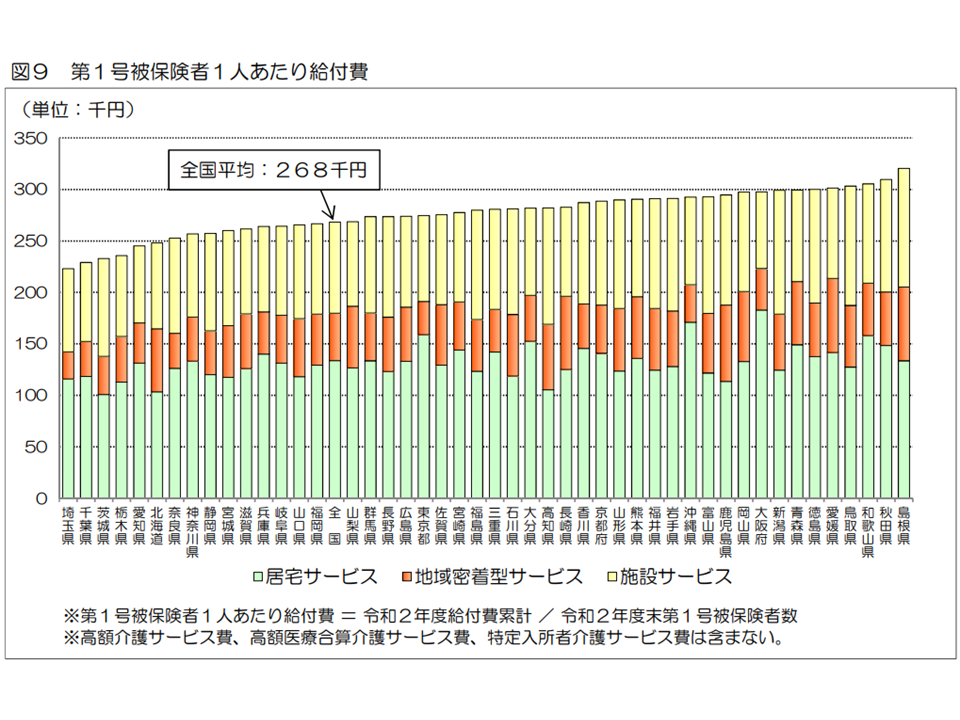
1人当たり給付費と地域との関係(1)(2020年度介護保険事業状況4 220831)
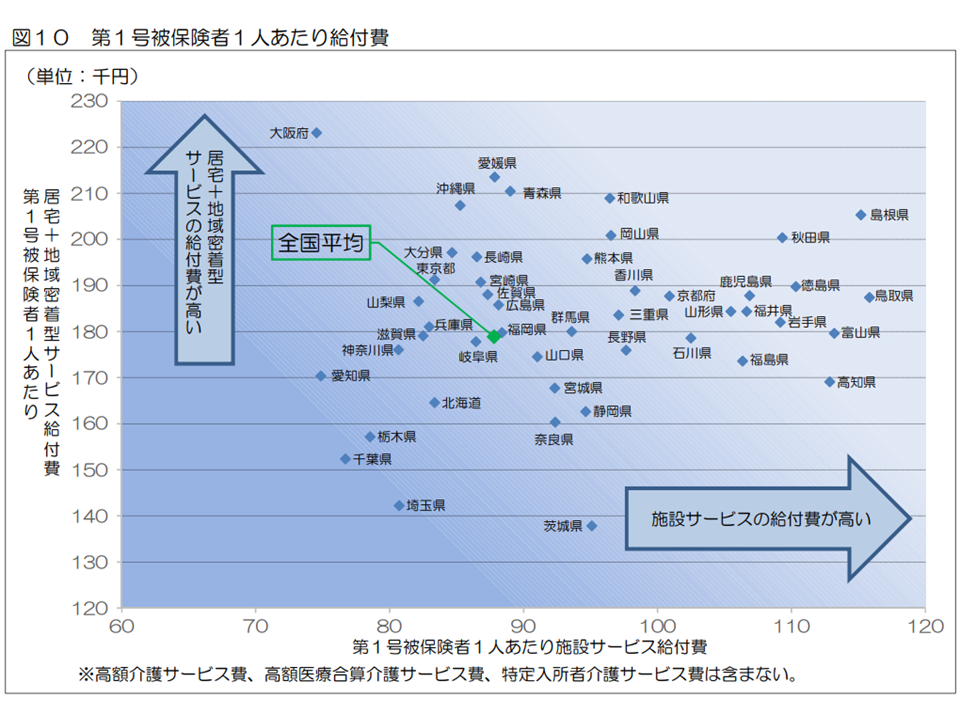
1人当たり給付費と地域との関係(2)(2020年度介護保険事業状況5 220831)
この点、「介護保険施設の整っていない地域では、医療療養病床などが機能補填をしている(介護が必要な高齢者を医療保険ベッドで受け入れている)」などの状況もあり、現時点では単純に「1人当たり介護費が高い=介護費に無駄がある」などと判断することはできません。ただし政府は、「1人当たり介護費の『不合理な地域差』縮小」を目指す方向を示しています。なお、医療療養から介護医療院への転換等に伴い、地域の介護サービス提供体制が徐々に変わっていくと考えられ、今後の動向に注目する必要があります。
なお、1人当たり介護給付費について、「施設サービス費が高い都道府県」と「居宅・地域密着型サービス費が高い都道府県」とを見てみると、前者としては新潟県・鳥取県・高知県などが、後者としては大阪府や東京都などが目立ちます。
東京や大阪などの大都市では、「土地代が高い」「土地の確保がそもそも難しい」「建設費が高い」などの背景から「施設サービス確保が難しく、居宅・地域密着型サービスが中心になる」傾向があります。
一方、人口が散在している地域では、在宅サービス提供が非効率になりがちである(A利用者宅からB利用者宅への移動(送迎など)に時間がかかる)ことから、「施設サービスのほうが効果的かつ効率的なサービス提供が可能なため、施設サービスの比重が大きくなる」傾向があることも理解できます。
ただし、Gem Medを運営するグローバルヘルスコンサルティング・ジャパンの湯原淳平シニアマネジャーは、介護現場コンサルの経験も踏まえ「移動の面では、かえって地方の方が便利な面もある。例えば東京では一方通行が多く、路地も細いため車移動には向かない。またマンション居住者などでは高低の移動となり、必ずしも効率的でないことも多い」と指摘しています。地域の詳細な状況を踏まえたサービス提供体制の整備・充実が重要です。
2019年度から20年度にかけて「地域密着型サービス」の利用者(受給者)が減少
ところで要介護認定を受けた人がすべて介護保険サービスを利用するわけではありません(要支援・要介護と判定されても公的介護保険サービスを使わない人もいる)。実際にサービスを利用している人(受給者数)を見ると、2020年度の累計では、▼(予防)居宅介護サービス:4710万人(前年度から101万人・2.2%増)▼(予防)地域密着型サービス:1046万人(同12万人・1.0%減)▼施設サービス:1148万人(同8万人・0.7%増)—となりました。
地域密着型サービス受給者減少が気になります。給付費は増加しているため「1人当たりの給付費が増加している」(前年度からの伸び率が居宅1.8%増、施設2.0%増、地域密着2.2%増)格好です。受給者減についてコロナ感染症の影響なのか、他の要因があるのか、今後詳しく見ていく必要があるでしょう。
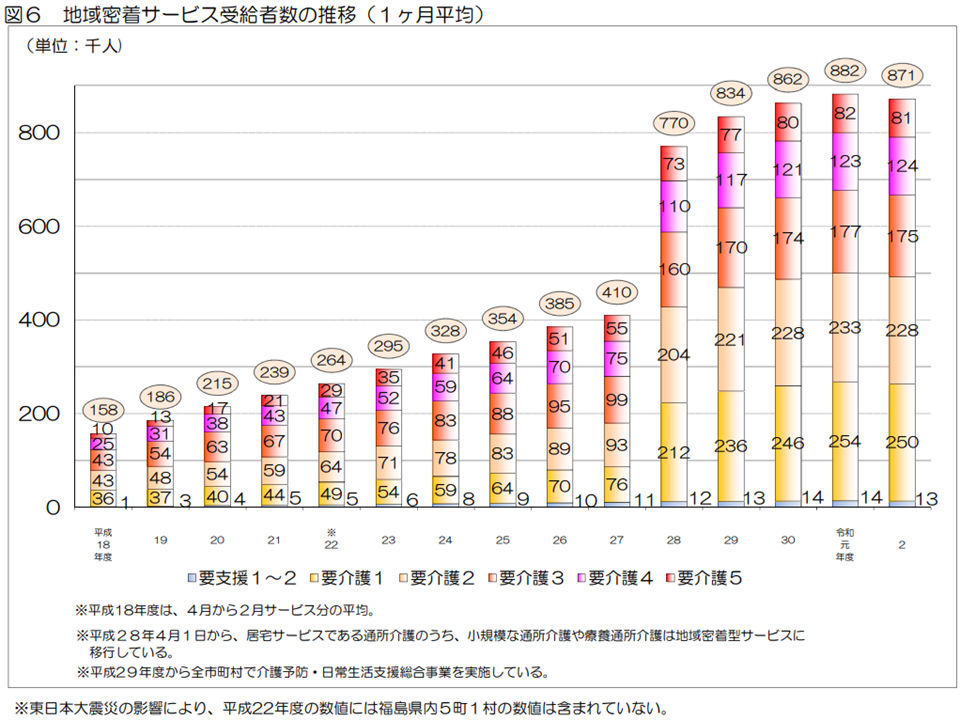
地域密着型サービス受給者数の推移(2020年度介護保険事業状況6 220831)
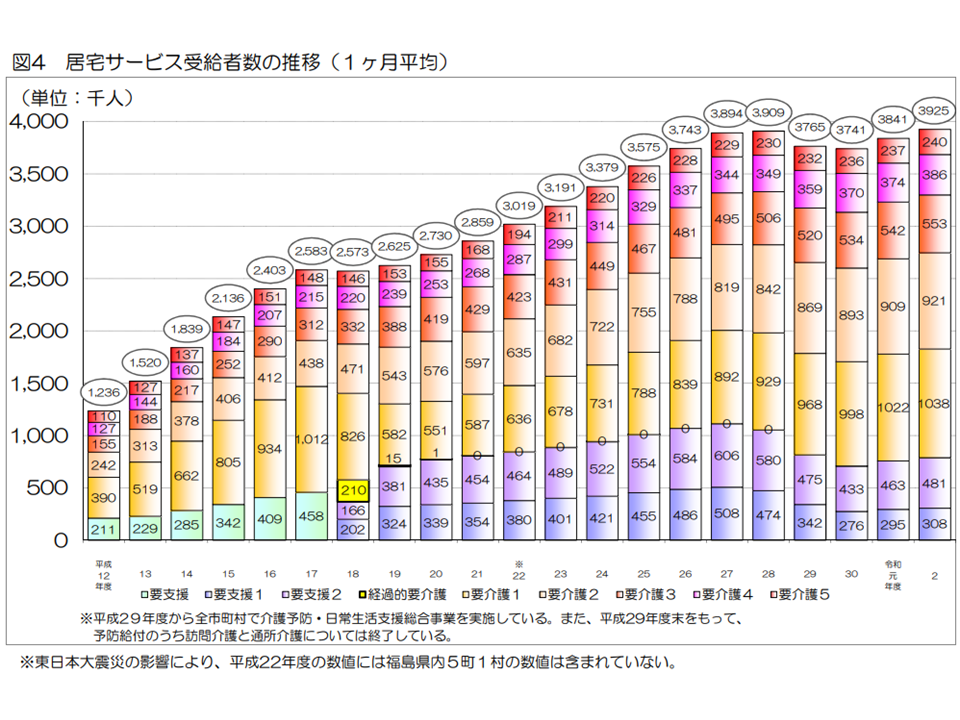
居宅サービス受給者数の推移(2020年度介護保険事業状況7 220831)
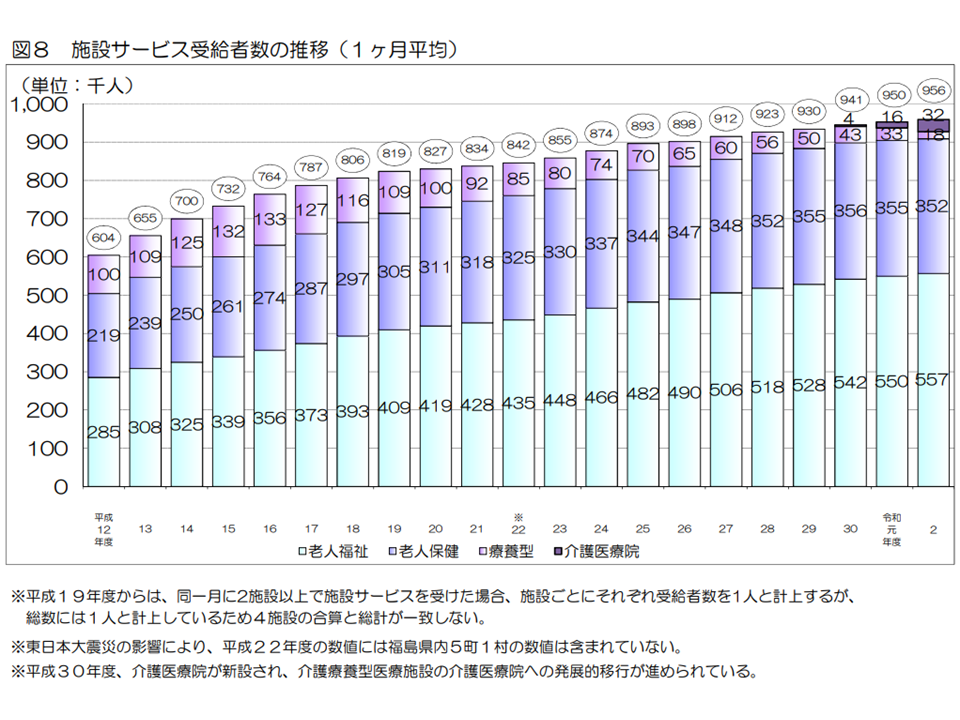
施設サービス受給者数の推移(2020年度介護保険事業状況8 220831)
【関連記事】
介護ニーズとサービス量の齟齬解消に向け「エリア外の介護サービス利用」を柔軟に認めるなどの工夫をしてはどうか—社保審・介護保険部会
処遇改善やICT活用等の諸施策が「介護人材の確保・定着」にどれだけ効果を生んでいるのか検証を—社保審・介護保険部会
介護人材確保、医療介護連携や認知症対策の推進などが介護保険改革の重要な柱と再確認—社保審・介護保険部会
地域包括ケアシステムの進化・推進に当たって、基盤となる「人材の育成・確保」が最重要課題—社保審・介護保険部会
2024年度からの第9期介護保険計画に向けた議論開始、人材確保と持続可能性確保が重要論点―社保審・介護保険部会





