通所介護・リハの基本報酬を見直し、1時間刻みに細分化―介護給付費分科会(2)
2017.11.10.(金)
通所介護や通所リハビリテーションの提供時間に応じた基本サービス費を、1時間刻みで細かく設定し直してはどうか―。
11月8日の社会保障審議会・介護給付費分科会の会合で厚生労働省は、こうした見直し案を示しました。さらに、▼大規模型通所介護事業所の基本サービス費を引き下げる▼訪問・通所リハビリテーションの基本報酬を、直近の介護事業経営実態調査の結果を踏まえて見直すとともに、医師の「詳細な指示」や厚労省のデータ収集事業(VISIT)への参加を評価する―といった方向性も提示しています。
8日の会合では、訪問看護や看護小規模多機能型居宅介護の見直しもテーマでした(関連記事はこちら)。

11月8日に開催された、「第150回 社会保障審議会 介護給付費分科会」
ぎりぎり「3時間以上」のケースなどは引き下げか
通所介護の基本サービス費は現在、「3時間以上5時間未満」「5時間以上7時間未満」「7時間以上9時間未満」と2時間刻みで設定されています。一方、通所リハビリテーションの基本サービス費は、1時間以上4時間未満の間は1時間刻みで、4時間以上8時間未満のサービスは2時間刻みです。
このうち、通所介護のサービス提供時間の実態(平日)を30分刻みで見てみると、「3時間以上5時間未満」の中では「3時間以上3時間半未満」に、「7時間以上9時間未満」の中では「7時間以上7時間半未満」にそれぞれ偏っており、それぞれの基本サービス費を算定するために必要な所要時間を、多くの事業所が「ぎりぎりで満たそう」としている状況が伺えます。

通所介護のサービス提供時間
仮に「7時間以上9時間未満」が「7時間以上8時間未満」と「8時間以上9時間未満」に細分化されれば、「7時間以上8時間未満」の単位数は今より低くなると考えられます。
長時間のリハ、専門職の配置厚い事業所に「評価」
ちなみに、長時間の通所リハビリテーションについて厚労省は、理学療法士などの専門職を基準よりも厚く配置し、リハビリテーションマネジメントに基づくサービスを提供する場合を、高く「評価してはどうか」と提案しています。
これは、介護給付費分科会が9月6日に行った事業者団体のヒアリングで、「1日を通して食事・排泄・入浴などの実践場面へリハ専門職が直接かかわり、動作や介助の方法について助言を行うこと」が利用者の自立度の向上や、その家族の負担軽減に有用だという意見が上がったのを踏まえたものです。
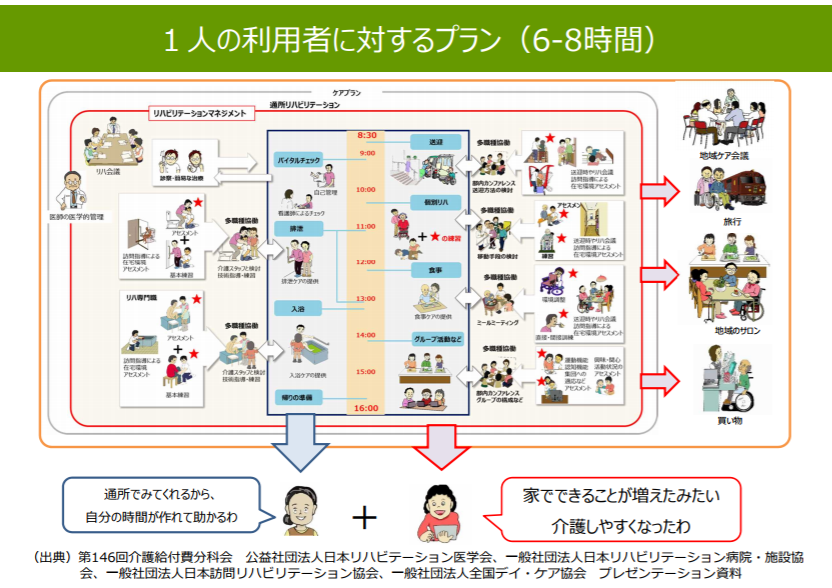
関係団体のプレゼンテーション資料
そうした加配事業所では、長時間の通所リハビリテーションの評価が、より高く設定されるかもしれません。
一方、9時間以上の通所介護には、1時間ごとに50単位を加える延長加算があります。この加算が認められるのは、もともと「12時間未満」(最高150単位)まででした。しかし、要介護者の在宅療養を支える家族などの負担軽減や、仕事と介護の両立を進めるため、2015年度の介護報酬改定で「14時間未満」(最高150単位)まで広がった経緯があります。
2018年度の次期改定に向けて介護給付費分科会では、延長加算の単価を引き上げるべきか話し合ってきました。しかし、慎重論を唱える委員が多く、8日の会合で厚労省は、見送る方向性を示しています。
大規模事業所の通所介護は基本報酬引き下げ
また8日の会合で厚労省は、通所介護と訪問・通所リハビリテーションのそれぞれについて、今年度の介護事業経営実態調査(介護実調)の結果を踏まえて基本サービス費を見直してはどうかと指摘しています。
このうち通所介護について介護実調では、事業所の規模が大きくなるほど収支差率も大きくなっていました。また、サービス提供1人当たりのコストは大規模な事業所で低く、「スケールメリットが働いている」と考えられました。
こうした状況を踏まえた通所介護の基本サービス費の見直しでは、大規模型の報酬をより低く設定することになりそうです。ただ、委員からは「大規模化を妨げない報酬設定にすべき」(本多伸行委員・健康保険組合連合会理事)といった注文も付いており、大幅な引き下げにはならない模様です。
訪問リハの基本報酬を見直して診療報酬との「二重評価」防ぐ
一方、訪問リハビリテーションと通所リハビリテーションの2016年度の収支差率は、3.5%(15年度と比べ0.8ポイント減)と5.1%(同0.5ポイント増)でした。このため、「介護実調の結果を踏まえ、基本報酬を設定」という厚労省の案は、少なくとも通所リハビリテーションについて、基本サービス費の水準を引き下げるものだと考えられそうです。
訪問リハビリテーションは収支差率が悪化していましたが、その基本サービス費について同省は、リハビリテーション計画を作成するために利用者宅を訪問した医師らの診療が、診療報酬と「二重評価」されないように見直す考えを示しています。
具体的には、リハビリテーション計画の作成に必要な診療を、▼医師が訪問診療などと同時に行う▼訪問リハビリテーション事業所である医療機関を患者が受診した際に行う―といったケースの報酬見直しを想定しており、その場合には訪問診療や外来診療を評価する診療報酬(在宅患者訪問診療料など)を算定できることから、訪問リハビリテーションの基本サービス費が減額されることになるようです。
訪問・通所リハには医師の関与で報酬にめりはり
その一方で同省は、リハビリテーションへの医師の関与を「別途評価する」方針を示しています。具体的には、▼医師が毎回のリハビリテーションの実施にあたり、詳細な指示を行う▼3か月以上の継続利用が必要だと医師が判断する場合に、リハビリテーション計画書の備考欄に理由を記載する―ことを、リハビリテーションマネジメント加算の要件に加えるとしています。
詳細な指示とは、「リハビリテーションの目的」「リハビリテーション開始前の留意事項」「リハビリテーション中の留意事項」「中止基準」「リハビリテーションにおける負荷量」などです。こうした指示がある場合に加算される単位数は、今より高くなるかもしれません。
さらに、リハビリテーションマネジメント加算(II)の要件(定期的なリハビリテーション会議の開催など)を満たす上、訪問・通所リハビリテーションの質を評価するための厚労省のデータ収集事業(VISIT)に参加する事業所を、より高く評価する方針も示しています。
テレビ会議など認めてリハマネ加算(II)取得しやすく
その一方で同省は、テレビ電話の活用などを認めることで、リハビリテーションマネジメント加算(II)の要件を満たしやすくしてはどうかとも指摘しています。
具体的には、リハビリテーション会議について、▼携帯電話のテレビ電話機能などを使った医師の参加を認める▼加算算定から半年間は1か月ごとに開催するのが原則だが、事業所(病院や診療所)が医療保険のリハビリテーションなどを提供してきた実績がある利用者の場合には、算定当初から3か月ごとでよい―といった見直しにより、多忙な医師が関与しやすいルールにします。介護給付費分科会と中央社会保険医療協議会の合同会議で、「ICT活用による会議参加への負担軽減」が強く求められたことに応えるものと言えます。
リハビリテーションマネジメント加算(II)には、リハビリテーション計画書について医師が利用者に説明し、同意を得るという要件もあります。これについて同省は、「医師の指示を受けた理学療法士らが説明してもよい」と要件緩和する方針を示していますが、その場合には、加算の単位数を低くする考えです。
ちなみに訪問・通所リハビリテーションは、どちらも医師が配置された施設(病院や診療所など)が指定を受けて行っていますが、訪問リハビリテーションの人員基準には医師配置要件がありません(通所リハビリテーションは「専任の常勤医師1人以上」)。このため同省は、訪問リハビリテーションの人員基準でも医師の配置を求める方針です。
これにより、専任となった医師が、訪問リハビリテーションの利用者に積極的に関与できる、といった効果が期待できそうです。なお、要件上は専任配置ですが、「事業所である病院、診療所、介護老人保健施設の常勤医師」などとの兼務が認められる見通しです。厚労省の担当者は、「(訪問リハビリテーション側が)医師を確保できず、廃業するケースは想定していない」と話しています。
外部のリハビリ専門職と連携する通所介護事業所を評価
通所介護に関して、8日の会合で厚労省は、▼外部の専門職(訪問・通所リハビリテーション事業所や医療提供施設の理学療法士ら)が通所介護事業所を訪問してアセスメントを行い、それに基づいた個別機能訓練計画が作成される▼外部の専門職と連携して、個別機能訓練計画の進捗状況を定期的に評価し、必要に応じて見直す―ことを評価する案も示しています。
機能訓練指導員の専従配置などが要件となっている個別機能訓練加算を算定できない事業所に向け、新たな加算を設ける考えです。しかし、これに対して鈴木邦彦委員(日本医師会常任理事)は、外部に頼るのではなく、事業所が人員確保できるようにすべきだと指摘。齋藤訓子委員(日本看護協会副会長)も、外部事業所の協力を得やすいように工夫しないと実効性に乏しいと主張しています。
そのほか同省は、通所介護とほかのサービスとで、設備を共用できることを明確化させる方向性を示しています(共用が認められない場合を除く)。さらに、重症心身障害児・者らが利用する療養通所介護について、事業所ごとの定員数を今の「9人以下」から引き上げるとしています。
医療保険のリハ計画書の活用を認め、介護保険への移行を円滑に
訪問・通所リハビリテーションについて8日の会合で厚労省は、▼社会参加支援加算の算定要件に「就労に至った場合」などを追加する▼医療保険の疾患別リハビリテーションの計画書を、介護保険のリハビリテーション事業所でも活用できるルールにする―といった見直し案も示しています。
このうち、後者の「医療保険の計画書の活用を認める」案には、医療保険の疾患別リハビリテーションなどを終えた患者が、介護保険のリハビリテーションへと円滑に移行できるようにする狙いがあります。
医療機関が外来で要介護者らに行う疾患別リハビリテーションのうち、▼脳血管疾患等▼廃用症候群▼運動器―は、標準的算定日数を過ぎ、機能改善が見込まれない場合には維持期リハビリテーションと見なされます。今のところ、点数を減算した上で算定できますが、同省は2019年4月以降、算定を原則認めない方針で、そうなれば、医療保険から介護保険への円滑な移行が今まで以上に重要になります。
8日の会合で同省は、医療保険のリハビリテーションと通所リハビリテーションを、医療機関が同じスペースで行う場合の面積・人員・器具の共用についての要件を緩和させる方針も示しました。
介護予防サービスにもリハマネ加算を新設
さらに厚労省は、介護予防サービス(介護予防訪問リハビリテーションと介護予防通所リハビリテーション)へのリハビリテーションマネジメント加算の新設も提案しています。その要件は、訪問・通所リハビリテーションの同名の加算を参考に設定しますが、対象が要支援者なので一部は免除します。
具体的には、▼リハビリテーションを実施するごとに医師が詳細な指示を行う▼おおむね3か月ごとにリハビリテーション計画を更新する▼サービスを3か月以上利用する場合に、リハビリテーション計画書の備考欄に「継続利用が必要な理由」(介護予防訪問リハビリテーションの加算では「通所サービスへの移行の見通し」)を記載する―が要件になる見通しです。介護予防通所リハビリテーションの加算では、医師の指示を受けた理学療法士らが、開始日から1か月以内に居宅を訪問して評価することも要件になりそうです。
さらに同省は、介護予防訪問リハビリテーションに事業所評価加算、介護予防通所リハビリテーションに生活行為向上リハビリテーション実施加算を、それぞれ新設する方針です。
事業所評価加算は、介護予防通所リハビリテーションに既に設定されており、要支援状態が維持・改善した人が、利用者の一定以上を占めることなどが要件となっています。介護予防訪問リハビリテーションでも、同様の要件を満たせば加算されるルールになりそうです。
また生活行為向上リハビリテーション実施加算については、▼利用者の生活行為の内容を充実させるための専門的な知識・経験を有する作業療法士か、研修を修了した理学療法士・言語聴覚士を配置している▼生活行為の内容を充実させるための目標や実施頻度、実施場所などを記載したリハビリテーション計画を定め、リハビリテーションを提供する▼リハビリテーションの終了前1か月以内にリハビリテーション会議を開催する―の3つと、「新設するリハビリテーションマネジメント加算を算定していること」が、介護予防通所リハビリテーションの加算の算定要件となる見通しです(事業所評価加算との併算定は不可)。
【関連記事】
介護保険の訪問看護、ターミナルケアの実績さらに評価へ―介護給付費分科会(1)
集合住宅への訪問介護など、減算対象を拡大へ―介護給付費分科会(2)
介護のエビデンス構築に向けたデータ提出、当面は事業所を限定―厚労省・科学的介護検討会
生活援助の介護人材育てるも、報酬下げの可能性―介護給付費分科会(1)
「ある状態の要介護者にどの介護サービスが効果的か」などのエビデンスを構築—厚労省・科学的介護検討会
2018年度同時改定、「対面診療と遠隔診療の組み合わせ」や「自立支援に効果ある介護」を評価—未来投資会議
2018年度診療報酬改定、効果的・効率的な「対面診療と遠隔診療の組み合わせ」を評価—安倍内閣が閣議決定
遠隔診療の取扱い明確化し、2018年度改定でICT活用した生活習慣病管理など評価せよ―規制改革会議
2018年度診療報酬改定で、オンライン診療を組み合わせた生活習慣病対策などを評価—未来投資会議
介護職員処遇改善加算のIVとV、2018年度改定で廃止に向け検討—介護給付費分科会(2)
自立支援に資する介護、「要介護度の改善」だけでない点で一致—介護給付費分科会(1)
介護老健の在宅復帰・リハビリ・医療提供の各機能をどう充実させるか—介護給付費分科会(2)
介護医療院、報酬設定論議始まる!医療療養からの転換を危惧する声も—介護給付費分科会(1)
特養ホーム、医療ニーズ勘案し「介護医療院」などとの役割分担をどう考えるか—介護給付費分科会(2)
ケアマネの特定事業所集中減算、廃止含めた見直し要望が多数—介護給付費分科会(1)
生活援助中心の訪問介護、給付切り下げに賛否両論—介護給付費分科会(2)
2018年度改定でも「訪問看護の大規模化」や「他職種との連携」が重要論点—介護給付費分科会(1)
通所介護の「質」をどのように考え、報酬に反映させるべきか—介護給付費分科会
介護報酬の居宅療養管理指導、在宅医療の診療報酬に合わせた体系としてはどうか—介護給付費分科会(2)
退院後2週間未満の訪問リハ開始が効果的だが、3割の要介護者では実現できず—介護給付費分科会(1)
認知症デイサービスはIIIa以上、一般デイではIIb以下が主に利用—介護給付費分科会
定期巡回や看多機の整備進まず、「ニーズの実態を精査すべき」との指摘も—介護給付費分科会(2)
一部有識者が提唱する「新型多機能」、小多機の理念に反すると猛反発—介護給付費分科会(1)
2018年度介護報酬改定に向けキックオフ、夏までに第1ラウンドの議論終える—介護給付費分科会
オンラインでのサービス担当者会議などを可能にし、医療・介護連携の推進を—中医協・介護給付費分科会の意見交換(2)
要介護・維持期リハビリ、介護保険への移行を促すため、診療報酬での評価やめるべきか—中医協・介護給付費分科会の意見交換(1)
訪問看護、2018年度同時改定でも事業規模拡大などが論点に―中医協・介護給付費分科会の意見交換(2)
医療機関での看取り前の、関係者間の情報共有などを報酬で評価できないか―中医協・介護給付費分科会の意見交換(1)
審査支払機関改革やデータヘルス改革の実現に向け、データヘルス改革推進本部の体制強化―塩崎厚労相
団塊ジュニアが65歳となる35年を見据え、「医療の価値」を高める―厚労省、保健医療2035



