「健康・医療・介護情報共有方針」固まる、全国の医療機関等で薬剤・手術等の情報共有可能に―健康・医療・介護情報利活用検討会
2020.6.16.(火)
国民1人1人の健康・医療・介護情報(たとえば健診・検診データ、医療・介護レセプト情報など)を連結し、国民個人がそれを閲覧・管理できるようにするとともに(PHR)、医療機関等でそれを閲覧し、診療に活用できるようにする(EHR)―。
このために、まず「生涯の健診・検診データを国民1人1人が自分で把握できる」仕組み、「患者個々人の過去の薬剤投与の内容、手術等の内容、受診した医療機関名、検査データなどを医療機関等で閲覧できる」仕組み、などを2021年3月から稼働する「オンライン資格確認等システム」を活用して構築していく―。
6月15日に開催された「健康・医療・介護情報利活用検討会」(以下、検討会)で、こういった方針がまとめられました。政府はこの方針を踏まえて、今夏(2020年夏)に「健康・医療・介護情報連携の絵姿と工程表」を策定します。
目次
オンライン資格確認等システムを活用し、健康・医療・介護情報を共有
我が国では、公的医療保険制度・公的介護保険制度が整備されていることから、質が高く、膨大な量の健康・医療・介護データが存在します(例えばレセプトデータ)。これらのデータを有機的に結合し、分析することで、健康・医療・介護サービスの質を高めるとともに、かつ効率的な提供も可能になると考えられ、厚生労働省を中心に「データヘルス改革」が進められています。
データヘルス改革に関しては、(1)がんゲノム・AI(人工知能)(2)国民が自分自身のデータを閲覧できる仕組み(PHR)(3)医療・介護現場での情報連携(EHR)(4)データベースの効果的な利活用(NDB・介護DB等の連結解析)―の大きく4分野を中心に検討が進められており、骨太方針2019(経済財政運営と改革の基本方針2019)において「今夏(2020年夏)までに2021年度以降の絵姿と工程表を策定する」ことが指示されています。
検討会では、主に(2)(3)(4)について総合的に検討を進めており、今夏(2020年夏)の工程表策定にその意見を反映させることになります。
厚労省は、5月18日の検討会に、(a)総論(b)健診・検診情報を本人が電子的に確認・利活用できる仕組み(PHR)(c)医療等情報を本人や全国の医療機関等において確認・利活用できる仕組み(EHR)(d)電子処方箋―について具体的な論点を提示。6月15日の検討会では、各論点について「将来の方向性」が固められました。
まず(a)の情報の利活用に関する「総論」では、次の方向性が明確にされています。
▽国民にとって▼有用で▼安心・安全で▼利便性の高い―ものを目指す
▽通常時だけでなく、「情報の取得等に制約がある新型コロナウイルス感染症等の感染症の拡大期・流行期」「病院等のデータが確認できなくなるような大地震等の災害時」「意識障害等で患者の情報の取得が難しい救急医療の現場等の通常時と異なる場面」においても、健康・医療・介護情報の利活用が有用と考えられ、速やかに進める
▽まず「オンライン資格確認等システム」「マイナンバー制度」など既存インフラをできる限り活用することで、迅速かつ効率的に利活用を進める。その際、セキュリティや費用対効果にも十分配慮しつつ、速やかに費用負担の在り方について結論を得る
後述するように、患者が意識不明で救急搬送された場合などに、「既往症はあるのか」「日常的に服用している薬剤はあるのか」などの情報が得られれば、▼効果的に(傷病が想定できる)▼安全に(禁忌薬の投与を避けることができる)▼効率的に(検査等の手間を省くことができる)―処置等を行うことができます。また、高齢者等では、通常の診療や介護の場面においても、本人も家族が「既往症や日常的に服用している薬剤」を十分に医師等に伝えることが難しく、これらの情報収集が非常に重要になってきます。
情報収集のツールとして「オンライン資格確認等システム」(マイナンバーカードなどを用いて、医療機関の窓口で「この患者はどの医療保険に加入しているのか」をオンラインで確認する仕組み、2021年3月からスタートし、2023年3月には全国民・全医療機関で実施可能となる予定)などのインフラを活用することになります。ただし、「自動的に個人情報が共有されてしまう」ものではなく、患者自身が「共有を認めるかどうか」をオンライン資格確認の際に決定する(医療機関を受診する都度に、傷病名や治療内容などの情報を共有して良いか否かを患者自身が決定する)ことができます(関連記事はこちらとこちらとこちらとこちらとこちら)。
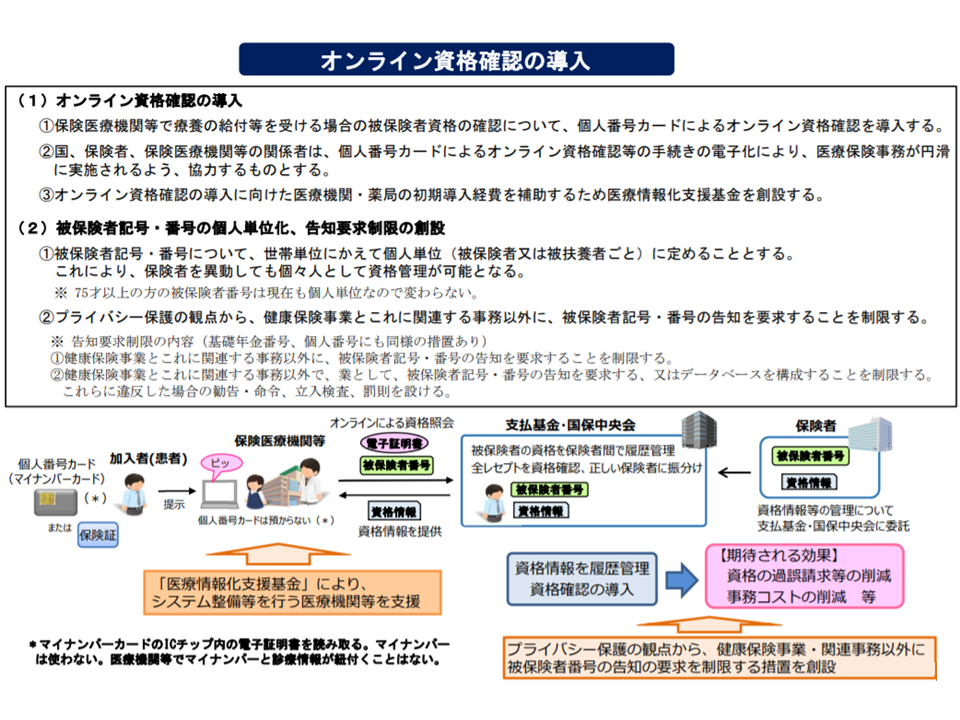
2021年3月からオンライン資格確認等システムが導入される(健康・医療・介護情報利活用検討会1 200615)
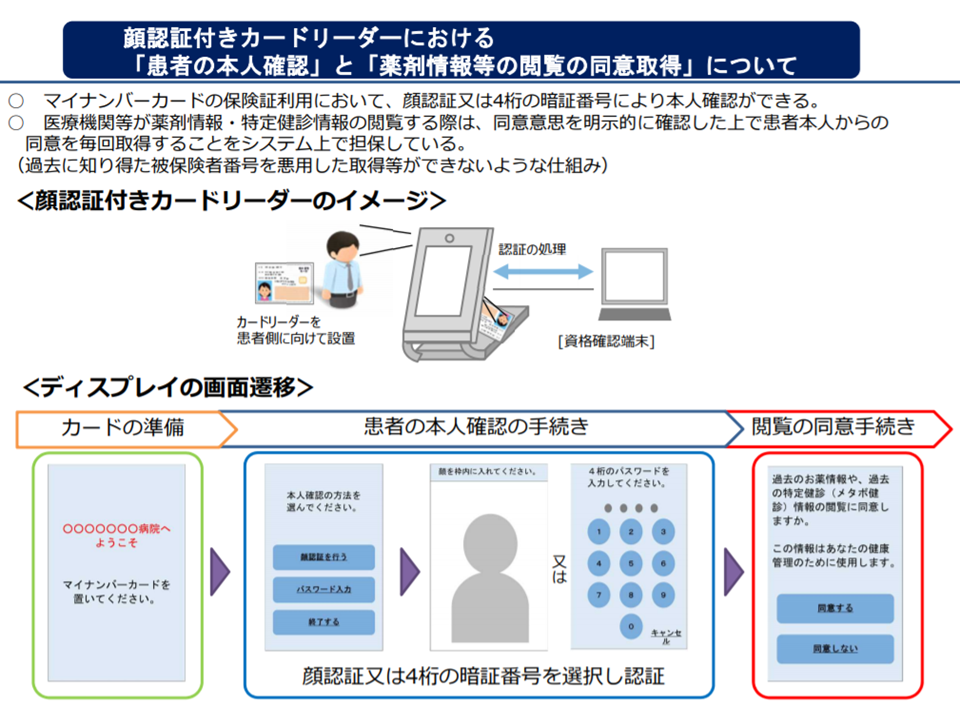
オンライン資格確認等システム等において、医療等情報の共有の可否を患者自身が決定する(健康・医療・介護情報利活用検討会2 200615)
新たな仕組みの構築・運用にかかる費用をだれが負担するのかという点について、厚労省保険局医療介護連携政策課の山下護課長は、「今後、議論していく」ことを確認したうえで、「基本的に国民が負担感を感じない仕組みとする必要がある」との考えを示しています。後述するPHRでは、国民1人1人が自分自身の健康・医療・介護情報を確認し、行動変容(例えば「健診で血圧が高くなってきている」ようなので食事や運動に気を付けようと考えるなど)につなげることが期待されますが、情報確認に当たり大きな費用が発生するとなれば、利活用が妨げられてしまいます。
「生涯にわたる健診・検診情報」を国民1人1人が確認できる仕組みの構築を急ぐ
(b)の「健診・検診情報を本人が電子的に確認・利活用できる仕組み」(PHR)に関しては、次のような考えに沿って推進されます。国民1人1人が、自分自身の統合された健康・医療・介護情報を確認し、行動変容等につなげていくものです。
▽健診、検診情報の情報管理主体が多岐にわたる(保険者、自治体、事業主等)中、国民が「生涯に渡る自分の健康データ」にアクセスできるような仕組みを速やかに構築する
▽オンライン資格確認等システムで、40歳以上の事業主健診情報は特定健診情報として提供される。加えて、「40歳未満の事業主健診情報」の有効活用を図るため、保険者へ情報を集めるための法制上の対応を講ずる
▽自治体健診・学校健診等についても一体的に進める
▽マイナポータルによる閲覧とともに、民間活用を進めるに当たり、国が中心となってルールを作成することも含め必要な環境整備を早急に行う
後述するEHR(医療等情報を本人や全国の医療機関等において確認・利活用できる仕組み)とも深く関連しますが、さまざまな情報を連結し、閲覧・分析可能とするためには「情報の標準化・コード化」が不可欠となります。例えば健診・検診等において、同じ項目でも実施機関等によって「測定単位」などが異なることがあります。これでは一般国民にとって「データの比較」が非常に困難となってしまいます。このため永井良三座長代理(自治医科大学学長)は、「データの標準化、コード化を急ぎ進める必要がある」旨を強調しています。
また、PHRのルール作りに関しては、石川広己構成員(日本医師会常任理事)らから「電子カルテの二の舞を避けるために、早急なルール設定が必要である」との見解が示されています。
電子カルテについては、ベンダーが医療現場の要請を踏まえて独自に改善・改良等を進めた結果、「互換性がほとんどない」状態に陥っており、「医療情報連携を阻害している」「クライアントの囲い込みに繋がっている(異なる製品に置き換えると過去のデータとの連結ができない)」などの弊害が生じています(関連記事はこちらとこちらとこちらとこちら)。PHRについても民間企業によるサービスがすでに始まっており、石川構成員らは「早急にルール策定を行わなければ、電子カルテのように、データの互換性がない状況に陥ってしまう」と指摘しています。
この点、経済産業省の担当者は「民間PHR事業者間でガイドラインを作成し、利用データの標準化を進めていこうという動きがある」ことを紹介していますが、厚労省の松本純夫顧問(国立病院機構東京医療センター臨床研究センター名誉院長)は「国主導で、急性期と慢性期の各ミニマムデータセットを作成したほうが早いのではないか」との見解を示しています。国によるルールと、事業者自身によるガイドラインとの双方で「標準化」が推進されていくことになるでしょう。
薬剤・手術等・医療機関名・検査値などのデータを医療機関等で共有できる仕組みを構築
一方、(c)の「医療等情報を本人や全国の医療機関等において確認・利活用できる仕組み」(EHR)は、例えば、医療機関等において、患者の過去の傷病歴・治療歴などを確認したうえで、効果的かつ効率的な治療等の実現を目指すものです。
患者から、これまでの傷病歴・治療歴等を聞き出すことが難しい場面(救急搬送患者や高齢の患者など)はもちろん、通常の診療においても患者自身が正確にこれらを医師等に伝えることは難しく(覚えていない、覚えていても「この情報は不要」と自己判断し伝えないケースものある)、こうしたEHRの仕組みが構築されれば、最適な治療法を迅速に選択することが期待できるのです。
この点については、次のような方向性が示されています。
▽オンライン資格確認等システムにある薬剤情報に加えて、手術情報等の情報を活用する。▼救急、災害時、感染症拡大期など、緊急時やかかりつけの医療機関に診てもらうことが難しい場合においても必要な医療情報の迅速な把握が可能になる▼複数医療機関等を受診する患者の総合的な診療に活用できる▼高齢者などで本人の記憶があいまいな場合でも、正確な医療情報を入手できる―などの有用性があり、全国の医療機関等がこうした医療情報を確認・利用できる仕組みを構築する
▽薬剤情報に加えて確認・利活用できることとする情報は、レセプトに記載されている▼医療機関名▼診療報酬が算定される手術・移植、透析といった診療行為の項目―のほか、「医療関係者間において患者を診療する際に有用と考えられる項目」とする
▽全国の医療機関等で医療情報を活用するに当たっては、地域医療情報連携ネットワークにおける取り組みも踏まえながら運用を検討する
▽学会等の取り組みも参考に、技術動向を踏まえた電子カルテの標準化を進めつつ、上記以外の医療情報についても、「退院時サマリや検査結果等情報項目の拡大」「最新の情報を共有できる方策」について、オンライン資格確認等システムにある情報活用の成果等も踏まえつつ検討を進める
傷病歴・治療歴は膨大であり、すべてを連結するには費用・技術面で課題も大きく、また「必ずしも共有する必要性のない情報」もあります。一方で、現在は把握されていない情報の中にも「共有することが有益」と考えられる情報も少なくありません。例えば、医療的ケア児に関しては、「家族の日常的なケア記録」などが診療(通常診療、救急診療)の場面で非常に有用となります。
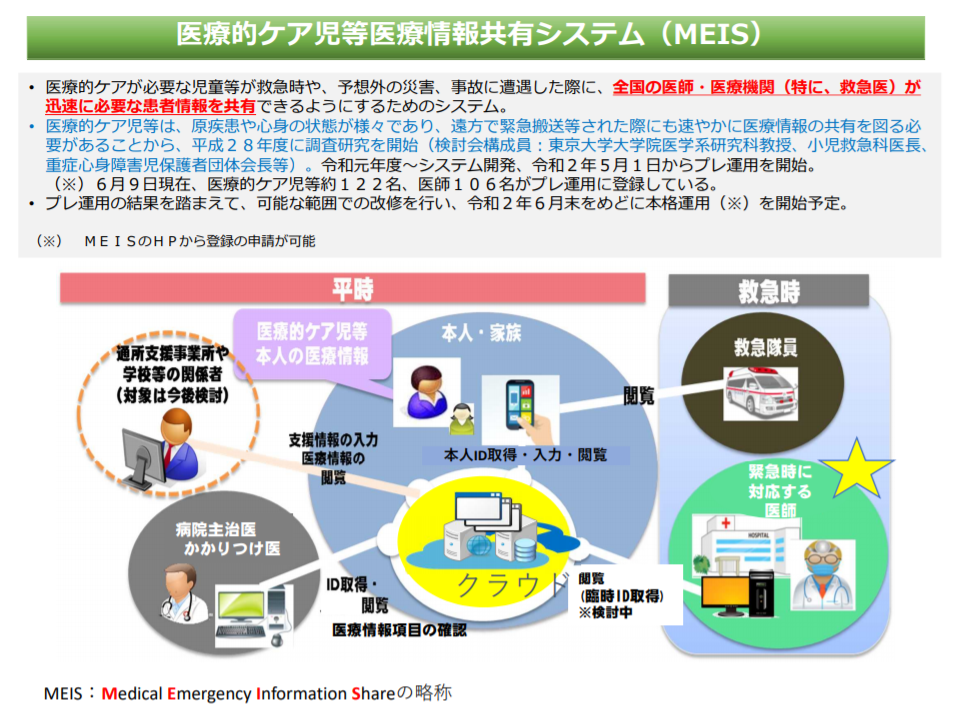
医療的ケア時等医療情報共有システム(MEIS)の概要(健康・医療・介護情報利活用検討会3 200615)

医療的ケア時等医療情報共有システム(MEIS)には医師だけでなく、患者家族等の情報も共有される(健康・医療・介護情報利活用検討会4 200615)
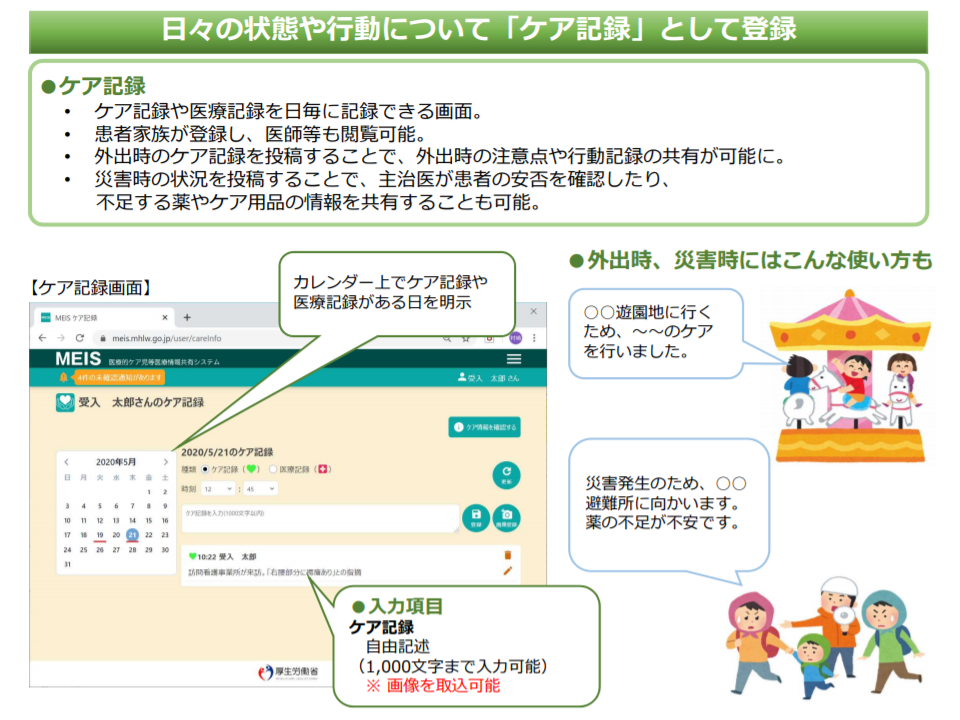
患者家族からは日常のケア記録を共有する(健康・医療・介護情報利活用検討会5 200615)
そこで「どういった情報を共有すればよいか」という項目選択が重要となってきます。リアルタイムな情報共有を行うためには、「診療録、つまりカルテ情報の共有化」が魅力的です。しかし、「電子カルテは標準化が進んでない」「全国の医療機関での共有が困難である(地域医療情報ネットワークに参加していない医療機関、電子カルテを導入していない医療機関も少なくない)」などの大きな課題があります。
そこで検討会では、日本全国の医療機関等から情報収集可能であり、標準化が完了している「レセプト」に着目し、有用なデータ(薬剤、手術等、医療機関名など)の共有からスタートすることが現実的と判断しました。具体的には、まず▼薬剤情報▼手術や移植、透析などの情報▼過去に受診した医療機関名―などをレセプトから抽出し、これを共有。さらに、レセプトに記載されていない「他の有用なデータ」(退院時サマリや検査データなど)についても共有対象とする方向が明示されました。
ただし、「レセプト情報の共有はリアルタイムには行えない(実際の診療提供から情報共有までに1か月以上かかる)」「いわゆる『レセプト病名』をどう考えるべきか」「検査データなどについては、データの標準化、コード化が必ずしもなされていない」「介護関連情報の共有も重要である」などの検討課題もあります。今後の具体的な制度設計に当たり、さらに議論を重ねていく必要があります。
さらに(d)の電子処方箋に関しては、▼全国で利用でき、患者の利便性向上や重複投薬の回避、医療機関・薬局の負担軽減にも資する仕組みとする▼リアルタイムで情報を共有する仕組みとして、オンライン資格確認等システムのネットワークの活用を検討する▼処方箋の真正性確保のあり方について検討する―という方向が示されました。
こうした方針を踏まえて、政府は今夏(2020年夏)に、健康・医療・介護情報の共有に関する具体的な姿と工程表(スケジュール表)を策定します。もちろん、さらに詰めるべき技術的課題なども残されており、並行して検討会やワーキングループ(検討会の下部組織)で議論が行われていきます。
【関連記事】
「レセ情報とレセ以外情報」をセットで格納・共有し、効果的かつ効率的な医療提供の実現を―健康・医療・介護情報利活用検討会
全国の医療機関間で、患者の「薬剤情報」「手術情報」など共有できれば、救急はじめ診療現場で極めて有用―医療等情報利活用ワーキング
電子カルテ標準化や国民への健康情報提供(PHR)など一体的に議論し、夏までに工程表まとめる―健康・医療・介護情報利活用検討会
電子カルテの標準化、まず「電子カルテの将来像」固め、それを医療情報化支援基金の補助要件に落とし込む―医療情報連携基盤検討会
2019年度予算案を閣議決定、医師働き方改革・地域医療構想・電子カルテ標準化などの経費を計上
異なるベンダー間の電子カルテデータ連結システムなどの導入経費を補助―厚労省・財務省
病院間の情報連携が求められる中で「電子カルテの標準化」が必要―日病協
「電子カルテの早期の標準化」要望に、厚労省は「まず情報収集などを行う」考え―社保審・医療部会
「電子カルテの標準仕様」、国を挙げて制定せよ―社保審・医療部会の永井部会長が強く要請
電子カルテの仕様を標準化し、医療費の適正化を促せ―四病協
「個人単位の被保険者番号」活用した医療等情報の紐づけ、まずNDBや介護DBを対象に―厚労省・医療等情報連結仕組み検討会
医療・介護等データ連結、「医療の質」向上と「個人特定リスク」上昇とのバランス確保を―厚労省・医療等情報連結仕組み検討会
個人単位の被保険者番号を活用した医療等情報を連結、具体的な仕組みの検討スタート―厚労省・医療等情報連結仕組み検討会
医療等のデータ連結において、個人の紐づけは「個人単位の被保険者番号」を基軸に―医療情報連携基盤検討会
医療情報ネットワークの2020年度稼働に向け、2018年夏までに「工程表」作成―医療情報連携基盤検討会
2021年からのオンライン資格確認、カードリーダー等端末は支払基金が一括購入し医療機関へ配付―社保審・医療保険部会
2021年3月からマイナンバーカードに「保険証機能」付与、既存保険証が使えなくなる訳ではない―社保審・医療保険部会
オンライン資格確認や支払基金支部廃止などを盛り込んだ健保法等改正案―医療保険部会
被保険者証に個人単位番号を付記し、2021年からオンラインでの医療保険資格確認を実施―医療保険部会
2020年度中に、医療保険のオンライン資格確認を本格運用開始―社保審・医療保険部会





