NDBやDPC等の利用しやすい「仮名化情報」を研究者等に提供、優れた医薬品開発や医療政策研究につなげる—社保審・医療部会(2)
2024.12.2.(月)
NDBデータ(レセプト、特定健診データ)やDPCデータなどについて、より利活用しやすい「仮名化」(個人特定はできないが、より生データに近い形での加工処理)情報として研究者等に提供し、優れた新薬の研究・開発や医療政策研究推進などのために利活用することを認める—。
電子カルテのデータについても、同様の2次利用を可能とする環境を整え、レセプト等データと臨床データとの突合を可能とする—。
11月28日に開催された社会保障審議会・医療部会で、こうした方針が了承されました。すでに医療保険部会でも了承されており、今後、介護保険部会での審議を経て、年明け(2025年)の通常国会に健康保険法や医療法、医療介護総合確保法、介護保険法などの改正案提出を目指します(認定医療法人制度の延長等に関する記事はこちら)。

11月28日に開催された「第113回 社会保障審議会 医療部会」
目次
医療・介護情報の「2次利用」を可能とし、優れた医薬品開発や医療改革研究につなげる
我が国では、公的医療保険制度・公的介護保険制度等が整備されていることから、「精度が高く、かつ広い範囲をカバーする健康・医療・介護データ」が存在します(例えばレセプトデータ等)。これらのデータを有機的に結合し、分析することで、健康・医療・介護サービスの質を高めるとともに、かつ効率的な提供も可能になると期待されます(医療・介護DX)。
この医療・介護DXには、大きく▼本人の診療等のために利用する1次利用▼広く国民一般のために利用する2次利用—があります。この医療・介護情報の2次利用については、健康・医療・介護情報利活用検討会の「医療等情報の二次利用に関するワーキンググループ」で議論が行われ、例えば▼公的データベース(医療レセプト情報等を格納しているNDB、介護レセプト等情報を格納している介護DBなど)から研究者等に向けて「仮名化情報」でのデータ提供を行う▼公的データベースの2次利用、電子カルテ情報の2次利用などを安全に行うための「情報連携基盤」を構築する—などの基本的な考え方が固められました(関連記事はこちら)。
この考え方を踏まえて、厚労省大臣官房の西川宜宏企画官(医政局特定医薬品開発支援・医療情報担当参事官室、医政局、健康・生活衛生局感染症対策部併任)が、次のような法整備を行い「医療・介護情報の2次利用を推進する環境の整備」を進めてはどうかと提案しました。
(1)公的データベース(NDB、介護DB、DPCデータ、難病DBなど)について、より利活用しやすい「仮名化情報」の提供も可能とし、臨床情報等(例えば(3)の電子カルテデータなど)のデータとの「連結解析」を可能とする(これにより画期的な新薬の研究開発や優れた医療政策の研究などが進むと期待される)
(2)公的データベース等に研究者・企業等がリモートアクセスし、一元的かつ安全に利用・解析を行うことができるVisiting環境(クラウド)の「情報連携基盤」を構築する。また公的データベース等データの利用申請の受け付け、利用目的等の審査を一元的に行う体制を整備する(安全な情報利活用の環境が整う)
(3)現在構築中の「電子カルテ情報共有サービス」で共有される電子カルテ情報について2次利用を可能とする。その際、匿名化・仮名化情報の利活用を可能とする。具体的な制度設計については、医療関係団体等の関係者や利活用者等の意見を踏まえながら検討する(レセプト情報と臨床情報との紐づけにより、画期的な新薬の研究開発や優れた医療政策の研究などが進むと期待される)

医療・介護情報の2次利用方針(難病対策委員会5 241015)
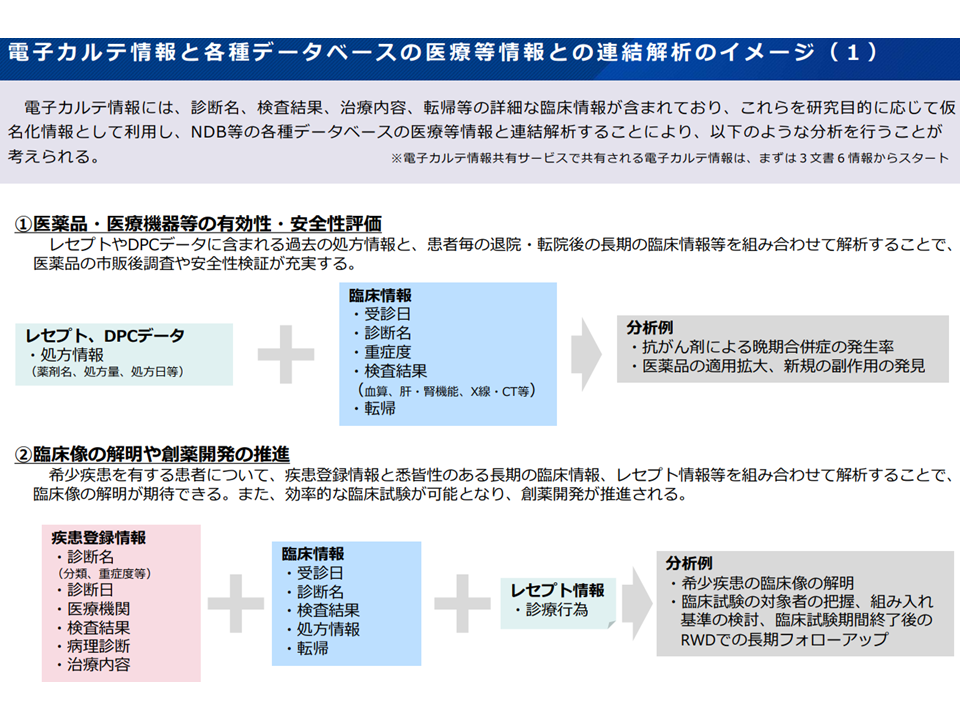
電子カルテに含まれる臨床情報などを各種情報と組み合わせることで研究がさらに充実すると考えられる1(医療等情報2次利用ワーキング1 240318)

電子カルテに含まれる臨床情報などを各種情報と組み合わせることで研究がさらに充実すると考えられる2(医療等情報2次利用ワーキング2 240318)
こうした内容について11月28日の医療部会では、▼機微性の高い個人情報(診療情報等)が含まれており、患者・国民に不安が生じないような権利利益保護、自己情報コントロールに十分配慮してほしい(佐保昌一委員:日本労働組合総連合会総合政策推進局長)▼国民の誤解や理解が不十分なことにより、DXがうまく進まないこともあり(マイナ保険証など)、国民の理解を得るべく「国民の利益につながる仕組みである」ことを十分に周知広報する必要がある。また、データ連結においてはそれぞれのデータの特性も踏まえた「連結の可否、配慮」などを検討すべき(黒瀬巌委員:日本医師会常任理事)▼データの不適切利用に関する厳格な対応が必要である(神野正博委員:全日本病院協会副会長)—などの注文が付きましたが、内容については了承。
また、上記2次利用とは直接関係ありませんが、「例えば『がん疑い』というレセプト情報が、不用意に患者の目に留まるようなことがあれば大きな誤解・混乱を招く(検査のために『がん』を疑い病名とすることはままあるが、それを患者が『自分はがんなのか』と勘違いし、『告知されていない』などの混乱を招くことがある)。情報の管理は十分慎重に行ってほしい」(泉並木委員:日本病院会副会長)などの関連要望も出ています。
後述する「社会保険診療報酬支払基金の改組」や「オンライン診療の法制化」などと併せて、厚労省で「法令改正の準備」に入ります(なお、介護情報の2次利用について介護保険部会での審議も今後行われる)。
オンライン診療を法制化、規制を大幅「緩和」するとともに、適性性の確保を図る
また11月28日の医療部会では、次のような「オンライン診療の法制化」方針も了承されました(関連記事はこちら)。
(1)「オンライン診療を行う医療機関」を医療法上明確化する
→オンライン診療を行う医療機関に「都道府県への届け出」を義務付ける
→「オンライン診療を行う医療機関」の管理者(院長等)は、新たに定められる「厚生労働大臣に定める基準」(オンライン診療を行う医療機関の管理者(院長等)が講ずべき措置に関し、適切かつ有効な実施を図るための基準)を遵守する(基準のベースは「オンライン診療の適切な実施に関する指針」(オンライン診療指針))
→「オンライン診療を行う医療機関」の管理者は、「患者の容態急変」に備えて「患者の所在地近隣の医療機関と受け入れの合意」等を取得し、その過程で、地域医療に与える影響やその可能性について、地域の関係者と連携して把握する
(2)「特定オンライン診療受診施設」を医療法上明確化する
→「特定オンライン診療受診施設」は、「施設にいる患者に対してオンライン診療が行われ、当該施設の設置者が、医師・歯科医師に対し『業としてオンライン診療を行う場』として提供しているもの」と定義される
→例えば、デイサービスで「特定多数人の通所利用者等に対し、サービスの機会を活用してオンライン診療を受診する機会を提供する」場合、現在は「診療所の開設」が必要となるが、改正法では「特定オンライン診療受診施設の届け出」のみで実施可能となる
→オンライン診療の適正実施に向け、「特定オンライン診療受診施設」には▼都道府県知事への届け出▼「運営者」の設置▼「オンライン診療を行う病院/診療所の医師」による指導監督、「オンライン診療基準への適合性」確認」—などの義務を課す
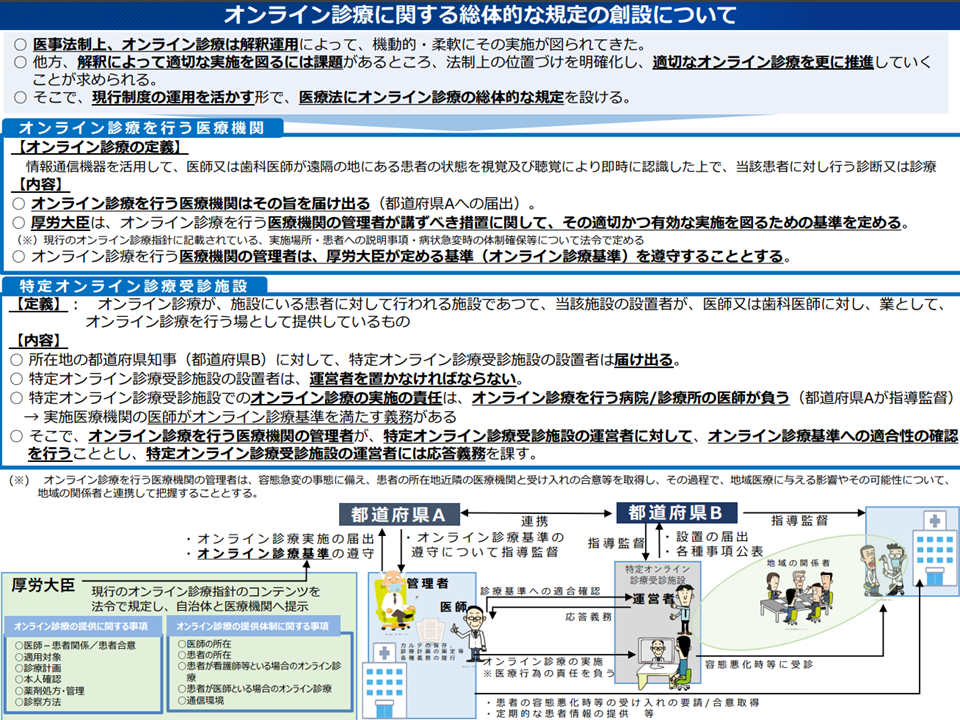
オンライン診療を医療法に法制化する(社補審・医療部会(1)3 241030)
「オンライン診療を行える場」の基準等を法律に規定し、「オンライン診療を行える場」の確保・拡大を図る【いわば規制の大幅「緩和」対応】とともに、(1)の医療機関サイド・(2)の施設サイドの双方に対し「適切なオンライン診療の実施」を求め、安全性・有効性を担保する【適正性の担保対応】ものと言えるでしょう。
11月28日の医療部会ではこうした内容を改めて了承しており、厚労省は今後医療法改正案の国会提出準備を行います。もっとも、▼オンライン診療はあくまで「対面診療の補完」であることを再確認し、急変時の対応体制をしっかりと構築すべき。その際には地域医師会との連携、特定オンライン診療受診施設のプライバシー保護と非営利性の確保、オンライン診療ツール(アプリなど)提供事業者に対する医療法上の規定整備なども考えるべき(角田徹委員:日本医師会副会長)▼国を跨いで実施されるオンライン診療への対応、医師-医師間のオンライン診療(画像のオンライン読影など)への対応などもしっかり考えるべき(島崎謙治委員:国際医療福祉大学大学院教授)—などの注文がついており、運用等において配慮が必要となります。
なお厚労省医政局総務課の坪口創太医療政策企画官(大臣官房情報化担当参事官室併任)は、▼公民館等を利用したオンライン診療のための医師非常駐の診療所が、これまでに16か所設置されたこと▼通所介護事業所(デイサービス)等の療養生活の場でのオンライン診療について、これまでに2件の相談があったこと—を報告しています。「制度的なハードルが高い」のか、「そもそも、規制改革サイドが主張するようなオンライン診療にかかるニーズがそれほどない」のか、法改正後の状況に注目が集まります。

オンライン診療の拡大状況(社補審・医療部会(2)1 241128)
医師偏在対策の総合パッケージ策定に向けた議論続く
また11月28日の医療部会では、これまでの医師偏在対策に関する議論の状況報告を受けています(関連記事はこちらとこちら)。
医療部会委員からは、▼地方の病院が求めているのは「入院患者に対応できる医師、宿日直をしてもらえる医師」である。医師少数区域での「1年以上勤務」においては、少なくとも「1か月以上」の単位での断続勤務としてほしい(望月泉委員:全国自治体病院協議会会長)▼「セカンドキャリアとして故郷に戻り、総合診療を行いたい」と考えた医師が、故郷が外来医師多数区域なためにクリニック開設が行えない、などの事態が生じては困る。柔軟な仕組み検討すべき(黒瀬委員)▼公的病院の管理者要件に「1年以上の医師少数区域勤務」を盛り込む点について、勤務期間を短縮したほうが派遣しやすいのではないか(加納繁照委員:日本医療法人協会会長)▼医師少数区域での勤務医に対するインセンティブは、「病院から派遣する」ことになるため、医師個人でなく、病院に支給すべきである(泉委員)▼経済的インセンティブについて、全国一律の診療報酬で対応することはあり得ない(角田委員)▼医療チームでの派遣が重要であろう。また派遣先にどういったニーズがあるのかという情報を公開し、全国でマッチングする仕組みが必要であろう(木戸道子委員:日本赤十字社医療センター第一産婦人科部長)▼経済的インセンティブについて、全国一律の診療報酬で対応することは許されない。診療報酬は「打ち出の小槌」ではない。診療の対価である点を十分に認識すべき(島崎委員)▼診療報酬は「診療の対価」としてランニングコストをみるばかりでなく、一定のイニシャルコストをも評価していると考えられる。診療報酬で「医療提供体制整備」を行うことには合理性がある(松原由美委員:早稲田大学人間科学学術院教授)—などの意見が出ています。
さらに議論を進め、年内(2024年内)の「医師偏在解消に向けた総合的な対策のパッケージ」策定を目指します。
このほか、11月28日の医療部会では、次のような点も了承等されています。
▽社会保険診療報酬支払基金について、現在の「審査支払業務」に加え、新たに「医療DX推進」の役割も持ってもらう。このため名称・組織・根拠法の見直しなどを行うことを了承(厚労省サイトはこちら)
▽美容医療の適切実施に向け、▼美容医療を行う医療機関等の報告・公表の仕組みの導入▼保健所等による立入検査や指導のプロセス・法的根拠の明確化▼関係学会によるガイドライン策定▼オンライン診療・広告の適正性確保—などを進める(厚労省サイトはこちら(報告書)とこちら(概要))
なお、美容医療で有害事象が生じ、その患者が保険診療を受けた場合には、一定要件を満たせば「医療保険者(健康保険組合、協会けんぽ、国民健康保険など)から、美容医療機関に対し求償請求を行える」(いわゆる第3者行為として求償可能なケースがある)ことに留意が必要です。

美容医療の適切な実施に関する検討会報告書(社補審・医療部会(2)2 241128)
【関連記事】
認定医療法人制度を2029年末まで延長、一般社団法人立医療機関にも「都道府県への財務諸表届け出」など義務化—社保審・医療部会(1)
新地域医療構想で「急性期拠点機能の集約化」方向で進めるべきだが、「待てない領域」等にも配慮した丁寧な議論を—社保審・医療部会
電子カルテ情報共有サービス、地域医療支援病院・特定機能病院・2次救急病院等に導入の努力義務を課す—社保審・医療部会(2)
医療法に「オンライン診療」を実施・受診する場などの規定を明示、適切なオンライン診療を推進する環境整える—社保審・医療部会(1)
新たな地域医療構想論議、「現行の考え方を延長する部分」と「新たな考え方を組み込む部分」を区分けして進めよ—社保審・医療部会(2)
医師偏在対策の総合パッケージ策定に向け、「インセンティブ」と「規制的手法」との組み合わせを検討—社保審・医療部会(1)





