要介護者に適切な医療提供が行え、医療サイドに生活情報が伝わるよう、中身のある医療・介護連携推進を—社保審・介護給付費分科会(1)
2023.8.8.(火)
要介護者の多くは医療ニーズも抱えており、「介護施設等での医療対応力強化」「医療・介護間の情報連携推進」「平時からの介護施設等も巻き込んだ感染対策向上」を図っていく必要がある―。
8月7日に開催された社会保障審議会・介護給付費分科会で、こうした議論が行われました。同日には「介護老人福祉施設(特別養護老人ホーム)」「介護老人保健施設」「介護医療院」「特定施設入居者生活介護」に関する総論論議も行われており、別稿で報じます。
医療・介護間の情報連携をICT活用して推進せよ
2024年度の介護報酬改定論議が進んでいます。
【介護給付費分科会】
▽居宅介護支援(ケアマネジメント)、訪問介護、訪問入浴介護、居宅療養管理指導通所リハビリ、短期入所生活介護、短期入所療養介護、福祉用具・住宅改修
▽訪問看護、訪問リハビリ
▽通所リハビリ、短期入所生活介護、短期入所療養介護
▽通所介護、認知症対応型通所介護、療養通所介護
▽定期巡回・随時対応型訪問介護看護、夜間対応型訪問介護、小規模多機能型居宅介護、看護小規模多機能型居宅介護、認知症対応型 共同生活介護
▽スケジュール等
ICT・ロボット活用等
【介護給付費分科会と中央社会保険医療協議会との意見交換会】
▽ACP等
訪問看護等
身体拘束ゼロ等
施設での医療、認知症等
要介護高齢者の急性期入院医療、リハ・口腔・栄養の一体的推進等
8月7日の分科会では、(1)特養(2)老健(3)介護医療院(4)特定施設(5)高齢者施設と医療機関の連携強化・感染対応力向上—の5点を議題としました。本稿では(5)の連携強化・感染対応力向上に焦点を合わせ、他サービスについては別稿で報じます。
要介護者の多くは、要介護状態にあると同時に、何らかの健康負担を抱えるケースが少なくありません。また施設等で生活を送る中で、傷病に罹患するケースもあります。その際、施設等と医療機関との間で「医療・介護・生活」などに関する情報を十分に共有することが重要です。
例えば、ある要介護者が「傷病で入院する → 回復して施設に戻る」という事例を考えてみましょう。入院時には、介護施設から医療機関に対して「利用者の状態、傷病の状況、平時からの介護内容、認知症の状況」などの情報を提供することが円滑な入院・適切な治療にとって重要となります。事前に「認知症がある、移乗に問題がある」などの情報があれば、医療機関サイドで体制を整えておくことが可能になります。
また、回復して退院する際には、医療機関から介護施設に対し「傷病回復の状況、今後の生活で留意すべき医療的視点、かかりつけ医が留意すべき点」などの情報が伝達されることが重要となります。
こうした情報連携の必要性・重要性はさまざまな場面で確認することができ、例えば次のような報酬上の評価がなされています。
▽退院・退所時連携加算:病院・診療所、介護老人保健施設、または介護医療院を退院・退所して特定施設に入居した場合、施設サイドが医療提供施設職員と面談等を行い、当該利用者に関する必要な情報を受けた上で特定施設サービス計画を作成し、特定施設サービスの利用に関する調整を行った場合に、入居日から30日以内の期間「1日30単位」を算定可
▽初期加算:施設や小規模多機能型居宅介護、認知症対応型共同生活介護などに入所した際、そこでの生活に慣れるために様々な支援を必要とすることから、入所日から30日間「1日30単位」を加算する
▽退所時情報提供加算:介護老人保健施設や介護医療院への入所期間が1か月を超える入所者が居宅等へ退所する場合、入所者の同意を得て、退所後の主治医に診療情報を示す文書を添えて紹介を行った場合に500単位を算定可
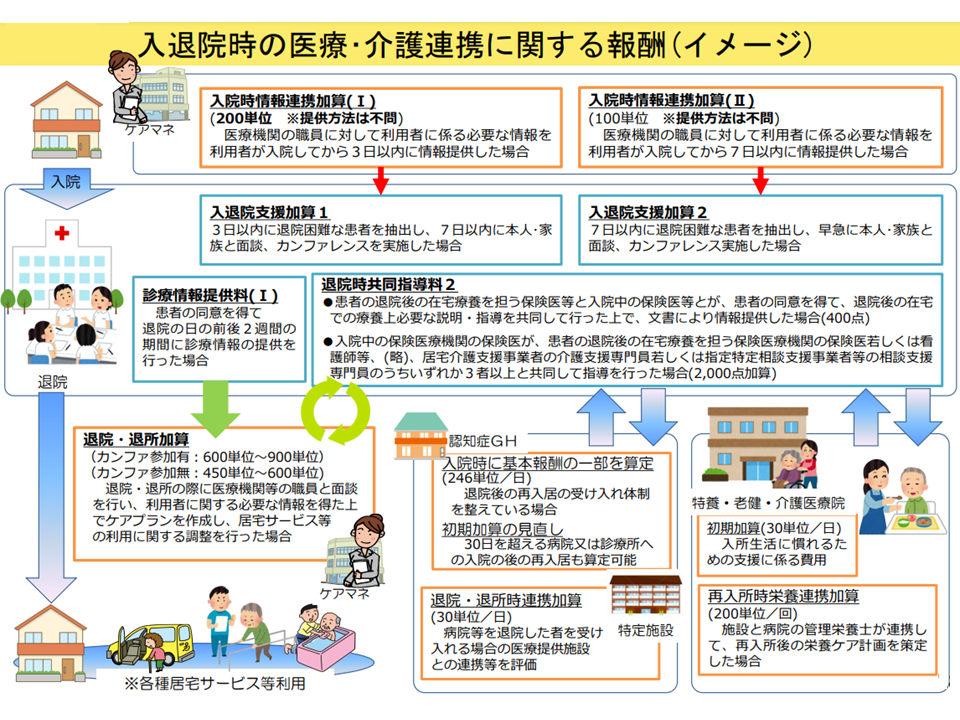
医療・介護間での情報連携等を評価する報酬イメージ(介護給付費分科会(1)1 230807)
ただし、現場からは「医療サイドで『生活』機能の情報収集が少ないのではないか」「退所時情報提供加算の様式は現病歴等の診療状況に関する情報を記載する項目が中心で、生活歴等を記載する項目が比較的乏しいのではないか」といった指摘もなされています。
2024年度には診療報酬・介護報酬の同時改定が行われるため、医療・介護間の連携を強化する報酬上の対応を改善する絶好のチャンスと言えます。委員からは、「医療・介護双方の共通情報連携プラットフォームを設け、双方向の情報連携を簡易に行える体制を敷くべき」(田中志子委員:日本慢性期医療協会常任理事)、「現在、医療・介護それぞれで『似て非なる』情報がたくさんあるが、今のままでは連携が困難である。共通の物差しが必要となる。その際、円滑な医療・介護情報連携については函館や長崎で、すでに相当程度進んでいる。こうした取り組みを参考にすべき」(松田晋哉委員:産業医科大学教授)、「情報連携に当たってはICT化・デジタル化が欠かせないが、介護分野では遅れている。介護分野のデジタル化推進を検討すべき」(吉森俊和委員:全国健康保険協会理事、伊藤悦郎委員:健康保険組合連合会常務理事)、「中央社会保険医療協議会・介護給付費分科会の意見交換会では『形式的な連携』でなく『実質的な連携』の重要性が説かれた点を重視し、平時からの『生活機能』も含めた情報連携を報酬で支援するべき」(小林司委員:日本労働組合総連合会総合政策推進局生活福祉局長)などの意見が出ています。
なお、医療・介護情報連携に関して、現在、別の検討会(健康・医療・介護情報利活用検討会「介護情報利活用ワーキンググループ」)でも議論が進んでいます(関連記事はこちら)。両者の関係が気になりますが、介護情報利活用ワーキングでは「医療・介護等の情報を連携する共通プラットフォーム構築を念頭に置き、どういった情報項目を連携対象とすべきかを、少し先を見据えて議論する」、介護給付費分科会では「共通プラットフォームより手前となる2024年度改定に向けて、どういった情報項目の連携を進めるかを議論する」という違いがあります(将来は同じ内容(情報項目)が連携対象となる)。
介護施設等での医療対応力強化に向け「特定行為研修修了者の配置」など進めよ
上述のように要介護者の多くは医療ニーズも抱えているため、医療的な処置などが必要となるケースも少なくありません。しかし、施設等によって医療従事者の配置状況が異なるため、「施設自ら医療提供を行うのか?報酬上の評価をどう考えるのか?」については、次のように施設類型ごとに異なる考え方が設けられています。
▽医療施設でもある介護医療院(医療・介護・住まいの3機能を併せ持つ施設)や介護老人保健施設では、医師が常駐しているため「日常的な医療は基本報酬(介護報酬)の中に包括評価」される。ただし、特殊な医療については「別の介護報酬」(例えば介護医療院で重度者への医学的管理等を行うことを評価する【特別診療費】、老健施設で肺炎、尿路感染症等治療を行うことを評価する【所定疾患療養費】など)を設ける
▽特別養護老人ホームには、医師配置が行われているが常駐ではないため▼配置医による健康管理・療養上の指導は介護保険給付▼末期がん、看取り、配置医師の専門外で特に診療を必要とする場合等に行う往診などは医療保険給付—とする
▽医師が配置されていない特定施設(有料老人ホーム、軽費老人ホーム(ケアハウス)、養護老人ホーム)では、外来・在宅医療などは医療保険給付となる。ただし看護師は配置されているため、一部(末期がん対応など)を除き、介護にかかる費用は介護保険給付となる
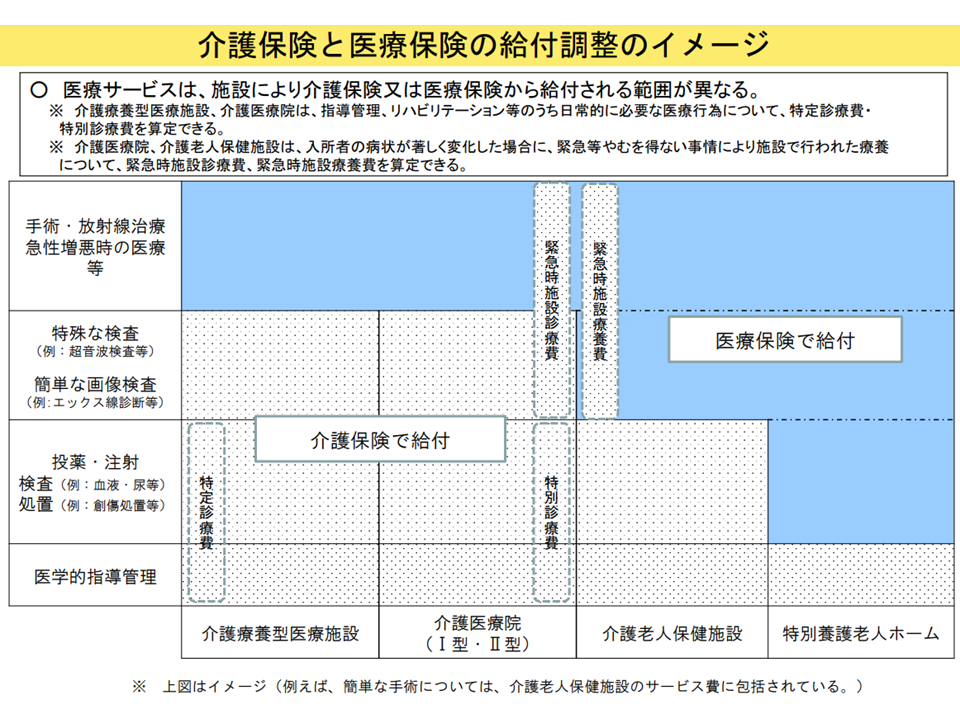
介護施設等における医療は、施設によって介護報酬・診療報酬の組み合わせが異なる(医療・介護意見交換会(1)1 230419)
それぞれの報酬改定を議論する中で「医療ニーズに的確に対応できる体制整備」を議論していきますが、施設全体を通じて、例えば「専門的な医療にも対応可能な体制を整えるため、専門性の高い看護師(例えば特定行為研修を修了した看護師など)の配置を介護報酬でも評価すべき」(田母神裕美委員:日本看護協会常任理事、田中委員)、「配置医師とは別に『協力医療機関』(地域包括ケア病棟や在宅療養支援病院等を想定)を定め、平時からの『中身のある連携』体制を構築し、施設、配置医の医療をサポートする仕組みを設けるべき」(江澤和彦委員:日本医師会常任理事)などの意見が出ています(別稿で各施設サービスの議論を紹介しますが、そこでも医療・介護連携が議論されています)。個別サービスでの議論を行う際にも重視すべき視点と言えます。
感染対策に係る合同カンファ・訓練に介護施設等の参加も求めていくべき
こうした医療・介護連携の重要性・必要性は、長引く新型コロナウイルス感染症への対応の中で強く実感されました。例えば「平時から医療機関と介護施設が連携し、感染力向上に向けた指導・支援を行う」「有事(感染流行時)などには医療機関のスタッフ(感染管理の知識・技術を持つ看護師等)が施設に赴き、具体的な指導・支援・管理等を行う」などの体制を地域ごと、施設ごとに構築する環境が整ってきており、これを下支えする報酬上の対応にも注目が集まっています(関連記事はこちら)。
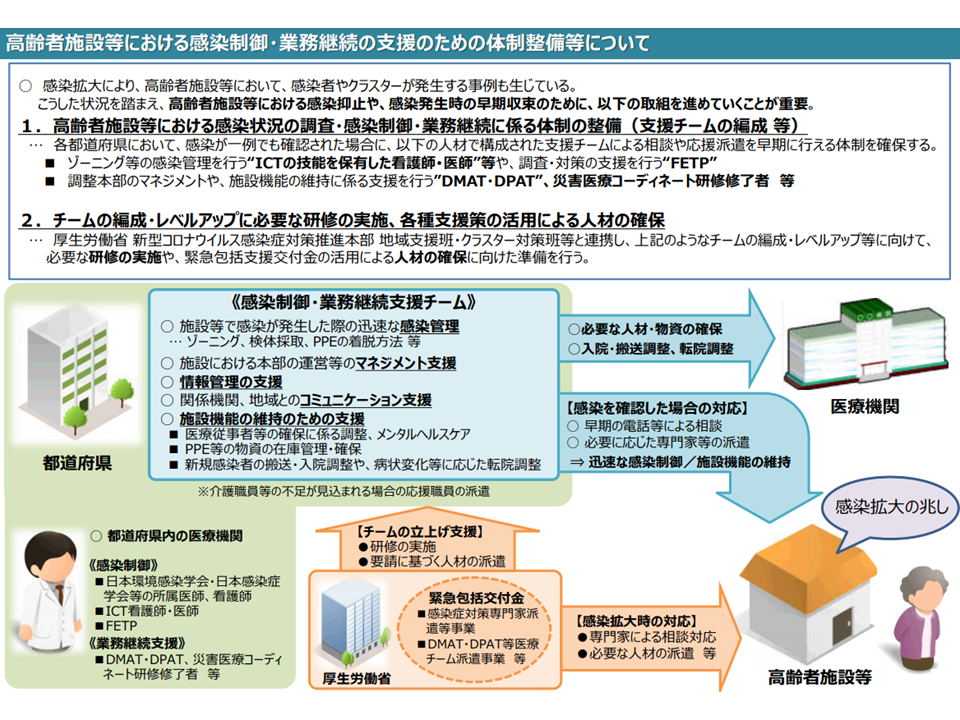
高齢者施設等での感染管理支援(介護給付費分科会(1)2 230807)
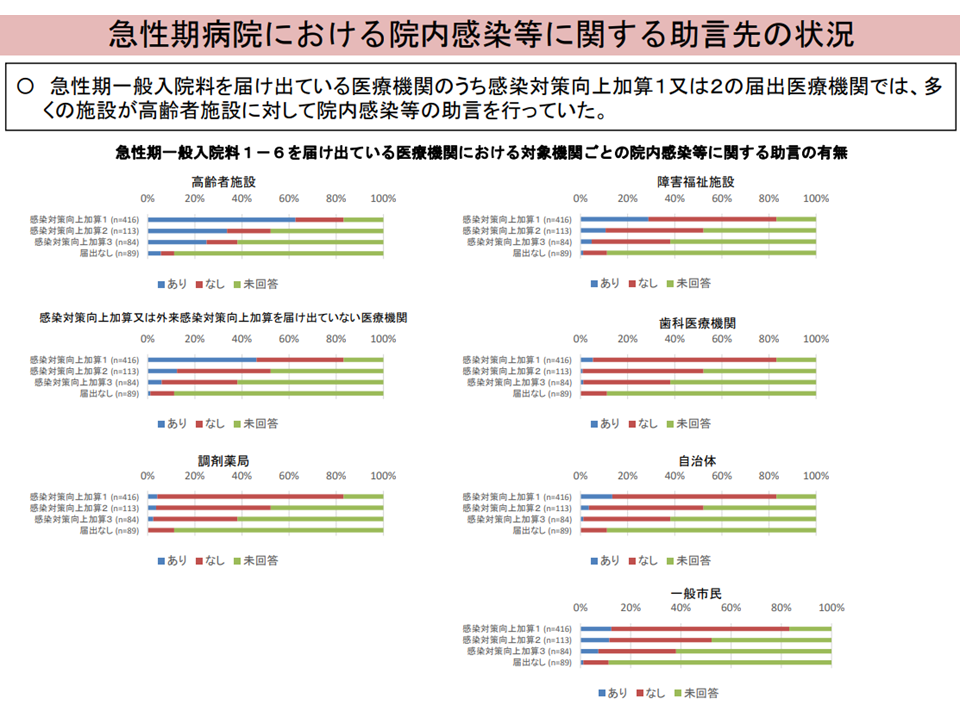
急性期病院による介護施設等への感染管理に関する助言など(介護給付費分科会(1)3 230807)
この点について、江澤委員は「2022年度の前回診療報酬改定で【感染対策向上加算】などが整備され、地域医療機関での合同カンファレンス・訓練実施などが義務付けられている(要件化されている、関連記事はこちら)。この合同カンファレンス・訓練の輪に介護施設等も参加することを求め、参加に対する報酬対応(新加算創設)などを行うべき」と改めて提案しています。
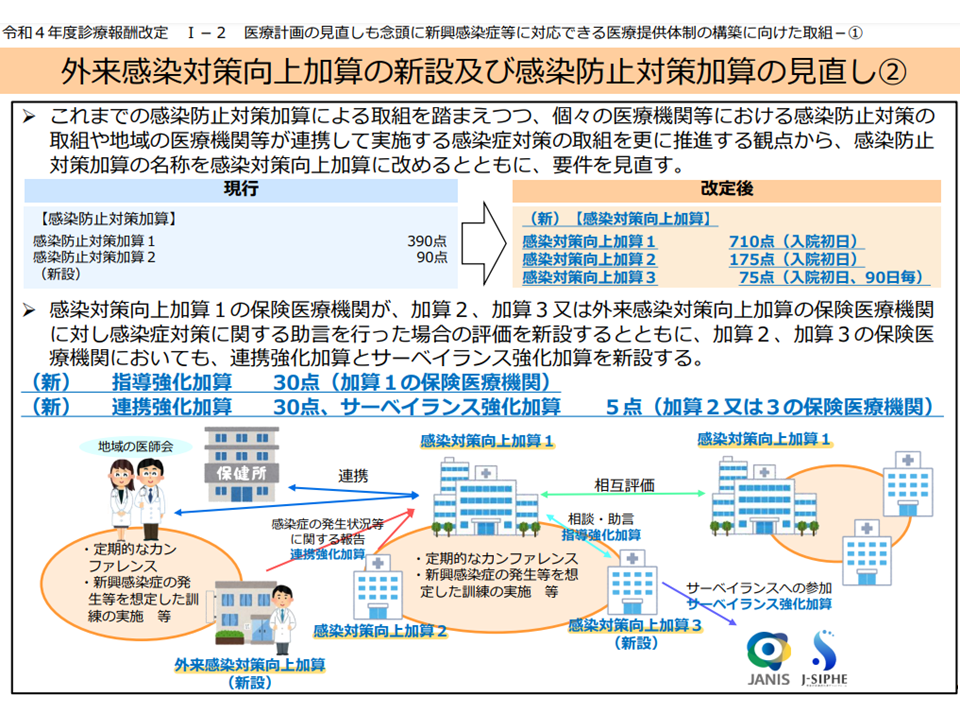
感染対策向上加算等の概要
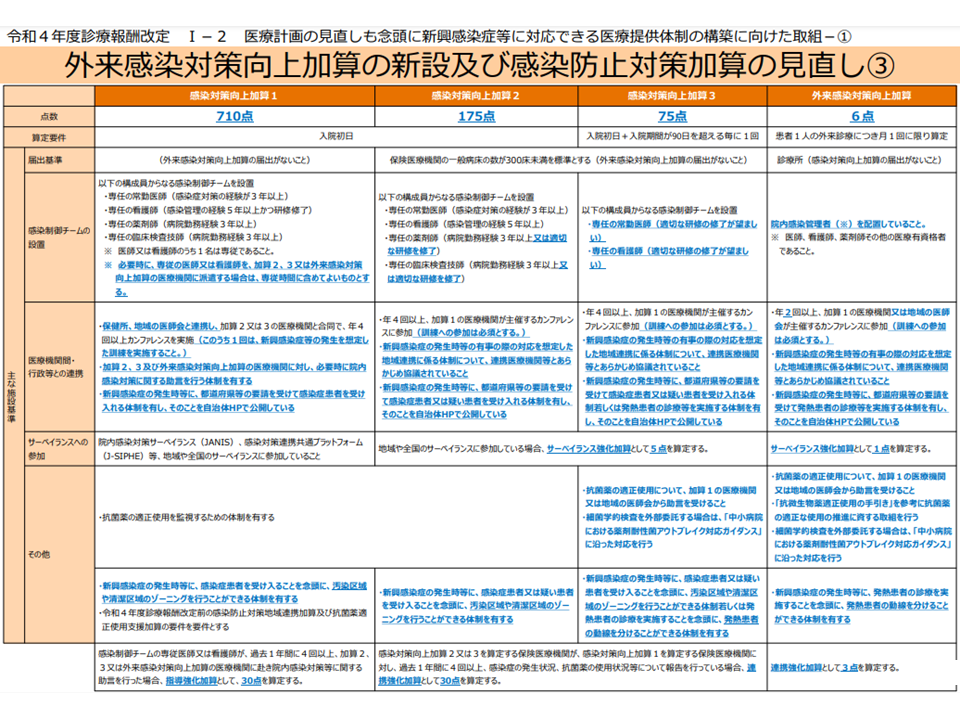
感染対策向上加算等の施設基準概観
【関連記事】
介護保険の要となる「ケアマネの確保、ケアマネ事業所の安定経営」、訪問介護人材の確保にどう対応すべきか—社保審・介護給付費分科会(2)
訪問看護と訪問リハビリの役割分担を明確化、リハビリ専門職による訪問看護をさらに適正化—社保審・介護給付費分科会(1)
介護保険リハビリのアウトカム評価をどう考えていくか、高齢者は「リハビリ効果出にくい」点考慮を—社保審・介護給付費分科会(2)
通所サービスの介護報酬大規模減算は「事業所等の大規模化」方針に逆行、一般通所介護でも認知症対応力向上—社保審・介護給付費分科会(1)
認知症グループホームでの「医療ニーズ対応」力強化をどう図るか、定期巡回と夜間訪問との統合は2027年度目指す—社保審・介護給付費分科会
2024年度介護報酬改定論議スタート、地域包括ケアシステム深化・介護人材確保などがサービス共通の重要論点—社保審・介護給付費分科会
介護ロボット・助手等導入で「質を下げずに介護従事者の負担軽減」が可能、人員配置基準緩和は慎重に—社保審・介護給付費分科会(2)
日常診療・介護の中で「人生の最終段階に受けたい・受けたくない医療・介護」の意思決定支援進めよ!—中医協・介護給付費分科会の意見交換(2)
訪問看護の24時間対応推進には「負担軽減」策が必須!「頻回な訪問看護」提供への工夫を!—中医協・介護給付費分科会の意見交換(1)
急性期入院医療でも「身体拘束ゼロ」を目指すべきで、認知症対応力向上や情報連携推進が必須要素—中医協・介護給付費分科会の意見交換(2)
感染対策向上加算の要件である合同カンファレンス、介護施設等の参加も求めてはどうか—中医協・介護給付費分科会の意見交換(1)
要介護高齢者の急性期入院医療、介護・リハ体制が充実した地域包括ケア病棟等中心に提供すべきでは—中医協・介護給付費分科会の意見交換
2024年度の診療報酬に向け、まず第8次医療計画・医師働き方改革・医療DXに関する意見交換を今春より実施—中医協総会





