老健施設、「機能分化」や「適正な疾患治療」進めるために介護報酬をどう工夫すべきか―社保審・介護給付費分科会(2)
2020.8.28.(金)
介護老人保健施設について、2018年度に▼超強化型▼在宅強化型▼加算型▼基本型▼その他型―の5類型に細分化され、想定どおりの「機能分化」が進んでいる状況が伺える。この5類型を維持し、さらなる機能分化を進めるために介護報酬でどのような手当てを行うべきか―。
かかりつけ医と連携した減薬を評価する【かかりつけ医連携薬剤調整加算】の算定は低調だが、減薬そのものは一定程度進んでいる点をどう考えるべきか―。
一定の疾患治療を評価する【所定疾患施設療養費】について、肺炎や尿路感染症を「未検査で治療する」ケースが一部あるが、どう適正化していくべきか―。
8月27日に開催された社会保障審議会・介護給付費分科会では、こういった議論も行われました。
目次
在宅復帰率やリハビリ提供機能を勘案した老健施設の5類型、想定に沿った機能分化進む
2021年度の次期介護報酬改定(3年に一度)に向けた議論が介護給付費分科会で進められており、8月27日には施設系サービス(▼介護老人福祉施設(特別養護老人ホーム)▼介護老人保健施設▼介護医療院▼介護療養型医療施設―)を議題としました。本稿では介護老人保健施設に焦点を合わせてみます(介護医療院と介護療養についてはお伝え済、介護老人福祉施設(特養ホーム)については別稿でお伝え予定です)。
介護老人保健施設は、介護保険施設の1つとして要介護者の生活を支え、入所期間が長くなる傾向にありました。しかし、そもそもは、かつての老人保健法で「病院と在宅とを結ぶ中間施設」、つまり「在宅復帰を目指す施設」という位置づけで成立しています。
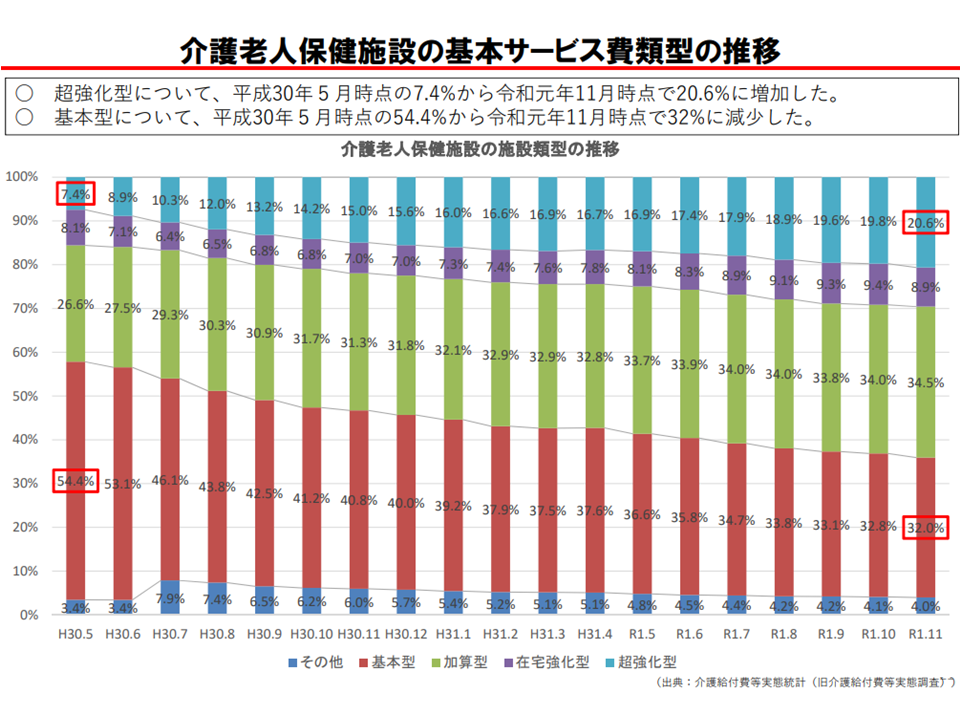
こうした点を踏まえて2012年度の介護報酬改定で「在宅復帰に力を入れる老人保健施設の基本報酬を高く評価する」(在宅復帰率等に応じて▼基本報酬の高い「強化型」▼基本報酬はそのままに加算を算定できる「加算型」▼基本報酬がそのままの「従来型」—に区分)こととなり、2018年度改定では、さらにリハビリ提供機能(これも在宅復帰に向けた重要な要素である)なども勘案し、▼超強化型▼在宅強化型▼加算型▼基本型▼その他型―の5類型に細分化。報酬の高い「超強化型」や「在宅強化型」を目指すためには、在宅復帰率を高めていくことなどが求められます。
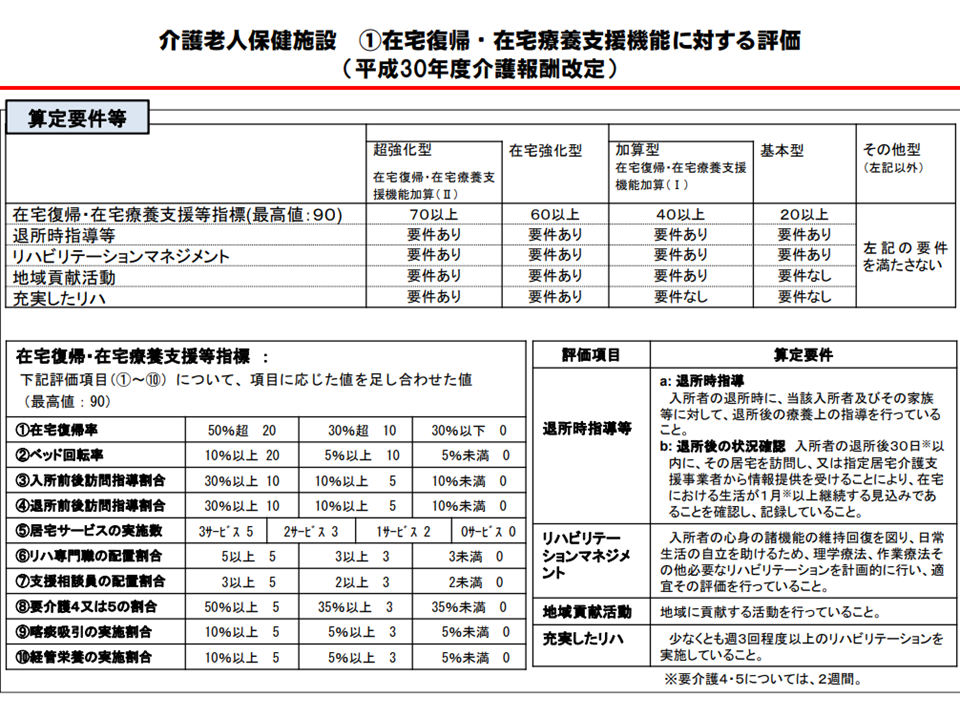
老健施設の機能分化を2018年度改定で推進(介護給付費分科会(2)1 200827)
この点、厚労省の調査分析によれば、「超強化型では在宅復帰率が平均60.2%、ベッド回転率が平均14.4%と高く、入所前後・退所前後の指導が行われている割合が高い」ことなどが明らかになっており、厚生労働省老健局老人保健課の眞鍋馨課長は「施設類型を反映した機能・特長が見えてきている」と分析しており、2012年度以降の累次の介護報酬改定の効果が想定通りに介護現場に現れていると考えられます。
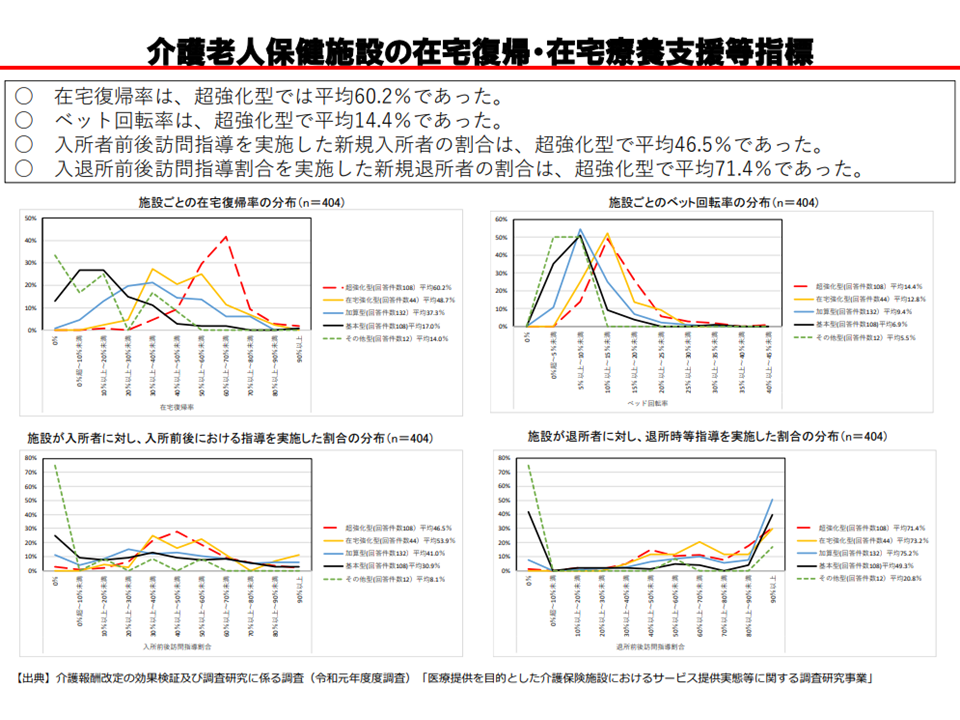
老健施設の機能分化が想定どおりに進んでいる(1)(介護給付費分科会(2)3 200827)
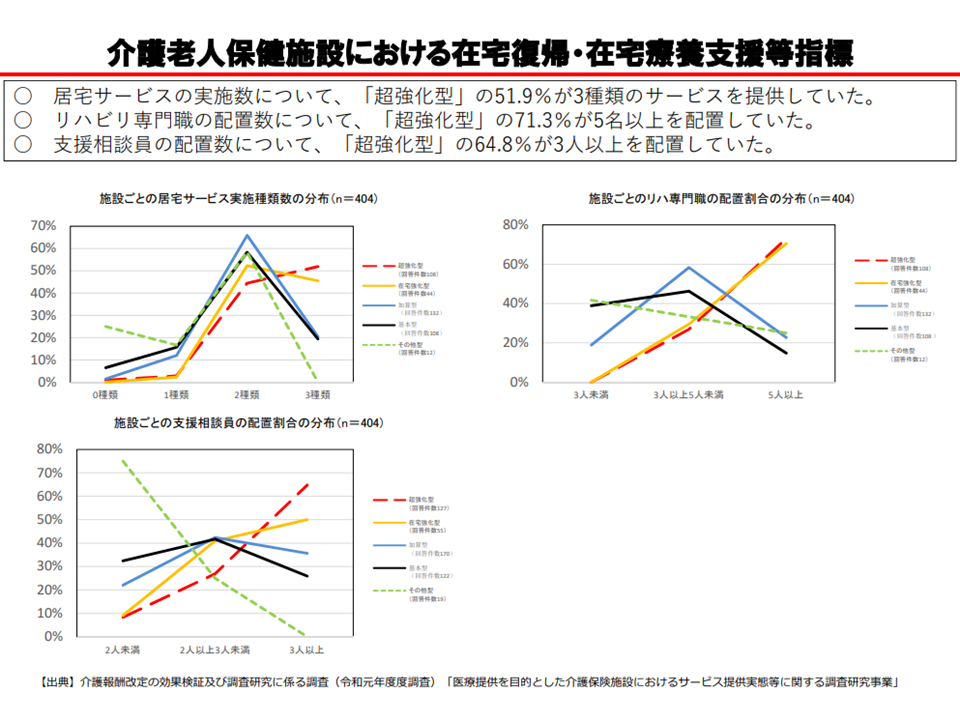
老健施設の機能分化が想定どおりに進んでいる(2)(介護給付費分科会(2)4 200827)
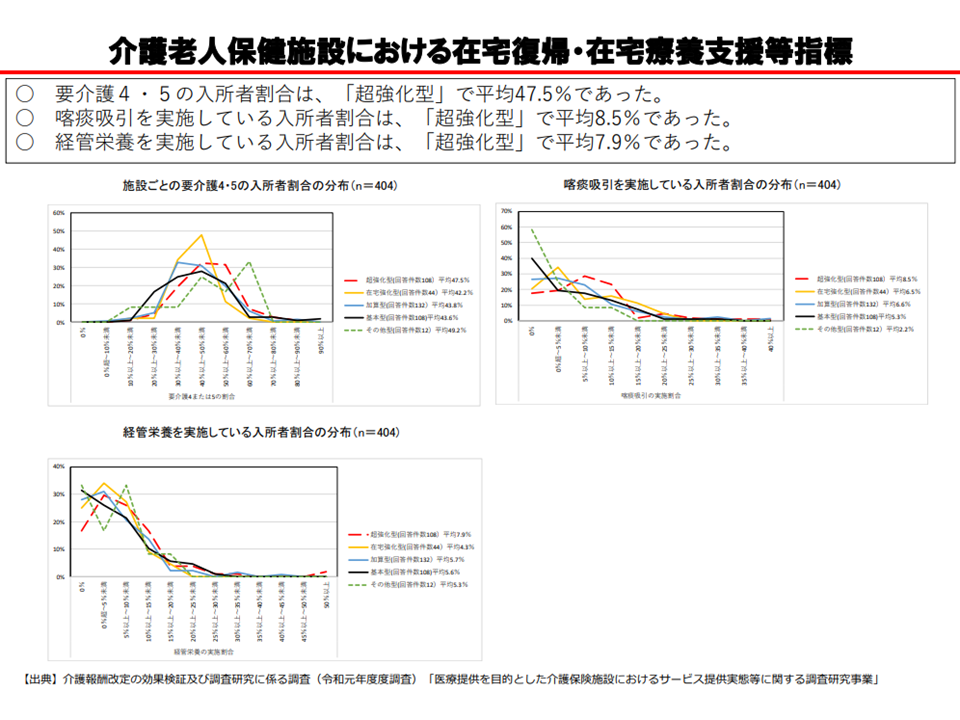
老健施設の機能分化が想定どおりに進んでいる(3)(介護給付費分科会(2)5 200827)
こうした点を踏まえて、江澤和彦委員(日本医師会常任理事)は「超強化型で入所前後、退所前後の指導強化が進んでいるなど、良い傾向である。今後もこの5類型を維持すべき」とコメント。東憲太郎委員(全国老人保健施設協会会長)も「機能分化の推進(従前は在宅復帰型が4割程度・その他型が6割程度であったが、今や在宅復帰型が6割程度・その他型が4割程度に逆転)を評価すべきである」との考えを示しました。
老健施設の機能類型別シェア(介護給付費分科会(2)2 200827)
もっとも河本滋史委員(健康保険組合連合会理事)は「財政中立を保ちながら、報酬にさらにメリハリをつけるべき」(つまり、その他型などの報酬を下げ、超強化型などの報酬を引き上げる)と提案。井上隆委員(日本経済団体連合会常務理事)も同旨の見解を明らかにしています。
5類型に特段の反論は出ておらず、「さらなる在宅復帰、在宅療養支援機能の強化に向けた評価の充実」などが重要論点の1つとなりそうです。
ただし、▼在宅復帰率を高めれば、空床が生じやすくなり経営が厳しくなる面もある▼「当該老健施設しかない」ような地域(過疎地等)では、様々な状態の要介護者を受け入れざるを得ないために在宅復帰率を高めることが難しく、報酬の適正化は経営を厳しくしてしまう—という課題も指摘されており、こうした点への配慮も併せて検討する必要があるでしょう。なお、前者については「質の良いサービスを提供する施設では、常に入所待ちの要介護高齢者がおり、空床の生じる暇がない」と指摘する識者もおられる点に留意が必要です。
なお、「入所者が入所前に利用していたケアマネジャーと、老健施設とが連携することで、入所期間が短くなる(つまり在宅復帰機能がアップする)」ことが分かっています。こうした点を介護報酬でどのように考えるのかも重要な論点となるでしょう。ケアマネ代表である濵田和則委員(日本介護支援専門員協会副会長)も「積極的に老健施設スタッフと連携する」考えを強調しています。
かかりつけ医と連携した減薬を評価する【かかりつけ医連携薬剤調査加算】、算定は低調
もっとも、老健施設には課題も指摘されています。まず、老健の配置医と、入所者のかかりつけ医とが連携して、内服薬の減薬に努めることを評価する【かかりつけ医連携薬剤調整加算】について、減薬はできたものの、▼かかりつけ医が多忙である▼入所前のかかりつけ医と、退所後のかかりつけ医とが異なり、処方方針が異なることもある—ことなどを背景に、算定率は6.9%にとどまっている点が指摘されています。東委員は「算定が進むような工夫」が必要と強調しています。
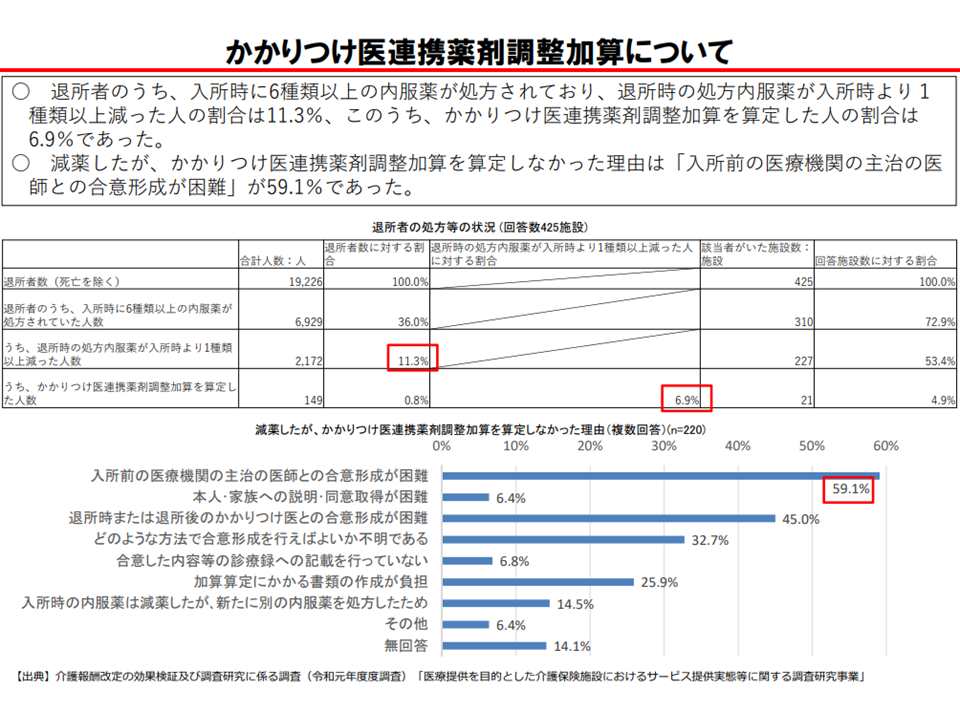
かかりつけ医連携薬剤調整加算の算定率は低調である(介護給付費分科会(2)7 200827)

かかりつけ医連携薬剤調整加算を2018年度改定で創設した(介護給付費分科会(2)6 200827)
この点、老健施設では薬剤費が包括評価されているため、すでに「減薬へのインセンティブが内包されている」と考えることもできます(薬を多く使うほど、施設側の収益は悪くなる)。このため「かかりつけ医に連絡・連携せずに減薬をすすめている」施設などもあることを眞鍋老人保健課長は紹介しています。
高齢になると、▼細胞内水分の減少▼血清アルブミンの低下▼肝血流や肝細胞機能の低下▼腎血流の低下―といった生理機能の低下が生じ、その一方で、薬物吸収能には大きな変化がないことから、「医薬品が効き過ぎる」ことがあります。他方、高齢者では複数の傷病を抱えることが多く、各傷病の治療のために「多剤投与」が行われがちであり、害を伴う多剤投与「ポリファーマシー」が発生しがちです。
このため厚労省の「高齢者医薬品適正使用検討会」では、高齢者の医薬品適正使用の指針」(ガイダンス、【総論編】(2018年5月)・【各論編(療養環境別)】(2019年6月)を示し、「適切な減薬」等を進める(急激かつ闇雲な減薬は患者の心身に悪影響を及ぼし、病状を悪化させかねない)ことを提言しています。また後者の各論編(療養環境別)では、常勤医師が配置されている老人保健施設等に対し、▼医療機関との連携を強化する(病院、診療所)▼看取りも視野に入れる―ことを重視するよう求めています。
【かかりつけ医連携薬剤調整加算】は、こうした指針の考え方を先取りしたものであり、さらなる「算定率の向上」および「入所者の医薬品使用適正化」を進めることが期待されます。
検査せずに肺炎・尿路感染症を治療し、【所定疾患施設療養費】を算定する一部老健施設も
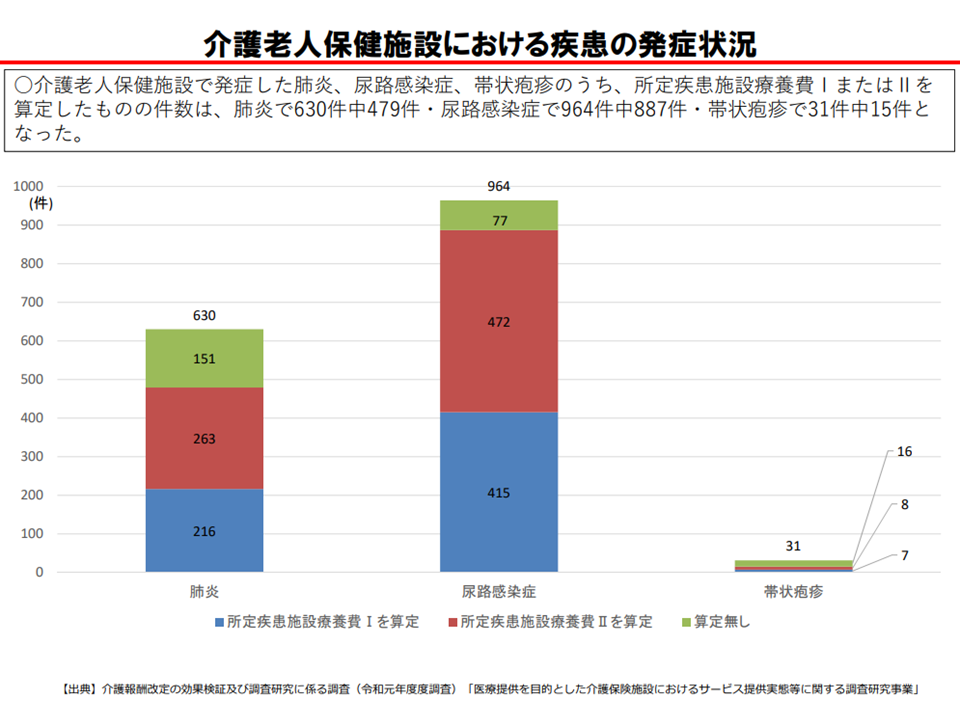
また、利用者が一定の疾患に罹患した場合に、その治療費を補填するための【所定疾患施設療養費】(療養費(I)・療養費(II))については、(1)帯状疱疹による算定が非常に少ない(2)肺炎・尿路感染症に関して検査をしていないケースが一部にある(3)レセプトと診療録の双方に記載が求められる(4)療養費算定可能期間(7日間)を超えて治療が必要なケースがある―などの問題点が指摘されています。

所定疾患施設療養費を2018年度改定で細分化した(介護給付費分科会(2)8 200827)
所定疾患施設療養費は帯状疱疹治療での算定が非常に少ない(介護給付費分科会(2)9 200827)

所定疾患施設療養費の算定にあたり、検査をせずに肺炎や尿路感染症治療をしているケースが一部にある(介護給付費分科会(2)10 200827)

所定疾患施設療養費の算定可能期間である7日間を超えて治療が必要なケースが一定程度ある(介護給付費分科会(2)11 200827)
この点、東委員は「対象疾患について帯状疱疹を蜂窩織炎と入れ替えるべきである」((1)の問題点への対応)と提案する一方で、(2)の「未検査治療」について「老健施設協会として、会員に適正な治療を行うよう指導等していく」考えを強調しています。検査をしなければ感染症の原因菌やウイルスを同定できず、適切な薬剤選択ができず、そういった治療はあり得ないと考えるよりありません。新型コロナウイルス感染症が蔓延する中で、こうした「未検査治療」は消滅していると考えたいところです。
また江澤委員は、(3)の問題点について「記載の簡素化(レセプト記載を不要とするなど)」を、(4)の問題点について「診療実態を踏まえた算定可能期間の見直し」を求めています。
このほか、岡島さおり委員(日本看護協会常任理事)からは、新型コロナウイルスをはじめとする感染症対策を適切かつ十分に行うために、専門性の高い看護師(感染管理認定看護師、感染症看護専門看護師)を活用すべきとの指摘が出されました。
2021年度介護報酬改定では、感染症(新型コロナウイルス感染症をはじめとする新興・再興感染症はもとより、季節性インフルエンザなども含めて)や災害(大地震や台風など)に対応するためのリスクマネジメント強化も重視される見込みです。


【関連記事】
介護医療院の転換促進のために、【移行定着支援加算】を2021年度以降も「延長」すべきか―社保審・介護給付費分科会(1)
ケアマネジメントの質と事業所経営を両立するため「ケアマネ報酬の引き上げ」検討すべきでは―介護給付費分科会(2)
訪問看護ステーションに「看護職割合」要件など設け、事実上の訪問リハビリステーションを是正してはどうか―介護給付費分科会(1)
介護保険の訪問看護、医療保険の訪問看護と同様に「良質なサービス提供」を十分に評価せよ―介護給付費分科会
2021年度介護報酬改定、「ショートステイの長期利用是正」「医療機関による医療ショート実施推進」など検討―社保審・介護給付費分科会(2)
通所サービスの大規模減算を廃止すべきか、各通所サービスの機能・役割分担をどう進めるべきか—社保審・介護給付費分科会(1)
小多機や看多機、緊急ショートへの柔軟対応を可能とする方策を2021年度介護報酬改定で検討―社保審・介護給付費分科会(2)
定期巡回・随時対応サービス、依然「同一建物等居住者へのサービス提供が多い」事態をどう考えるか—社保審・介護給付費分科会(1)
2021年度介護報酬改定、介護サービスのアウトカム評価、人材確保・定着策の推進が重要—社保審・介護給付費分科会
2021年度介護報酬改定、「複数サービスを包括的・総合的に提供する」仕組みを―社保審・介護給付費分科会
2021年度介護報酬改定、「介護人材の確保定着」「アウトカム評価」などが最重要ポイントか―社保審・介護給付費分科会
介護保険の訪問看護、ターミナルケアの実績さらに評価へ―介護給付費分科会(1)
2018年度改定でも「訪問看護の大規模化」や「他職種との連携」が重要論点—介護給付費分科会(1)
訪問看護ステーション、さらなる機能強化に向けた報酬見直しを—中医協総会(2)
介護医療院への転換促進に向け、「総量規制からの除外」や「基金への返済期間延長」方針固める―社保審・介護保険部会
2021-23年度の介護保険事業(支援)計画、地域により増減動向が異なる介護ニーズ踏まえよ―社保審・介護保険部会
【速報】「2040年を見据えた介護保険制度改革」に向けて意見取りまとめ―社保審・介護保険部会
外来や在宅、慢性期性期入院医療など療養環境の特性踏まえ、高齢者への医薬品適正使用を―厚労省
外来・在宅、慢性期医療、介護保険施設の各特性に応じた「高齢者の医薬品適正性」確保を―高齢者医薬品適正使用検討会
医師と薬剤師が連携し、高齢者における薬剤の種類・量の適正化進めよ―高齢者医薬品適正使用検討会
具体的薬剤名を掲げ、高齢者への適正使用促すガイダンス案―高齢者医薬品適正使用ワーキング
血糖降下剤や降圧剤など、高齢者への適正使用ガイドライン作成へ—高齢者医薬品適正使用検討会
ベンゾチアゼピンなどで高齢者に有害事象も、多剤投与適正化の加速目指す—高齢者医薬品適正使用検討会



