医師と薬剤師が連携し、高齢者における薬剤の種類・量の適正化進めよ―高齢者医薬品適正使用検討会
2018.5.8.(火)
高齢に伴う生理機能の変化により、不適切な多剤投与による有害事象が生じやすくなる。医師・歯科医師・薬剤師が密接に連携し、▼薬剤の投与量が推奨される範囲内かどうか▼減量や中止は可能か▼代替薬はないか―を常に検証し、処方内容の適正化に向けた検討を行う必要がある―。
5月7日に開催された高齢者医薬品適正使用検討会(以下、検討会)で、こういった内容のガイダンス「高齢者の医薬品適正使用の指針(総集編)」が了承されました。厚生労働省医薬・生活衛生局医薬安全対策課の佐藤大作課長は、「文言を一部修正し、5月中から下旬に通知を発出し、周知を図る」考えを示しています。

5月7日に開催された、「第7回 高齢者医薬品適正使用検討会」
またガイダンスの内容は、2018年度診療報酬改定ですでに一部取り込まれており(例えば、保険薬局や医療機関と連携し、6種類以上の多剤投与がなされている患者に対し、2種類以上の減薬をすることを評価する【服用薬剤調整支援料】(125点)など)、佐藤医療安全対策課長は「薬剤使用の適正化が進んでいくのではないか」と見通しています。
検討会では、今後、▼外来・在宅▼慢性期・回復期病棟▼介護施設―などの場面における、薬剤使用の適正化に向けた指針(ガイダンスの詳細編、追補)策定に向けた検討を進めます。
目次
高齢者の状態を総合的に評価し、薬剤の種類・量などの適正化を検討
高齢になると、▼細胞内水分の減少▼血清アルブミンの低下▼肝血流や肝細胞機能の低下▼腎血流の低下―といった生理機能の低下が生じる一方で、薬物吸収能は大きく変化しないため、「医薬品が効き過ぎる」ことがあります。
他方で、高齢になると複数の傷病を抱えることが多く、各疾病治療のための「多剤投与」が行われがちです。この多剤投与の中でも害を伴うもの(ポリファーマシー)が問題視され、さまざまな対策が図られています。
検討会では、この一環として、医薬品の処方を行う医師・歯科医師、調剤を行う薬剤師を主なターゲットとした「高齢者の医薬品適正使用の指針」(ガイダンス)作成に向けた議論を昨年(2017年)4月に開始。下部組織(高齢者医薬品適正使用ガイドライン作成ワーキンググループ)で具体案を練り、パブリックコメントを経て、今般、最終版が了承されたものです。
処方適正化の一般的な流れは、次のようになります。
(1)当該高齢患者の、▼症状▼認知機能▼ADL▼栄養状態▼生活環境▼内服薬(他院処方、一般用医薬品等、サプリメントを含む)▼薬剤の嗜好―などの多面的な要素を「高齢者総合機能評価」(CGA:Comprehensive Geriatric Assessment、日本老年医学会作成)などを活用して総合的に評価する
↓
(2)ポリファーマシーに関連した問題点を確認する〔例、▼薬物有害事象(薬剤との因果関係を問わず、薬剤使用後に発現する有害な症状・兆候)の存在▼服薬アドヒアランス(積極的な薬物治療への参加)不良、服薬困難▼特に慎重な投与を要する薬物使用等▼同効薬の重複処方▼腎機能低下▼低栄養▼薬物相互作用の可能性▼処方意図不明な薬剤の存在―など〕
↓
(3)「当該高齢者にポリファ―マシー関連の問題点がある」あるいは「他の医療関係者から薬物療法関連の問題が報告されている」場合には、薬物療法の適正化(中止、変更、継続の判断)を検討・実施する
↓
(4)薬物療法の適正化によって症状(薬物有害事象やQOLを含めて)が変化したかなどの経過観察を行う
↓
(5)薬物療法に関連した新たな問題点(▼継続に伴う薬物有害事象の増悪▼減量や中止、変更に伴う症状の悪化▼代替薬による有害事象の発生―など)が現れた場合には、改めて(3)の薬物療法の適正化を検討・実施する
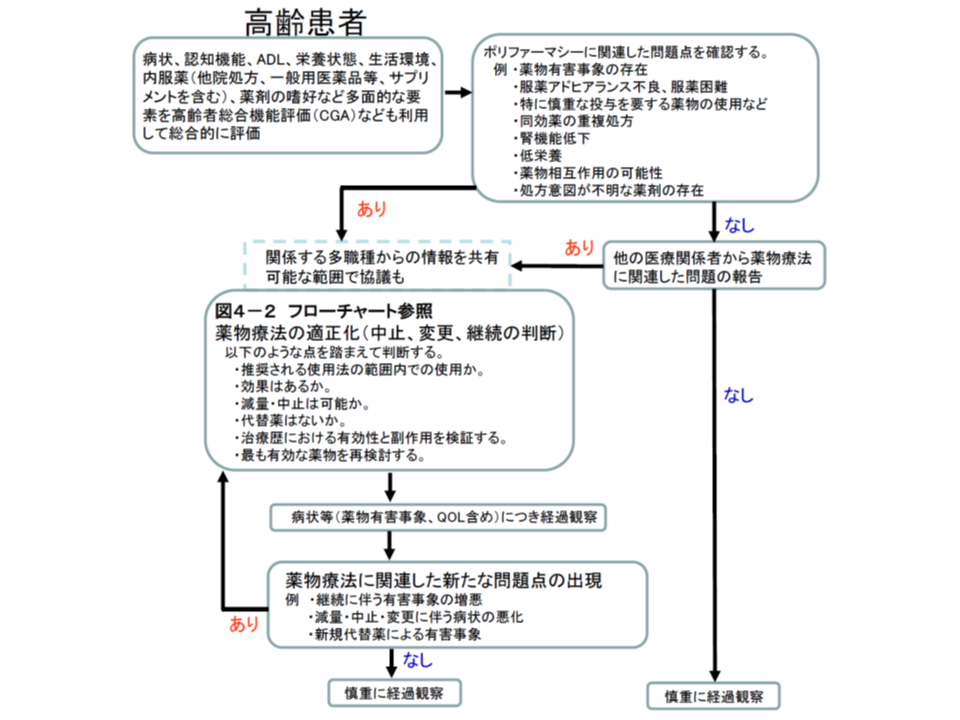
高齢者における薬剤処方見直しの一般的フロー
また(3)の「薬物療法の適正化」を行う際には、▼推奨される使用法の範囲内での使用かどうか▼当該薬剤で効果は出ているか▼減量・中止は可能か▼代替薬の有無▼治療歴における有効性と副作用―などを踏まえて、「最も有効な薬剤」を再検討することが求められます。
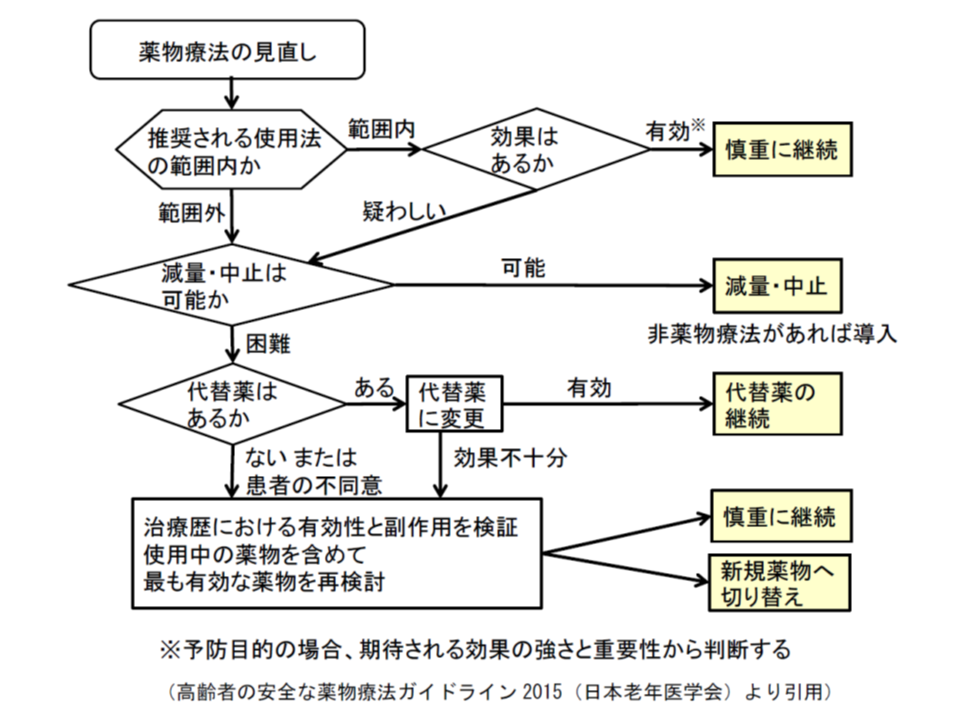
高齢者における薬物療法適正化に向けたフロー
こうした適正化を行うタイミングはさまざま考えられますが、有害事象が発生した際には必ず適正化を行う必要があります。指針では▼ふらつき・転倒▼記憶障害▼せん妄▼抑うつ▼食欲低下▼便秘▼排尿障害・尿失禁―といった、高齢者に一般に生じやすい事象が、薬剤服用後にも発現することを指摘し、「薬剤との関連を疑ってみる」ことを提案しています。こうした事象は、医師や薬剤師だけでなく、患者と接する機会の多い看護師や介護職などの関係者が真っ先に気づくことも多く、「関係職種からの情報」にも気を配る必要があります。

一般的な老年症候群と混同しやすい「薬剤服用後に発生する有害事象」と、その原因と疑われる薬剤例(せん妄における「ネオフィリン」について、一般名「アミノフィリン水和物」に修正される)
ただし、ポリファーマシー改善のための減薬手順は、現在、エビデンス構築に向けた研究途上であり、「機械的な減薬」は症状悪化を引き起こす可能性もある点にも留意が必要で、慎重な経過観察を行うことが求められます。
高齢者によく用いられる睡眠薬や降圧剤など、リスクを十分に把握した上で処方せよ
また、指針では、高齢者によく使用される薬剤の留意点を、具体的な薬剤名(一般名および販売名)をあげて詳説しています。
(A)睡眠鎮静薬・抗不安薬(プロチゾラム、ゾピクロン、エチゾラムなど)
→依存を起こす可能性もあり、とくに慎重に投与する(漫然とした長期投与を避け、少量使用にとどめるなど)
(B)抗うつ薬(スルピリド含む)(アモキサピン、スルピリドなど)
→心理社会的要因への対応や、臨床症状の個人差に応じたきめ細かな対応が重要で、三環系抗うつ薬(アモキサピンなど)は特に慎重使用が求められる
(C)BPSD治療薬(ハロペリドール、オランザピンなど)
→薬剤がBPSDを引き起こしている可能性もあり、まず「原因薬剤の中止」を検討し、これらの対応で十分な効果が得られない場合に薬物療法を検討する
(D)高血圧治療薬(アムロジピン、イミダプリルなど)
→なるべく少なくすることが推奨され、降圧による臓器虚血症状や有害事象が出現した場合には減量・中止・変更を考慮しなければならない
(E)糖尿病治療薬(グリメピリド、メトホルミン、カナグリフロジンなど)
→高齢者では低血糖を起こしやすく、安全性を十分に考慮した治療が求められる。また高齢者では風邪などの病気で食事量が変わり(いわゆるシックデイ)、薬剤量の調整が必要となることも多い点を考慮しなければならない
(F)脂質異常症治療薬(スタチン、フェノフィブラートなど)
→生活習慣の指導に重点を置いたうえで、薬物治療を考慮する必要がある
(G)抗凝固薬(アピキサバン、ワルファリンなど)
→高齢者では出血リスクが高いため、効果とのバランスを評価して投与の可否を判断する。複数の抗血栓薬等の1年以上の長期併用療法はなるべく避ける
(H)消化性潰瘍治療薬(ランソプラゾール、ファモチジンなど)
→高齢者ではせん妄や認知機能低下のリスクが上昇することもあり、長期使用は避ける
(I)消炎鎮痛薬(セレコキシブ、ロキソプロフェンなど)
→上部消化管出血や腎機能障害、心血管障害などのリスクを有しており、高齢者には特に慎重な投与が求められる
(J)抗微生物薬(抗菌薬、抗ウイルス薬)(ガレノキサシン、バンコマイシン塩酸塩など)
→▼感冒▼急性副鼻腔炎▼A群β溶血性連鎖球菌が検出されていない急性咽頭炎▼慢性呼吸器疾患等の基礎疾患、合併症のない急性気管支炎(百日咳を除く)▼軽症の急性下痢症―では抗菌薬投与を行わないことが推奨されている(ただし重症化の恐れに注意)
(K)緩下薬(マグネシウム製剤、ルビプロストンなど)
→便秘の原因となっている薬剤(睡眠薬など)を使用している場合は、変更・中止をまず検討する。水分制限のない疾患では、水分摂取・食物繊維摂取・適度な運動による改善を図る
(L)抗コリン系薬(パロキセチン、チザニジンなど)
→口渇、便秘、認知機能低下、せん妄などを引き起こす可能性がある点に注意する

高齢者でよく使われる薬剤の基本的留意点(その1)

高齢者でよく使われる薬剤の基本的留意点(その2)

高齢者でよく使われる薬剤の基本的留意点(その3)

高齢者でよく使われる薬剤の基本的留意点(その4)(糖尿病治療薬について、糖尿病の程度によって薬剤の効果が異なり、その必要性などを慎重に判断する旨が追記される)
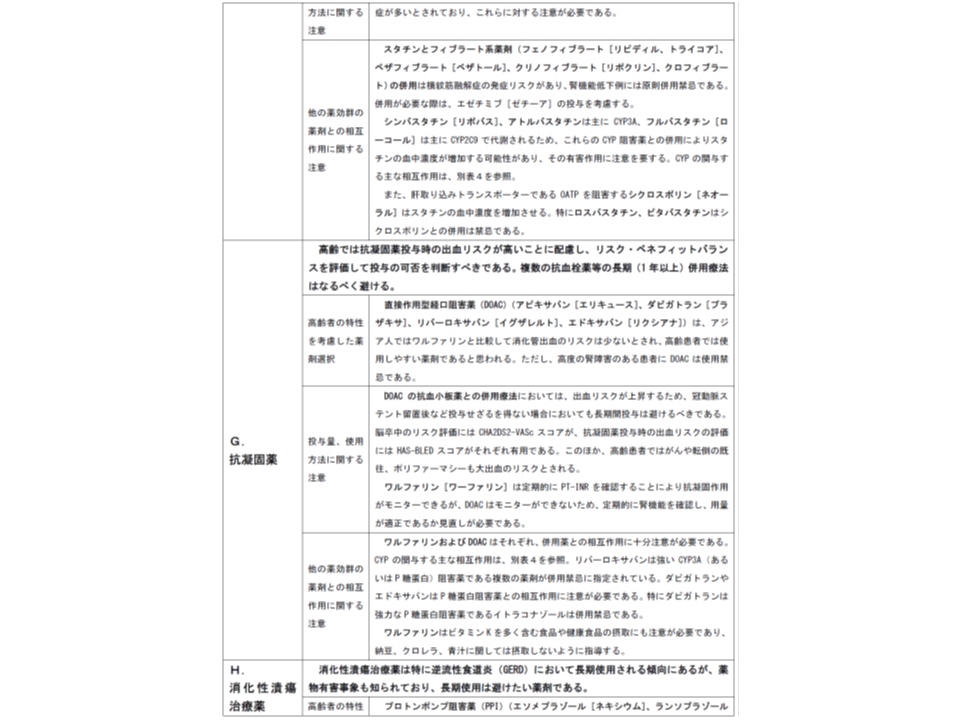
高齢者でよく使われる薬剤の基本的留意点(その5)(脂質異常症治療薬について、「エゼチミブがスタチンの代替薬のように読める記述があるため、これが削除される)
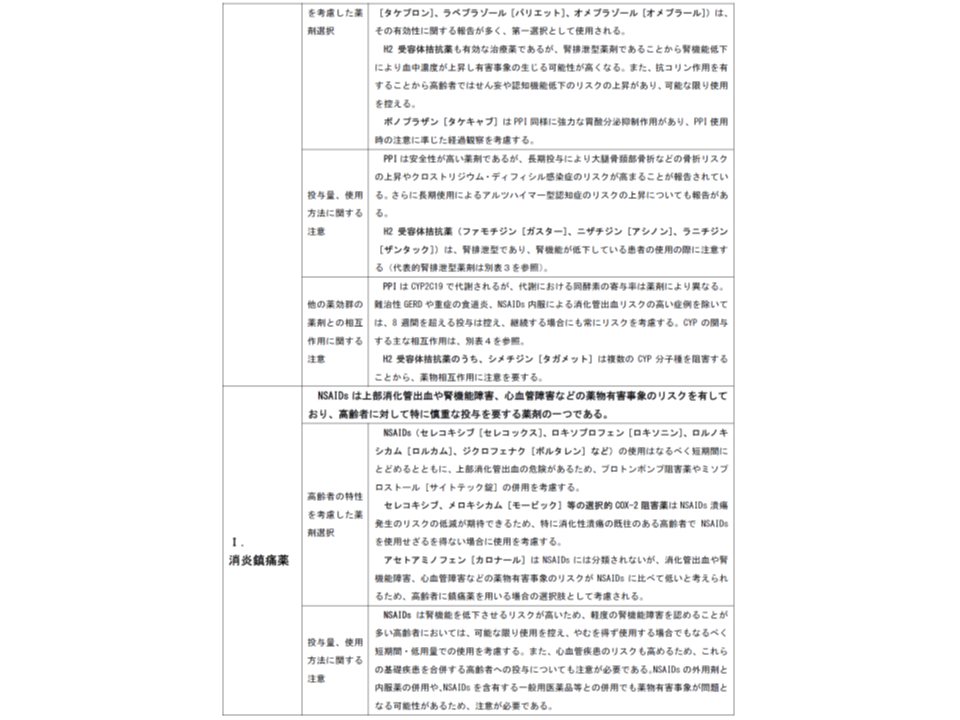
高齢者でよく使われる薬剤の基本的留意点(その6)

高齢者でよく使われる薬剤の基本的留意点(その7)

高齢者でよく使われる薬剤の基本的留意点(その8)

高齢者でよく使われる薬剤の基本的留意点(その9)
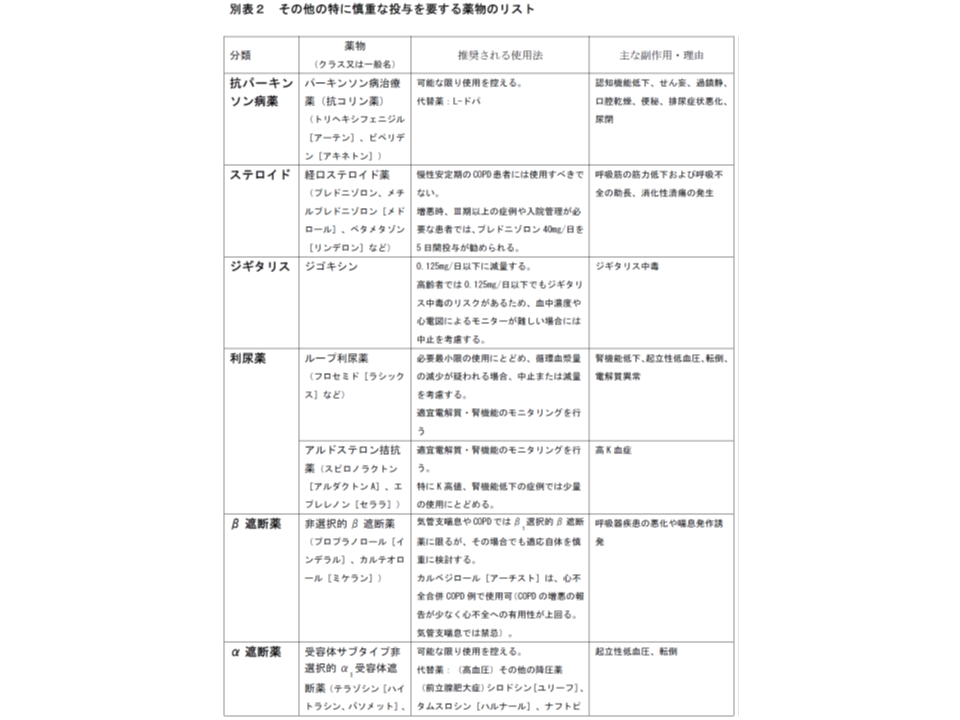
慎重投与が求められる薬剤リスト(その1)
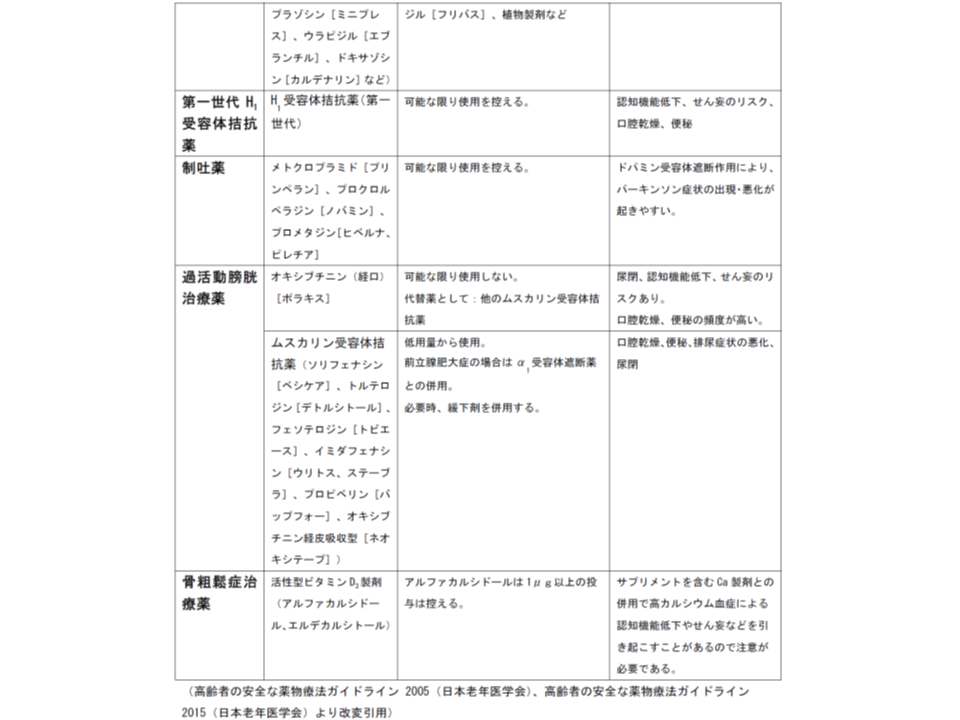
慎重投与が求められる薬剤リスト(その2)
慢性期医療や外来・在宅、介護施設といった各場面での薬剤使用指針を作成
総論編の確定に伴い、検討会では今後、「追補」(詳細編)の策定に向けた議論を行います。追補では、高齢者の加療場面に応じた▼情報の引き継ぎ(入退院時や転院時など)▼薬剤処方見直しのタイミング▼処方見直しの留意絵点(場面に応じた薬剤の優先)▼多職種の役割、チーム形成―を詳細に示すことになります。
この点、下部組織では、加療場面を(1)外来・在宅医療(特別養護老人ホームを含む)(2)慢性期・回復期など入院医療(3)介護(介護医療院や老人保健施設など)を含むその他の療養環境―の3類型としてはどうかと考えています(急性期入院医療は総論編に含まれている)。特別養護老人ホームには配置医がいますが、必ずしも常勤でなく、外部医療機関の医師が薬剤処方等を行うこともあるため、(3)の介護ではなく、(1)の外来・在宅医療に分類されましたが、検討会では「介護施設は一括りにしたほうが分かりやすい」(松本純一構成員・日本医師会常任理事)といった指摘もあり、今後、さまざまな角度から調整されることになります。
今夏(2018年夏)に追補(詳細編)の骨子案が固められる見込みで、来年(2019年)早々での最終とりまとめに向けた検討が行われます。
医薬分業が進む中で、薬局からクリニック等へ「減薬提案」を行うことが重要に
なお、外来から入院、介護施設入所のいずれの場面においても、薬剤使用の適正化は「医師・歯科医師と薬剤師の連携」、さらに「患者、国民の協力」が不可欠です。
この点について秋下雅弘座長代理(日本老年医学会副理事長、東京大学大学院医学系研究科加齢医学講座教授)から、「高齢者の安全な薬物療法ガイドライン2015」や一般向けパンフレット「高齢者が気を付けたい多すぎる薬と副作用」などに関する報告が行われました。
前者のガイドラインでは、「医師と薬剤師の連携」体制構築に向けて、▼入院▼在宅▼老健施設▼薬局―の各場面で、医師と薬剤師がどのように情報連携すればよいか(情報連携ツールの雛形)、情報連携の先進事例などが示されています。ガイドラインを参考に、各地域、各医療機関・薬局等で、薬剤使用の適正化に向けた取り組みが進むことが期待されます。
この点に関連し、ポリファーマシー改善に向け、一般開業医では41.3%が減薬に向けた取り組みを行っているのに対し、薬局薬剤師では7.2%にとどまるというデータが紹介されました。検討会の構成員からは「薬剤師による減薬に向けた取り組みの促進」を求める声も出ましたが、美原盤構成員(全日本病院協会副会長)は「疑義照会にとどまらず、減薬を提案している薬剤師が7.2%もおられることに驚いている。医薬分業の中で、どう医師と薬剤師で顔の見える関係を作っていくかが重要である」と薬局側の姿勢を高く評価する声も出されました。
医薬分業が進む中では、処方医は「どの薬局で調剤しているのか」を十分に把握することは困難です。このため、薬剤師から医療機関側に減薬に向けたアプローチを行い、減薬が実現したことを評価する【服用薬剤調整支援料】(125点)などが2018年度診療報酬改定で創設されるなど、前述の指針(総論編)の内容を踏まえたインセンティブ付与がすでに始まっており、今後の動きに期待が持てます。あわせて、クリニック等では、「患者の処方薬をすべて把握する」ことなどを要件とした、地域包括診療料や地域包括診療加算の取得に積極的に取り組むことが期待されます。
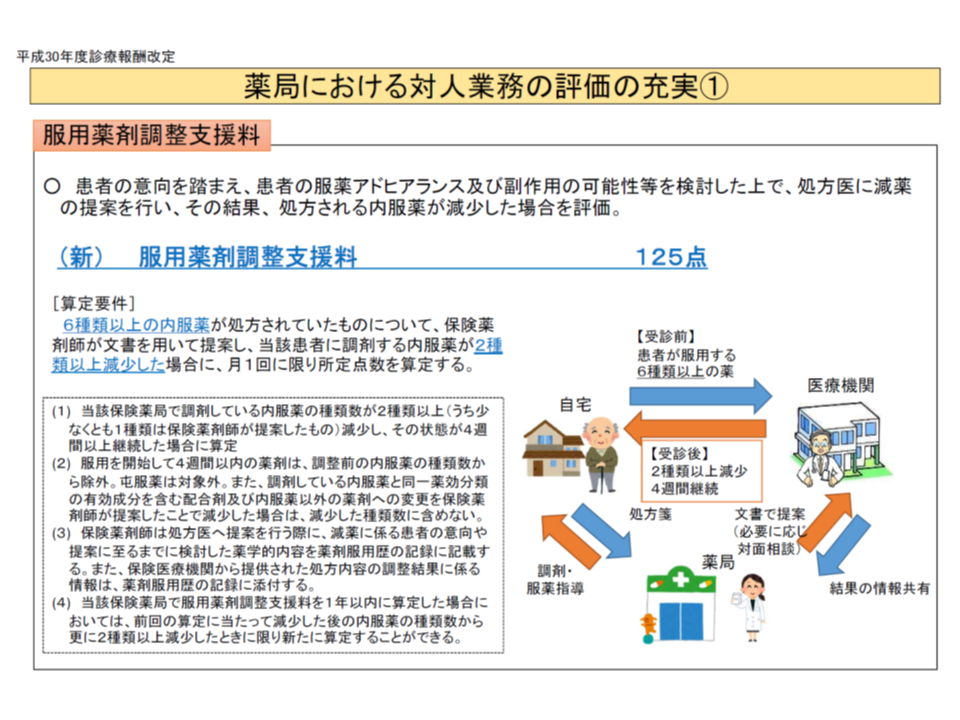
2018年度改定では、薬局が医療機関と連携して減薬を行うことを評価する【服用薬剤調整支援料】が創設された(その1)
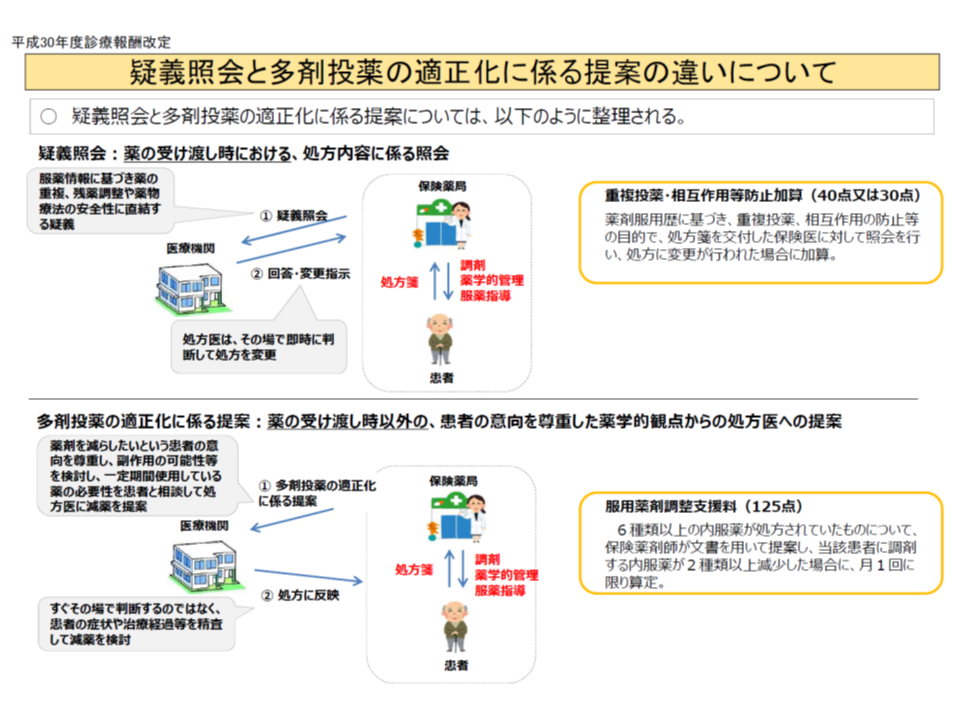
2018年度改定では、薬局が医療機関と連携して減薬を行うことを評価する【服用薬剤調整支援料】が創設された(その2)


【関連記事】
具体的薬剤名を掲げ、高齢者への適正使用促すガイダンス案―高齢者医薬品適正使用ワーキング
血糖降下剤や降圧剤など、高齢者への適正使用ガイドライン作成へ—高齢者医薬品適正使用検討会
ベンゾチアゼピンなどで高齢者に有害事象も、多剤投与適正化の加速目指す—高齢者医薬品適正使用検討会
かかりつけ薬剤師指導料、対象患者は高齢者や多剤処方患者に絞るべきか—中医協総会(2)
かかりつけ薬剤師指導料、届け出に当たっては「地域ケア会議」などへの継続参加が必要―疑義解釈3【2016年度診療報酬改定】
かかりつけ薬剤師の業務を包括的に評価する調剤版の「地域包括診療料」を新設―中医協総会
どの医療機関を受診しても、かかりつけ薬局で調剤する体制を整備―厚労省「患者のための薬局ビジョン」
薬剤服用歴管理指導料、「服用歴」記載なし薬局が1220―中医協総会
保険薬局の機能に診療・支払の双方から厳しい意見相次ぐ―中医協
調剤報酬や薬局の構造基準を抜本的に改めよ―規制改革会議の第3次答申
抗不安薬などの多剤投与で処方せん料など減額、対象薬剤を追加―厚労省
薬剤総合評価調整加算、段階的な減薬でも都度算定可能―日医・2016年度改定Q&A(その1)
十分な指導なく抗精神病薬を大量処方した場合、診療報酬を適正化―中医協総会



