具体的薬剤名を掲げ、高齢者への適正使用促すガイダンス案―高齢者医薬品適正使用ワーキング
2018.2.26.(月)
高齢になると複数疾患に罹患しやすく(多剤投与になりがちである)、生理機能が変化する(薬剤の排泄が困難になることもある)ことなどから薬剤有害事象が生じやすい。薬剤の特性も踏まえて、高齢者に適正使用するために、医療従事者は必要な見直しを適宜行うことが求められる—。
高齢者に適正な薬物投与を行うためのガイダンスとなる「高齢者の医薬品適正使用の指針(総論編)案」が、2月21日に開催された「高齢者医薬品適正使用ガイドライン作成ワーキンググループ」において、大筋で了承されました。文言整理などを行った上で、3月9日開催予定の親組織「高齢者医薬品適正使用検討会」に報告されます。
なお来年度(2018年4月以降)は、「疾患領域別もしくは療養環境別の指針(詳細編)」案作成に向けた議論を行います。

2月21日に開催された、「第3回 高齢者医薬品適正使用ガイドライン作成ワーキンググループ」
多剤投与の中でも害を伴うポリファーマシーの改善が求められる
高齢になると、▼細胞内水分の減少▼血清アルブミンの低下▼肝血流や肝細胞機能の低下▼腎血流の低下―といった生理機能の低下が生じます。その一方で、薬物吸収能力には大きな変化がないため、薬剤の血中濃度が高くなりやすく、「医薬品が効き過ぎやすい」ことが知られています。
他方、高齢者では複数疾病を抱えることも多く、「多剤投与」が行われがちで、害を伴う「ポリファーマシー」が生じやすい環境にもおかれています。
こうした状況を踏まえ、厚生労働省は「高齢者医薬品適正使用検討会」(以下、検討会)を設置し、昨年(2017年)7月には中間まとめを行いました(関連記事はこちら。さらに現在、検討会の下に設けられた「高齢者医薬品適正使用ガイドライン作成ワーキンググループ」(以下、ワーキング)で、高齢者の医薬品適正使用を進めるための指針作りが進められています。2月21日のワーキングでは、指針案(ガイダンス案)を大筋で了承しました。
まずポリファーマシーを改善するためには、かかりつけ医やかかりつけ薬剤師が「薬剤の処方状況全体を把握する」ことが極めて重要です。診療報酬上でも【地域包括診療料】【かかりつけ薬剤師指導料】などが創設され、こうした取り組みを後押ししています。
ポリファーマシーの解消・改善に向けて、まず高齢者に処方されているすべての薬剤をかかりつけ医等が把握することが重要である
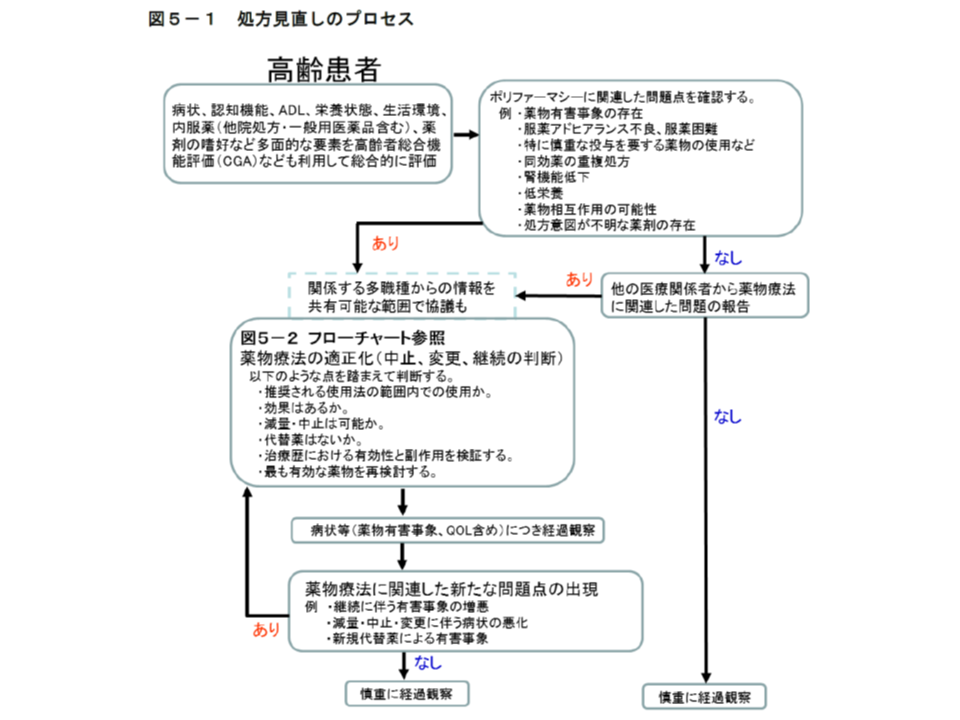
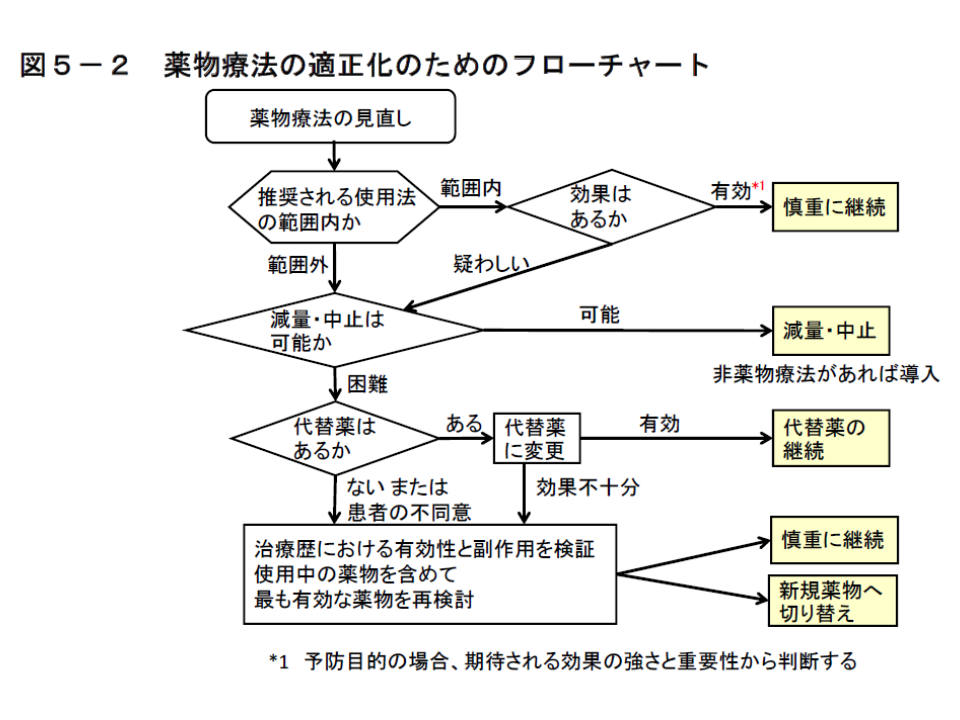
その上で、高齢患者に対して「高齢者総合機能評価」(Comprehensive Geriatric Assessment;CGA、▽認知機能▽ADL▽生活環境▽患者の薬剤選択嗜好―などの評価)を行い、「全ての使用薬剤に対して薬物治療の必要性を適宜再考する」ことが求められます。例えば、症状改善に必要な薬剤を、推奨される用法・用量で投与し、効果が出ている場合には「使用継続」と判断されますが、減量や中止すべきか否か、代替薬へ変更すべきか否かなども検討することが重要です。
高齢者への薬剤処方見直しのプロセス
薬物療法適正化のためのフローチャート
その際、薬剤による有害事象が、一般的な「老年症候群」(医療や介護・看護を要する高齢者に頻度の高い症候)として現れ、見過ごされやすい点にも留意が必要です。例えば「せん妄」が、▼パーキンソン病治療薬▼睡眠薬▼抗不安薬▼抗うつ薬(三環系)▼抗ヒスタミン薬(H2受容体拮抗薬含む)▼降圧薬(中枢性降圧薬、β遮断薬)▼ジギタリス▼抗不整脈薬(リドカイン、メキシレチン)▼気管支拡張薬(テオフィリン、ネオフィリン▼副腎皮質ステロイド―などで生じやすいことが知られています。

薬剤による有害作用は、高齢者一般に生じやすい「老年症候群」と似通っていることも多いので、これらの症状が出た際には、原因が薬剤でないかどうかを確認する必要がある
もっとも機械的に薬剤を減量すれば、かえって疾患を悪化させることもあります。看護師などの多職種と情報共有した上で「処方の適正化」を図ることが求められます。
具体的な薬剤名を掲げ、高齢者に使用する場合の留意事項を整理
さらに指針案では、具体的な薬剤名を掲げて、高齢者において生じやすい有害事象などを整理しています。なお薬剤名には「一般名」と「販売名」とあり、医療現場がより分かりやすい形式が練られます。
(A)催眠鎮静薬・抗不安薬:例えばベンゾジアゼピン系薬剤は依存を起こす可能性があり、海外のガイドラインでも投与期間を4週間以内としていることも留意すべき
(B)抗うつ薬(スルピリド含む):高齢者のうつ病治療には、心理社会的要因への対応、症状の個人差に応じたきめ細かな対応が重要。三環系抗うつ薬は、特に慎重に使用する
(C)BPSD治療薬:薬剤がBPSD(問題行動)を引き起こすこともある
(D)高血圧治療薬:服薬アドヒアランス等を考慮して薬剤数はなるべく少なくする
(E)糖尿病治療薬:高齢者糖尿病では安全性を十分に考慮した治療が求められる。特に75歳以上やフレイル・要介護では認知機能やADL、サポート体制を確認したうえで、それぞれに治療目標を設定すべきである
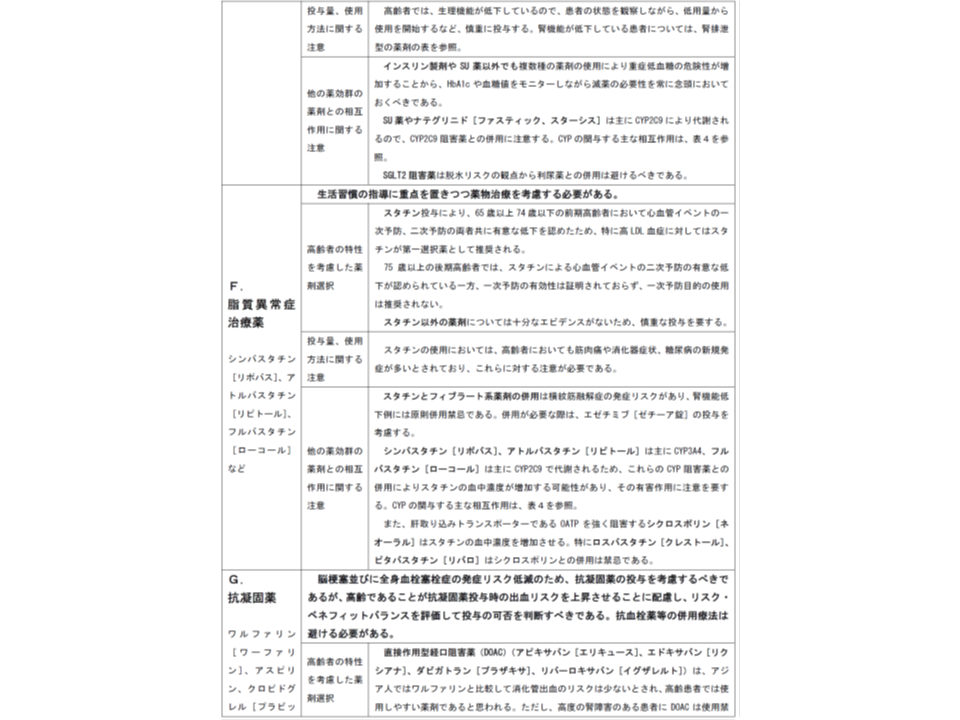
(F)脂質異常症治療薬:生活習慣の指導に重点を置きつつ薬物治療を考慮する必要がある
(G)抗凝固薬:高齢であることが抗凝固薬投与時の出血リスクを上昇させることに配慮し、リスク・ベネフィットバランスを評価して投与の可否を判断する。抗血栓薬等の併用療法は避ける
(H)消化性潰瘍治療薬:特に逆流性食道炎(GERD)において長期使用される傾向にあるが、薬物有害事象も知られており、長期使用は避けたい
(I)消炎鎮痛剤:NSAIDs 上部消化管出血や腎機能障害、心血管障害などの薬物有害事象のリスクがあり、高齢者には特に慎重な投与を要する
(J)抗微生物薬(抗菌薬・抗ウイルス薬):▼感冒▼成人の急性副鼻腔炎▼A群β溶血性連鎖球菌が検出されていない急性咽頭炎▼慢性呼吸器疾患等の基礎疾患や合併症のない成人の急性気管支炎(百日咳を除く)▼軽症の急性下痢症—では、抗菌薬投与を行わないことが推奨されている。ただし、高齢者は上記の感染症でも重症化する恐れがあることに注意する
(K)緩下薬:便秘の原因となる薬剤を使用している場合は、原因薬剤の変更・中止を検討。水分制限がある疾患でなければ、水分摂取を促し、食物繊維を取り入れた食事療法と適度な運動で改善を図る
(L)抗コリン系薬剤:口渇、便秘の他に中枢神経系への有害事象として認知機能低下やせん妄などを引き起こすことがあるので注意する

高齢者でよく使われる薬剤の基本的留意点(その1)

高齢者でよく使われる薬剤の基本的留意点(その2)

高齢者でよく使われる薬剤の基本的留意点(その3)
高齢者でよく使われる薬剤の基本的留意点(その4)
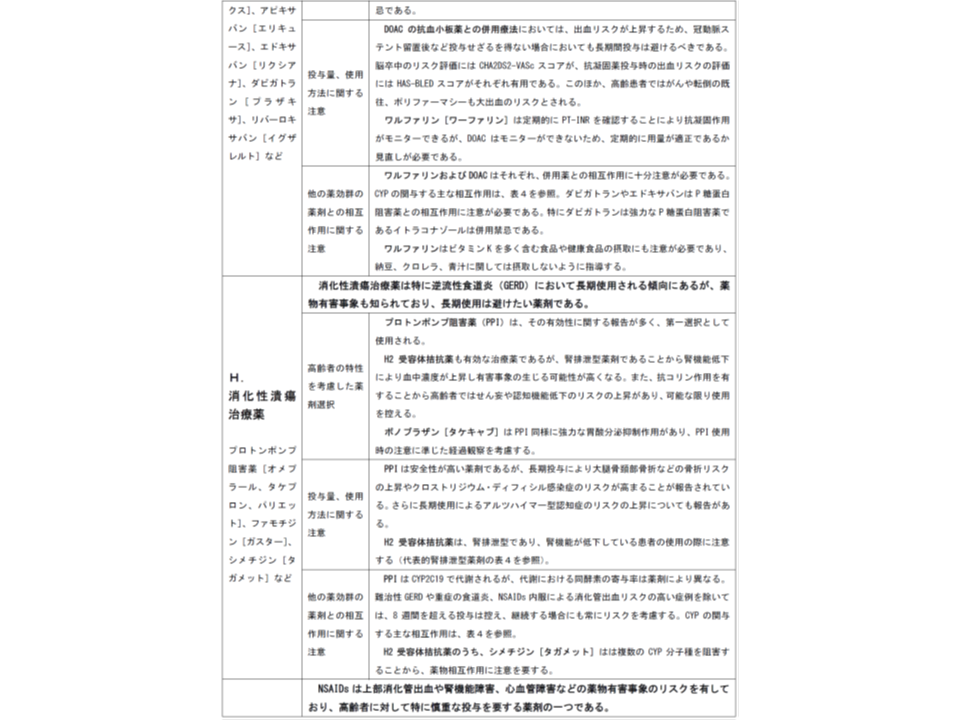
高齢者でよく使われる薬剤の基本的留意点(その5)

高齢者でよく使われる薬剤の基本的留意点(その6)

高齢者でよく使われる薬剤の基本的留意点(その7)

高齢者でよく使われる薬剤の基本的留意点(その8)
さらに指針案では、日本老年学会による「慎重投与を要する薬剤リスト」も掲示しています。
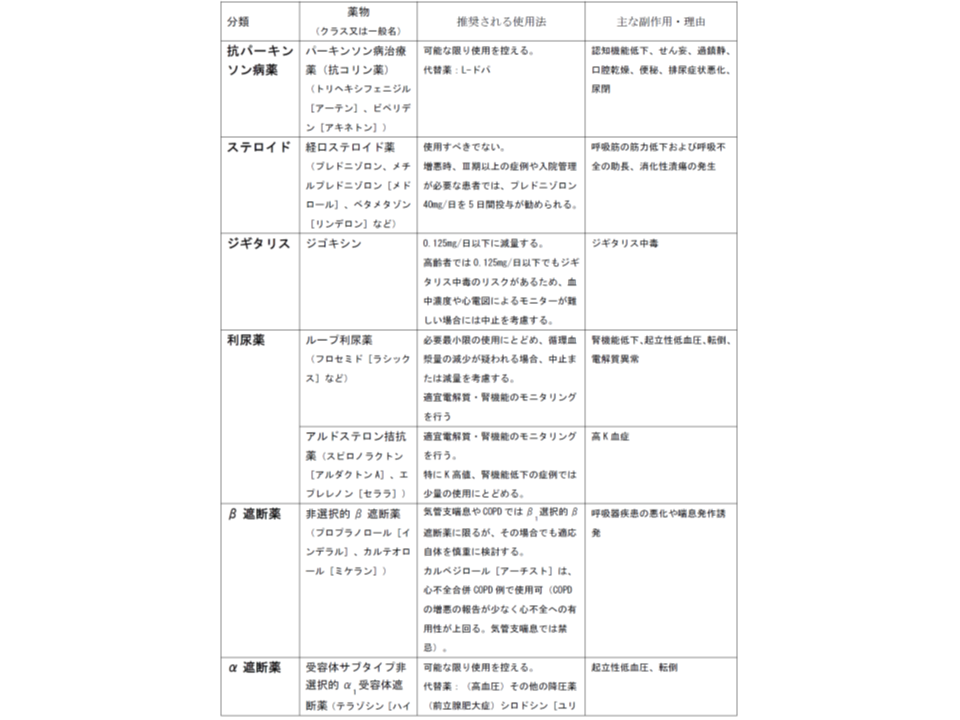
日本老年学会による「高齢者へは慎重投与を要する薬剤リスト」(その1)
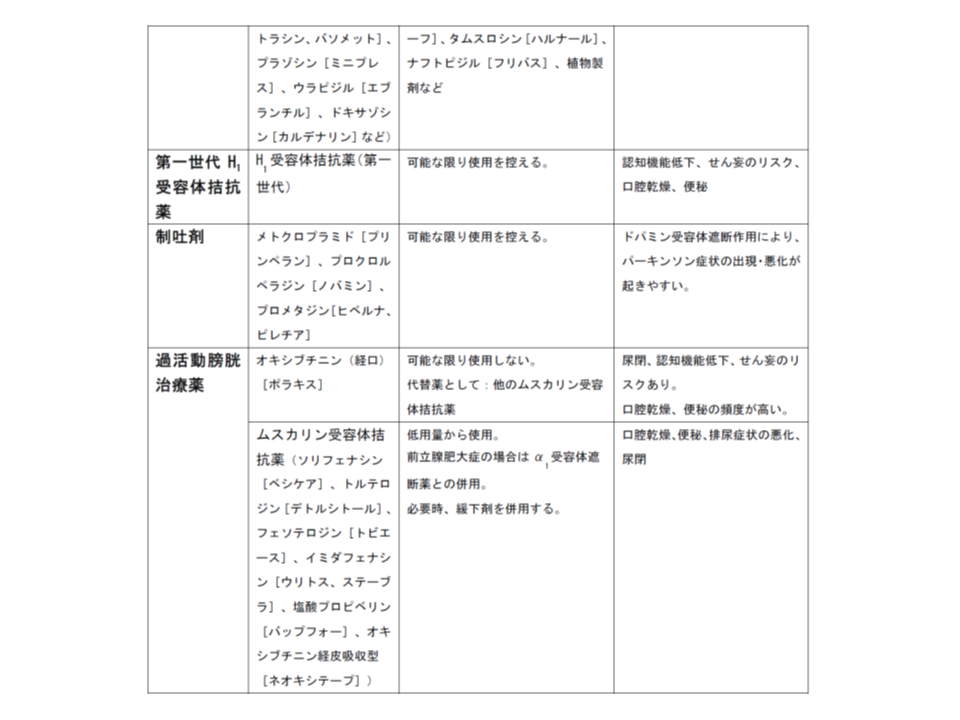
日本老年学会による「高齢者へは慎重投与を要する薬剤リスト」(その2)
高齢者自身、家族が「薬剤の適正使用」を行えるような支援・工夫も
薬剤処方の見直しをいつ行うかは、患者の病期とも大きく関係するため、指針案は次のような目安を提示しました。
▽急性期
急性期症状とは別の「安定している症状」に対する服用薬については、相互作用等による薬物有害事象を防ぐためにも、優先順位を考慮して見直しを検討する。また、急性期の病状の原因として薬物有害事象が疑われる場合、薬剤は可能な限り中止して経過をみる
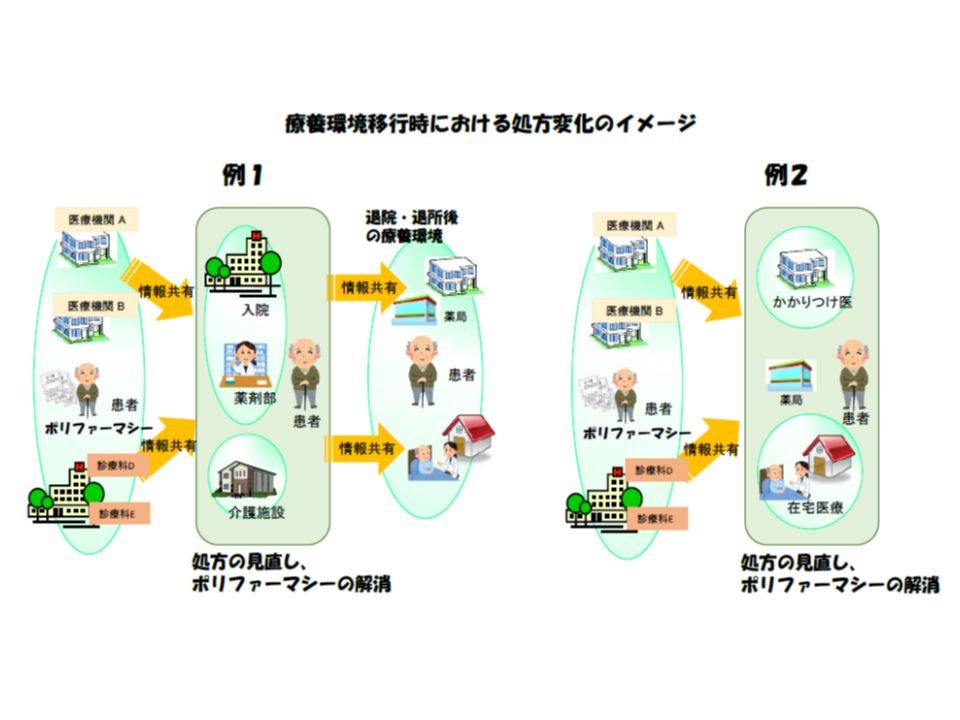
▽療養環境移行時
急性期病状が安定してきた段階で、「急性期に追加した薬剤」の減量・中止、「急性期に中止した薬剤」の再開を含めて、薬剤の見直しを包括的に検討する。特に、▼退院・転院▼介護施設への入所・入居▼在宅医療導入―などの療養環境移行時には「移行先における継続的な管理」を見据えた処方の見直しが求められる
▽慢性期
慢性期には、▼長期的な安全性と服薬アドヒアランスの維持▼服薬過誤の防止▼患者や家族、介護職員などのQOL向上―の観点から、より簡便な処方を心がける。漫然と処方を継続しないよう、常に見直しを行う。外来通院患者についても同様である
なお、これら指針案の内容は、▼医師▼歯科医師▼薬剤師―の専門職を対象としています(さらに看護師も)が、薬剤の適正使用を促進するには、「高齢者自身」「家族」の協力が不可欠です。特に、外来や在宅医療の場では「高齢者自身」「家族」が薬剤的の適正使用を正しく理解し、実践しなければ効果があがりません。
このため指針案では、「処方の工夫」や「服薬支援」(認知症高齢者では、家族や看護師、介護職員などが「1日分ずつ渡す」など)を行うことも求めています。

高齢者に医薬品を処方する際に求められる工夫の例
【関連記事】
血糖降下剤や降圧剤など、高齢者への適正使用ガイドライン作成へ—高齢者医薬品適正使用検討会
ベンゾチアゼピンなどで高齢者に有害事象も、多剤投与適正化の加速目指す—高齢者医薬品適正使用検討会
かかりつけ薬剤師指導料、対象患者は高齢者や多剤処方患者に絞るべきか—中医協総会(2)
かかりつけ薬剤師指導料、届け出に当たっては「地域ケア会議」などへの継続参加が必要―疑義解釈3【2016年度診療報酬改定】
かかりつけ薬剤師の業務を包括的に評価する調剤版の「地域包括診療料」を新設―中医協総会
どの医療機関を受診しても、かかりつけ薬局で調剤する体制を整備―厚労省「患者のための薬局ビジョン」
薬剤服用歴管理指導料、「服用歴」記載なし薬局が1220―中医協総会
保険薬局の機能に診療・支払の双方から厳しい意見相次ぐ―中医協
調剤報酬や薬局の構造基準を抜本的に改めよ―規制改革会議の第3次答申
抗不安薬などの多剤投与で処方せん料など減額、対象薬剤を追加―厚労省
薬剤総合評価調整加算、段階的な減薬でも都度算定可能―日医・2016年度改定Q&A(その1)
十分な指導なく抗精神病薬を大量処方した場合、診療報酬を適正化―中医協総会





