2021年度の病床機能報告は「毎月データを1年度分」報告、医療提供体制は「人員」中心に再構築を―地域医療構想ワーキング(2)
2021.2.15.(月)
2021年度から、病床機能報告制度においては「毎月のデータを1年度分報告する」こととする。病院側の負担を考慮して、項目の簡素化などを今後、検討していく―。
病床機能報告項目の1つである「稼働病床数」については、医療提供体制を考える際に妥当であるとはいえず、別の項目への見直しなどを検討する―。
医療提供体制の再構築を考える際には、「ベッド数」だけでなく、「人員」(医師、看護師など)を中心に考えなければならない―。
2月12日に開催された「地域医療構想に関するワーキンググループ」(「医療計画の見直し等に関する検討会」の下部組織、以下、ワーキング)では、こういった方針も固められています。

2月12日に開催された「第31回 地域医療構想に関するワーキンググループ」
2021年度からの病床機能報告、「毎月のデータを1年度分」報告
2025年には、いわゆる団塊の世代の方が全員75歳以上の後期高齢者となることから、今後、医療・介護ニーズが急速に増加していきます(新型コロナウイルス感染症に伴う受診減などは一時的と見られる)。増大する医療・介護ニーズに効率的・効果的に提供できる医療・介護提供体制を構築する必要があり、その1つとして「地域医療構想の実現」があります。
2025年度に必要となるベッド数(病床数)を、地域別(2次医療圏をベースとした地域医療構想区域ごと)・機能別(高度急性期・急性期・回復期・慢性期ごと)に推計したもので、言わば「地域における、将来の医療提供体制の設計図」です。
一方、一般病床・療養病床を持つすべての病院・有床診療所には、毎年度、「自院の病棟が高度急性期・急性期・回復期・慢性期のどの機能を担っており、また将来担う予定であると考えているか」、「自院の体制や診療実績はどのようなものか」を都道府県に報告することが義務付けられています(病床機能報告制度)。これを集計することで、言わば「地域における、医療提供体制の現状図面」となります。
各地域では、関係者が集い、「将来の設計図」(地域医療構想)と「現状図面」(病床機能報告結果)とを比較し、各種データを合わせて、「どのようにして、地域医療構想を実現させるか」を膝を突き合わせて議論していくのです(地域医療構想調整会議)。
ところで、病床機能報告のうち「診療実績」等について、現在は「6月単月のデータ」を報告することになっていますが、2021年度の報告からは「1年度分のデータ」(通年データ)報告が求められます。診療内容には季節変動等があり、単月データでは「医療機関の機能」把握が十分に行えないためです。
今般、通年データ報告に向けた詳細に関する議論が行われました。
まず、報告にあたっては、「1年分を丸める」のではなく「単月データを12か月分」とすることが決まりました。2021年度報告は、「2020年4月-2021年3月」のデータを今秋(2021年10月)に報告(病院から都道府県に報告)するイメージです(なお、通年化に合わせ、新型コロナウイルス感染症と闘う病院の負担を考慮して、2020年度は診療実績等の報告なしとされている)。
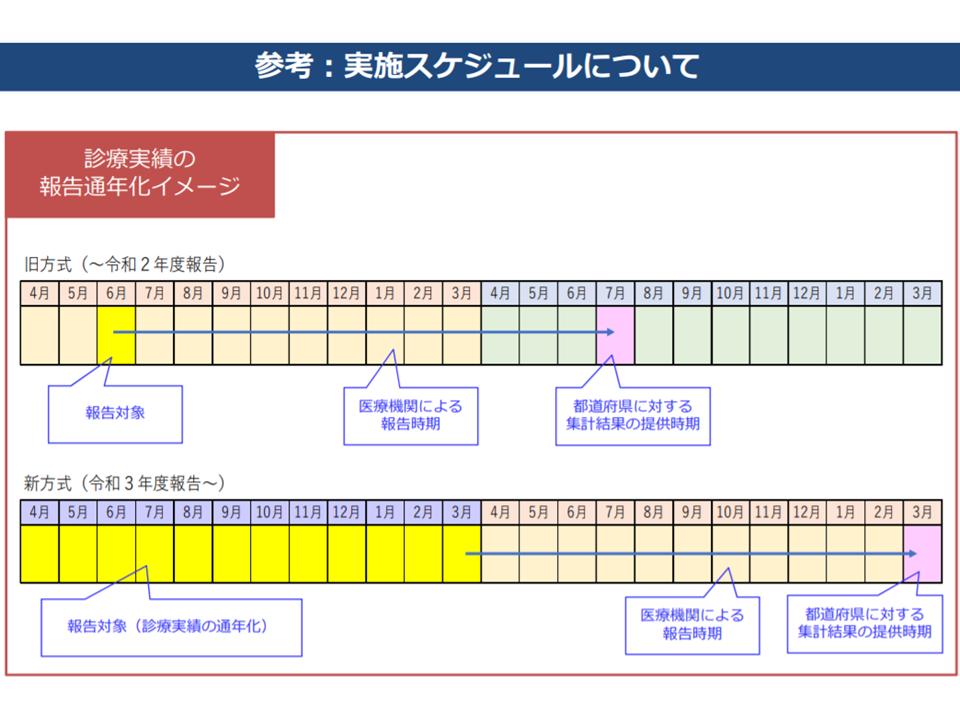
通年データ報告のスケジュールイメージ(地域医療構想ワーキング(2)1 210212)
関連して次の事項も決定しています。
▽従前から「年間実績を報告することとなっている項目」(1年間の新規入棟患者数(予定入院・緊急入院別)や救急車の受入件数など)についても、医療機関における実務の状況を踏まえつつ、月別の報告を求める(1年分を丸めるのではなく、月単位の実数報告を求める)
▽月別診療実績の報告が困難な医療機関においては、医療機関の負担を踏まえ、当面、月別の報告は任意とし、報告対象病院等における毎月病棟コードの記録が実施されることとなった段階(上述)において、月別の報告を必須とする
また、2021年度報告から「公費レセプト」も集計対象に含めることとなりました。難病などの公費負担レセプトを合わせて集計することで、診療報酬請求レセプトの「98%」がカバーされます。
このように精緻かつ大量のデータが集積されることで、各病院の医療機能をより明確にできますが、データ提出側である病院の負担は大きくなります。そこで、「利活用頻度の低い項目を報告対象外とする」ことも含めて、適切な項目設定について今後検討していく方針も固められました。今夏にむけて、「2020年度診療報酬改定を踏まえた項目の見直し」と合わせて、項目の取捨選択が行われます。
さらに、データ報告を行う病院負担軽減のために、「国から提供されたデータを、病床機能報告の様式に自動的に転記(反映ボタンを押下するだけで月別、病棟別に報告様式に反映されるよう運用)する仕組みも導入されます。
診療実績等のデータは、各病院が「1から作成する」のではなく、「国がNDB(National Data Base、各病院の診療報酬の算定回数などのデータを格納しているデータベース)をもとにデータ案を作成し、それを各病院が確認する」ことになっており、病院の負担・手間をさらに省けるようにするものです。
なお、現在、「どの病棟でどの診療報酬をどの程度算定しているのか」を明らかにすべく、レセプトには「病棟コード」を付記することとなっています。しかし、今年(2020年)7月診療分(8月請求分)の状況をみると、6割弱の病院しか「レセプトへの病棟コード記載」がなされていません。これでは「病棟の機能分化」を進めるためのデータがそろわず、地域医療構想の実現に向けた足枷となってしまいます。
そこで厚生労働省は、2022年度の次期診療報酬改定に向け「確実に病棟コードが記載される」ような方策を検討することとし、当面は「可能な範囲で、診療実績を病棟別に振り分けて報告する」(病院全体の実績を特定の病棟にまとめた上で報告することも可能とする)との運用が行われます。できる限り、レセプトに病棟コードを付記することが期待されます。
ほかに、紙媒体で病床機能報告を行っている医療機関(2020年度には1083医療機関、104病院、979有床診療所)については、▼2021年度から電子場依頼報告を促しつつ、紙媒体とする理由を把握する▼2023年度を目途に「原則として電子媒体による報告」とし、やむを得ない事情がある場合に限り、紙媒体報告を可能とする▼紙媒体報告を行う場合、診療実績については、月別ではなく年間合計数のみの報告で良しとする―と対応されます。
「稼働病床数」、医療提供体制を考える際に妥当な項目か
ところで、報告項目の1つに「稼働病床数」という項目があります。公立病院における病床整備補助のベースにもなる数字で、「過去1年間に最も多くの入院患者を収容した時点で使用した病床数」と定義されています。ただし、この「過去1年間に最も多くの入院患者を収容した時点」という定義が十分に理解されず、「1日でも患者を受け入れたベッド数を稼働病床と考え、その積み上げが稼働病床数である」との誤解も一部にあるようです。また、「1日のみ患者を受け入れた病床」を「稼働」と考えることは、病院・病棟の機能を考える際に「有害である」との指摘もあります。
2月12日のワーキングでは、猪口雄二構成員(日本医師会副会長)や今村知明構成員(奈良県立医科大学教授)が、この「稼働病床数」「病床稼働率(稼働病床数/許可病床数)」という項目について「急ぎ見直すべき」と訴えています。
医療提供体制を考える際には、別に「病床利用率」という概念があります。「患者延べ数」/「許可病床数×診療実日数」で計算され、厚労省の「病院報告」などでも、この数字が「病院の稼働状況を考える重要な指標」となっています。猪口構成員は「1日でも患者を受け入れたら稼働していると考えるのはナンセンスである。病床利用率などに見直していくべき」と提案しました。
今夏に向けて議論を行い、2022年度以降の病床機能報告に適用されます。
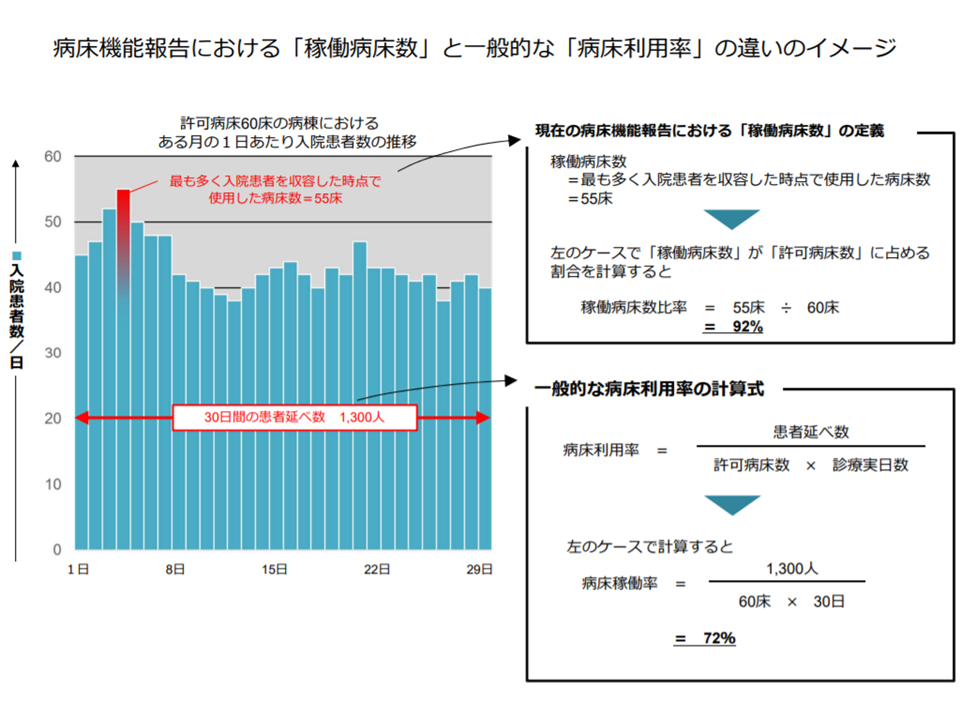
稼働病床数・率と病床利用率との違い(地域医療構想ワーキング(2)2 210212)
医療提供体制の再構築、将来の患者数・確保可能な医療スタッフ数などを十分に精査せよ
このほか2月12日のワーキングでは、「新潟県では基幹病院を整備したが、スタッフ(とりわけ医師)が確保できず、病棟の一部が閉鎖されているという。地域の医療提供体制を考える際には、ベッドなどの箱ではなく、人員を中心に考えるべきである」(岡留健一郎構成員:日本病院会副会長)との指摘がありました。
地域医療構想の実現に向けて、その第一歩は「公立病院・公的病院等の機能分化・明確化」とされています(基幹機能を明確にしなければ、全体像が明らかにならない)。その際には、複数の病院(公立・公的等に限らず)を集約、つまり再編・統合し、機能を集約することなども重要となります。例えば、「病院が乱立し、救急機能が分散してしまっている」ような地域では、救急機能を特定の病院に集約し、スタッフもそこに集めることで、「救急機能の充実」「救急医療に携わるスタッフの負担軽減」などが図られます。
しかし、再編・統合の際には「将来における地域の医療ニーズ」(つまり将来の患者数)、「確保できるスタッフ数」(医師・看護師など)をきちんと推計し、それに見合ったベッド数を設定しなければなりません。その際、多くの地域では「人口が減少していく」ことを考慮し、ベッド数削減(ダウンサイジング)の検討が不可欠となります。
この点を甘く見積もると、「新病院等を整備したが、ベッドが埋まらない(患者が集まらない)、スタッフが集まらず病床を動かせない」などの問題が生じてしまうのです。
地域医療構想の実現をはじめとする、医療提供体制の再構築にあたっては、こうした点を十分に勘案しなければなりません。
【関連記事】
人口100万人以上の大規模構想区域、まず各調整会議で「個々の病院の機能の在り方」議論を進めよ―地域医療構想ワーキング(1)
公立・公的病院の再検証スケジュール、今冬のコロナ状況見ながら改めて検討―地域医療構想ワーキング
中長期を見据えた地域医療構想の考え方を維持し、感染拡大時の機動的対応を医療計画で考慮してはどうか―地域医療構想ワーキング
感染症はいずれ収束し、ピーク時は臨時増床可能なこと踏まえ、地域医療構想の「必要病床数」を検討―地域医療構想ワーキング
医療機能の分化・連携の強化が、新興・再興感染症対策においても極めて重要—地域医療構想ワーキング
424公立・公的病院等以外の病院も、機能分化やダウンサイズなど積極的に検討せよ―地域医療構想意見交換会
424の公立病院・公的病院等の再編統合再検証、厚労省が地方に出向き趣旨等を丁寧に説明―国と地方の協議の場
機能分化やダウンサイジング等の必要性を改めて検証すべき424公立・公的病院等を公表―地域医療構想ワーキング
多くの機能で「診療実績が少ない」「類似病院が近接している」病院、再編統合を検討―地域医療構想ワーキング
公立・公的病院等の機能改革、「地域で求められる機能を果たしているか」との視点で検証を―厚労省・医療政策研修会





