訪問リハビリや居宅療養管理指導、実態を踏まえた精緻な評価体系を構築へ—社保審・介護給付費分科会(3)
2020.10.27.(火)
医療機関や介護老人保健施設などからの訪問リハビリについて、原則として「事業所の医師が診察してリハビリ計画を作成する」こととなっており、例外的に「事業所外医師の診察情報提供を受けて、事業所医師がリハビリ計画を作成してもよい」こととされている。この例外規定は来年(2021年)3月までであるが、その期間を延長したうえで、「事業所医師の診察」によって、より効果的なリハビリ提供が実施可能となっている点を勘案した報酬体系の見直しなどを検討してはどうか―。
要支援者への長期間の介護予防訪問リハビリについて、効果等も踏まえた報酬の適正化を行ってはどうか―。
また医療職による居宅療養管理指導について、「単一建物居住者が10人以上」の場合の報酬区分をより細分化してはどうか―。
10月22日に開催された社会保障審議会・介護給付費分科会では、こういった議論も行われています。
目次
事業所医師が診察した訪問リハのほうが、より効果的なリハビリ提供を行えている
お伝えしているとおり、10月22日の介護給付費分科会では訪問系サービスに関する具体的な見直し内容を討議。本稿では「訪問リハビリテーション」と「居宅療養管理指導」に焦点を合わせます(訪問看護、訪問介護・訪問入浴介護についてはお伝え済です)。
●2021年度介護報酬改定に向けた、これまでの議論に関する記事●
【第1ラウンド】
▽横断的事項(▼地域包括ケアシステムの推進▼⾃⽴⽀援・重度化防⽌の推進▼介護⼈材の確保・介護現場の⾰新▼制度の安定性・持続可能性の確保―、後に「感染症対策・災害対策」が組み込まれる)
▽地域密着型サービス(▼定期巡回・随時対応型訪問介護看護▼夜間対応型訪問介護▼小規模多機能型居宅介護▼看護小規模多機能型居宅介護▼認知症対応型共同生活介護▼特定施設入居者生活介護―)
▽通所系・短期入所系サービス(▼通所介護▼認知症対応型通所介護▼療養通所介護▼通所リハビリテーション▼短期入所生活介護▼短期入所療養介護▼福祉用具・住宅改修介護―)
▽訪問系サービス(▼訪問看護▼訪問介護▼訪問入浴介護▼訪問リハビリテーション▼居宅療養管理指導▼居宅介護支援(ケアマネジメント)―)
▽施設サービス(▼介護老人福祉施設(特別養護老人ホーム)▼介護老人保健施設(老健)▼介護医療院・介護療養型医療施設—)
【第2ラウンド】
▽横断的事項(▼人材確保、制度の持続可能性▼自立支援・重度化防止▼地域包括ケアシステムの推進―)
▽地域密着型サービス(▼定期巡回・随時対応型訪問介護看護、夜間対応型訪問介護、小規模多機能型訪問介護、看護小規模多機能型訪問介護(以下、看多機)▼認知症対応型共同生活介護、特定施設入居者生活介護―)
▽通所系・短期入所系サービス(▼通所介護・認知症対応型通所介護、療養通所介護▼通所リハビリテーション、福祉用具・住宅改修▼短期入所生活介護、短期入所療養介護―)
訪問リハビリは、通院・通所が困難な要支援者・要介護者等に対して、居宅でリハビリを提供するサービスです。▼医療機関(病院、診療所)▼介護老人保健施設▼介護医療院—からのサービス提供のみが認められています。
厚生労働省老健局老人保健課の眞鍋馨課長は、来年度(2021年度)の次期介護報酬改定において次のような見直しを行ってはどうかと提案しています。
(1)【リハビリテーションマネジメント加算】について、▼VISITへのデータ提出とフィードバックによるPDCAサイクルに沿った取組の推進▼ICT活用による質の向上と効率化▼報酬体系の簡素化―などの観点から見直しを行ってはどうか(通所リハビリ(デイケア)と同じ見直し方向)
(2)リハビリ計画作成にかかる【診療未実施減算】について、事業所外医師に求められる「適切な研修の修了等」の適用猶予期間(2021年3月末まで)を延長したうえで、研修や評価の在り方を見直してはどうか
(3)退院・退所直後のリハビリを充実させるために上限(週6回)を見直してはどうか
(4)【社会参加支援加算】について、「利用者に対する適時・適切なリハビリ提供を促進する」観点に立ち、要件を見直してはどうか(通所リハビリ(デイケア)と同じ見直し方向)
(5)介護予防訪問リハビリの長期間利用の場合の評価方法を見直してはどうか
まず(2)の【診療未実施減算】について見ていきましょう。
2018年度の前回介護報酬改定で、訪問リハビリを実施する際には「事業所の医師がリハビリテーション計画の作成に当たって診療を行う」ことが義務付けられ、これを実施しない場合には「リハ提供1回当たり20単位の減算」を行うこととなりました【診療未実施減算】。医師の関与を高め、より効果的なリハビリ提供を狙うものです。
ただし、▼利用者が別医療機関の医師(医師A)による計画的な医学管理を受け、リハビリ事業所の医師(医師B)が、医師Aから情報提供を受けている▼医師Aが適切な研修の修了等をしている▼医師Bが、医師Aからの情報を踏まえてリハビリ計画を作成している—場合には、例外的に減算が適用されません。
さらに、「適切な研修の修了等」要件は、来年(2021年)3月31日までの猶予期間が設けられています(つまり、現在は「利用者が別医療機関で計画的な医学管理を受け、そこからリハビリ事業所の医師に情報提供がなされている」ことで減算は適用されない)。
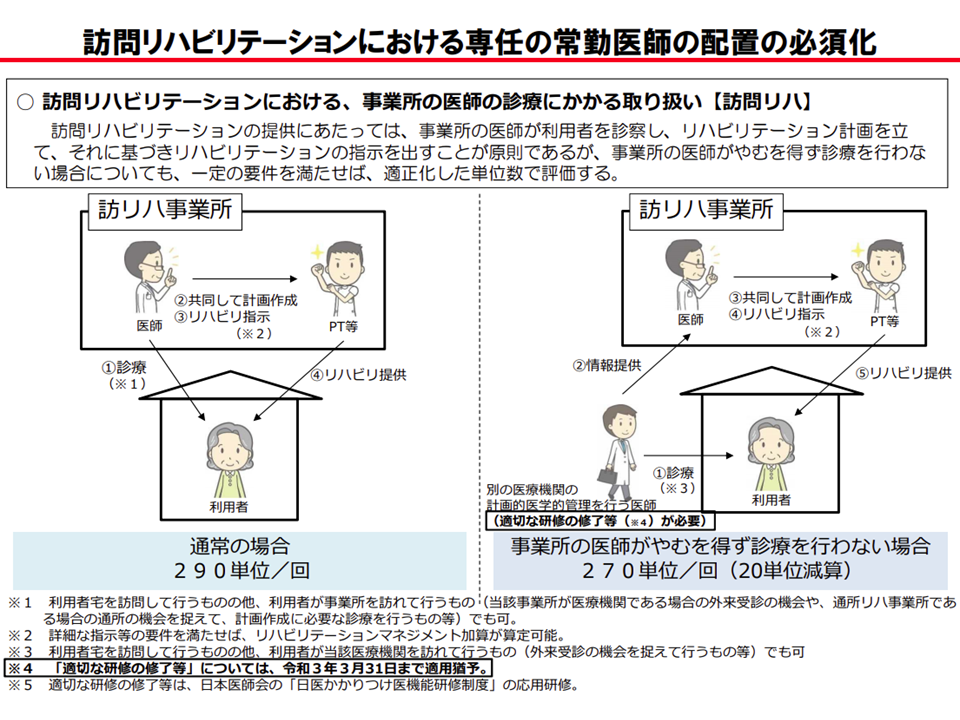
2018年度改定で、訪問リハビリの提供にあたって「事業所医師の診察」が原則化されたが、経過措置も設けられている(介護給付費分科会(3)1 201022)
この点、「訪問リハビリへの医師の関与」と「リハビリの効果」との関係を見ると、事業所内の医師による診察が行われるケースのほうが、▼「運動の負荷量」や「リハビリ方針に関する具体的な指示」が多い(より精密かつ効果的なリハビリ計画が作成されている)▼【リハビリテーションマネジメント加算】の(III)(IV)や【短期集中リハビリテーション実施加算】の算定率が高い(より計画的かつ濃密なリハビリが実施されている)―ことが分かりました。
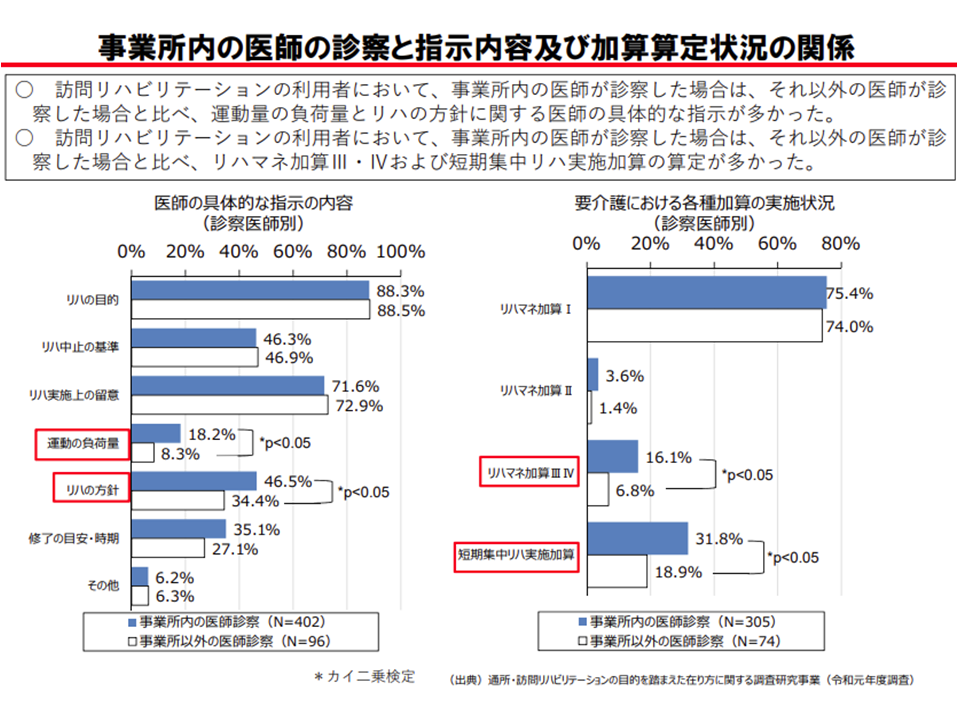
事業所医師が診察した訪問リハビリのほうが、効果の高いリハビリ提供がなされている(介護給付費分科会(3)2 201022)
ここからは、訪問リハビリの質を高めるためには、「事業所の医師による診察」をさらに進めていくことが重要であると分かります。ただし、事業所外医師が皆「適切な研修」を修了した暁には、この差が埋まってくる可能性もあります(現在は、研修を修了等していない事業所外医師も少なくない)。このため、今後、「研修や評価の在り方」などを検討していく方針を眞鍋老人保健課長は示しています。
ただし段階的に進めなければ、訪問リハビリサービスそのものが縮小してしまいかねません。そこで、眞鍋老人保健課長は、「適切な研修の修了等」要件の適用猶予期間(来年(2021年)3月31日まで)の延長も提案しました。多くの委員がこの提案を歓迎、東憲太郎委員(全国老人保健施設協会会長)は「猶予期間を3年間延長し、その間に根本的な解決を考えるべき。事業所外医師が研修を受けやすくする方策を考える必要がある」とコメントしています。
長期間の介護予防訪問リハ、効果を踏まえた「適正化」を検討へ
また(5)は、介護予防訪問リハビリについて「長期間利用の場合には報酬を引き下げる」べきか、という論点です。
要支援者に対する介護予防訪問リハビリと、要介護者に対する訪問リハビリとを比較すると、▼介護予防訪問リハビリのほうが利用者の増加度合いが大きい▼介護予防訪問リハビリのほうが利用期間が長い▼利用開始からの期間が長くなるとADL改善効果は小さくなる—ことが分かっており、また、介護予防訪問リハビリ利用者の2割弱は「訪問リハビリ開始時点のBI(Barthel Index、ADLの状態を見る)が満点であったことも分かっています。
「効果の薄いリハビリを、軽度者に対して漫然と長期間にわたり継続している」可能性が指摘されていると言えます。これを是正するために、例えば「一定期間経過後は、要支援者に対する介護予防訪問リハビリの単位数を低く設定する(逓減制の導入や減算など)」ことなどが今後検討される可能性があります。
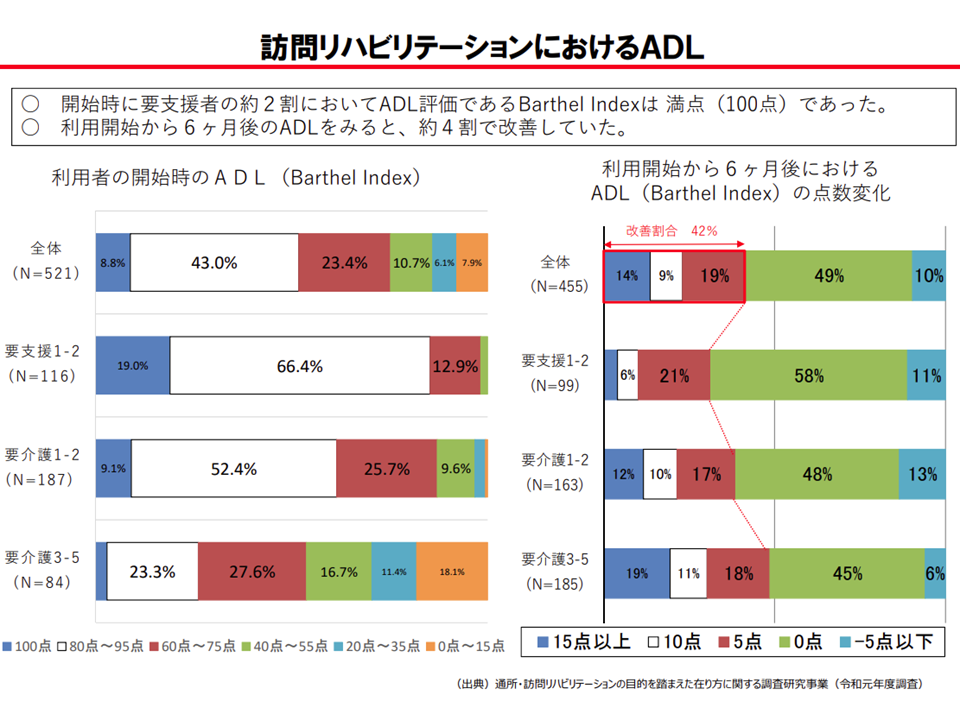
介護予防訪問リハビリの利用者のADLを見ると、2割は利用当初から相当程度高くなっている(BIは満点)(介護給付費分科会(3)4 201022)
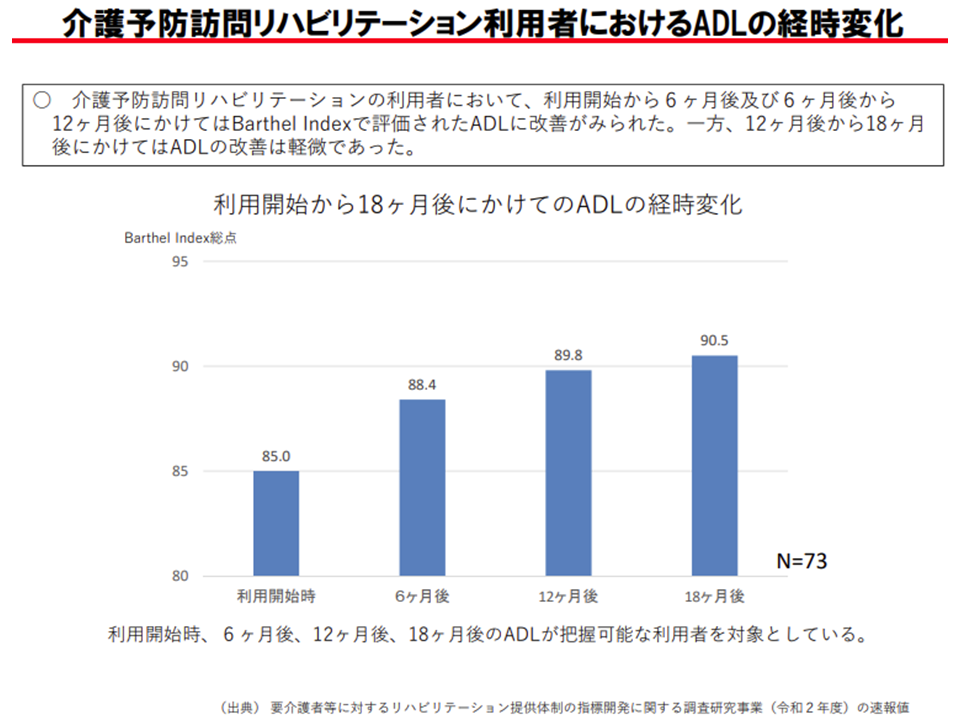
介護予防訪問リハビリの利用期間が長くなると、ADL改善効果が小さくなってくる(介護給付費分科会(3)5 201022)
また(3)は、訪問リハビリの算定上限(週6回)について、退院・退所直後に集中的なリハビリを実施可能とするために、見直し(引き上げ)を行ってはどうか、との提案です。診療報酬では、【在宅患者訪問リハビリテーション指導管理料】を退院から3か月以内は「週12回まで」算定できることとなっており、これらも参考にした見直し内容が詰められることになるでしょう。
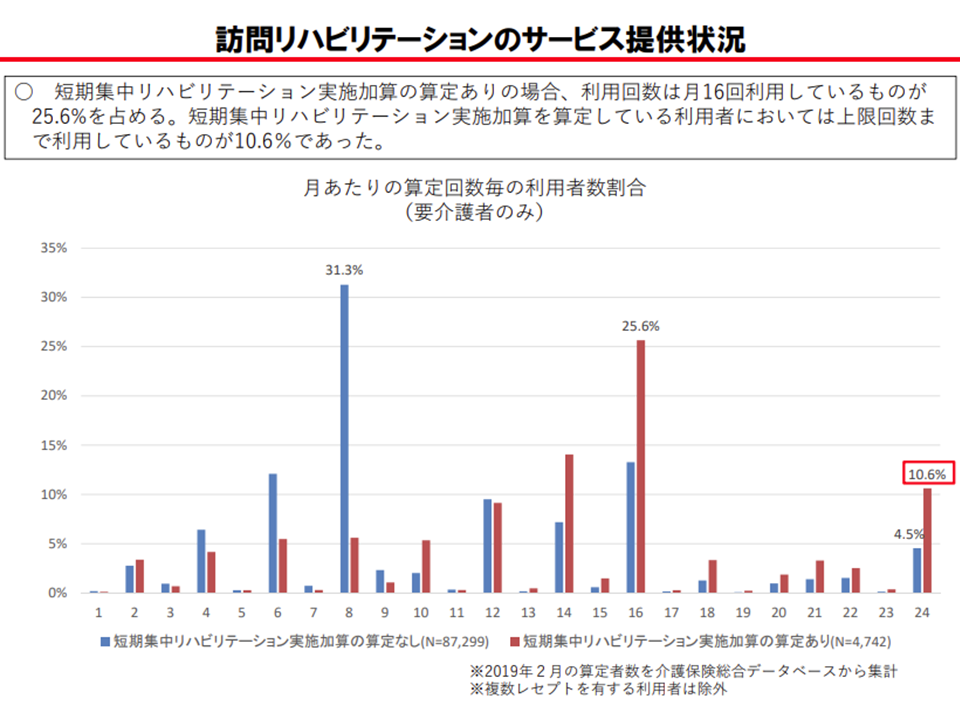
訪問リハビリの利用回数を見ると、1割超が上限に達している(介護給付費分科会(3)3 201022)
居宅療養管理指導、1建物居住者の利用者数を踏まえた「報酬の細分化」を検討
一方、【居宅療養管理指導】は、通院が困難な在宅の要介護者等に対し、医療職が居宅を訪問して適切な医学管理や指導等を行うことを評価するものです。眞鍋老人保健課長からは次のような見直し案が提示されています。
【職種共通】
▽医療職が居宅療養管理指導で得た情報を介護支援専門員の提供することなどを運営基準に位置付けてはどうか
▽少なくとも「独歩で家族・介助者等の助けを借りずに通院ができる者」などは、通院が容易であると考えられることから、これらの者について居宅療養管理指導費を算定できないことを明確化してはどうか
▽「居住場所」に応じたよりきめ細かな評価を検討してはどうか
【医師・歯科医師】
▽介護支援専門員(ケアマネジャー)への情報提供に関して「主治医意見書」を踏まえた、より精緻な様式としてはどうか
【薬剤師】
▽オンラインによる服薬指導の評価を、診療報酬を参考に新設してはどうか
【管理栄養士】
▽居宅療養管理指導事業所「以外」の医療機関等に所属する管理栄養士が実施する居宅療養管理指導を評価してはどうか
【歯科衛生士等】
▽居宅療養管理指導記録等の様式について、訪問歯科衛生指導料や歯科衛生実地指導料の記載内容を参考にした新たなものを設定してはどうか
このうち「居住場所に応じたよりきめ細かな評価」について、少し詳しく見てみましょう。現在、【居宅療養管理指導費】は、単一建物居住者が▼1人の場合▼2-9人の場合▼10人以上の場合—に分けて設定されています(居住者数が多くなれば、訪問等に係るコストが小さくなり、効率的なサービス提供が行える点を考慮)。

2018年度介護報酬改定(居宅療養管理指導)
この点、算定状況をみると「単一建物居住者数が10人以上」の単位数算定割合が高くなってきていることが分かります。例えば医師については、2018年10月の「単一建物居住者数が10人以上」の単位数算定割合は43.3%でしたが、2019年10月には44.4%に増加、薬局薬剤師では同様に2018年10の63.9%から、2019年10月には65.0%に増加しています。
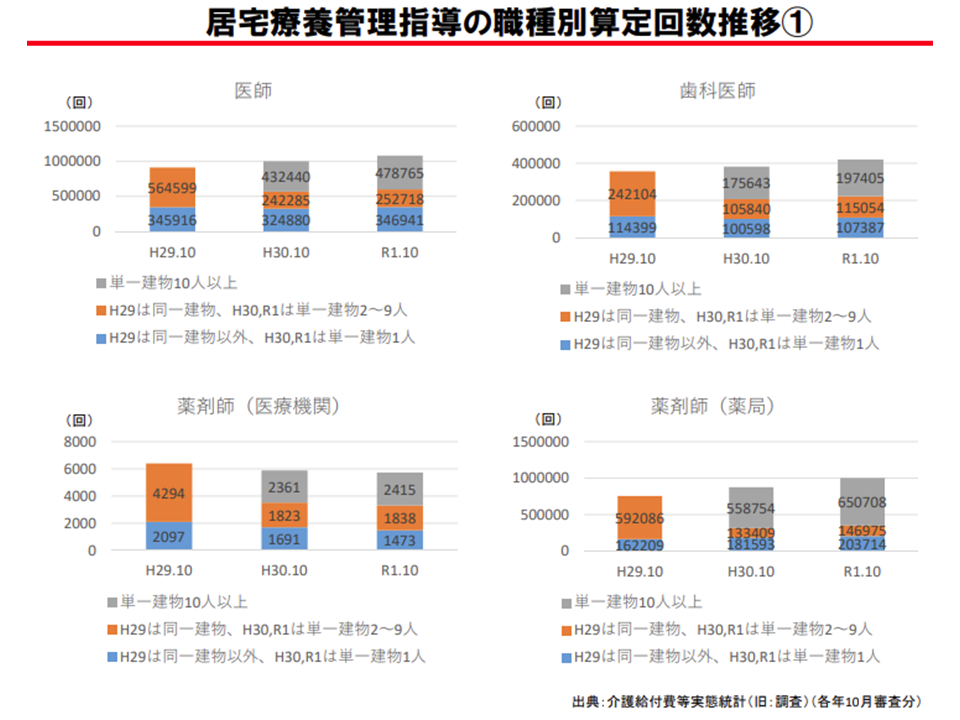
建物1つ当たりの居宅療養管理指導利用者数は「10人以上」が増加傾向にある(介護給付費分科会(3)6 201022)
建物1か所当たりの利用者数は、広く分布(中には50人超のケースもある)しており、「居住者数が多くなれば、より効率的な訪問サービスが可能になる」と考えられることから、「よりきめ細かな報酬設定」(10人以上を細分化するなど)を行ってはどうかと眞鍋老人保健課長は提案しているのです。この点、江澤和彦委員(日本医師会常任理事)は「行き過ぎは好ましくない。地方では『集住化』が推進されている点も考慮すべき」と注文を付けています。
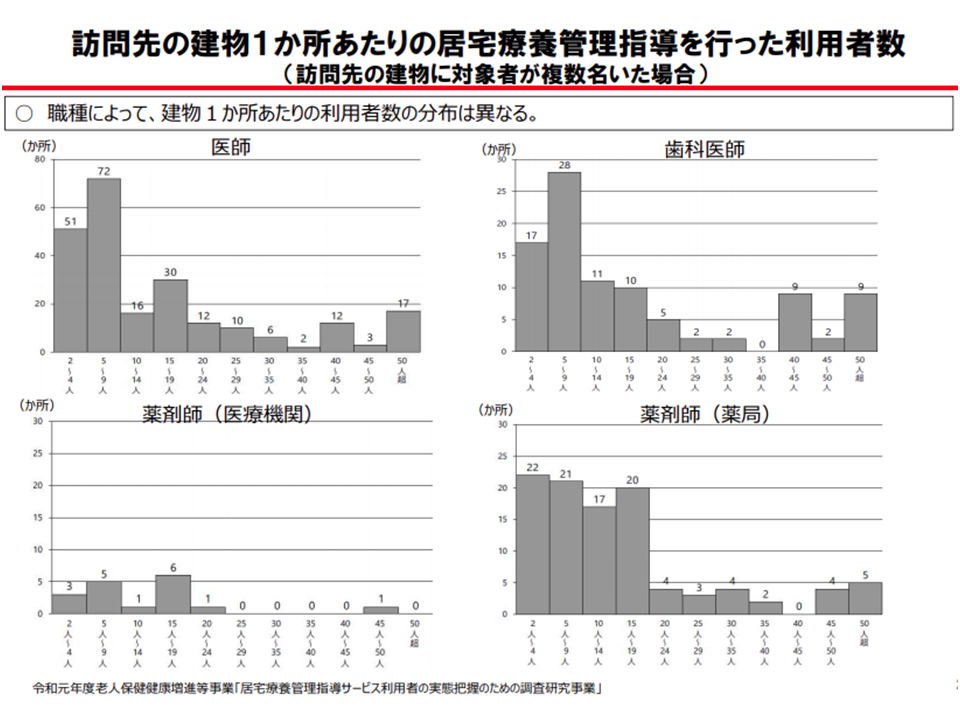
建物1つ当たりの居宅療養管理指導利用者数は広範囲に分布し、50人以上のケースもある(介護給付費分科会(3)7 201022)
なお、薬剤師による「オンライン服薬指導」に関しては、伊藤彰久委員(日本労働組合総連合会総合政策推進局生活福祉局長)や江澤委員から「情報通信機器の扱いに不慣れな高齢者が対象である点を十分の考慮すべき」との注文も付いています。この点、薬剤師代表として参画する荻野構一委員(日本薬剤師会常務理事)は「確かに利用者は少ないと思われるが、希望者にはオンラインでの服薬指導を行えるように準備しておくべき」との考えを示しています。
今後、厚労省で見直しに向けた詳細を詰めていくことになります。


【関連記事】
訪問介護利用者の負担増を考慮し、「敢えて加算を取得しない」事業所が少なくない—社保審・介護給付費分科会(2)
訪問看護ステーション本来の趣旨に鑑み、「スタッフの6割以上が看護職員」などの要件設定へ—社保審・介護給付費分科会(1)
生活ショート全体の看護力を強化し、一部事業所の「看護常勤配置義務」を廃すべきか—社保審・介護給付費分科会(3)
通所リハの【社会参加支援加算】、クリームスキミング防止策も含めた見直しを—社保審・介護給付費分科会(2)
デイサービスとリハビリ事業所・医療機関との連携が進まない根本に、どのような課題があるのか―社保審・介護給付費分科会(1)
グループホームの「1ユニット1人夜勤」体制、安全確保のため「現状維持」求める声多数—社保審・介護給付費分科会(3)
小多機の基本報酬、要介護3・4・5を引き下げて、1・2を引き上げるべきか—社保審・介護給付費分科会(2)
介護療養の4分の1、設置根拠消滅後も介護療養を選択、利用者に不利益が生じないような移行促進が重要—社保審・介護給付費分科会(1)
介護人材の確保定着を2021年度介護報酬改定でも推進、ただし人材定着は介護事業所の経営を厳しくする―社保審・介護給付費分科会
寝たきり高齢者でもリハ等でADL改善、介護データ集積・解析し「アウトカム評価」につなげる—社保審・介護給付費分科会
介護保険施設等への外部訪問看護を認めるべきか、過疎地でのサービス確保と質の維持をどう両立するか—社保審・介護給付費分科会
特養老人ホームのユニット型をどう推進していくか、看取り・医療ニーズにどう対応すべきか―社保審・介護給付費分科会(3)
老健施設、「機能分化」や「適正な疾患治療」進めるために介護報酬をどう工夫すべきか―社保審・介護給付費分科会(2)
介護医療院の転換促進のために、【移行定着支援加算】を2021年度以降も「延長」すべきか―社保審・介護給付費分科会(1)
ケアマネジメントの質と事業所経営を両立するため「ケアマネ報酬の引き上げ」検討すべきでは―介護給付費分科会(2)
訪問看護ステーションに「看護職割合」要件など設け、事実上の訪問リハビリステーションを是正してはどうか―介護給付費分科会(1)
介護保険の訪問看護、医療保険の訪問看護と同様に「良質なサービス提供」を十分に評価せよ―介護給付費分科会
2021年度介護報酬改定、「ショートステイの長期利用是正」「医療機関による医療ショート実施推進」など検討―社保審・介護給付費分科会(2)
通所サービスの大規模減算を廃止すべきか、各通所サービスの機能・役割分担をどう進めるべきか—社保審・介護給付費分科会(1)
小多機や看多機、緊急ショートへの柔軟対応を可能とする方策を2021年度介護報酬改定で検討―社保審・介護給付費分科会(2)
定期巡回・随時対応サービス、依然「同一建物等居住者へのサービス提供が多い」事態をどう考えるか—社保審・介護給付費分科会(1)
2021年度介護報酬改定、介護サービスのアウトカム評価、人材確保・定着策の推進が重要—社保審・介護給付費分科会
2021年度介護報酬改定、「複数サービスを包括的・総合的に提供する」仕組みを―社保審・介護給付費分科会
2021年度介護報酬改定、「介護人材の確保定着」「アウトカム評価」などが最重要ポイントか―社保審・介護給付費分科会
PT等の配置割合が高い訪問看護ステーション、「機能強化型」の取得を認めない―中医協総会(1)
スタッフの8割以上が理学療法士の訪問看護ステーション、健全な姿なのか―中医協総会



