電子カルテの標準化、全国の医療機関で患者情報を確認可能とする仕組みの議論続く―健康・医療・介護情報利活用検討会
2020.11.9.(月)
全国の医療機関で、患者個々人の▼薬剤▼手術・移植▼透析―などの情報を確認できる仕組み(EHR)において、「患者の病名」情報をどこまで共有すべきか、また患者の意思確認ができない救急医療の現場でどのような手続きで情報共有を可能とすべきか―。
また電子カルテについては、まず診療情報提供書、退院時サマリー、電子処方箋、健診結果報告書について標準化を進めることとしてはどうか―。
11月6日に開催された「健康・医療・介護情報利活用検討会」(以下、検討会)と「医療等情報利活用ワーキンググループ」(以下、ワーキング)の合同会合で、こういったテーマに関する議論が行われました。
目次
告知を前提に患者の「病名」情報共有してはどうか、医学管理等の点数算定状況も共有
我が国では、公的医療保険制度・公的介護保険制度が整備されていることから、質が高く、膨大な量の健康・医療・介護データが存在します(例えばレセプトデータ)。これらのデータを有機的に結合し、分析することで、健康・医療・介護サービスの質を高めるとともに、かつ効率的な提供も可能になると考えられ、厚生労働省を中心に「データヘルス改革」が進められています。
この点、加藤勝信前厚生労働大臣は(1)EHR(全国の医療機関で、患者個々人の▼薬剤▼手術・移植▼透析―などの情報を確認できる仕組み)を構築し、2022年夏から運用する(2)(2)電子処方箋を2020年夏から運用する(3)PHR(国民1人1人が、自分自身の薬剤・健診情報を確認できる仕組み)について2021年に法整備を行い、2022年度早期から運用を開始する―方針を明確化。制度の詳細について検討会やワーキングで議論が行われています。
11月6日のワーキングでは、厚生労働省からこれまでの議論を踏まえた方向性(制度の大きな枠組み)が示されました。Gem Medでは(1)のEHRに注目してみます。
EHRは、全国の医療機関で、患者個々人の▼薬剤▼手術・移植▼透析―などの情報を確認できる仕組みのことです。例えば、意識不明の状態で救急搬送された患者、認知症高齢者などの治療を行う際、医療機関がEHR情報から「当該患者の過去の薬剤投与歴や手術歴」などを正確に確認することができれば、適切かつ安全な医療を、効果的・効率的・迅速に提供することが可能となります。
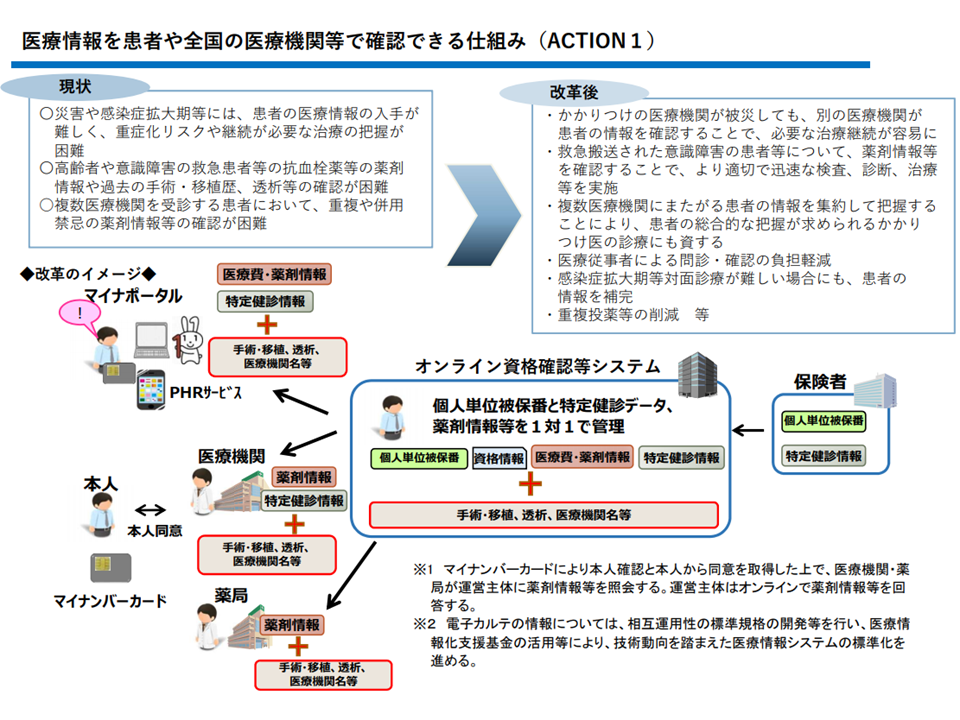
EHRの仕組み(データヘルス改革推進本部2 200730)
厚労省は、オンライン資格確認等システムのインフラを活用し、「全国の医療機関で患者の過去の医療情報を確認できる仕組み」を構築する考えを明確にしています。
まず、「どういった医療情報を確認できるのか」という点が気になります。確認できる情報は、少なければ意味がありませんが、情報量が多すぎても「医療現場で活用しきれなくなる」「患者の個人情報保護の観点で問題が出てくる」ことから、適正な範囲の設定が重要となってくるのです。
これまでに▼薬剤▼手術(移植・輸血を含む)▼透析(人工腎臓、持続緩徐式血液濾過、腹膜灌流)▼放射線治療・画像診断・病理診断―などの情報を医療現場で確認可能とする方向が固まってきていますが、その中で「病名を確認可能とすべきか否か」が論点の1つに浮上しています。

EHRでどのような診療情報を共有すべきか(健康・医療・介護情報利活用検討会1 201106)
EHRでは、医療機関のみならず、患者自身も「自分の過去の診療情報を確認する」ことが可能となります。その際、例えば「がん」などでは、告知前に患者が「自身の病名」を知ってしまった場合、治療に支障が出る可能性が出る、ことなどが懸念されているのです。
従前に比べて「がん」の告知は広く行われてきていますが、患者の状況等を踏まえて慎重に行われており、告知がなされないケースも一部にあります。
また、いわゆるレセプト病名ゆえに、患者が「自分の病気は一体なんなのか?先生の説明ではこんな病名はなかったが」と心配することもあるでしょう。
さらに、医師が「詳細な病名の説明は医学的知識の少ない患者の理解が及ばない。少し異なるが、理解しやすいこの病名を伝えよう」と判断するケースもあります。ここでも、患者は「先生に説明してもらった病名と違う」と不安に思うことが危惧されます。
とは言え「病名については情報共有しない」という選択肢は、EHRの趣旨に照らしてあり得ません。
そこで厚生労働省医政局研究開発振興課医療情報技術推進室の前田彰久室長は、「患者への告知を前提に病名情報を共有する」考えを提示。今後、レセプト上で告知状況を確認できる方法を十分に議論した上で、あらためて具体的な仕組みを検討・実装する方針を示しています。前田医療情報技術推進室長は「2022年度の稼働までに、関係者の意見を踏まえて具体的な運用方法を検討・構築する」旨をコメントしています。
あわせて、告知前の「特定の傷病に対する長期・継続的な療養管理」が確認できるよう、診療報酬の▼医学管理等▼在宅療養指導管理料―の情報を共有する考えも示しました。これらの点数を算定している患者については、医師サイドが「病名は確定できないが、〇〇疾患で継続的な医学的管理が行われているであろう」と強く推測でき、適切な治療に結びつけることが可能となります。
救急現場で「患者の診療情報共有」の意思をどう確認すればよいか
またEHRでは、患者が「自分の過去の診療情報」を共有してよいかどうかを、医療機関受診の都度に決めることができます。例えばマイナンバーカードを被保険者証(保険証)として利用する場合などに、医療機関の窓口に設置されたカードリーダーで「資格確認」(自分が医療保険に加入していることをカード情報で証明する)とともに、「自分の診療情報を共有してよいか」をチェックするイメージです。
すると、上述したような「救急搬送患者」では、「自分の診療情報を共有してよいか否か」の意思表示ができません。この場合、どう考えるべきでしょう。
意思表示を絶対条件とすれば、EHRが最も効果を発揮できる「救急」の現場で活用できなくなってしまうことがありえます。そこで前田医療情報技術推進室長は、次のような仕組みとしてはどうかとの考えを示しています。
▽【原則】救急搬送患者でも「診療情報の連携を認めるか否か」の確認が原則となる
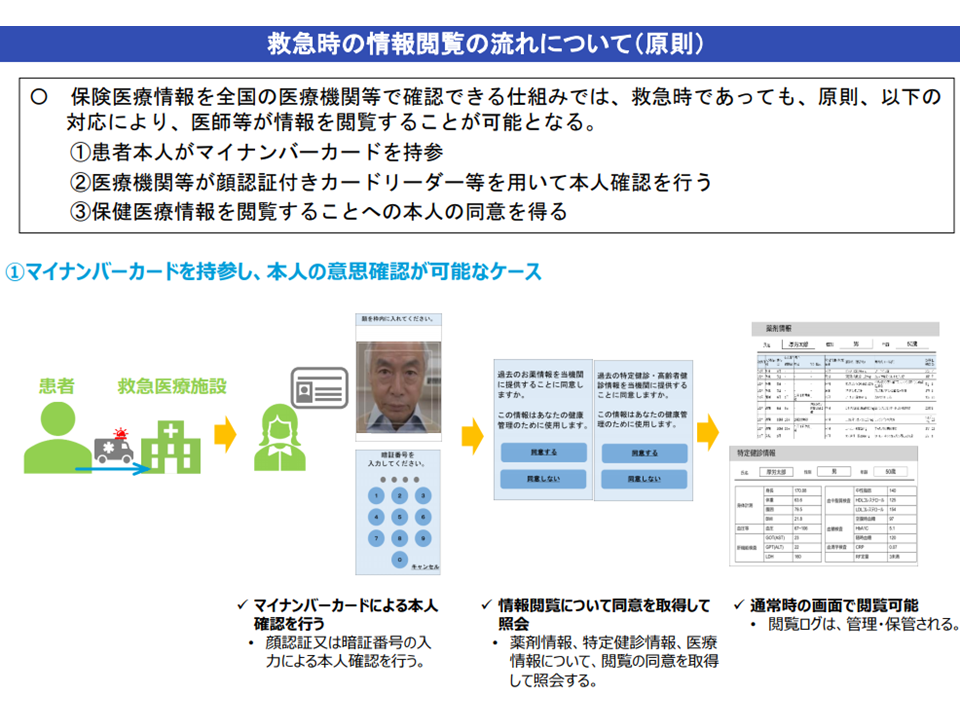
救急患者でも情報共有の意思確認が原則である(健康・医療・介護情報利活用検討会2 201106)
▽患者がマイナンバーカードを持参し、本人の意思確認が困難なケース
→医療機関に「救急専用端末」(救急専用のカードリーダー)を設置し、そこでマイナンバーカードを用いて患者情報にアクセスする。アクセス可能な医療従事者を限定し、事前に専用IDを発行しておく
→事後に「救急時に誰がどのような情報にアクセスしたか」を確認可能とする
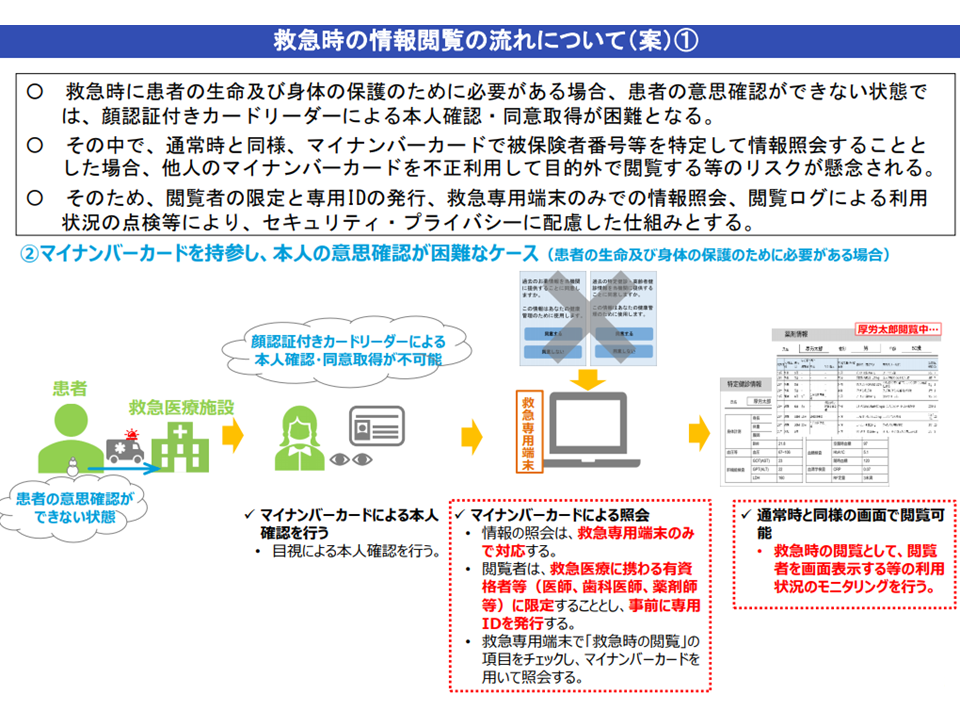
救急患者がマイナンバーカードを保持しているケース(健康・医療・介護情報利活用検討会3 201106)
▽患者がマイナンバーカードを持参していないケース
→4情報(患者の氏名、生年月日、性別、保険者名・患者住所の一部)を救急専用端末に入力して、患者情報にアクセスする
→事後に「救急時に誰がどのような情報にアクセスしたか」を確認可能とする
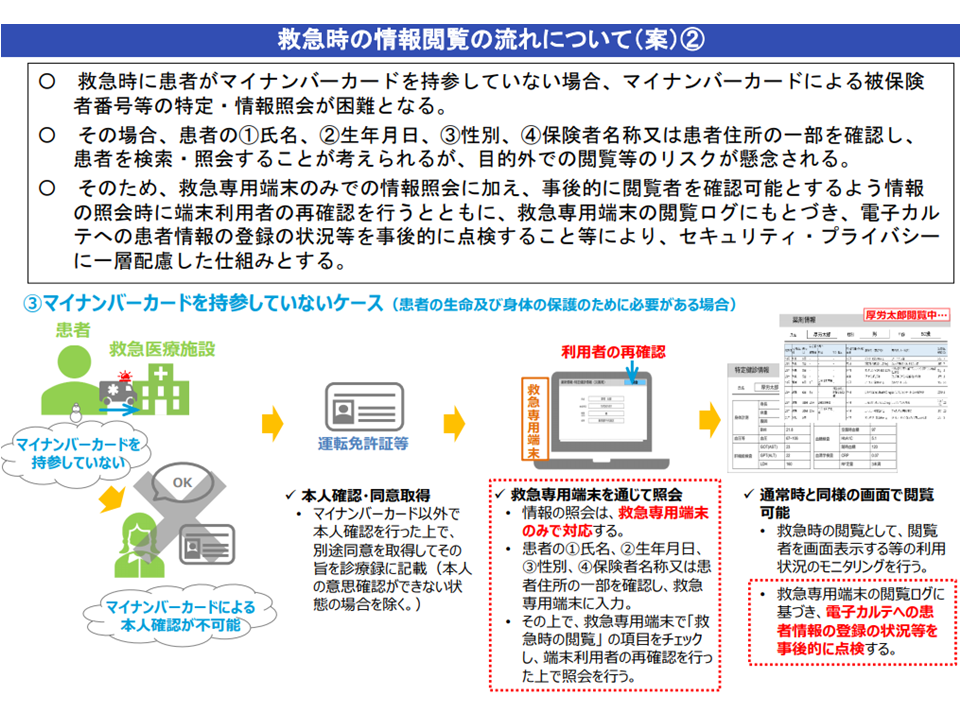
救急患者がマイナンバーカードを保持していないケース(健康・医療・介護情報利活用検討会4 201106)
前田医療情報技術推進室長は「一刻を争う救急現場で事前の手続を煩雑にすることは好ましくない。事後の情報閲覧履歴等を確認できる仕組みとして、セキュリティを確保したい」旨の考えを示しています。
電子カルテの標準化、診療情報提供書、退院時サマリーなどをまず標準化進める
EHRに関連して、検討会やワーキングでは「電子カルテの標準化」についても検討が進められています。
電子カルテをはじめとする保健医療情報システムは、相当数の医療機関に導入され、例えば「医師が診療する過程で、検査などのオーダーを出す」「過去の診療・検査データを閲覧・分析して最適な治療方針を決定する」「医事会計システムと連動し、迅速な会計処理を可能とする」など、非常に重要な役割を果たしています。
ただし保健医療情報システムは、ベンダー(いわば電子カルテの開発メーカー)がそれぞれ独自に開発し、独自の進化を遂げてしまっており、異なるベンダーのシステム間ではデータのやり取りが非常に困難な状況です。このため、「個々の施設内で利活用する際には、極めて有用である」ものの、「施設間連携、地域連携をする際、異なるベンダーのシステムが混在すると、データ連携が極めて難しい」という問題が生じています。
また、A社の電子カルテを導入した病院が、数年経過後に「使い勝手が良くない。良い評判を聞くB社の電子カルテに買い替えよう」と考えたとしても、これまでの患者情報(A社の電子カルテデータ)をB社の電子カルテと連結することができず、これが「買い替えを阻害している」「ベンダーによる顧客(医療機関)の囲い込みにつながっている」との指摘もあります。
このため、医療現場からは「電子カルテの標準化」を求める声が多数出されているのです(関連記事はこちらとこちらとこちらとこちら)。前田医療情報技術推進室長は、▼「HL7 FHIR」という規格を用いて検査・処方病名などの必要な標準コードを実装する▼まずキー画像等を含む診療情報提供書、退院時サマリー、電子処方箋、健診結果報告書について標準化を進める▼文書以外のデータについては、傷病名、アレルギー情報、感染症情報、薬剤併用禁忌情報、救急時に有用な検査情報、生活習慣病関連の検査情報の標準化を今後進めていく―などの方向を示しました。標準化といっても「すべての電子カルテを統一規格とする」ものではなく、地域医療連携などで求められる最低限の項目について標準化を行い、その上にベンダーが工夫を凝らした機能を追加していくイメージです。
検討会の森田朗座長(津田塾大学総合政策学部教授)は、意見を踏まえて近く基本的な方向を固める考えを示しています。
【関連記事】
「健康・医療・介護情報共有方針」固まる、全国の医療機関等で薬剤・手術等の情報共有可能に―健康・医療・介護情報利活用検討会
「レセ情報とレセ以外情報」をセットで格納・共有し、効果的かつ効率的な医療提供の実現を―健康・医療・介護情報利活用検討会
全国の医療機関間で、患者の「薬剤情報」「手術情報」など共有できれば、救急はじめ診療現場で極めて有用―医療等情報利活用ワーキング
電子カルテ標準化や国民への健康情報提供(PHR)など一体的に議論し、夏までに工程表まとめる―健康・医療・介護情報利活用検討会
電子カルテの標準化、まず「電子カルテの将来像」固め、それを医療情報化支援基金の補助要件に落とし込む―医療情報連携基盤検討会
2019年度予算案を閣議決定、医師働き方改革・地域医療構想・電子カルテ標準化などの経費を計上
異なるベンダー間の電子カルテデータ連結システムなどの導入経費を補助―厚労省・財務省
病院間の情報連携が求められる中で「電子カルテの標準化」が必要―日病協
「電子カルテの早期の標準化」要望に、厚労省は「まず情報収集などを行う」考え―社保審・医療部会
「電子カルテの標準仕様」、国を挙げて制定せよ―社保審・医療部会の永井部会長が強く要請
電子カルテの仕様を標準化し、医療費の適正化を促せ―四病協
「個人単位の被保険者番号」活用した医療等情報の紐づけ、まずNDBや介護DBを対象に―厚労省・医療等情報連結仕組み検討会
医療・介護等データ連結、「医療の質」向上と「個人特定リスク」上昇とのバランス確保を―厚労省・医療等情報連結仕組み検討会
個人単位の被保険者番号を活用した医療等情報を連結、具体的な仕組みの検討スタート―厚労省・医療等情報連結仕組み検討会
医療等のデータ連結において、個人の紐づけは「個人単位の被保険者番号」を基軸に―医療情報連携基盤検討会
医療情報ネットワークの2020年度稼働に向け、2018年夏までに「工程表」作成―医療情報連携基盤検討会
2021年からのオンライン資格確認、カードリーダー等端末は支払基金が一括購入し医療機関へ配付―社保審・医療保険部会
2021年3月からマイナンバーカードに「保険証機能」付与、既存保険証が使えなくなる訳ではない―社保審・医療保険部会
オンライン資格確認や支払基金支部廃止などを盛り込んだ健保法等改正案―医療保険部会
被保険者証に個人単位番号を付記し、2021年からオンラインでの医療保険資格確認を実施―医療保険部会
2020年度中に、医療保険のオンライン資格確認を本格運用開始―社保審・医療保険部会





