回リハ病棟でのADL評価が不適切に行われていないか、心臓リハの実施推進策を検討してはどうか―入院医療分科会(2)
2021.7.9.(金)
回復期リハビリテーション病棟において、2020年度の診療報酬改定で「恣意的なFIM(ADLを評価する)の操作(入棟時のFIMを不当に低く見積もり、リハビリの効果を見るFIM利得を大きく見せる)を防止するための仕掛けが導入されたが、依然として「入棟時FIMの低下」が続いている。状況を詳細に分析していく必要がある―。
心臓リハビリが「患者のADL改善等に大きな効果がある」という研究結果もあり、回復期リハビリ病棟を始めとして、「心大血管疾患リハビリの実施を推進する方策」を検討していってはどうか―。
7月8日に開催された診療報酬調査専門組織「入院医療等の調査・評価分科会」(入院医療分科会)で、こういった議論も行われています(地域包括ケア病棟の議論に関する記事はこちら)。
回復期リハビリ病棟の重要な評価指標である「リハビリテーション実績指数」について、その正確性をどう担保するかが、2022年度診療報酬改定でも重要論点の1つになりそうです。

7月8日に開催された「令和3年度 第4回 診療報酬調査専門組織 入院医療等の調査・評価分科会」
目次
入棟時のFIMが下がっているが、「恣意的なもの」なのか・・・
回復期リハビリ病棟での「質の高いリハビリの、効果的な提供」を推進するために、2016年度の診療報酬改定で「リハビリテーション実績指数」の考え方が導入されました。非常に複雑な仕組みですが、「入棟時の患者のADL状態」(FIMという指標で評価)と「退棟時の患者のADL状態」(同)を比較し、その差(つまりADL改善の度合い、FIM利得という)を指標に、回復期リハビリ病棟の「リハビリの効果」を把握するものです(改善度合いが一定以上でなければ、点数の高い入院料を算定できない)。
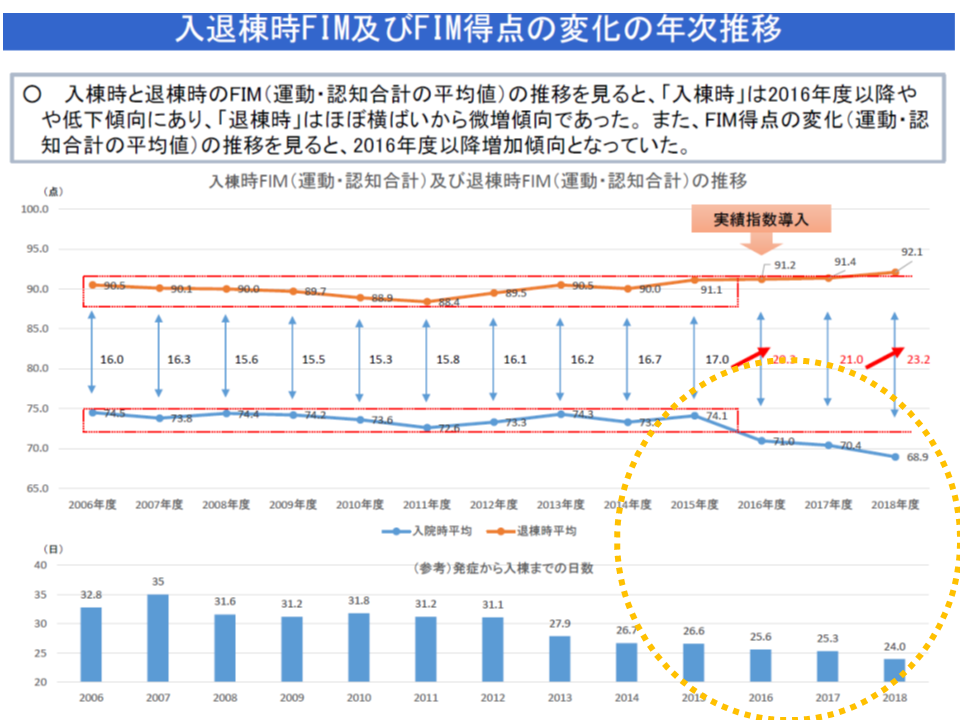
しかし、7月7日の入院医療分科会には、「2020年度改定後も、入棟時のFIMが下がっている」こと、しかも「▼2016・17年度→▼2018・19年度→▼2020年度—と階段状に下がっており、まるで『診療報酬改定と連動している』ように見える」ことが報告されました。
回復期リハビリ病棟において、入棟時のFIMが低下しており(上のグラフ)、また発症等から入棟までの日数は短縮傾向にあったが、2020年度に延伸している(下のグラフ)(入院医療分科会(2)1 210708)
ただし、この結果からただちに「FIM評価が不適切に行われている」「2020年度改定での仕掛けでは不十分であった」と結論付けることはできません。例えば「回復期リハビリ病棟において、ADL改善効果の現れやすい整形外科疾患患者が増えている」ことも関係している可能性があります。
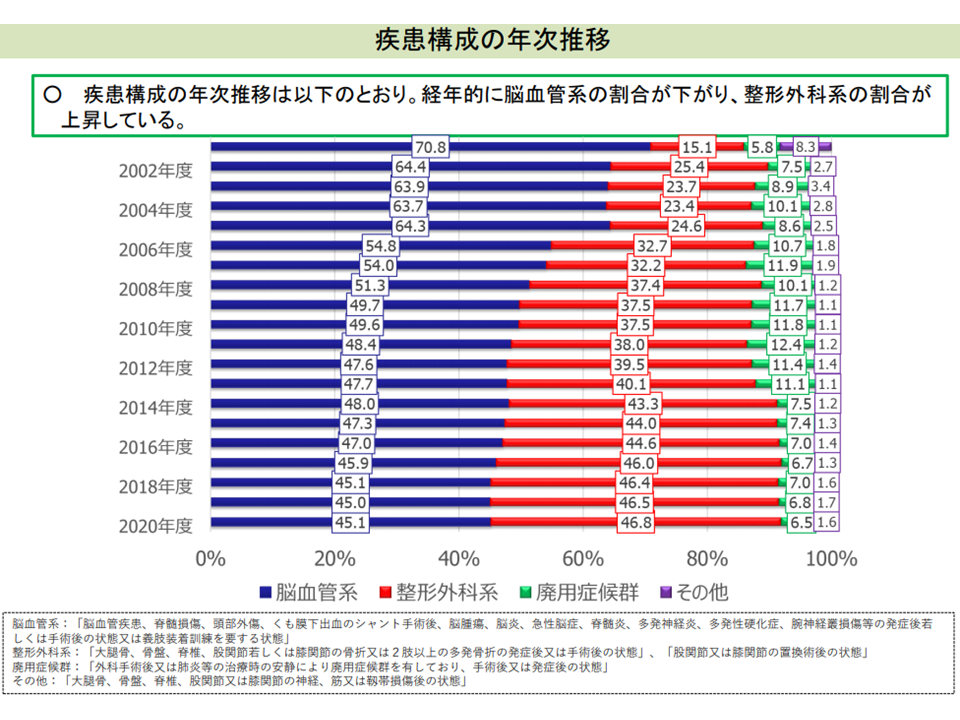
回復期リハビリ病棟において、整形外科系疾患患者の割合が高まっている(入院医療分科会(2)3 210708)
この点、津留英智委員(全日本病院協会常任理事)や菅原琢磨委員(法政大学経済学部教授)は、「リハビリ医学に関する国内論文で『FIM評価の客観性を問題視する』意見が出ている。入棟時FIMが下がっていることなどについて、詳しく分析していく必要がある」と指摘。
また井川誠一郎委員(日本慢性期医療協会常任理事)は、「FIMは評価者の感覚・心情などで数値が動きやすい。より客観的と考えられるBI(Barthel Index)を用いて患者のADLを評価する仕組みを導入してはどうか」と提案しました(関連記事はこちら)。急性期から回復期、慢性期までの「一貫した評価」の実現を狙うものですが、「評価指標のゼロからの見直し」となり現場に大きな影響が生じる点にも留意が必要です。今後の重要検討課題の1つと言えます。
回リハ病棟入棟までの期間が延伸しているが、2020年度改定・新型コロナの影響か?
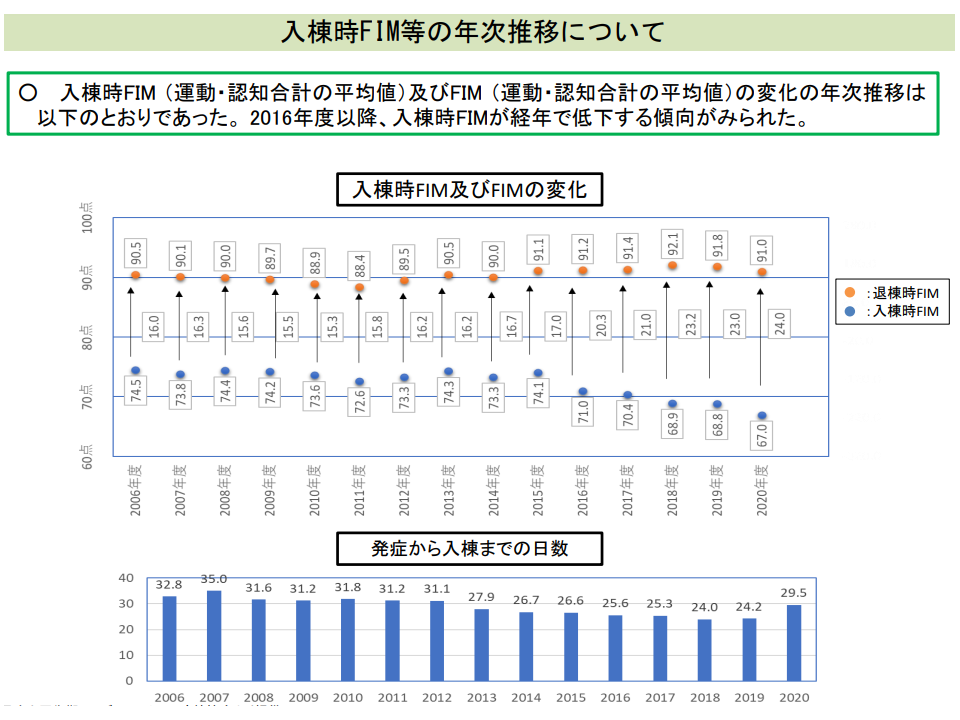
関連して「2020年度に入ると、発症から回復期リハビリ病棟への入棟までの期間が延伸した」点にも議論が及びました。これまで「早期のリハビリ実施が効果的である」ことを踏まえて「発症から回復期リハビリ病棟への入棟までの期間」が短縮してきたのと逆の動きとなっているためです。

回復期リハビリ病棟において、入棟時のFIMが低下しており(上のグラフ)、また発症等から入棟までの日数は短縮傾向にあったが、2020年度に延伸している(下のグラフ)(入院医療分科会(2)1 210708)
この背景には、▼2020年度改定で、これまでの「発症から2か月以内に入棟すること」(正確には2か月以内の入棟患者でなければ「回復期リハビリを要する状態」と判断されず、「回復期リハビリを要する状態の患者割合が8割以上」という算定要件を満たせなくなってしまう)との要件が廃止され、「発症から長期間経過したが回復期リハビリが必要な患者」が多く入棟するようになった▼新型コロナウイルス感染症の影響で、急性期病棟から回復期リハビリ病棟への転棟までの時間が長くなった―ことなどがあると考えられます。
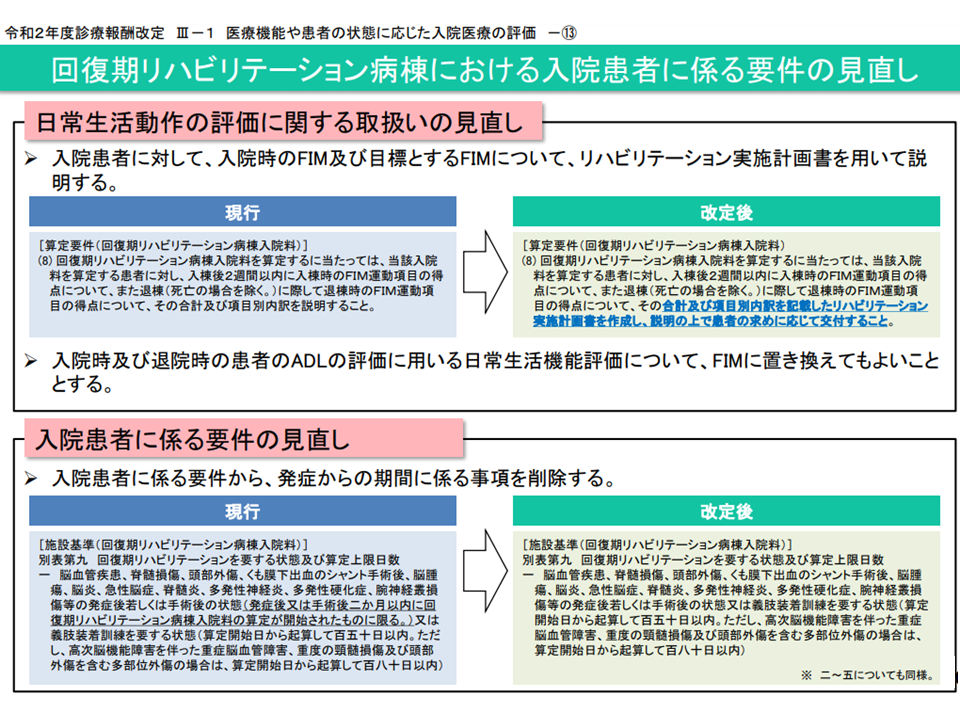
2020年度改定で「回復期リハビリを要する状態の患者」の定義から「発症・手術から2か月以内」との要件が削除された(入院医療分科会(2)7 210708)
「早期のリハビリ」にストップがかかっていないかも、今後の検証テーマとなりそうです。
心大血管疾患リハビリなど、回復期リハビリ病棟などでどう推進していくべきか
また、回復期リハビリ病棟を取得する病院において、「心大血管疾患リハビリ料や呼吸器リハビリ料の届け出が少ない」ことも改めて議題に上がりました。
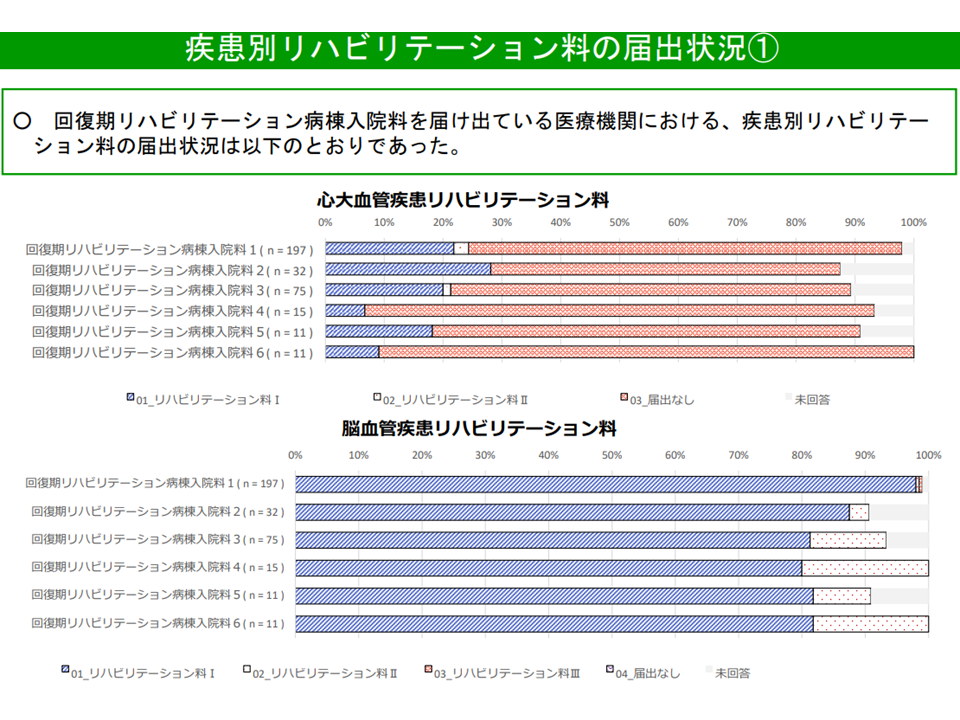
回リハ病棟における、疾患別リハ料の届け出状況(1)(入院医療分科会(3)7 210616)
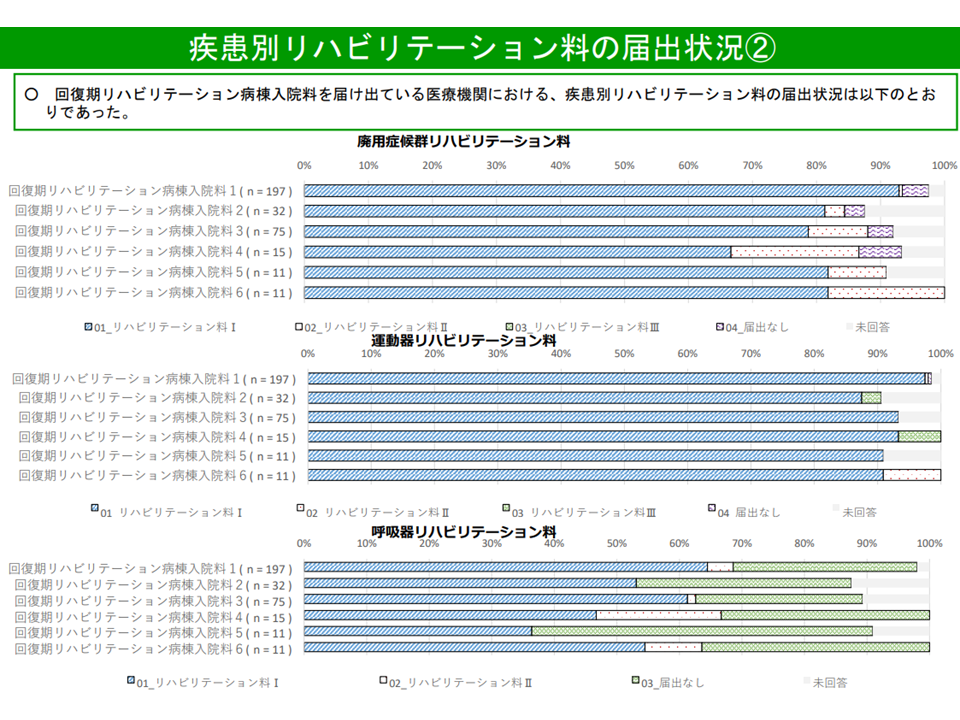
回リハ病棟における、疾患別リハ料の届け出状況(2)(入院医療分科会(3)8 210616)
回復期リハビリ病棟を取得するためには、「疾患別リハビリ料」(▼心大血管疾患リハビリ料▼脳血管疾患等リハビリ料▼運動器リハビリ料▼呼吸器リハビリ料—)のいずれかを届け出ていることが必要とされ、「心大血管疾患リハビリ料や呼吸器リハビリ料の届け出」は必ずしも求められていません(他の疾患別リハビリ料を届け出ていれば良い)。
この点、田宮菜奈子委員(筑波大学医学医療系教授)は「心臓疾患患者が増える中で、心大血管疾患リハビリの実施が進むことが期待される」とし、何らかの推進策を検討してはどうかと提案しています。実際に「急性期から回復期の心臓リハビリによりFIM等が改善する」との研究結果もあります。

心臓リハビリによりFIMが改善するとの研究結果(その1)(入院医療分科会(2)5 210708)
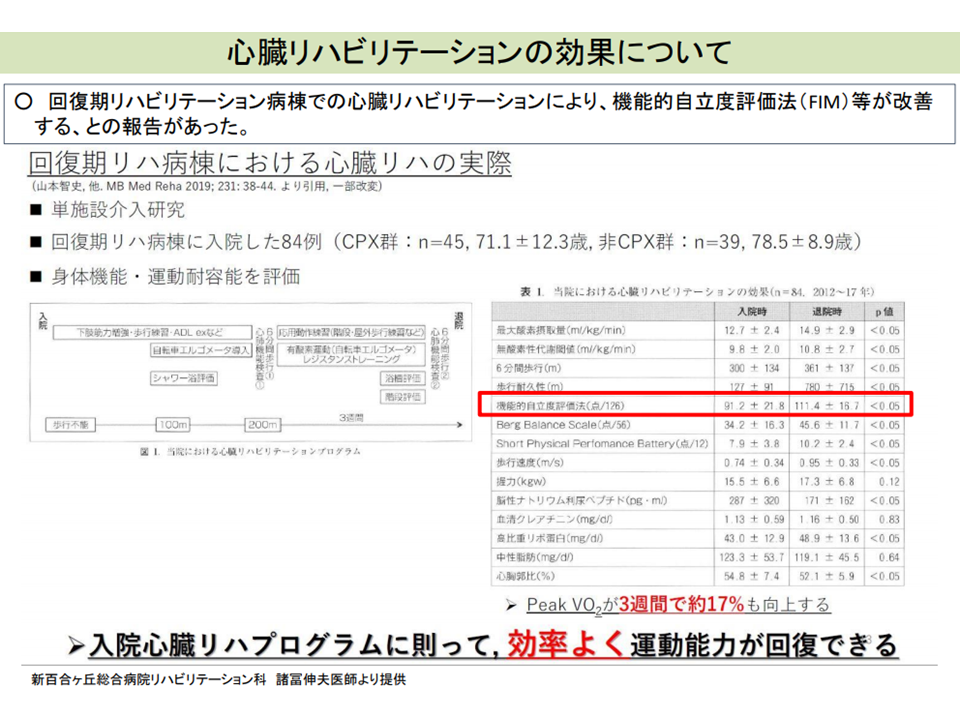
心臓リハビリによりFIMが改善するとの研究結果(その2)(入院医療分科会(2)6 210708)
ただし、猪口雄二委員(日本医師会副会長)は「現在のルールでは、『回復期リハビリを要する状態』(上述のように、この状態の患者が8割以上入棟していることが要件となっている)のうち、『3 外科手術後または肺炎等の治療時の安静により廃用症候群を有しており、手術後または発症後の状態』の1つに『心大血管疾患別リハビリ患者』をカウントすることになると思うが、想定する患者像のイメージが異なるのではないか」と指摘。

回復期リハビリを要する状態と、要件ごとの算定上限日数(入院医療分科会(2)4 210708)
また、井川委員は「心大血管疾患リハビリが必要な患者では、運時器リハビリ等が必要な患者に比べてFIM利得が小さくなり、リハビリ実績指数などで不利になるのではないか」とコメント。もし不利になれば「心大血管疾患リハビリの必要な患者」の受け入れが思うように進まず、「心大血管疾患リハビリの実施推進」をかえって阻害してしまう可能性を指摘しています。
今後、「回復期リハビリ病棟」での、あるいは「回復期リハビリ病棟を持つ病院」での、という小さい議論にとどまらず、「どうすれば効果的な心大血管疾患リハビリが日本全体として進むのか」という大きな視点で検討が進むことに期待が集まります。
【関連記事】
入院料減額されても、なお「自院の急性期後患者」受け入れ機能に偏る地域包括ケア病棟が少なくない―入院医療分科会(1)
かかりつけ医機能・外来機能分化を進めるための診療報酬、初診からのオンライン診療の評価などを検討―中医協総会(2)
感染症対応とる医療機関を広範に支援する【感染対策実施加算】を恒久化すべきか―中医協総会(1)
2020年度改定で設けた看護必要度IとIIの基準値の差は妥当、「心電図モニター管理」を含め患者像を明確に―入院医療分科会(2)
急性期入院の評価指標、看護必要度に加え「救急搬送や手術の件数」「ICU設置」等を組み合わせてはどうか―入院医療分科会(1)
2022年度診療報酬改定に向け「入院医療改革」で早くも舌戦、「看護必要度」などどう考えるか―中医協総会
大病院の地ケアでpost acute受入特化は是正されているか、回リハ病棟で効果的リハ提供進む―入院医療分科会(3)
適切なDPC制度に向け、著しく「医療資源投入量が少ない」「自院の他病棟への転棟が多い」病院からヒアリング―入院医療分科会(2)
看護必要度II病院で重症患者割合が増、コロナ対応病院よりも「未対応」病院で重症患者割合増が顕著―入院医療分科会(1)
2022年度診療報酬改定に向け、2021年6月・20年6月・19年6月の損益状況調査し「最新動向」把握―中医協総会(1)
2022年度診療報酬改定論議、コロナ感染症の影響など見据え7・8月に論点整理―中医協総会(1)
大病院の受診時定額負担、とりわけ「再診」で思うように進まず―中医協総会(3)
看護必要度IIが看護職の負担軽減に効果的、【地域医療体制確保加算】は大病院で取得進む―中医協総会(2)
後発医薬品の信頼回復が急務、「後発品業界の再編」検討する時期―中医協総会(1)
大病院の受診時定額負担、とりわけ「再診」で思うように進まず―中医協総会(3)
コロナ重症者対応でHCU入院料算定が劇増、手術・検査は大幅減、オンライン診療料は10倍増―中医協総会(3)
2020年4月以降、看護必要度などクリアできない病院が出ているが、コロナ感染症の影響か、2020年度改定の影響か―中医協総会(2)
急性期一般の看護必要度などの経過措置を再延長、DPC機能評価係数IIは据え置き―中医協総会(1)
【2020年度診療報酬改定答申4】リハビリが必要な患者に適切なリハが実施されるよう、回復期リハ病棟入院料や疾患別リハ料見直し
入院医療の機能分化進めるため、回復期リハビリ病棟や総合入院体制加算等の要件見直し―中医協総会(4)
【2020年度診療報酬改定総点検1】大病院の地域包括ケア病棟に厳しい改定に、急性期一般は年明けから重症患者割合を検討!
回復期リハ病棟1・3・5、リハ実績指数の基準値引き上げを検討―中医協総会(2)
回復期リハ病棟でのFIM評価、療養病棟での中心静脈栄養実施、適切に行われているか検証を―入院医療分科会(2)
回復期リハビリ病棟から退棟後の医療提供、どのように評価し推進すべきか―入院医療分科会(3)