救命救急1・3は救命救急2・4と患者像が全く異なる、看護必要度評価をどう考えるべきか―入院医療分科会(2)
2019.9.27.(金)
2018年度の前回診療報酬改定で、【救命救急入院料1・3】において「特定集中治療室用の重症度、医療・看護必要度に係る評価票」で患者の状態を測定・評価することとなった。重症患者割合を見ると、【救命救急入院料2・4】では9割弱だが、【救命救急入院料1・3】では3-4割にとどまっており、「評価の在り方をどう考えるべきか」を検討する必要がある―。
また2018年度改定では【特定集中治療室管理料】において、「専門性の高い看護師の配置」を要件化した。経過措置期間中にも関わらず、9割程度のユニットで配置が完了しており、2020年度の次期改定で「経過措置の延長」は必要ないのではないか―。
9月26日に開催された診療報酬調査専門組織「入院医療等の調査・評価分科会」(以下、入院医療分科会)で、こういった議論も行われました(関連記事はこちら)。

9月26日に開催された、「令和元年度 第8回 診療報酬調査専門組織 入院医療等の調査・評価分科会」
目次
救命救急1・3、ICU用の看護必要度評価票を用いることは妥当なのか
2018年度の前回診療報酬改定では、特定集中治療室(ICU)などについて、「ユニットにおける医療の質向上」を目指した次のような見直しが行われました。
(1)【救命救急入院料1・3】、【脳卒中ケアユニット入院医療管理料】において、「重症度、医療・看護必要度」(以下、看護必要度)の測定を要件とする
(2)【特定集中治療室管理料】算定患者について、入退室時の生理学的スコア(SOFAスコア)をDPCデータの報告対象とする
(3)【特定集中治療室管理料1・2】の施設基準に「専門性の高い看護師配置」要件を設ける
(4)特定集中治療室において、多職種による早期離床・リハビリの取り組みに係る評価(【早期離床・リハビリテーション加算】、1日につき500点)を新設する


9月26日の入院医療分科会には、(1)(3)(4)の効果に関する調査結果が報告されました((2)のSOFAスコアのデータ提出状況は別途示される予定)。
まず(1)の看護必要度について見てみましょう。
今般の特別調査結果から、重症患者割合を見ると「【救命救急入院料1・3】で著しく低い」ことが分かりました。従前より「重症患者割合」要件(80%または70%以上)が導入されている【救命救急入院料2・4】では9割近いにもかかわらず、【救命救急入院料1・3】では3-4割程度にとどまっています。
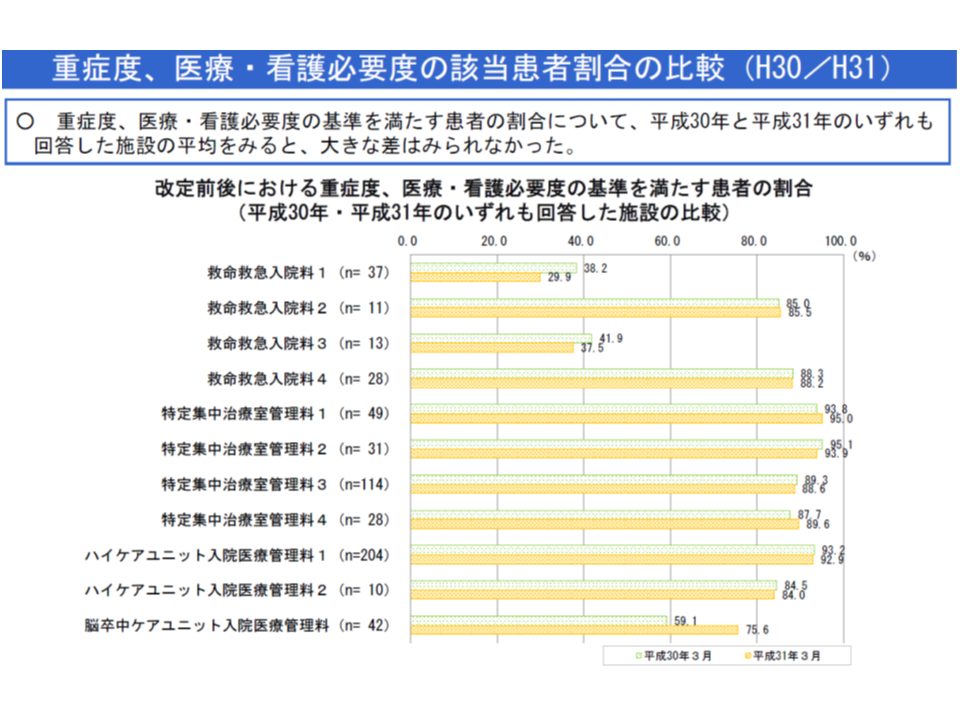
この点について牧野憲一委員(日本病院会常任理事、旭川赤十字病院院長)は「【救命救急入院料1・3】においては、『特定集中治療室用の看護必要度評価票』(以下、ICU看護必要度評価票)が相応しくないのではないか」との考えを示しました。
【救命救急入院料2・4】では、従前よりICU看護必要度評価票での評価が求められており、2018年度改定では、これに倣って【救命救急入院料1・3】でもICU看護必要度評価票での測定が義務付けられました。しかし牧野委員は「【救命救急入院料2・4】と【救命救急入院料1・3】とは全く別種のユニットであり、患者像が全く異なる」と強調。ICUの施設基準が敷かれている【救命救急入院料2・4】には、まさに一刻を争う重篤な患者が入室しますが、【救命救急入院料1・3】には、例えば「一般病棟での管理は難しい」といった状態の患者が入室することも多いと指摘されます。
牧野委員は、「ICU看護必要度評価票では、【救命救急入院料1・3】の入室患者の状態を上手に拾えていないのではないか」と述べ、「まず患者像の確認から始める必要がある」と提案しています。
また、石川広巳委員(日本医師会常任理事)も牧野委員の指摘に理解を示すとともに、ICU看護必要度評価票と「ハイケアユニット用の重症度、医療・看護必要度に係る評価票」(HCU看護必要度評価票)との違いに着目。親組織である中央社会保険医療協議会・総会での議論に期待を寄せました。
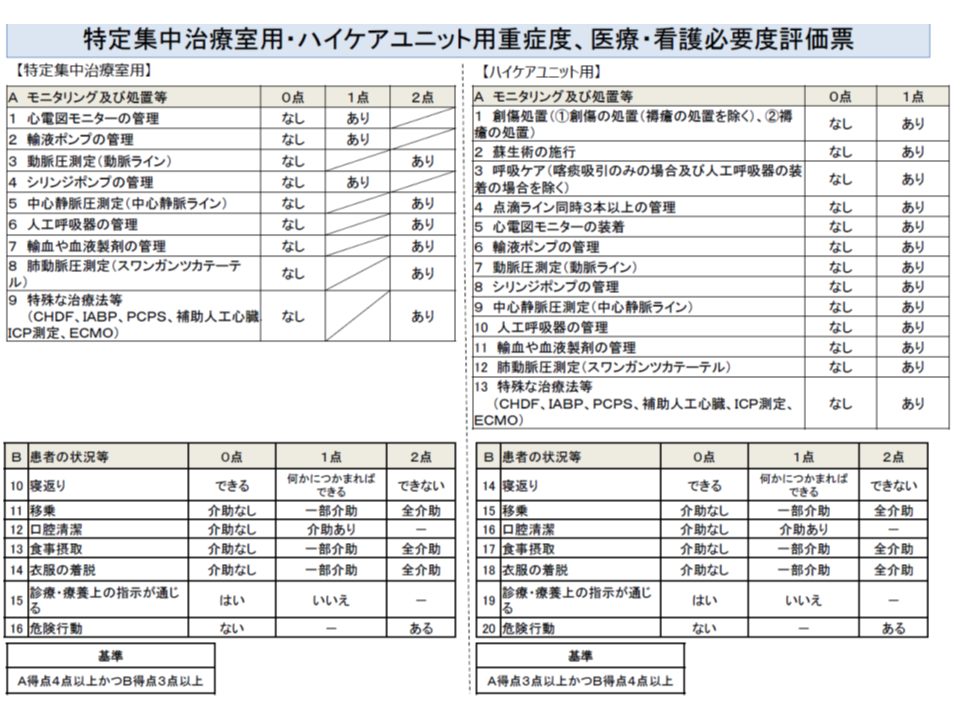
【救命救急入院料1・3】、【脳卒中ケアユニット入院医療管理料】においては「看護必要度の測定・評価」が要件化されているのみですが、将来的には、一般病棟や【特定集中治療室管理料】などと同じく「重症患者(看護必要度満たす患者)割合」要件が施設基準に盛り込まれると考えられます。この問題をどう考えるべきでしょう。【救命救急入院料1・3】において、ICU看護必要度評価票を用いた場合に「重症患者割合が著しく低い」という点については、(A)施設基準における重症患者割の基準値を低く設定する(【救命救急入院料2・4】では80%・70%であるが、【救命救急入院料1・3】では例えば40%とするなど)(B)ICU看護必要度の評価項目を見直す(C)【救命救急入院料1・3】ではICU看護必要度評価票とは異なる指標(例えばHCU看護必要度評価票や一般病棟看護必要度評価票など)を採用する―などの対応が考えられそうです。
しかし、(A)には「【救命救急入院料1・3】の重症患者割合が大きくバラついているため、カットオフ値(基準値)設定の議論も難しい」(牧野委員)、(B)には「評価項目の見直しには、相応の調査が必要で、時間がかかる」、(C)には「HCU看護必要度導入の妥当性などを再度検証する必要がある」という具合に、それぞれに課題があります。
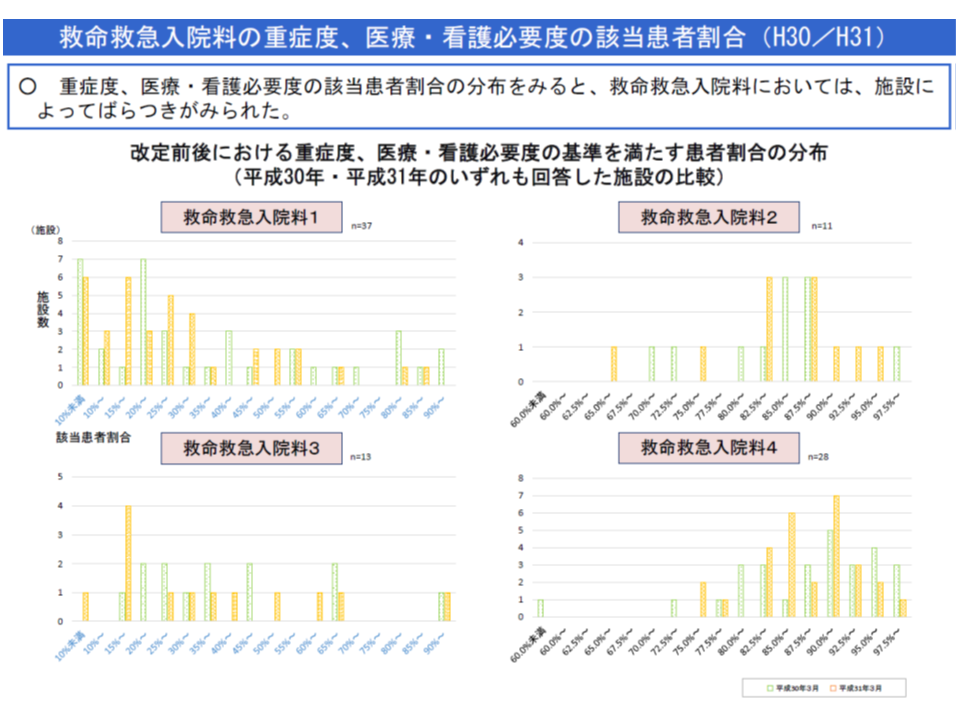
2020年度の次期診療報酬改定で、【救命救急入院料1・3】に「重症患者割合」要件を導入することは時期尚早のように思えます。
また、【脳卒中ケアユニット入院医療管理料】では、一般病棟用の看護必要度評価票が導入され、全体の重症患者割合は全体で60-70%程度となっており、「重症患者割合」要件を導入すべきかどうかについて具体的な方向はまだ見えてきていません。
なお、この問題に関連して神野正博委員(全日本病院協会副会長)は「HCUをよりさまざまな病院・病棟に設置できるようにし、そこ(HCU)の評価を手厚くすることで、他の病棟(例えば急性期一般)の評価を低くするという選択肢も考えられる。HCUの上手な活用を考えていくべき」と指摘しています。「HCUの設置を認め、点数を高く設定すれば、病院経営者は、他の病棟の点数を低くすることを容認するのではないか」との考えです。
「専門性の高い看護師」、経過措置中にもかかわらず9割のICUで配置し
また(3)の「専門性の高い看護師配置」は、「集中治療を必要とする患者の看護に従事した経験を5年以上有し、集中治療を必要とする患者看護に係る適切な研修(日本看護協会の認定看護師教育課程「集中ケア」など)を修了した『専任』の『常勤』看護師を、ユニットに週20時間以上配置する」ことを要件化したものです。専門性の高い看護師の確保に苦労が予想されたことから、「2020年3月31日まで」は経過措置(配置しなくともよい)が設けられています。
しかし、今般の特別調査では、経過措置期間中にも関わらず(つまり配置しなくてもよいにも関わらず)、9割超のICUで、すでに専門性の高い看護師が配置されていることが分かりました(【救命救急入院料2・4】でも9割弱)。
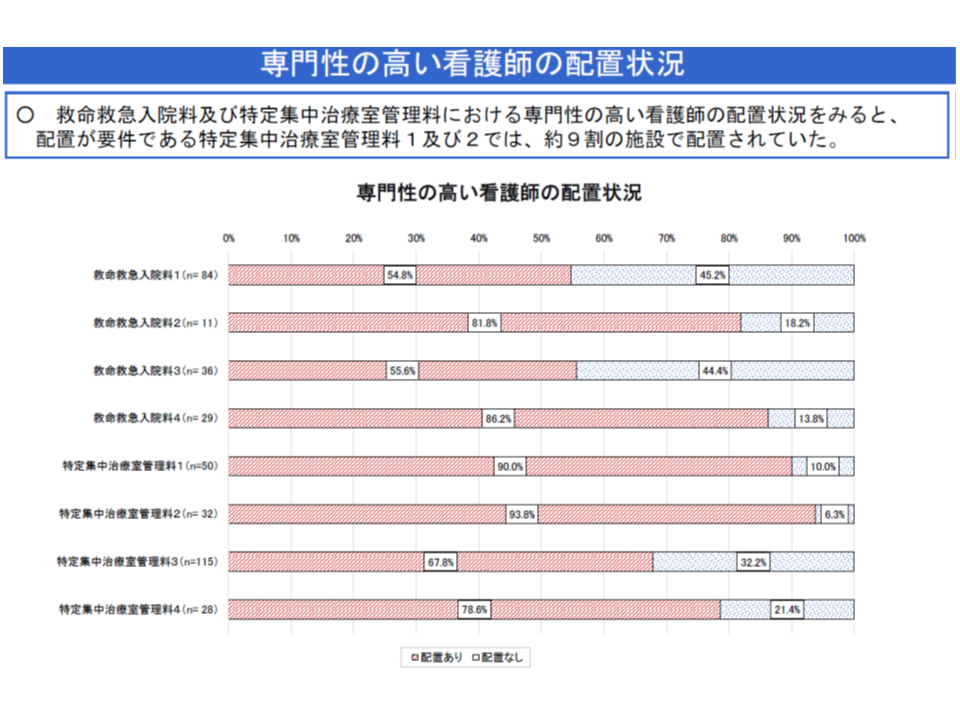
さらに、ユニットでの勤務時間は▼ICU1(特定集中治療室管理料1)では37.6時間▼ICU2(特定集中治療室管理料2)では35.6時間―、1ユニット当たりの配置人数は▼ICU1では1.60人▼ICU2では1.70人―となっており、すでに「大きな戦力」として稼働し、医療の質を引き上げている状況が伺えます。
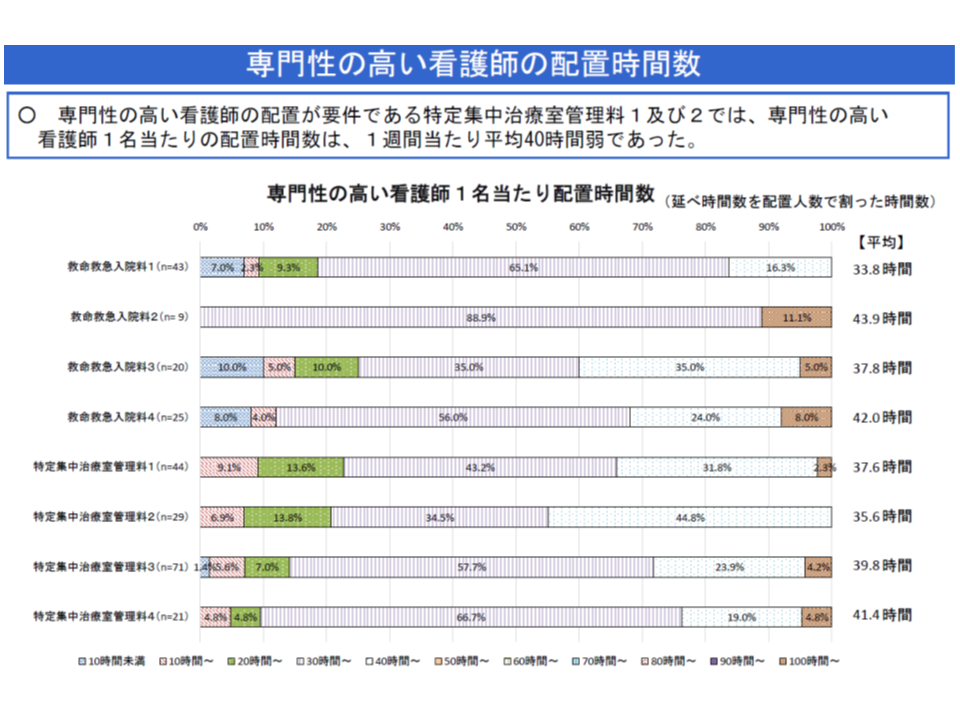
また、未配置の1割程度のユニットでは「経過措置期間中ゆえに配置していない」との回答をしており、武井純子委員(社会医療法人財団慈泉会相澤東病院看護部長)は「経過措置延長の必要はない」と指摘しました(結論は中医協総会で出します)。
ICUの【早期離床・リハビリ加算】、取得のハードルはリハビリ専門職の確保
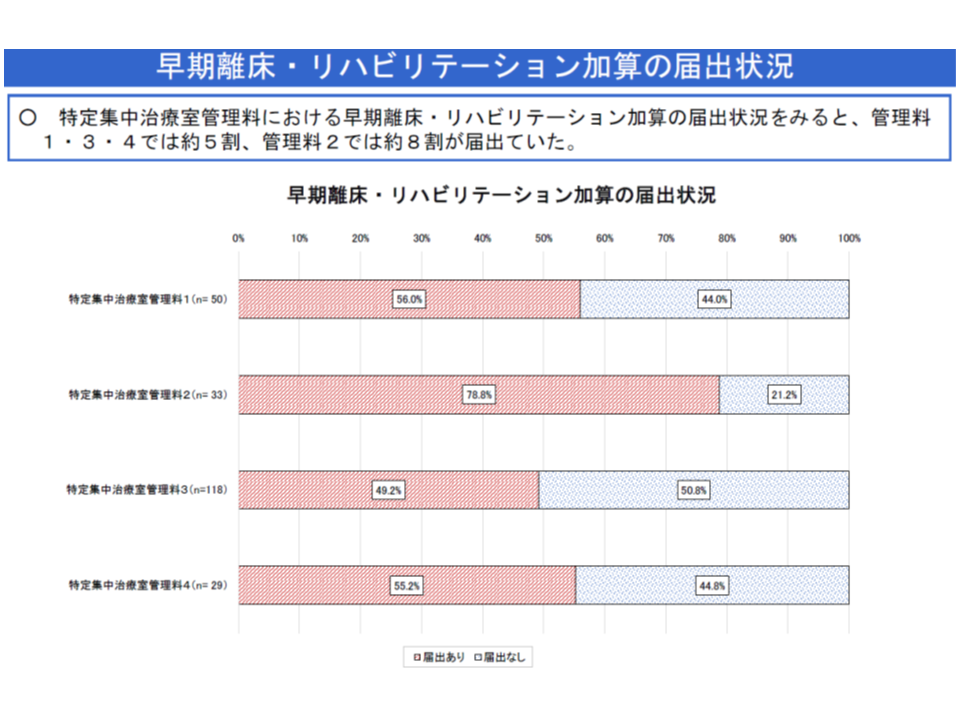
一方、(4)は超早期のリハビリ提供を促すもので、ICUの1・3・4では「約5割」、ICU2では「約8割」が加算を届け出ており、▼計画的な離床への取り組み実施▼チーム医療の推進▼患者ケアの質の向上―などに効果があると現場は考えています。
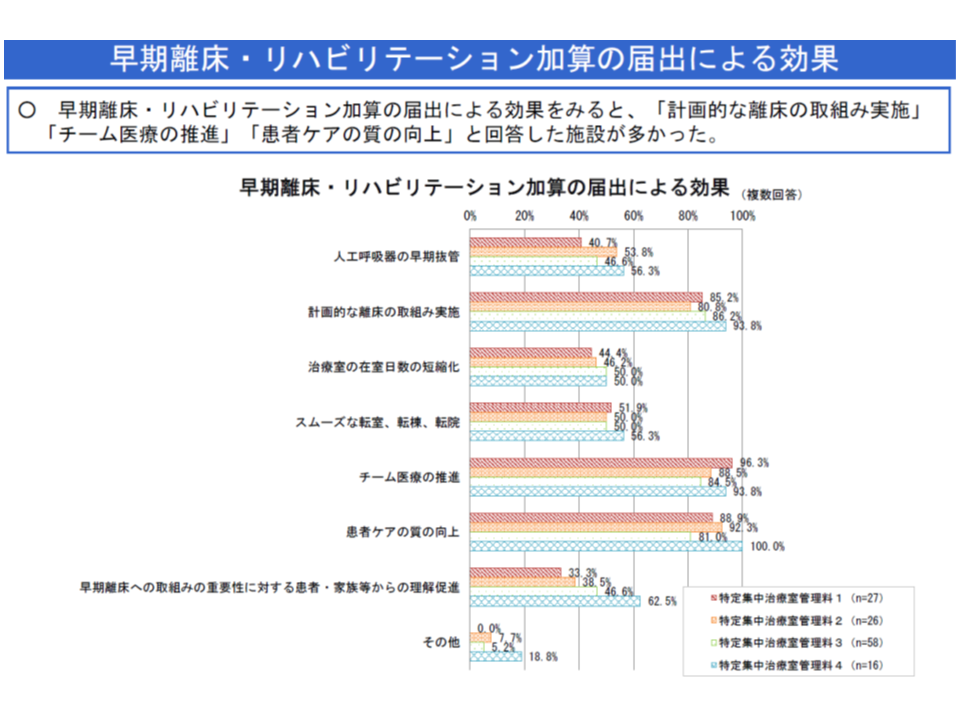
ただし、加算未取得の理由として「早期離床・リハビリテーションに係る理学療法士、作業療法士を確保できない」という声が多く出ています。
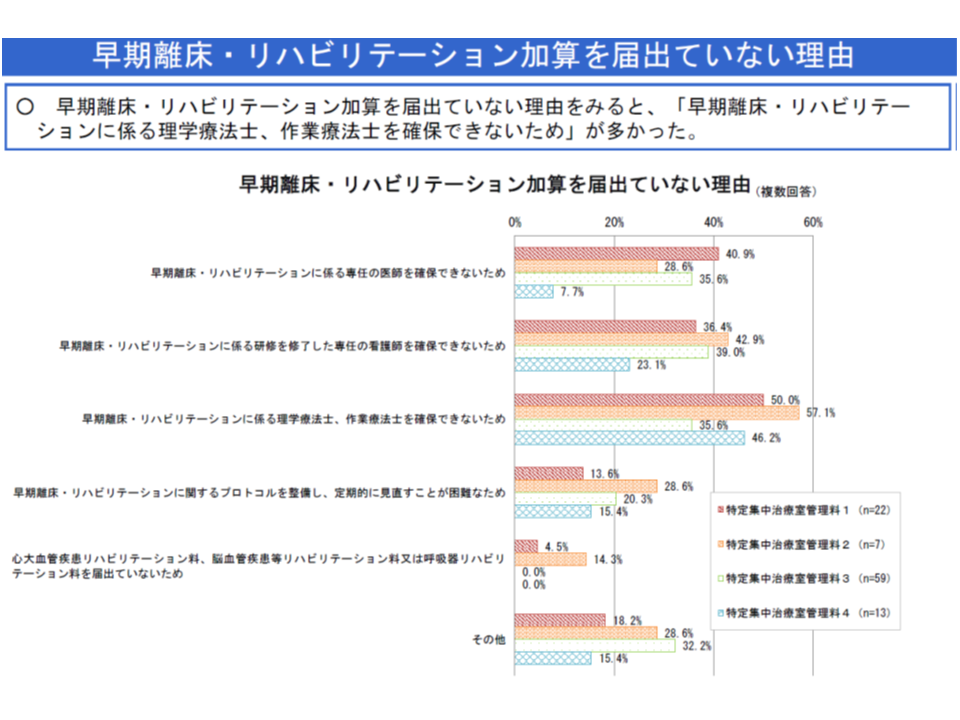
「なぜリハビリ専門スタッフを確保できないのか」という理由は明らかになっていませんが、池端幸彦委員(日本慢性期医療協会副会長、福井県医師会長)は「公立病院では、人員の定数問題でリハビリスタッフ確保が難しいようだ」とコメント。これが多くの公立病院に当てはまるのであれば、診療報酬での解決は極めて困難です。

【関連記事】
「急性期一般2・3への移行」と「看護必要度IIの義務化」を分離して進めてはどうか―入院医療分科会(1)
【短期滞在手術等基本料3】、下肢静脈瘤手術などは外来実施が相当数を占める―入院医療分科会(4)
診療データ提出を小規模病院にも義務化し、急性期病棟にも要介護情報等提出を求めてはどうか―入院医療分科会(3)
資源投入量が少なく・在院日数も短いDPC病院、DPC制度を歪めている可能性―入院医療分科会(2)
看護必要度の「A1・B3のみ」等、急性期入院医療の評価指標として妥当か―入院医療分科会(1)
回復期リハ病棟でのFIM評価、療養病棟での中心静脈栄養実施、適切に行われているか検証を―入院医療分科会(2)
入院で実施されていない「免疫抑制剤の内服」「膀胱脱手術」など、看護必要度の評価対象から除くべきか―入院医療分科会(1)
回復期リハビリ病棟から退棟後の医療提供、どのように評価し推進すべきか―入院医療分科会(3)
地域包括ケア病棟の実績評価要件、在宅医療提供の内容に大きな偏り―入院医療分科会(2)
点数が「DPC<地域包括ケア」時点にDPC病棟からの転棟が集中、健全なのか―入院医療分科会(1)
療養病棟に入院する医療区分3の患者、退院患者の8割弱が「死亡」退院―入院医療分科会(2)
入退院支援加算1の「病棟への入退院支援スタッフ配置」要件、緩和すべきか―入院医療分科会(1)
介護医療院の整備など進め、患者・家族の「退院後の介護不安」解消を図るべき―入院医療分科会(2)
急性期一般1では小規模病院ほど認知症入院患者が多いが、看護必要度への影響は―入院医療分科会(1)
看護必要度IとIIとで重症患者割合に大きな乖離、要因を詳しく分析せよ―中医協・基本小委
自院の急性期患者の転棟先として、地域包括ケア病棟を選択することは「問題」なのか―入院医療分科会(2)
7対1から急性期2・3への移行は3%強にとどまる、看護必要度IIの採用は2割弱―入院医療分科会(1)
2020年度改定、入院医療では「救急」や「認知症対策」なども重要論点に—入院医療分科会(2)
DPC対象病院の要件を見直すべきか、入院日数やDPC病床割合などに着目して検討―入院医療分科会(1)
2018年度改定で新設された【急性期一般入院料1】を選択する理由はどこにあるのか―入院医療分科会
2020年度の次期診療報酬改定に向け、急性期一般入院料や看護必要度などを調査―入院医療分科会
「働き方改革」への診療報酬でのサポート、人員配置要件緩和を進める方向は固まるが・・・―中医協総会(1)
リンパ浮腫指導管理料等、2020年度改定に向け「算定対象の拡大」を検討―中医協総会(2)
入院患者のポリファーマシー対策、減薬の成果だけでなく、減薬に向けた取り組みも評価してはどうか―中医協総会(1)
かかりつけ医機能を評価する【機能強化加算】、要件を厳格化すべきか―中医協総会
小規模な急性期一般1で認知症患者が多い背景、回復期リハの実績評価の妥当性など検討を―中医協・基本小委
2020年度診療報酬改定に向けた議論整理、地域医療構想の実現・働き方改革・オンライン診療などで意見対立―中医協総会
スタッフの8割以上が理学療法士の訪問看護ステーション、健全な姿なのか―中医協総会
2040年にかけて人口が70%減少する地域も、医療提供体制の再構築に向け診療報酬で何ができるのか―中医協総会
CT・MRIの共同利用、医療被曝防止に向けたガイドライン活用などを診療報酬でどう進めるか―中医協総会(2)
ポリファーマシー対策を診療報酬でどう進めるか、フォーミュラリの報酬評価には慎重意見―中医協総会(1)
新規の医療技術、安全性・有効性のエビデンス構築を診療報酬で促し、適切な評価につなげよ―中医協総会(2)
オンライン診療、「有効性・安全性のエビデンス」に基づき算定要件などを議論―中医協総会(1)
医師の働き方改革、入院基本料や加算の引き上げなどで対応すべきか―中医協総会(2)
がんゲノム医療の推進に向け、遺伝子パネル検査を6月から保険収載―中医協総会(1)
外来医療の機能分化に向け、「紹介状なし患者の定額負担」「かかりつけ医機能の評価」など議論―中医協総会(2)
画期的な白血病治療薬「キムリア」を保険収載、薬価は3349万円―中医協総会(1)
高齢者へのフレイル・認知症・ポリファーマシ―対策、診療報酬でどうサポートすべきか―中医協総会(3)
診療報酬で生活習慣病の重症化予防、治療と仕事の両立をどう進めていくか―中医協総会(2)
遺伝子パネル検査の保険収載に向けた検討進む、C-CATへのデータ提出等を検査料の算定要件に―中医協総会(1)
「院内助産」「外来での妊産婦対応」を診療報酬でどう支援していくべきか―中医協総会(2)
2020年度改定論議スタート、小児疾患の特性踏まえた診療報酬体系になっているか―中医協総会(1)
2020年度診療報酬改定に向け、「医師働き方改革」等のテーマ別や患者の年代別に課題を議論―中医協総会
東日本大震災を受けた診療報酬の被災地特例、福島では継続するが、宮城・岩手は最長2021年3月で終了―中医協総会(2)
要介護高齢者への維持期「疾患別リハ料」は2019年3月末で終了、介護保険への移行完了―中医協総会(1)
妊産婦の診療に積極的な医師、適切な要件下で診療報酬での評価に期待―妊産婦保健医療検討会
【2018年度診療報酬改定答申・速報6】がん治療と仕事の両立目指し、治療医と産業医の連携を診療報酬で評価
【2018年度診療報酬改定答申・速報5】在総管と施設総管、通院困難患者への医学管理を上乗せ評価
【2018年度診療報酬改定答申・速報4】医療従事者の負担軽減に向け、医師事務作業補助体制加算を50点引き上げ
【2018年度診療報酬改定答申・速報3】かかりつけ機能持つ医療機関、初診時に80点を加算
【2018年度診療報酬改定答申・速報2】入院サポートセンター等による支援、200点の【入院時支援加算】で評価
【2018年度診療報酬改定答申・速報1】7対1と10対1の中間の入院料、1561点と1491点に設定
看護必要度II、「一覧に記載された薬剤」の後発品も評価対象―疑義解釈8【2018年度診療報酬改定】
看護必要度II、3月・9月中に切り替える場合は実績期間も前倒し可能―疑義解釈7【2018年度診療報酬改定】
一般の病床が満床で差額ベッドのみ空床の場合、懇切丁寧な説明と同意あれば差額ベッド代徴収は従前通り可能―疑義解釈6【2018年度診療報酬改定】
看護必要度II、一覧に記載された薬剤の「類似薬」も評価対象に―疑義解釈5【2018年度診療報酬改定】
看護必要度II、投薬・注射・手術・麻酔の薬剤のみ評価対象―疑義解釈4【2018年度診療報酬改定】
自院で介護保険訪問看護を実施していれば、地域包括1・3の選択基準満たす―疑義解釈3【2018年度診療報酬改定】
7対1病院が急性期一般1を算定する場合、9月までは特段の届け出不要―疑義解釈2【2018年度診療報酬改定】
保険診療上の【オンライン診療料】、実施指針よりも厳格に運用―疑義解釈1【2018年度診療報酬改定】(3)
医療安全のピアレビュー、抗菌薬の適正使用推進を評価する加算を新設―疑義解釈1【2018年度診療報酬改定】(2)
看護必要度IIの詳細、入院時支援加算における専従・専任看護師の規定など解説―疑義解釈1【2018年度診療報酬改定】(1)
外来から入院、退院後の在宅医療までをマネジメントするPFM、さまざまなメリットが!
鈴木医務技監・迫井医療課長がGHC改定セミナーに登壇!「重症患者受け入れ」に軸足を置いた入院報酬に!
200床以上で看護必要度II要件を満たさない場合、急性期一般入院料2・3は届出可能か―厚労省
DPCのEF統合ファイル用いる看護必要度II、選択可能な病院の条件を提示―厚労省




