完全初診でも、予防接種や健診で患者情報を把握できればオンライン初診を認めて良いか―オンライン診療指針見直し検討会
2020.11.13.(金)
初診患者へのオンライン診療について、例えば「直近12か月以内の受診歴」があれば、患者情報を相当程度把握できているために見落としなどのリスクは低いことから、認めても良いのではないか。
また紹介患者や、看護職員が配置されている施設の入所者については、見落としなどのリスクは低く、やはりオンライン初診を認めて良いのでないか。
一度も受診歴がなく、診療情報等もない患者では、見落としなどのリスクが高くオンライン初診を認めるべきではないが、予防接種や健診などで患者情報を一定程度把握できている場合には、例外的にオンライン初診を認めることも考えられるのではないか―。
11月13日に開催された「オンライン診療の適切な実施に関する指針の見直しに関する検討会」(以下、検討会)で、こういった議論が行われました。

11月13日に開催された「第12回 オンライン診療の適切な実施に関する指針の見直しに関する検討会」
目次
- 1 初診からのオンライン診療、具体的な論点に沿った議論スタート
- 2 治療継続中患者の「別症状」では、オンライン初診を認めて良いのではないか
- 3 直近12か月以内の受診歴あれば、オンライン初診を認めて良いのではないか
- 4 受診歴なくとも、「予防接種や健診での患者情報」もとにオンライン初診を認めるべきか
- 5 働き盛り世代では、オンライン初診可能要件を緩やかに考えるべきか
- 6 紹介状のある患者、看護職のいる施設入所など、オンライン診療を認めて良いのではないか
- 7 遠方医療機関でオンライン初診を受ける場合、対面診療できる医療機関を患者側で確保
- 8 オンライン診療、患者の利便性でなく「医療安全」「医療の質」を第1評価指標に
初診からのオンライン診療、具体的な論点に沿った議論スタート
菅義偉内閣総理大臣を筆頭に、平井卓也IT担当大臣、河野太郎行革担当大臣、田村憲久厚生労働大臣が「安全性と信頼性をベースに、初診も含めオンライン診療は原則解禁する」方向を決定したことを受け、検討会では11月2日にいわばキックオフ会合を開催。そこでの「一度も診療したことがなく、診療情報提供もない初診患者へのオンライン診療はリスクが高すぎるのではないか」「オンライン診療を『対面診療』と『受診しない』との中間と位置付け、対面診療への1ステップを考えてはどうか」などの議論を踏まえ、11月13日の会合では、初診を含めたオンライン診療を適切に実施するための安全性・信頼性に係る次の7つの論点を今後検討していくことを確認しました。
(1)医師・患者間の関係性の醸成
(2)必要対面診療の確保
(3)事前のトリアージ(オンライン診療に不適な症状を事前に除外し、対面診療へ誘導する仕組み)
(4)事前の説明・同意(説明・同意についての統一フォーマット、事前同意取得の義務化など)
(5)患者・医師双方の本人確認(マイナンバーカード、HPKI等を用いた本人確認の必須化など)
(6)処方の制限(リスクの高い処方薬等の制限・処方日数制限など)
(7)研修の必修化(オンライン診療に必要な知識・技能についての研修の必修化)
11月13日の会合では、このうち(1)(2)の論点について議論を深めています。
治療継続中患者の「別症状」では、オンライン初診を認めて良いのではないか
まず(1)は、医師が患者の医学的情報を把握していること、医師と患者との間に一定の関係性が構築されていることが、「初診の場合でも安全にオンライン診療を実施する」ための前提となることを踏まえた論点です。厚労省は、従前と同じく、初診を次の4つのケースに分類し、「オンライン初診を認めるか」「オンライン初診が認められるとして、その場合の条件は何か」の整理案を提示しました。
【ケース1】既に診断され、治療中の慢性疾患で定期受診中の患者に対し、新たに別の症状についての診療・処方を行う場合
【ケース2】過去に受診歴のある患者に対し、新たに生じた症状についての診療・処方を行う場合
【ケース3】過去に受診歴のない患者に対して診療を行う場合
【ケース4】過去に受診歴のない患者に対し、かかりつけ医等からの情報提供を受けて、新たに生じた症状についての診断・処方を行う場合
【ケース1】は、継続的な診療を行う中で医師が患者の医学的情報等を十分に得ていると考えられ、「原則として、他の安全性や信頼性を確保するための要件を満たした場合は、初診からオンライン診療を可能とする」方向が固められつつあります。
他の安全性・信頼性の要件とは、上記7論点に係るもので、例えば「必要に応じて対面診療に移行可能な体制を整えている」「医師がオンライン診療で求められる技術や知識(例えば触診できない点をどうカバーするかなど)の研修を受講している」ことなどが想定されます。
直近12か月以内の受診歴あれば、オンライン初診を認めて良いのではないか
【ケース2】は、「現在、治療中」ではないものの、過去に当該医療機関を受診した患者が、傷病についてオンライン診療を求めてきたケースです。この点、「受診歴がある=医学的な情報を十分に得られている」と考えることは困難でしょう。例えば、5年も10年も前に一度だけ受診した患者では、「この患者さんのかつての状況は●●であったから、今の状況は◆◆であろう」と推定することすら難しいでしょう。
そこで厚労省は、▼直近12か月以内に受診した患者では、患者の状態を把握できていると考えられ、初診からのオンライン診療を認める▼それ以前(12か月以前)の受診患者では、初診は対面診療とする―との考え方を示しました。
「12か月」についてエビデンスはありませんが、「過去12か月以内の受診歴がある患者であれば、医療機関サイドで医学的状況を一定程度推測するができ、また大きな見落としを避けることも可能なのではないか」との考えの下に例示されたものです。初診患者にオンライン診療を実施しているフランスやオーストラリアでも「直近12か月以内の対面診療」が要件となっていることも踏まえられています。
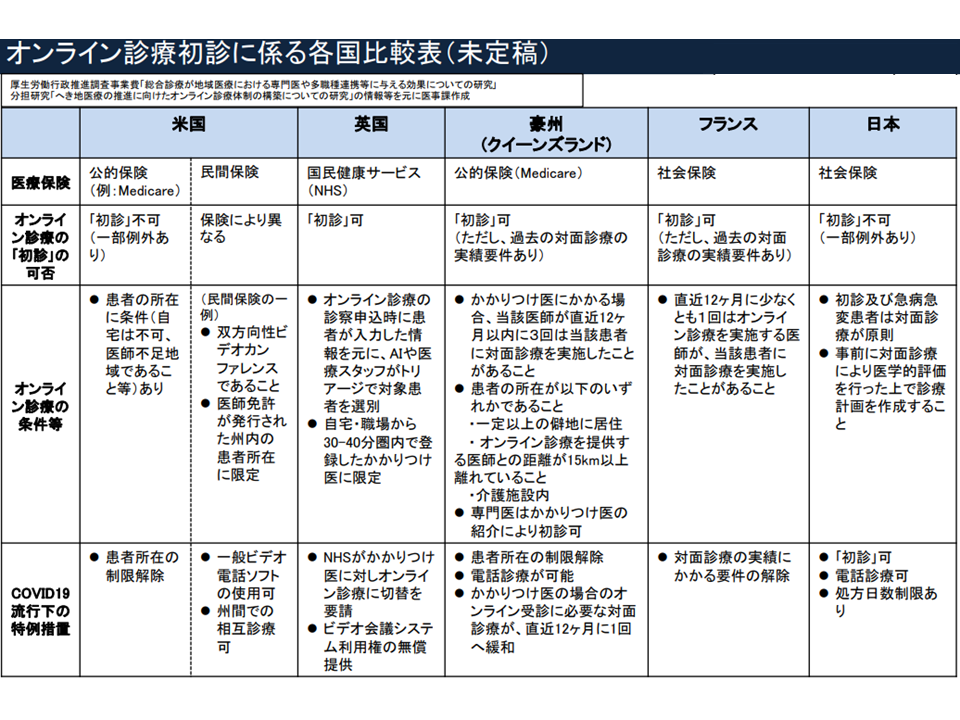
諸外国におけるオンライン診療の概要(オンライン診療指針見直し検討会(1)1 201102)
この点、「毎年、医療機関を受診する患者は限られる。『2、3年以内の受診でもオンライン初診可能』とするほうが現実的ではないか」(大石佳能子構成員:メディヴァ代表取締役社長)との指摘がある一方、「毎年、人間ドックを受けているが、疾病が見落とされていたというケースも少なくない。12か月でも長すぎると感じる」(山口育子構成員:ささえあい医療人権センターCOML理事長)との意見もあり、「どの程度の期間内の過去受診をオンライン初診の要件とするか」については、さらに議論が続けられます。
もっとも「12か月が適正なのか」「24か月、36か月に伸ばしても問題がないのか」「6か月に短縮しなければ安全が確保されないのか」などは、制度を動かしたうえで「医療安全が確保されているか、医療の質が確保されているのか」などを検証していく過程で明らかになってくると思われます(少なくとも現時点では何らのエビデンスもない)。鈴木美穂構成員(マギーズ東京共同代表理事)らは、「オンライン診療の適切な実施に関する指針」は毎年見直されることとなっている点を重視し、「安全を確保しながら段階的に見直していってはどうか」と極めて建設的な提案を行っています。
受診歴なくとも、「予防接種や健診での患者情報」もとにオンライン初診を認めるべきか
【ケース3】は、過去に一度も受診したことがなく、また診療情報提供もない、「まったく初見の患者」「完全初診の患者」のことです。
これまでに検討会では、こうした完全初診患者へのオンライン診療は「見落としや誤診のリスクが高すぎる」として否定的な見解が大勢を占めています。
ただし、上述のように「若い世代では、かかりつけ医などを持っていない人も多い」「オンライン診療が対面診療に向けた第1歩になる可能性がある」という指摘もあります。完全初診の患者について「オンライン初診は一切認めない」とするのではなく、一定の要件を設定して認めることが、「早期発見・早期治療(対面診療への移行も含めて)やかかりつけ医を持つことに繋がる」とも考えられます。
そこで厚労省は、「同一医療機関におい て、一定期間内(例えば12か月以内)に予防接種や健診を受けていることで、患者の状態を把握している場合」には、例外的にオンラインでの初診を可能としてはどうか、との考えを提示しました。
もっとも構成員からは、「健診と予防接種では、患者情報の獲得量が異なる。並列に考えるべきではない」(山口委員)、「予防接種について、例えばインフルエンザであれば1日に数百人に接種するようなケースもあり、そこでは必ずしも十分に患者の情報を把握できてない」(大橋博樹構成員:多摩ファミリークリニック院長)、「インフルエンザワクチン接種でも、公費助成のあるケースなどでは既往歴等を把握する。一定の状態把握は可能である」(的確に把握していると言えるかというと疑問である」(島田潔専門委員:板橋区役所前診療所院長)など、さまざまな意見が出ています。
これらを整理すると、単純に「予防接種や健診を受けているかどうか」ではなく、「予防接種や健診を通じて、患者の医学的情報を事前に得られているかどうか」が重要なことが分かります。今後、こうした視点に立って具体的な要件を詰めていくになりそうです。
働き盛り世代では、オンライン初診可能要件を緩やかに考えるべきか
また、いわゆる完全初診患者に関しては、「働き盛り世代では、別の要件によって安全性・信頼性を担保してオンライン初診を認めるべきか」という論点もあります。健診等で異常を指摘されたが、「医療機関を受診する時間がない(時間を作る気がない)」「かかりつけの医療機関もない」という人に、オンライン初診を認めることで「対面診療」に繋がり、早期発見・早期治療に結び付けられるのではないか、という考えに立って、「対象を限定して(いわゆる働き盛り世代など)、オンライン初診のハードルを思い切って下げてはどうか」という考えがあるのです。
津川友介構成員(カリフォルニア大学ロサンゼルス校助教授)も「かかりつけ医のいる高齢者と、若者・現役世代とを同じ枠で考えるのは難しい」と指摘し、何らかの工夫をする余地があるのではないかと指摘しています。
また金丸恭文構成員(フューチャー株式会社代表取締役会長兼社長グループCEO)は「企業では全社員に予防接種や健診の機会を提供することが多い。予防接種・健診等で情報を得ることと、働き盛り世代であることとを組み合わせた要件等を考えてはどうか」とコメントしています。
もっとも、年齢等を限定した「要件の緩和」などをどのように仕組み化し、また運用するには大きな困難も予想され、今後どのように議論が進むのか注目する必要があります。
なお、この【ケース3】についても「検証を通じて段階的に拡大していく」ことが現実的と思われます。
ところで現在、マイナンバーカードを健康保険被保険者証(保険証)として利用し、オンライン資格確認等システムを用いて「患者の診療情報、健診情報などを全国の医療機関や薬局で共有する」仕組み(いわゆるEHR)の構築に向けた議論が進んでいます(2022年度に稼働予定、関連記事はこちらとこちら)。この仕組みが十分に稼働すれば、患者の情報を十分に把握することが可能となりため「初診からのオンライン診療を大幅に拡大することができる」との見解で構成員の意見は概ね一致しています。
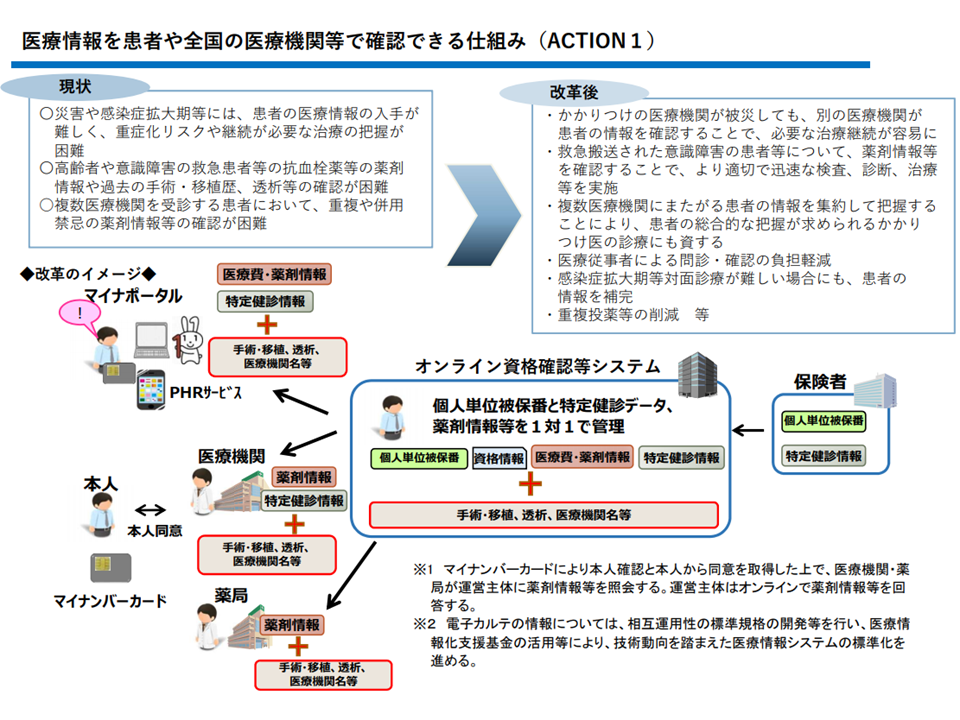
EHRの仕組み(データヘルス改革推進本部2 200730)
紹介状のある患者、看護職のいる施設入所など、オンライン診療を認めて良いのではないか
【ケース4】は、例えば「紹介状のある患者」などにオンライン初診を行う場面がまず考えられます。厚労省は「診療情報提供書があり、紹介元がオンライン診療可能であると判断した場合は、過去に受診歴がなくともオンライン初診を可能としてはどうか」と整理。
また、例えば高齢者施設や障害者施設などにおいて看護職員が配置されている場合には、入所者の情報を看護職員が収集し、それを医師に伝えることができます。また医師の指示に従って看護師が情報収集や一定の医療行為を行うことも可能です。こうした、いわゆる「D to P with N」の場面では、見落としや誤診のリスクは相当程度抑えられることから、厚労省は「初診からのオンライン診療を認めてはどうか」と提案しています。
オンライン診療には、対面診療に比べて「患者の情報を得にくい(例えば触診ができない)」という大きな問題があります。この点、看護師がオンライン診療を行う医師の、言わば「手となり、目となり、耳・鼻となる」ことで、こうした問題点を相当程度解消することができるでしょう(例えば「首筋に腫脹はありますか」と看護職員に指示するなど)。場面は限られますが「D to P with N」は、「オンライン診療を極めて有効に活用できる」代表例になるかもしれません。
遠方医療機関でオンライン初診を受ける場合、対面診療できる医療機関を患者側で確保
また論点(2)は、「胸痛を訴える患者では、心筋梗塞の可能性もあり、すぐに対面診療に移行できる体制が必要ではないか」「オンライン診療では対症療法が続くため、必要に応じて対面診療と組み合わせるべきである」という問題点を解消するために、「オンライン診療と対面診療との組み合わせ」を初診時から考えておくべきではないか、との論点です。
まず、いわゆるかかりつけ医がオンライン診療を行う場合には、「原則としてオンライン診療を実施した医療機関が必要に応じて対面診療を行う」ことが原則と考えられます。
もっとも、この組み合わせを厳格化すると、「近隣にはオンライン診療を実施している医療機関がなく、比較的遠方の医療機関でオンライン診療を受ける」「勤め先のそばにある医療機関でのオンライン診療を受ける」ことなどが難しくなってしまいます。後者では「休日に勤め先のそばにある医療機関を受診するために出かけなければならない」とイメージすると分かりやすいでしょう。
このため厚労省は、▼対面診療での対応が困難である場合は、日常的にアクセス可能な距離にある他医療機関と連携を確実に行う(例えば上記の後者では、オンライン診療を行う「勤め先のそばの医療機関」が、「患者宅のそばにある医療機関」と連携するなど)▼遠方(異なる医療圏など)からオンライン診療を受ける場合には、「速やかに対面診療を受けられる医療機関」を受診前に確保しておく▼これらはオンライン診療実施前の説明と同意で必須事項とする―考えを提示しています。
遠方患者における「速やかに対面診療を受けられる医療機関の事前確保」とは、例えば患者サイドが「緊急時には、近隣の救急対応を行う●●医療機関を受診します」と、オンライン診療の担当医に伝える、といったイメージです。オンライン診療の担当医は、患者の状態等から「あなたは◆◆クリニックを受診するとしているが、この疾病が悪化した場合には、◇◇診療科を持つ病院を受診すべきであるので、変更を検討してほしい」などと伝えることが期待されます。
この点、「医療機関側が患者が緊急時に受診すべき医療機関」を提示してはどうか、との考え方もありますが、医療機関側の負担を考慮すると非現実的かもしれません。
なお、大道道大構成員(日本病院会副会長)は、「多くのケースでは2次救急医療機関が選ばれるであろう。その際、オンライン診療を行う医療機関から、どういう見立てで、どういった治療を行ってきたのか、などの情報を緊密に提供してもらう必要がある」と要請しています。
また、「紹介患者について、専門医等がオンライン初診を行う」ようなケース、オンライン診療を行う専門医が「対面診療が必要である」と判断した場合には、近隣の紹介元医療機関で対面診療を行うことが原則となります。
オンライン診療、患者の利便性でなく「医療安全」「医療の質」を第1評価指標に
検討会では、こうした(1)(2)の論点についてさらに議論を深めるとともに、(3)から(7)の論点にも検討を行い、年内に「初診を含めたオンライン診療の在り方」について一定の方向を示す予定です。
ただし、11月に入り再び新型コロナウイルス感染症の新規患者が急増し、電話・情報通信機器を用いた診療の臨時特例が相当程度延長される可能性も高くなってきています。これに伴って、上記の「オンライン診療の恒久化」の仕組みが動き出す時期も遅くなる可能性があります。
このため金丸構成員は「新型コロナウイルス感染症を契機に、不適切なオンライン診療の是正や、オンライン診療を適切に実施するための研修の在り方、などの議論に時間を使ってはどうか。必ずしも12月までに恒久化の内容を決定しなくてもよいのではないか」とコメントしています。
なお津川構成員は、オンライン診療をの恒久化を考える際の視点について、「医療安全、医療の質を重視すべき。患者の利便性を第一義に考えると、制度が歪み、医療の質が下がることが懸念される」(例えば、オンライン診療の中で実施可能な「風邪患者への抗菌剤大量投与」が生じるなど)と、今後の議論において極めて重要な指摘を行っています。


【関連記事】
初診含めたオンライン診療の恒久化論議開始、「完全初診」除外せよとの意見多数―オンライン診療指針見直し検討会(1)
初診からのオンライン診療解禁方針をトップダウンで決定、ただし電話初診は認めず—厚労省
2020年度の医療機関立入検査、オンライン診療や電話等診療が適正に実施されているかを重視―厚労省
完全初診患者への電話等診療、「ハイリスク薬の投与禁止」「処方日数7日まで」等のルールを遵守せよ―厚労省
「電話での湿疹治療」や「発熱患者に対面受診勧奨をしない」など、電話・オンライン診療の拡大に課題も浮上―オンライン診療指針見直し検討会
新型コロナ対策、臨時特例的に電話等での初診を認め、214点に設定―厚労省
新型コロナ感染防止のため、臨時・特例的に「初診からのオンライン診療」認める―オンライン診療指針見直し検討会
新型コロナ感染防止のための電話等用いた診療、「情報通信機器を用いる医学管理料」算定の考え明確化―厚労省
新型コロナ対策の臨時特例的なオンライン診療の拡大、診療報酬上も「柔軟な対応」を認める―厚労省
新型コロナ感染避けるため、慢性疾患患者の「予測される症状変化に対する医薬品」処方を電話等で可能に―厚労省
新型コロナ感染防止のため、「オンライン診療・医薬品処方が可能な範囲」を特例的・臨時的に拡大―オンライン診療指針見直し検討会
新型コロナ感染対策のための電話等による診療や薬剤処方、【電話等再診料】や【処方箋料】を算定―厚労省
基礎疾患持つ患者の新型コロナ感染避けるため、電話等による診療・処方、処方箋のFAX送信ルール明確化―厚労省
電子カルテの標準化、全国の医療機関で患者情報を確認可能とする仕組みの議論続く―健康・医療・介護情報利活用検討会
「健康・医療・介護情報共有方針」固まる、全国の医療機関等で薬剤・手術等の情報共有可能に―健康・医療・介護情報利活用検討会
「レセ情報とレセ以外情報」をセットで格納・共有し、効果的かつ効率的な医療提供の実現を―健康・医療・介護情報利活用検討会
全国の医療機関間で、患者の「薬剤情報」「手術情報」など共有できれば、救急はじめ診療現場で極めて有用―医療等情報利活用ワーキング
電子カルテ標準化や国民への健康情報提供(PHR)など一体的に議論し、夏までに工程表まとめる―健康・医療・介護情報利活用検討会
電子カルテの標準化、まず「電子カルテの将来像」固め、それを医療情報化支援基金の補助要件に落とし込む―医療情報連携基盤検討会
2019年度予算案を閣議決定、医師働き方改革・地域医療構想・電子カルテ標準化などの経費を計上
異なるベンダー間の電子カルテデータ連結システムなどの導入経費を補助―厚労省・財務省



