「より高所得の人に、より高い介護保険料を設定。そこで生まれる財源を低所得者の介護保険料軽減に充てる」方針決定—社保審・介護保険部会
2023.11.7.(火)
介護保険の第1号被保険者(65歳以上)について、▼高所得者の保険料をより高く設定し、そこで生まれる保険料増収分を低所得者の保険料軽減に充てる▼これまで低所得者の保険料軽減に充てていた公費の一部を「介護保険制度の充実」に振り替える—といった対応を2024年度から行う—。
11月6日に開催された社会保障審議会・介護保険部会で、こういった方針が概ね固められました。今後、詳細を詰め各保険者(市町村)が具体的な保険料設定を行います。
また、介護保険の利用料を2割とする者の範囲を「現行どおりとする」べきか、「より広い範囲に拡大する」べきかについても議論が行われましたが、こちらは結論には至っておらず、年末(2023年末)に向けて議論が続けられます。
より高い所得の人に高い保険料を設定、その財源を低所得者の保険料軽減に充てる
Gem Medで報じているとおり、昨年12月(2022年末)に介護保険制度改革案がまとめられましたが、「給付と負担の見直し」については、次のように「結論の先送り」がなされていました。委員間で意見の隔たりがあまりに大きかったためです(関連記事はこちら)。
【早急に検討、遅くとも来夏(2023年夏)までに結論】
(1)高所得者の第1号保険料の負担の在り方
→国の定める標準段階の多段階化、高所得者の標準乗率の引上げ、低所得者の標準 乗率の引下げ等について検討を行うことが適当(具体的な段階数、乗率、低所得者軽減に充当されている公費と保険料の多段階化の役割分担等について、次期計画(2024年度からの第9期計画、以下同)に向けた保険者(市町村)の準備期間等を確保するため、早急に結論を得る)
(2)「一定以上所得」の判断基準
→「一定以上所得」(2割負担)の判断基準について、 後期高齢者医療制度との関係、介護サービスは長期間利用されること等を踏まえつつ、高齢者の方々が必要なサービスを受けられるよう高齢者の生活実態や生活への影響等も把握しながら検討を行い、次期計画に向けて結論を得ることが適当
(3)多床室の室料負担
→介護老人保健施設・介護医療院の多床室の室料負担の導入について、在宅でサービスを受ける者との負担の公平性、各施設の機能や利用実態等、これまでの本部会における意見を踏まえつつ、介護給付費分科会において介護報酬の設定等も含めた検討を行い、次期計画に向けて結論を得る
【第10期計画期間の開始までの間(つまり2026年度まで)に結論】
(4)ケアマネジメントに関する給付の在り方
→利用者やケアマネジメントに与える影響、他のサービスとの均衡等も踏まえながら、包括的に検討を行い、第10期計画期間の開始までの間(つまり2026年度中)に結論を出すことが適当
(5)軽度者への生活援助サービス等に関する給付の在り方
→介護サービスの需要が増加する一方、介護人材の不足が見込まれる中で、現行の総合事業に関する評価・分析等を行いつつ、第10期計画期間の開始までの間(つまり2026年度中)に、介護保険の運営主体である市町村の意向や利用者への影響等も踏まえながら包括的に検討を行い、結論を出すことが適当
【将来の検討課題】
(6)被保険者範囲・受給権者範囲
→、介護保険を取り巻く状況の変化も踏まえつつ、引き続き検討を行うことが適当
(7)補足給付に関する給付の在り方
→補足給付に係る給付の実態やマイナンバー制度を取り巻く状況なども踏まえつつ、引き続き検討を行うことが適当
(8)「現役並み所得」の判断基準
→「現役並み所得」(3割負担)の判断基準については、医療保険制度との整合性や利用者への影響等を踏まえつつ、引き続き検討を行うことが適当
このうち(1)(2)については、骨太方針2023(経済財政運営と改革の基本方針2023)で「2023年末までに結論を得る」こととされ、介護保険部会で議論が続けられています(関連記事はこちら)。
11月6日の介護保険部会では、(1)の第1号保険料について見直し案が概ね固められました。
65歳以上の第1号被保険者の保険料は「所得に応じて段階的な設定」がなされ、高所得者には高い保険料(基準額に1.7倍・1.5倍などの高い乗率をかける)を、低所得者には低い保険料(基準額に0.3倍・0.5倍などの低い乗率をかける)を設定しています。現在、国は「9段階の標準的な段階設定」を行っていますが、▼「より高所得の人により高い保険料を負担してもらい、その分、低所得の人の保険料を軽減する」ことが介護保険の持続可能性にとって重要であること▼すでに過半数の保険者(市町村)が10段階以上の段階設定を行っていること—を踏まえ、次のような見直しを行うこととなりました。
(a)国の標準的な段階設定を「9段階」から「13段階」にし、より高所得の人により高い保険料を負担してもらう
(b)(a)で生まれた保険料増収分を、低所得者の保険料軽減に充てる
(c)現在「低所得者の保険料を公費でさらに軽減する」対応が行われているが、(a)(b)により「低所得者の保険料軽減効果が高まる」ことから、「低所得者の保険料軽減に充てている公費」の一部を、他の「介護保険制度の充実」に振り向ける
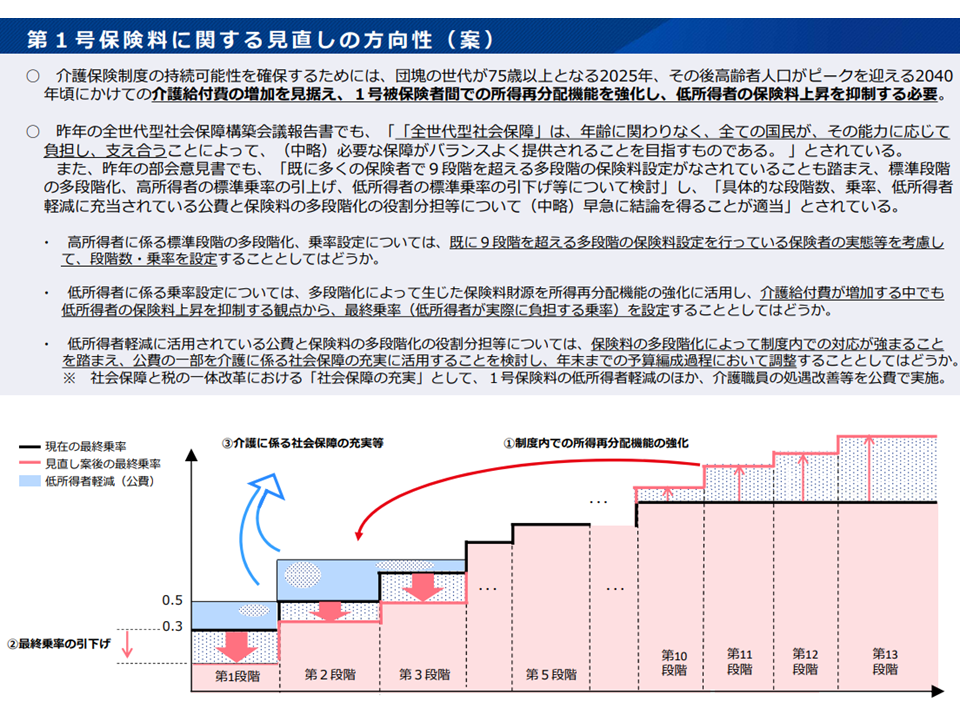
第1号保険料の見直し案(社保審・介護保険部会3 231106)
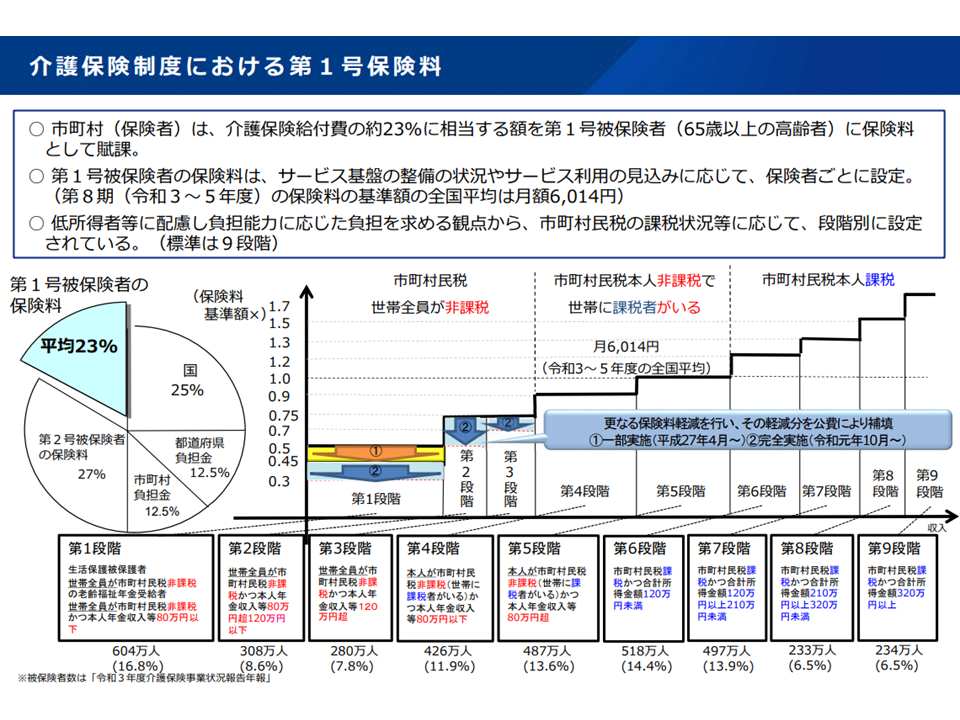
現在の第1号保険料の標準段階設定(これをベースに各保険者で段階、乗率等を決める)(社保審・介護保険部会1 231106)
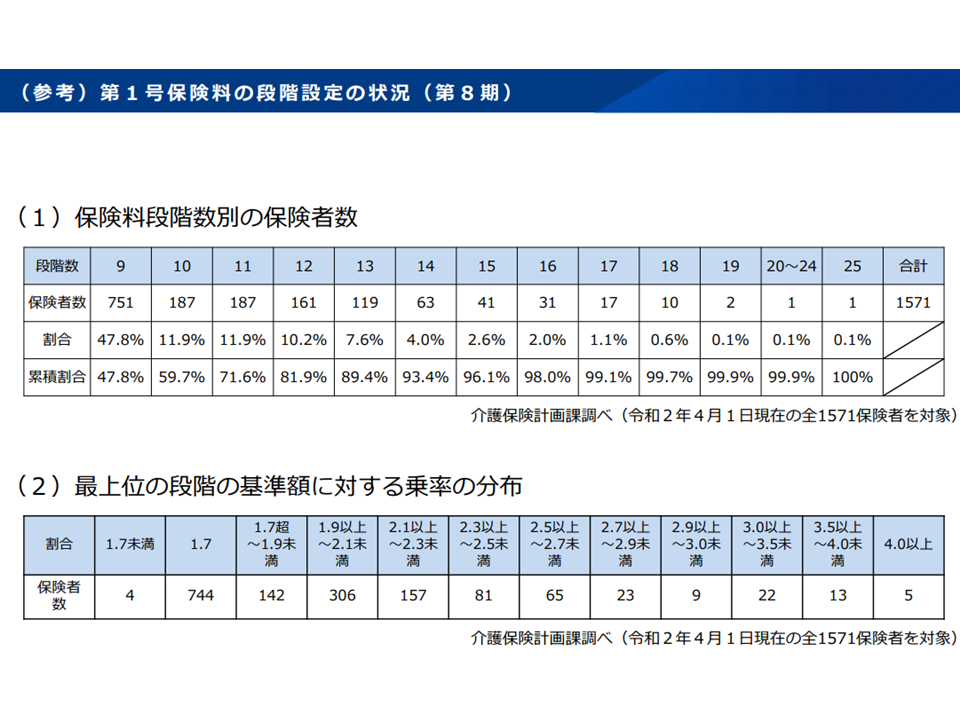
過半数の保険者が「国の標準段階」(9段階)を超える多段階対応を行っている(社保審・介護保険部会2 231106)
この内容に多くの委員が理解を示していますが、「高所得者の少ない地域では、低所得者の保険料軽減が難しくなる(公費軽減分が減るため)。その点への配慮を行ってほしい」(大西秀人委員:全国市長会介護保険対策特別委員会委員長、香川県高松市長)、「高所得者とはいえ大幅な負担増は避けるべきである。また隣接市町村間での大幅な保険料水準の格差が生じないようにも配慮すべき」(小泉立志委員:全国老人福祉施設協議会副会長)、「より低所得の高齢者により、より低い保険料設定を行う等の配慮も検討してほしい」(石田路子委員:高齢社会をよくする女性の会理事、名古屋学芸大学看護学部客員教授)、「基準額、乗率は保険者で異なる、実際の保険料の格差、分布などを確認すべき」(津下一代委員:女子栄養大学特任教)などの注文もついています。
また(c)の「低所得者の保険料軽減に充てている公費の一部を、他の介護保険制度の充実に振り向ける」提案について、厚生労働省老健局介護保険計画課の簑原哲弘課長は「どういった部分を充実させるのか(財源を振り向けるのか)は年末の予算案編成過程に向けて検討していく」と述べるにとどめていますが、「介護職員等の処遇改善に充て、人材確保・定着を促してほしい」との声が幸本智彦委員(日本商工会議所社会保障専門委員会委員)や小林司委員(日本労働組合総連合会総合政策局生活福祉局長)らから出ています。
このほか、「将来は所得だけでなく資産も勘案した保険料設定を行うべき」(伊藤悦郎委員:健康保険組合連合会常務理事、東憲太郎委員:全国老人保健施設協会会長)、「介護保険財源への公費負担増も考慮すべき」(染川朗委員:UAゼンセン日本介護クラフトユニオン会長)といった考えも示されています。
このように第1号保険料の見直し方向に異論・反論は出ておらず、委員意見も踏まえた最終調整を菊池馨実部会長(早稲田大学理事・法学学術院教授)と厚労省とで行うこととなりました。今後、「最終調整」→「具体案が保険者(市町村)に示される」→「各保険者で具体的な段階・基準額・乗率等を設定する」という流れで進められます。
より低い所得の人にも介護サービス利用時に「2割負担」を求めていくべきか
また11月6日の介護保険部会では(2)の「一定以上所得の判断基準」も議論になりました。
介護保険の利用者負担は「原則1割負担、所得が高い者では2割・3割負担」という具合に、「所得の高い人がより多く負担する」【応能負担】の仕組みが取り入れられています。
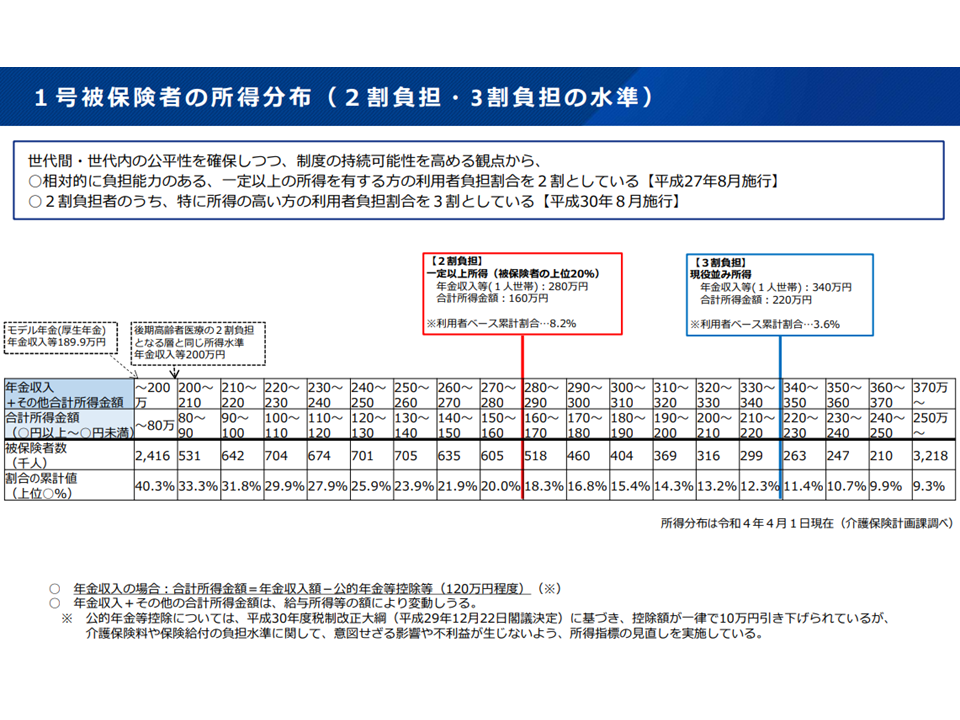
現在の介護保険の自己負担割合(社保審・介護保険部会4 231106)
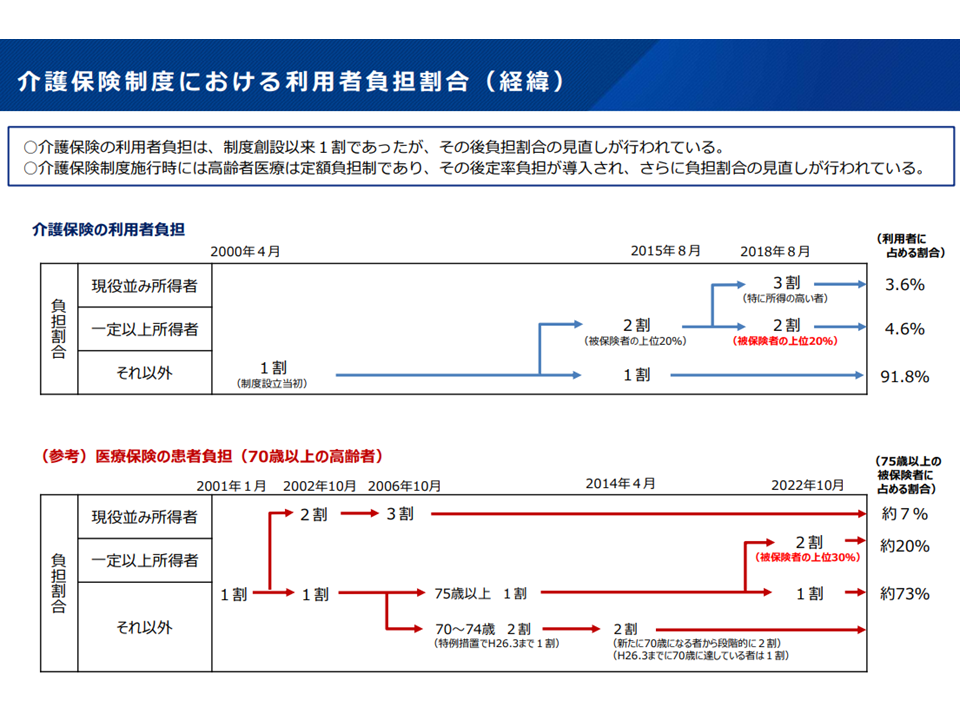
介護保険・後期高齢者医療それぞれの自己負担割合の推移(社保審・介護保険部会5 231106)
この点、「少子高齢化が進み介護保険財政が厳しくなる中で、より多の人に2割負担をお願いすべきではないか」「後期高齢者医療制度(75歳以上)では所得上位30%の人が2割負担であるが、介護保険では2割負担者は同じく所得上位20%にとどまっており、後期高齢者医療制度波の仕組みとすべきではないか」との意見があります。
一方、「医療の利用は一時的であるが、介護の利用は長期間にわたるため、安易に利用者負担を引き上げるべきではない(利用者負担引き上げの影響は極めて大きい)」「利用者負担増→介護利用控えにより状態が悪化すれば、かえって介護保険財政を悪化させてしまう」との反論もあります。
簑原介護保険計画課長は11月6日の会合に、新たに次のようなデータを提示し、さらなる議論を要請しました。
▽後期高齢者医療制度と介護保険制度とで、利用者負担等を比較すると▼医療はほとんどの被保険者が利用するが、介護は被保険者の一部(2.8-10.3%)しか利用しない▼1人当たり費用・自己負担を見ると、被保険者全体で見ると『医療>介護』である(医療費/被保険者全体>介護費/保険者全体)が、実利用者ベースでみると『医療<介護』と逆転する(医療」(医療費/実利用者<介護費/実利用者)
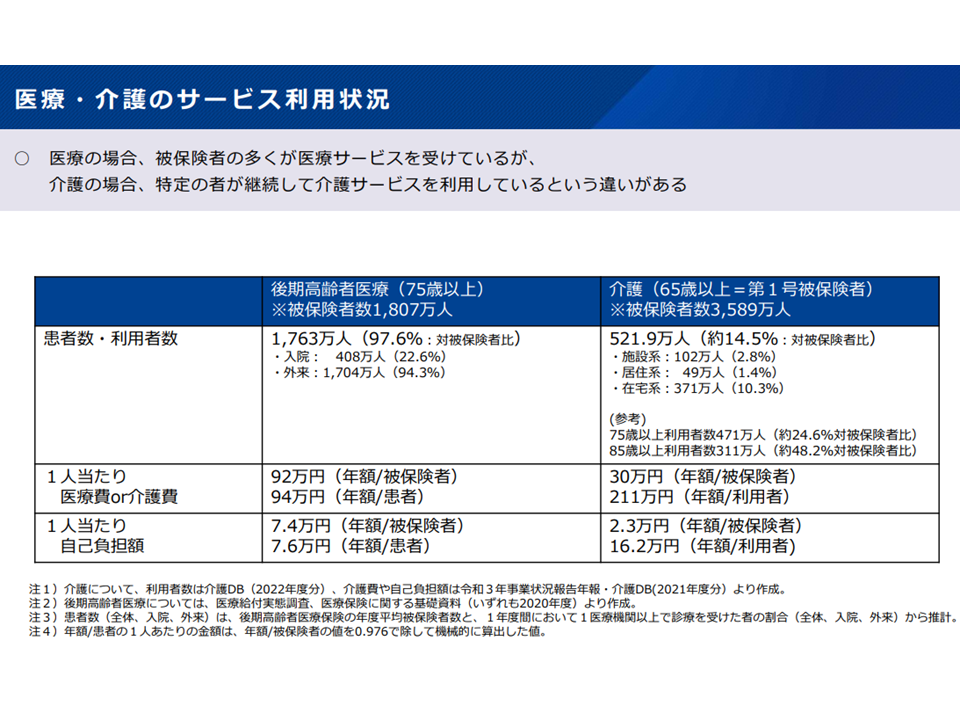
介護保険と後期高齢者医療との比較(社保審・介護保険部会6 231106)
▽在宅系介護サービスの平均自己負担は月9400円(年11万3000円)であるが、施設系介護サービスでは月2万8000千円(年33万5000円)となる
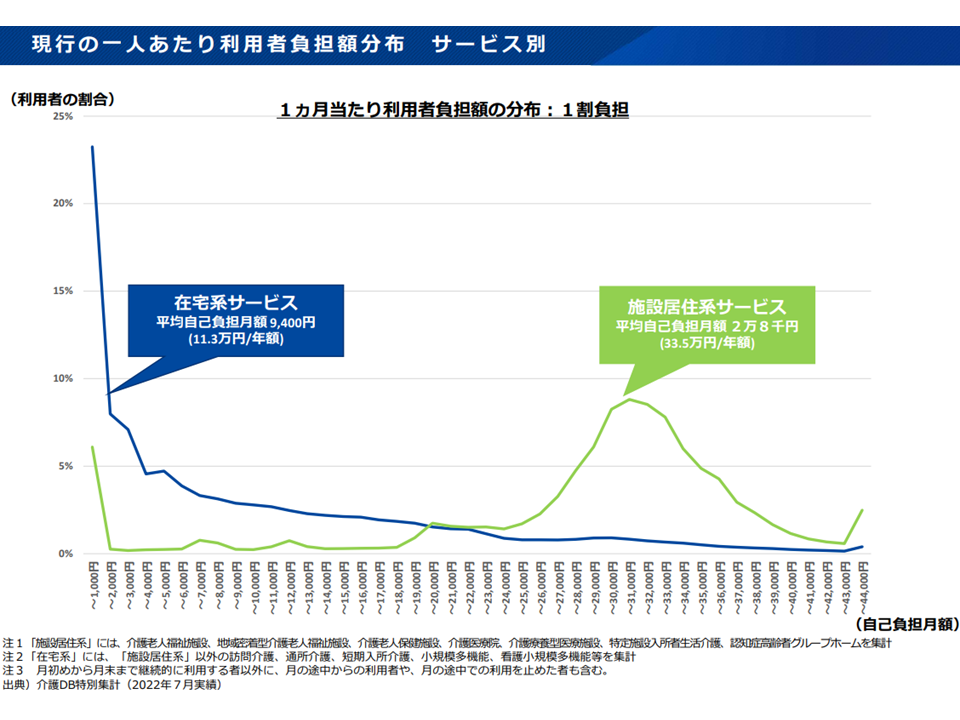
在宅・施設別の自己負担分布(社保審・介護保険部会7 231106)
▽過去の調査研究では、介護保険の利用者負担増によって「介護支出が重いために利用を控えるようになった」人が、1割負担者では0.1%(利用控え1.3%×支出が重いとの理由7.2%)であるが、2割負担者では1.4%(同じく3.8%×36.0%)いる

2割負担の影響に関する調査研究結果(社保審・介護保険部会8 231106)
こうしたデータも踏まえて「2割負担とする者の範囲をより広くすべきか(より低所得の人にも2割負担をお願いするか)」を議論しましたが、「少子高齢化がさらに進行し、介護保険財政が厳しくなる中では、負担能力のある高齢者にはより多くの負担(2割負担)をお願いしていく必要がある」との積極意見(例えば伊藤委員、幸本委員、鳥潟美夏子委員:全国健康保険協会理事ら)と、「2割負担者では介護支出が重いとの理由でサービス利用を控えている人が多く、そこは重視する必要がある。物価等も高騰し、生活実態が厳しい状況を踏まえれば、2割負担の拡大はすべきではない」という慎重意見(例えば粟田主一委員:東京都健康長寿医療センター研究所副所長、小泉委員、染川委員、小林委員、座小田孝安委員:民間介護事業推進委員会代表委員ら)とが拮抗しています(もちろん多数決で決める筋の内容ではない)。
また、「2割負担を拡大した場合の影響をより具体的に試算し、その結果を踏まえて議論すべき」(伊藤委員ら)、「介護支出が重く利用を控えたケースについて、『本当に必要なサービス』の利用を控えたのか、『必要ではないサービス』の利用を控えたのかの峻別が必要」(津下委員、東委員)といった注文がついています。
さらに議論が継続されますが、「議論は重ねれば意見が収束していく」とは考えられず、どういった調整が進むのか今後に注目が集まります。
【関連記事】
介護保険で2割負担となる「一定所得者(上位所得者)の範囲」など、給付と負担の見直し内容を2023年までに固める—社保審・介護保険部会
2025年を目前に控え、自治体向けの「地域包括ケアシステム構築状況の自主点検ツール」を提供—社保審・介護保険部会
特養ホームの入所待ち者は2019年から2022年にかけ減少!要介護1・2の特例入所でローカルルールも一部存在!—社保審・介護保険部会(2)
介護保険制度改革案固まる!給付と負担の見直しの内容については、期限は違えど「すべて結論は先送り」に—社保審・介護保険部会(1)
新たな複合型サービスの創設、介護情報の利活用基盤整備、認知症施策の更なる推進などを目指す—社保審・介護保険部会
ケアマネジメントの利用者負担、要介護1・2者の訪問・通所サービスの総合事業移行などで熱い議論続く—社保審・介護保険部会
認知症高齢者への「初期対応」が十分でない、要介護認定の業務負担軽減は有効期間延長でなくICT活用などで進めよ―社保審・介護保険部会
在宅要介護者への「新たな複合型サービス」を創設!特養の空床で「認知症を持つ要介護1・2者」を受けてはどうか!―社保審・介護保険部会
ケアマネ自己負担導入に際しては、便利屋さん扱いされているケアマネの「業務整理」が必要不可欠—社保審・介護保険部会介護人材の確保が今後の最重要検討課題!介護助手は有益だが、成り手確保に苦労する地域もある!—社保審・介護保険部会
ケアマネ自己負担、軽度者サービスの地域支援事業への移行など「給付と負担の見直し」で賛否両論—社保審・介護保険部会
認知症初期集中支援チーム、実態把握のうえで「役割、在り方の再検討」を行う時期に来ている—社保審・介護保険部会
介護ニーズとサービス量の齟齬解消に向け「エリア外の介護サービス利用」を柔軟に認めるなどの工夫をしてはどうか—社保審・介護保険部会
処遇改善やICT活用等の諸施策が「介護人材の確保・定着」にどれだけ効果を生んでいるのか検証を—社保審・介護保険部会
見守り機器や介護ロボ、介護助手等導入による「介護現場の生産性向上」効果を検証—社保審・介護給付費分科会
介護人材確保、医療介護連携や認知症対策の推進などが介護保険改革の重要な柱と再確認—社保審・介護保険部会
地域包括ケアシステムの進化・推進に当たって、基盤となる「人材の育成・確保」が最重要課題—社保審・介護保険部会
2024年度からの第9期介護保険計画に向けた議論開始、人材確保と持続可能性確保が重要論点―社保審・介護保険部会





