医師偏在対策は「医師少数の地域で活躍したい」という医師の意欲・情熱を高める方向で検討すべき—日病提言
2024.11.20.(水)
医師偏在を是正するためには、まず「我が国の医療提供体制をどうするべきか」をしっかり議論して、共通認識を醸成し、そのうえで具体的な方策を検討すべきであろう—。
その際、強制的な手法で「仕方なく医師少数の地域に赴く」のではなく、「医師少数の地域で活躍したい」という医師の意欲・情熱を高める方向で検討すべきである—。
また、医師だけでなく看護師、薬剤師、看護補助者の確保についても検討する必要がある—。
日本病院会の相澤孝夫会長が11月19日に、福岡資麿厚生労働大臣に宛ててこうした内容の提言「『新たな地域医療構想』に関する意見書」を提出しました(日病サイトはこちら)。

提言は日本病院会の相澤孝夫会長(写真向かって左)から、厚生労働省医政局の森光敬子局長(同右)へ手渡された
厚生労働省の「新たな地域医療構想等に関する検討会」と「医師養成過程を通じた医師の偏在対策等に関する検討会」では、年内(2024年内)の意見とりまとめを目指した議論を続けており、今後の検討会論議に今回の提言がどう影響を及ぼすのか注目が集まります(関連記事はこちらとこちらとこちら)。
強制的な手法によって、「仕方なく医師少数の地域に赴く」ことで良いのか?
Gem Medで報じているとおり、「医師の地域偏在、診療科偏在」対策論議が進んでいます。
厚生労働省は、8月30日に「近未来健康活躍社会戦略」の中で「医師偏在対策総合パッケージの骨子案」を提示し、9月5日には「厚生労働省医師偏在対策推進本部」で総合パッケージに向けた論点を整理しました(関連記事はこちら)。
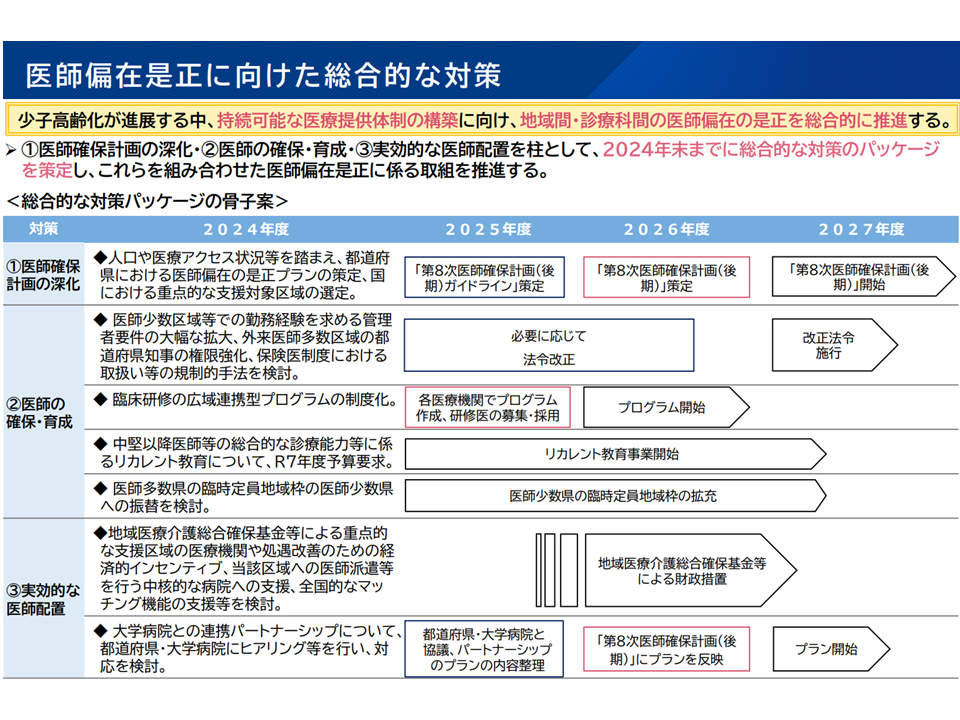
医師偏在対策(近未来健康活躍社会戦略2 240830)
これを受け、「医師養成過程を通じた医師の偏在対策等に関する検討会」では、「医学入学定員の在り方」(医師多数県で減員→医師少数県へ振り替え)や、「総合診療能力を持つ医師の養成」(総合診療専門医の養成、ベテラン医師へのリカレント教育など)を検討しています。
さらに、「社会保障審議会・医療保険部会」でも、医療保険制度で可能な対応の検討が始まっています。
日本病院会幹部(会長、副会長、常任理事)の間でも医師偏在対策の重要性が強く認識され、今般、相澤会長が以下のような「医師偏在対策等の提言」を福岡厚労相に宛てて提出しました(関連記事はこちらとこちら)。
(1)医師少数の地域で働くための要件とインセンティブ
▽すべての年代の医師を対象とした方策
▼医師少数の地域で働くことについて「医師としても人としても楽しいこと、良いことがある」と感じられる方策を考えることが大切
▼これまでと発想を変え、医師少数の地域で働く医師に対して「税制優遇」を行うなどの対策が必要
▽高年層の医師を対象は対象とした方策
▼ベテラン医師がキャリアチェンジに伴い、ふるさとUターンのような形で円滑に医師少数の地域で働けるような仕組みが重要
・働き方も多様に設定し、「1週間などの短期間勤務、長期間の勤務」、「フルタイム勤務、パート的な勤務」などの選択を可能とする
・複数医師で対応できるように工夫する
・マッチング協議体(医師と病院とのマッチング)などを設置する
▽若年、中年層の医師を対象は対象とした方策
▼医師少数の地域で働くことが地域医療支援病院の管理者要件拡大よりも、「専門医資格の更新におけるインセンティブ」にした方が効果がある
▼若手医師はワークライフバランスを重視するため、そこにインセンティブを付与する対策が必要
・1週間程度の連続休暇、子どもの入学式・卒業式、出産の立ち合いなどに普通に対応できるようにすべき
・不在となった医師の業務を「相互補完できる対策」も同時に行うことが必要
(2)開業などの規制、営利・非営利問題
▼多くの若手医師が美容外科に流れ、病院の医師不足の一因になっており「営利主体の自由診療」を規制すべき
▼臨床研修終了後、すぐに美容医療に進む「直美」が増えているが、医師養成には国費が投入され、国民の医療を守ることが前提となっており、「一定期間、保険診療に従事させる」などの規制・対策が必要
▼医療・介護における営利・非営利問題について、抜本的な法改正を含めた見直しが必要
(3)教育
▽高年層の医師を対象は対象とした方策
▼ベテラン医師がキャリアチェンジに伴い、医師少数の地域で最も求められる総合診療能力・技術を得られるリカレント教育体制の整備が必要
→こうした能力を持つ医師が「かかりつけ医機能」の一翼を担えるようにすることが重要
→総合診療専門医の養成は順調に進んでいるとはいえず、「専門医育成とは異なる方法」にも目を向け、「医師のキャリアアップの一環」として育成することが肝要
▽中年後期層の医師を対象は対象とした方策
▼中堅以降医師へのリカレント教育推進が示されているが、中堅医師は最も忙しく、「中堅を含まない、もう少しベテランになった医師」を対象にすべき
▽若年層の医師を対象は対象とした方策
▼「医師少数の地域で働こう」という意識を涵養するために、養成課程に入る「前」の教育も必要
(4)データ
▼地域別、診療科別の必要医師数を占めることが必要
▼医師偏在指標と医療現場の肌感覚には乖離があり、「医師が多い・少ないの考え方」「医師多数区域・少数区域を把握する範囲」「算定方法」の見直しが必要
(5)インフラストラクチャーとしての医師
▼医師を「国の資産、人財」と捉えて検討を行わなければ、本質的な改善につながらない
(6)診療報酬
▼医師少数の地域で最も求められる「総合医(必ずしも専門医を意味しない)による診療」を主軸に病院を運営すると適切な収益が得られない仕組みを是正し、「診療報酬」と「望まれる体制」との結びつけを行うべき
(7)関係機関の連携
▼大学と都道府県の連携を推進する必要がある(医師少数の地域で勤務する理由の上位に「大学の人事異動」「奨学金貸与の義務履行」が来ている)
(8)全体
▼医師を「強制的」に医師少数の地域で働かせる方策よりも、複数の対策の組み合わせで対応しなければ効果が上がらない
▼地域医療を守る病院の体制を築くためには、医師だけでなく、看護師、薬剤師などの流出等も併せて対策を講じる必要がある
また同日(11月19日)に記者会見に臨んだ相澤会長は、次のような点にも言及し「我が国の医療提供体制の在り方をしっかり議論して共通認識を持ち、その体制を実現するためにどういった施策をとるべきかを議論していかなければいけないが、そうした方向に進んでいない」と危機感を示しています。
▽まず「我が国の医療をどうしていくのか、望ましい医療提供体制としてどのような姿が良いのか」を考え、それを踏まえて「適切なところに、適切な人員を配置する」ことが基本となる。ある地域では「今ほどの医師数は必要ない」かもしれないし、別の地域では「より多くの医師数が求められる」かもしれないし、ある地域では「病院が今ほどは必要ない」かもしれない。そうした議論をするためにも、まずベースとなる「医療提供体制のあるべき姿」について、関係者で議論を重ね、共通認識を得る必要がある。それをせずに診療報酬での誘導などを行えば、「必要な医療」が置いてきぼりになる可能性が出てくる
▽財務省からは「強制的な手法」を盛り込んだ提言が出ているが、まず「日本の医療提供体制をどうしていくのか」を議論し、そのうえで「診療報酬をどう考えるか」などの手法を検討すべきである。医師は「大変な地域でも、災害時でも医療提供を行おう」という情熱を持っており、それを高めるような方向で議論を進めるべきである。規制や制限を設ければ「仕方なく医師少数の地域に行く」医師が出てくると思うが、それでよいのか?駒を動かすように考えるべきではない。
▽看護師不足・看護学生不足が顕著で、離職率も高まっているという。その背景には「医療界から他産業への流出」がある。また、看護師が看護業務に集中するためには看護補助者が非常に重要だが、補助者の確保も困難である。例えば「看護記録の大胆な簡素化とAI等導入、および導入支援」「院内保育所・院内学童保育拡充のための支援」などが必要だが、医師偏在対策と同様に「複数の取り組みを組み合わせる」ことが重要であろう。日病幹部で議論し、結論を得て、厚労省等に提言していく。あわせて「看護配置等の施設基準」(診療報酬)についても抜本的な見直しが必要である
【関連記事】
医師偏在対策、高齢医師では「総合的な診療能力」獲得教育、中堅医師では「ワークライフバランス」確保などが重要—日病・相澤会長
医師偏在対策に向けた「日病提言」をまとめる、規制的手法よりも「医師少数区域で勤務してよかった」と思える策が望ましい—日病・相澤会長
医師偏在是正に向けた「規制的手法」に賛否両論、外来医師多数区域での新規開業をより強く制限すべきか—新地域医療構想検討会(1)
急性期病院の集約化・重点化、「病院経営の維持、医療の質の確保」等に加え「医師の診療科偏在の是正」も期待できる—医師偏在対策等検討会
新たな地域医療構想、病院機能を【急性期病院】と報告できる病院を医療内容や病院数等で絞り込み、集約化促す—新地域医療構想検討会(1)
医師偏在是正に向けた「規制的手法」に賛否両論、外来医師多数区域での新規開業をより強く制限すべきか—新地域医療構想検討会(1)
医師偏在是正に向け、「医師多数県の医学部定員減→医師少数県へ振り替え」「総合診療能力を持つ医師養成」など進めよ—医師偏在対策等検討会
「医療保険制度での医師偏在対策」論議スタート、「保険料を保険給付『以外』に支弁する」ことに異論も—社保審・医療保険部会
医師偏在対策の総合パッケージ策定に向け、「インセンティブ」と「規制的手法」との組み合わせを検討—社保審・医療部会(1)
医師偏在是正に向け、例えば「●●科のサービスが特に過剰な地域」での診療報酬減算などを検討せよ―財政審
新たな地域医療構想、病院機能を【急性期病院】と報告できる病院を医療内容や病院数等で絞り込み、集約化促す—新地域医療構想検討会(1)
新たな地域医療構想、「病院機能の明確化」「実態にマッチした構想区域の設定」「病院経営の支援」など盛り込め—日病提言
新たな地域医療構想では、「回復期」機能にpost acute機能だけでなくsub acute機能も含むことを明確化—新地域医療構想検討会(2)
新たな地域医療構想、「病床の必要量」推計は現行の考え方踏襲、「病床機能報告」で新たに「病院機能」報告求める—新地域医療構想検討会
新たな地域医療構想論議、「現行の考え方を延長する部分」と「新たな考え方を組み込む部分」を区分けして進めよ—社保審・医療部会(2)
新たな地域医療構想、患者減が進む中で地域の実情踏まえた統合・再編など「医療機関の経営維持」等も重要視点の1つ—新地域医療構想検討会
新たな地域医療構想は「2040年頃の医療提供体制ビジョン」、医療計画は「直近6年間の医療提供体制計画」との役割分担—新地域医療構想検討会
新たな地域医療構想、協議の旗振り役明確化、公民の垣根超えた議論、医療・介護全体見た改革推進が極めて重要—新地域医療構想検討会
医療・介護連携の強化が「医療提供体制改革、新地域医療構想」を考える上で必要な不可欠な要素—新地域医療構想検討会
2040年頃見据えた新地域医療構想、病院の主体的な動き(機能転換など)が必要な分野について「何が必要か」の深堀りを—新地域医療構想検討会
2040年頃見据えた新地域医療構想、在宅医療の強化、構想区域の見直し、「病院」機能明確化などですでに共通認識—新地域医療構想検討会
【ポスト地域医療構想】論議スタート、医療介護連携、構想区域の在り方、医療人材確保、必要病床数設定等が重要論点—新地域医療構想検討会
【ポスト地域医療構想】論議を近々に開始、入院だけでなく、外来・在宅・医療介護連携なども包含して検討—社保審・医療部会(1)
地域医療構想実現に向けて国が技術的・財政的支援を行う【モデル推進区域】、石川県「能登北部」など14区域の指定を決定—厚労省
地域医療構想実現に向けた取り組み、依然地域間に大きなバラつき、非稼働の病床数は全国で3万5571床に—地域医療構想・医師確保計画WG(3)
2024年度病床機能報告、地域包括医療病棟は急性期または回復期で報告、時間外加算取得状況の報告も—地域医療構想・医師確保計画WG(2)
地域医療構想実現に向け国が技術的・財政的支援を行うモデル推進区域、石川県「能登北部」など12区域を指定—地域医療構想・医師確保計画WG(1)
地域医療構想の実現に向け、都道府県に1-2か所の推進区域、全国に10-20か所のモデル推進区域を定め、国が技術的・財政的支援—厚労省
地域医療構想実現に向けた取り組みはバラつき大、国が「推進区域、モデル推進区域」指定し支援実施—地域医療構想・医師確保計画WG
地域医療構想、日本全国では進捗しているが地域ごとに大きな過不足、ポスト地域医療構想では地域実情反映を—地域医療構想・医師確保計画WG
2023年度までに全病院に求められる機能再検証進む、今後「外来・在宅も含めた医療体制改革」論議にも期待—地域医療構想・医師確保計画WG(2)
2025年度に全国の病床数総量は119万床で「必要量と一致」するが、地域ごとの過剰・過少がある―地域医療構想・医師確保計画WG(1)
厚労省認定の「複数医療機関の再編・統合」、「医療機能に関連する設備共有」等の新メリット付与—地域医療構想影響に・医師確保計画WG
民間病院の機能再検証に遅れ、2025年度の地域医療構想実現に向け「機能再検証の進捗状況」を定期チェック—地域医療構想・医師確保計画WG
民間病院も巻き込んだ「地域医療構想の2025年度実現」協議を活性化し、進捗状況を定期チェックせよ—第8次医療計画検討会
第8次医療計画に向けた意見を取りまとめ!新興感染症対応と通常医療との両立・確保に向けた議論スタート!—第8次医療計画検討会
2023年度から【ポスト地域医療構想】作成論議!各病院・都道府県はまず「2025年度の地域医療構想実現」を!—社保審・医療部会(1)
地域医療構想の必要病床数と病床機能報告結果、単純比較できない点を再確認―地域医療構想・医師確保計画WG(1)
医療提供体制のグランドデザイン、ポスト地域医療構想、アウトカム重視した人員配置基準など議論すべき—社保審・医療部会
医師偏在是正に向けた「規制的手法」に賛否両論、外来医師多数区域での新規開業をより強く制限すべきか—新地域医療構想検討会(1)
医師偏在是正に向け、「医師多数県の医学部定員減→医師少数県へ振り替え」「総合診療能力を持つ医師養成」など進めよ—医師偏在対策等検討会
「医療保険制度での医師偏在対策」論議スタート、「保険料を保険給付『以外』に支弁する」ことに異論も—社保審・医療保険部会
医師偏在対策の総合パッケージ策定に向け、「インセンティブ」と「規制的手法」との組み合わせを検討—社保審・医療部会(1)





