新たな地域医療構想、患者減が進む中で地域の実情踏まえた統合・再編など「医療機関の経営維持」等も重要視点の1つ—新地域医療構想検討会
2024.8.27.(火)
「人口減→患者減→診療報酬収益減」が進む中では、新たな地域医療構想を考えるにあたって、地域の実情踏まえて、統合・再編なども視野に入れた「医療機関の経営維持」等も重要視点の1つとなる—。
また新たな地域医療構想においては、「高齢者の救急搬送を予防するためのかかりつけ医機能強化」、「地域の実情にマッチした在宅医療提供体制の整備」、「医療機関-介護施設等の顔の見える関係の構築」などが重要ポイントとなる—。
8月26日に開催された「新たな地域医療構想等に関する検討会」(以下、新検討会)で、こうした議論が行われました。9月から各論論議に入り、さらに議論を深めて「今夏・秋(2024年夏・秋)の中間まとめ」「年内(2024年内)の最終とりまとめ」を目指します。

8月26日に開催された「第7回 新たな地域医療構想等に関する検討会」
目次
「人口減→患者減→診療報酬収益減」が進み、医療機関経営は厳しさを増す
2040年頃を念頭においた「新たな地域医療構想」策定論議が検討会で進んでいます(関連記事はこちらとこちらとこちらとこちらとこちら)。
2025年度には、人口の大きなボリュームゾーンを占める団塊世代がすべて75歳以上の後期高齢者に達することから、急速に医療ニーズの増加・複雑化が生じます。こうした事態に対応できる効果的・効率的な医療提供体制を地域ごとに構築するため、【地域医療構想】の実現が求められています(関連記事はこちら)。
さらに2025年以降は、高齢者人口そのものは大きく増えない(高止まりしたまま)ものの、▼85歳以上の高齢者比率が大きくなる(重度の要介護高齢者、認知症高齢者の比率が高まる)▼支え手となる生産年齢人口が急激に減少していく(医療・介護人材の確保が極めて困難になる)—ことが分かっています。少なくなる一方の若年世代で、多くの高齢者を支えなければならず、「効果的かつ効率的な医療提供体制」の構築がますます重要になってきます。
また、こうした人口構造の変化は、地域によって大きく異なります。ある地域では「高齢者も、若者も減少していく」ものの、別の地域では「高齢者も、若者もますます増加していく」、さらに別の地域では「高齢者が増加する一方で、若者が減少していく」など区々です。
こうした状況を背景に「2040年頃を見据えた新たな地域医療構想」を策定し、これに基づいて医療提供体制を地域ごとに改革していくことが求められており、8月26日の検討会では、厚生労働省大臣官房の高宮裕介参事官(救急・周産期・災害医療等、医療提供体制改革担当)が、上記の点を次のような新たなデータに基づいて確認しています。
▽2040年には「85歳以上人口を中心とした高齢化」と「生産年齢人口」の減少が見られる。生産年齢人口はほぼ全ての地域で減少し、高齢人口は「大都市部:増加、過疎地域:減少、地方都市部:両者の混在」となる
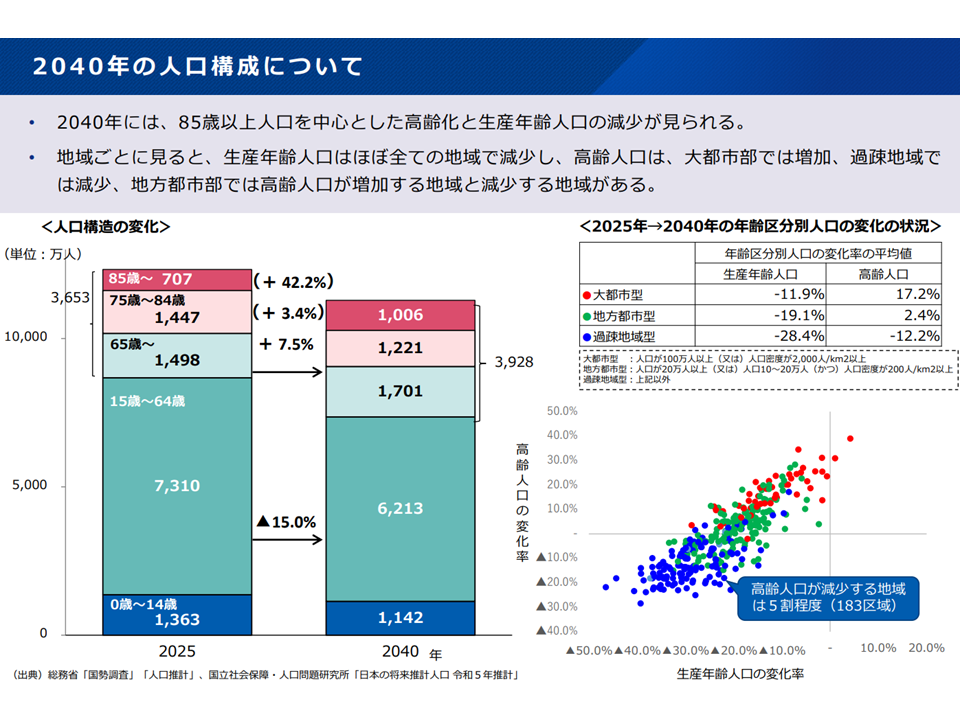
2040年の人口構成(新地域医療構想検討会1 240826)
▽医療・介護の複合ニーズを有する85歳以上の高齢者が増加(2020年から2040年にかけて、85歳以上の救急搬送は75%増加、85歳以上の在宅医療需要は62%増加)すると見込まれる
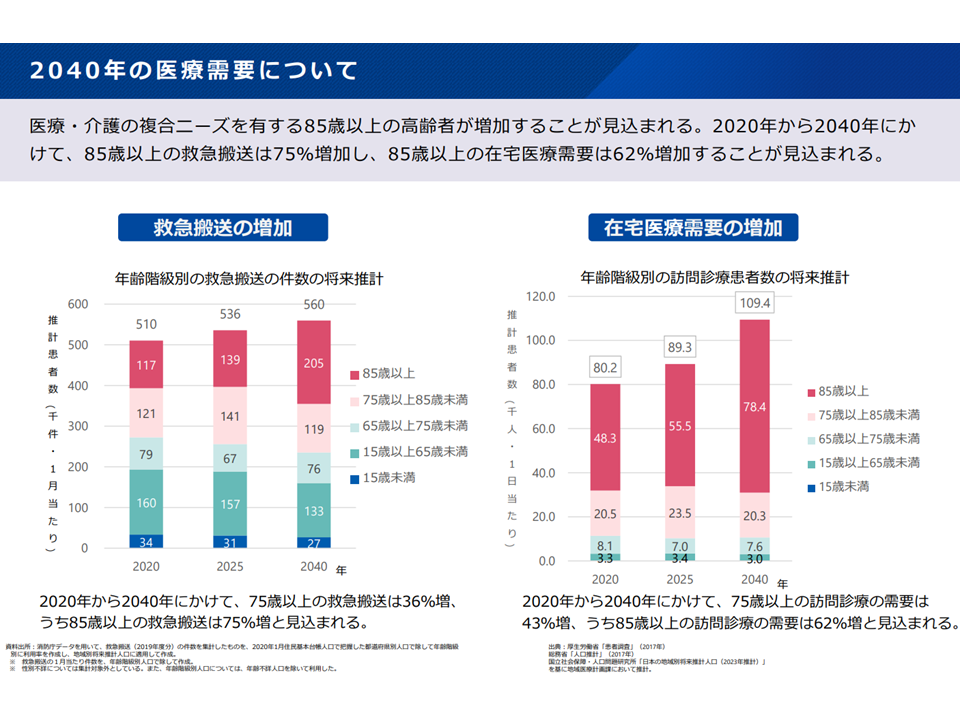
2040年の医療需要(新地域医療構想検討会2 240826)
▽2040年にかけて、大都市部では85歳以上を中心に医療需要が増加するが、過疎地域では生産年齢人口の減少も大きく医療需要は減少する見込み
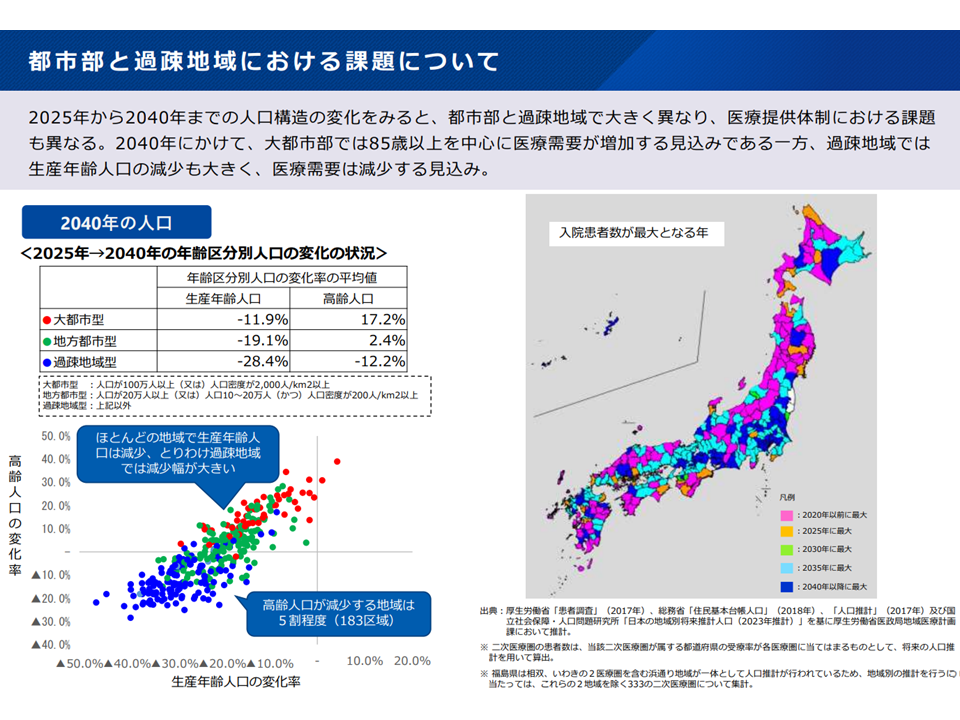
地域別の医療課題(新地域医療構想検討会11 240826)
人口構造の変化は、当然、医療・介護ニーズや医療・介護提供体制にも大きな影響を及ぼします。高宮参事官は、次のような新たなデータも示しています。
【救急搬送関連】
▽「老人ホーム(特別養護老人ホーム、有料老人ホームなど)からの救急搬送」件数が増加する(2021年の約45万人(全体の8.2%)→2040年には約67万人に増加、特に85歳以上が増加)
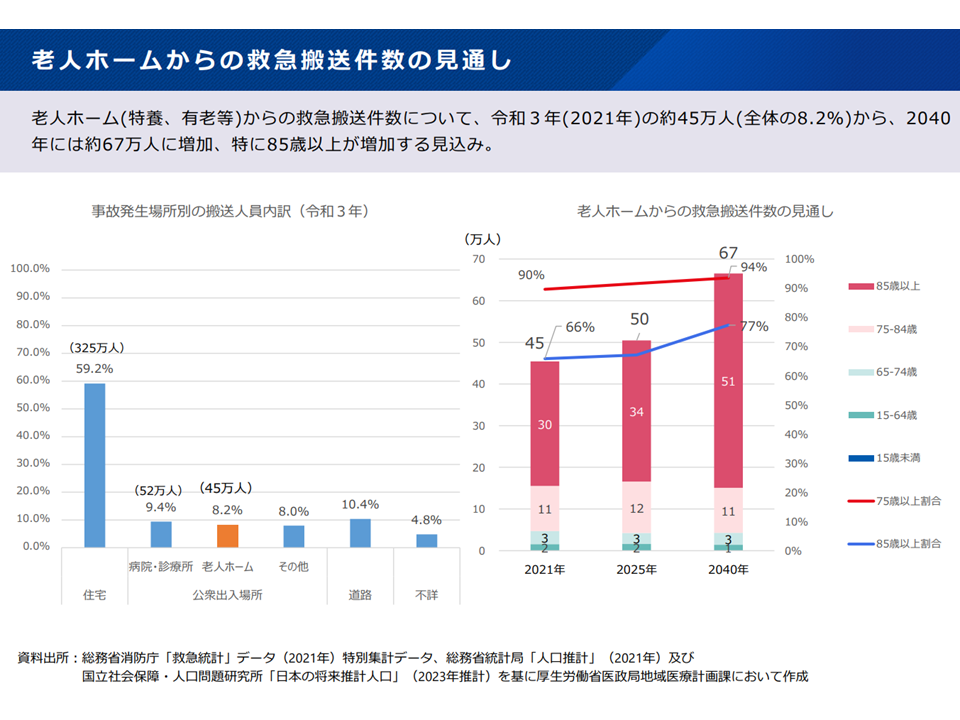
老人ホームからの救急搬送件数(新地域医療構想検討会3 240826)
【在宅医療関連】
▽在宅医療を提供する病院数は増加傾向にあるが、診療所数は横ばいである。在宅医療需要は、66の2次医療圏で「2020年から2040年にかけて50%以上増加」するなど、増加が見込まれる
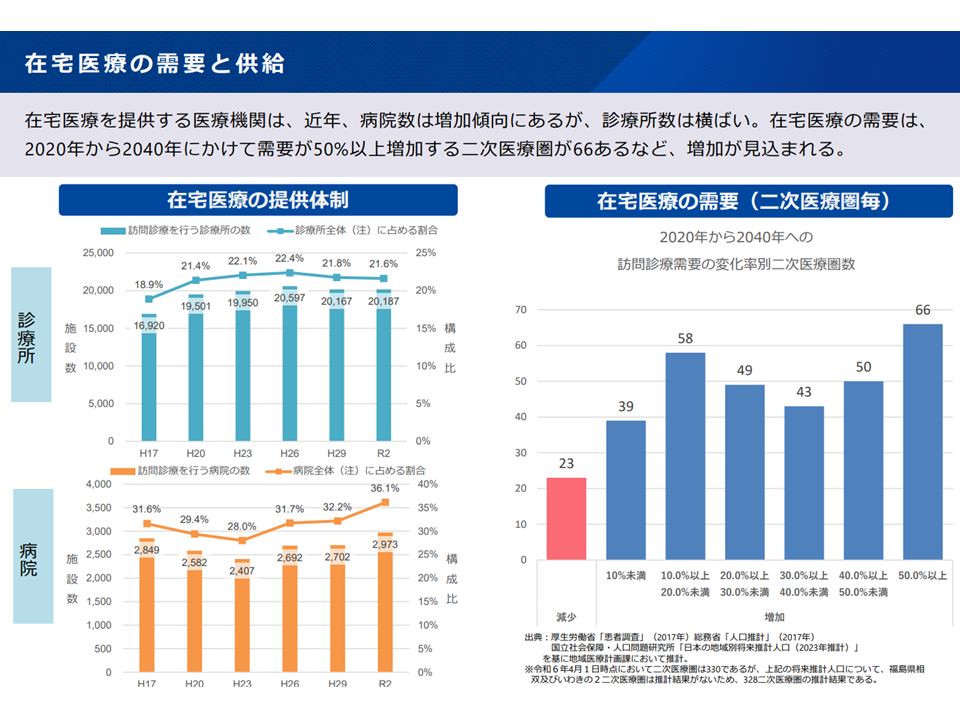
在宅医療の需要供給(新地域医療構想検討会4 240826)
▽2020年から2040年にかけて、人口規模5万人未満の一部の市区町村等を除き、多くの市区町村で訪問診療の需要は増加する。特に、人口規模5万人以上50万人未満、50万人以上の市区町村では、多数の市区町村で訪問診療の需要が50%以上増加する見込み
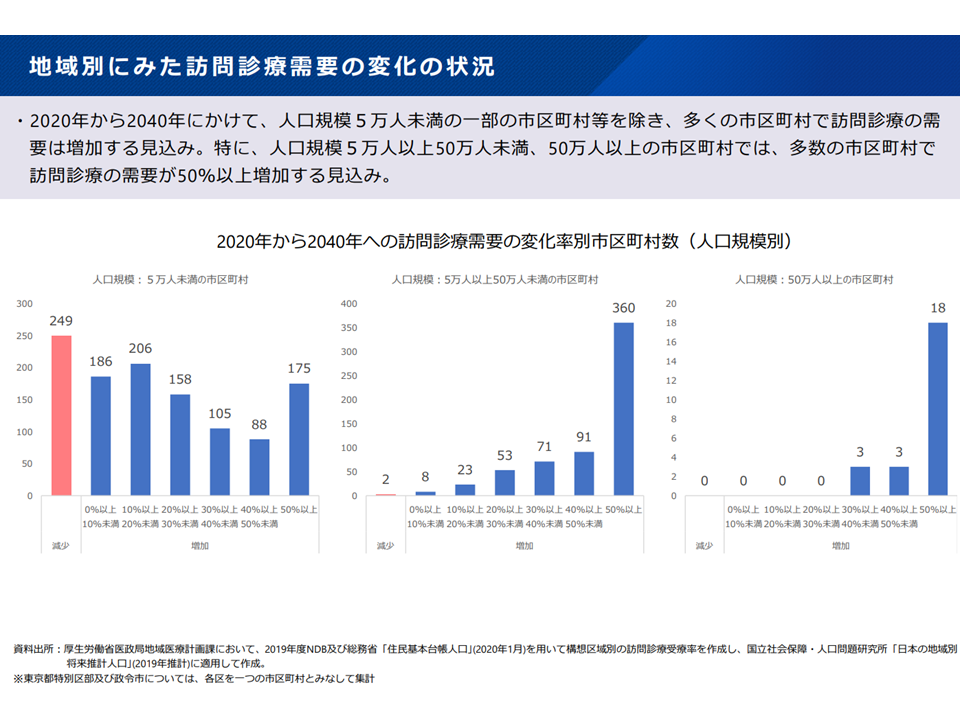
地域別に見た訪問診療需要(新地域医療構想検討会5 240826)
▽在宅医療のキャパシティには限りがある
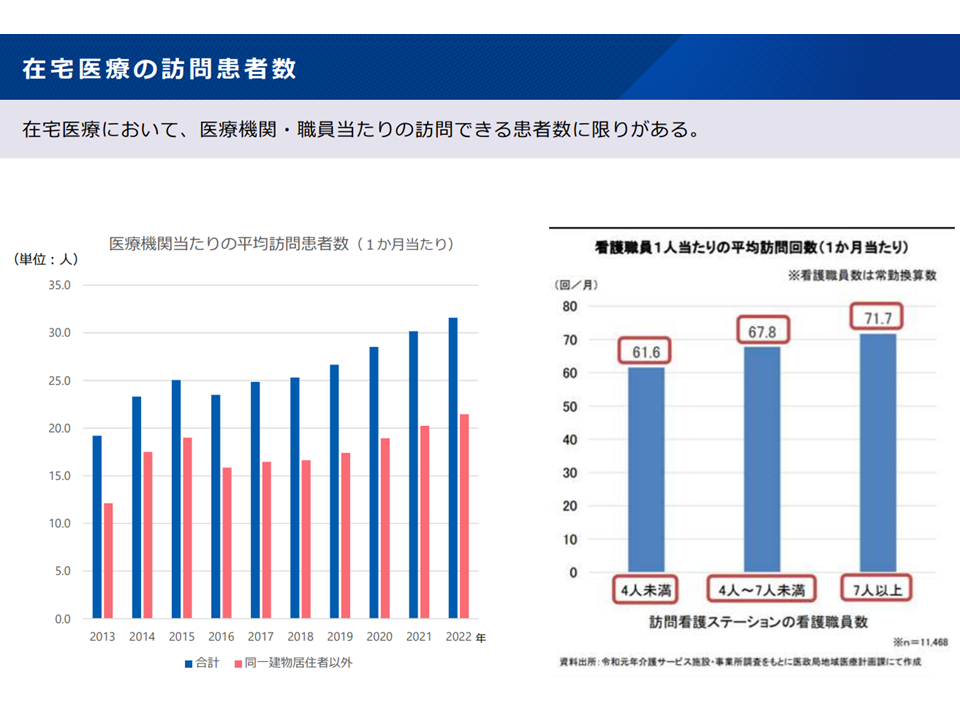
在宅医療のキャパシティ(新地域医療構想検討会6 240826)
▽人口規模が小さい2次医療圏では診療所数が減少傾向にあり、大きな2次医療圏では増加傾向にある
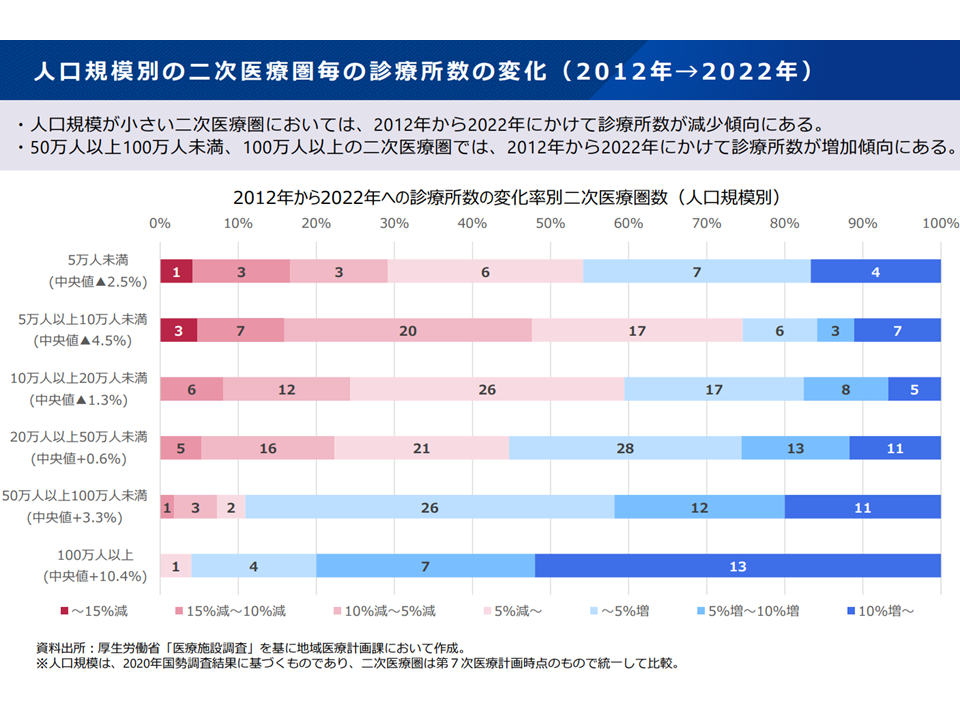
2次医療圏における診療所数1(新地域医療構想検討会9 240826)
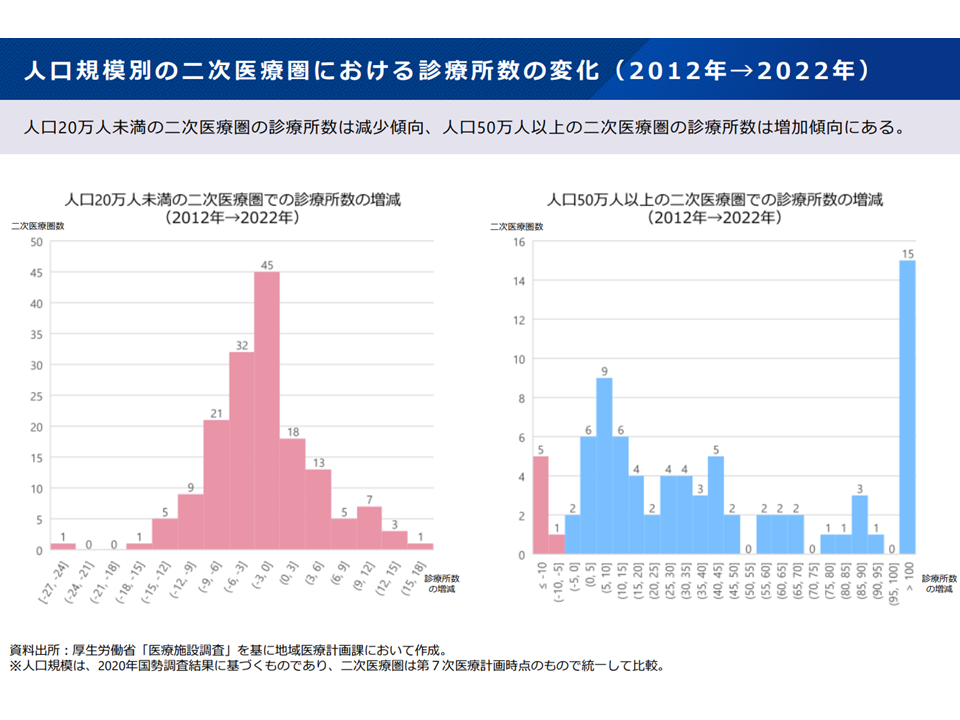
2次医療圏における診療所数2(新地域医療構想検討会10 240826)
【病院の経営状況関連】
▽一般病院等の医業利益率は低下している(病床利用率の低下)
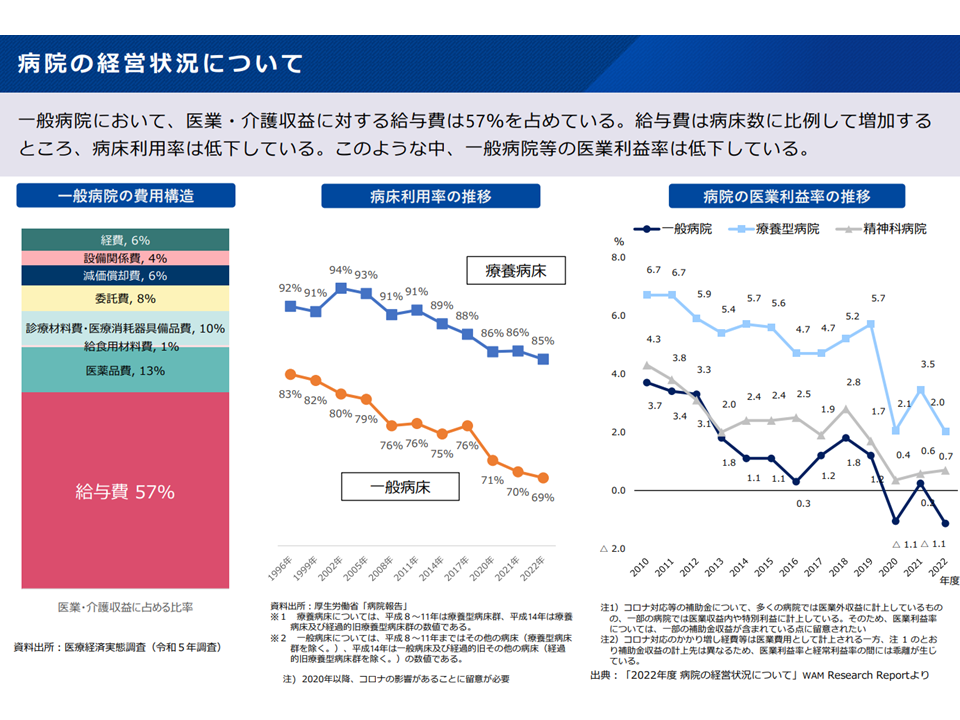
病院の経営状況(新地域医療構想検討会7 240826)
▽2020年から2040年にかけて、全ての診療領域において、半数以上の構想区域で手術件数が少なくなる
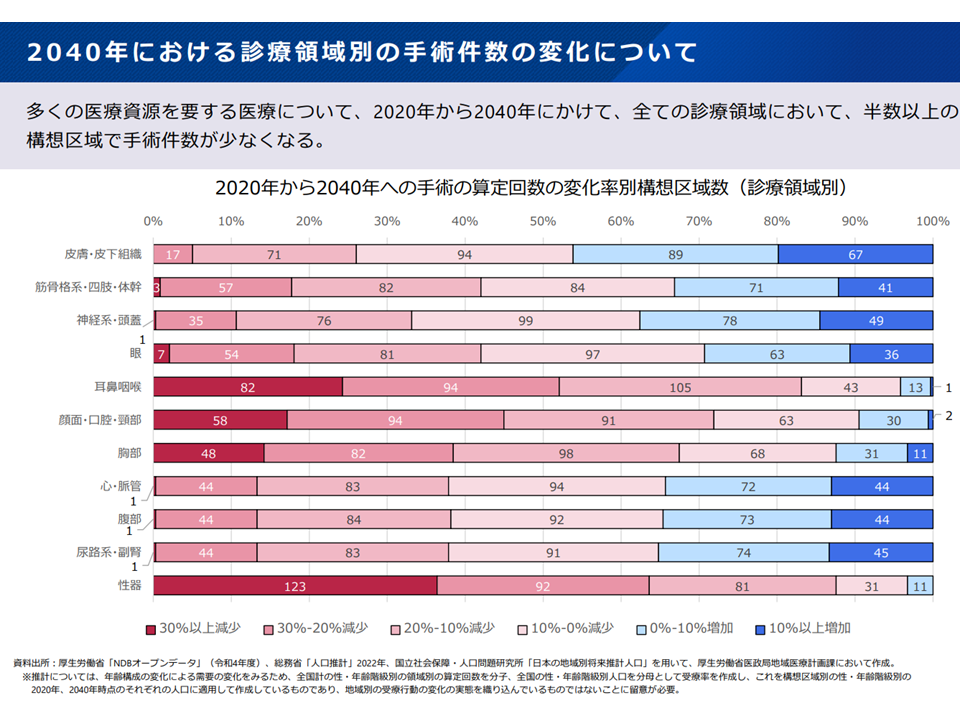
手術件数の変化(新地域医療構想検討会8 240826)
こうした複雑な状況を踏まえて新たな地域医療構想を考えていく必要があり、高宮参事官は(1)地域の患者・要介護者を支えられる地域全体を俯瞰した構想とする必要がある(2)今後の連携・再編・集約化をイメージできる医療機関機能に着目した医療提供体制を構築する必要がある(3)限られたマンパワーにおけるより効率的な医療提供を実現する必要がある—との方向性を示すとともに、次のような具体的な考え方も示しました。
▽高齢者救急増への対応
・軽症・中等症を中心とした高齢者救急受け入れ体制を強化する
・ADL低下を防ぐため、入院早期から必要なリハビリを適切に提供し、早期に生活の場に戻ることを目指す
・医療DX推進等により、日頃から在宅や高齢者施設等と地域の医療機関の連携、かかりつけ医機能の発揮等を通じ、救急搬送や状態悪化の減少等が図られるよう、在宅や高齢者施設等を含む対応力の強化を目指す
▽在宅医療需要増への対応
・必要に応じて「現行の構想区域よりも小さい単位」で、地域の医療機関連携による24時間の在宅医療の提供体制の構築、オンライン診療の積極的な活用、介護との連携等、効率的かつ効果的な在宅医療の体制強化を目指す
・外来医療においても、時間外対応や在宅医療等のかかりつけ医機能を発揮して必要な医療提供を行う体制を目指す
▽医療の質やマンパワーの確保
・手術等の労働集約的な治療が減少し、急性期病床の稼働率の低下による医療機関経営への影響が見込まれる中、必要に応じて「現行の構想区域を越えて一定の症例や医師を集約」して、医師の修練や医療従事者の働き方改革を推進しつつ、高度医療・救急を提供する体制の構築を目指す
▽必要な医療機能の維持
・特に過疎地域において、人口減少や医療従事者の不足が顕著となる中、地域で不可欠な医療機能(日常診療や初期救急)について、拠点となる医療機関からの医師の派遣、巡回診療、ICT等を活用し、生産性の向上を図り、機能維持を目指す
「救急搬送を未然に防ぐ方策」「医療・介護の実質的な連携」などが重要ポイント
これまでの「新たな地域医療構想」策定論議を整理し、最新データでその必要性・重要性などを裏付けして、「今後の方向性」を確認したものと言えます。構成員からも、今後の議論に向けて様々な意見が出ています。
例えば、救急搬送に関しては、体制整備の重要性を多く構成員が確認するとともに、▼救急医療に関しては「搬送を未然に防ぐ」ことが重要で、かかりつけ医機能の強化などを十分に考えるべき(香取構成員)▼高齢者施設の医療対応力強化などが必要で、そこでは専門性の高い看護師の力が重要となる(吉川久美子構成員:日本看護協会常任理事)▼増加する高齢者救急の増加に備えた「軽症・中等症に対応する2次救急の充実」、早期退院に向けた「早期リハの充実」、医療資源の減少に対応するための「施設の集約化、大規模化」などが重要視点となる(河本滋史構成員:健康保険組合連合会専務理事)—といった意見が出ています。
また在宅医療に関しては、▼小規模な構想区域では「在宅医療のニーズも減るが、供給体制(診療所等)も減少し、大都市と同様に逼迫していく」点なども踏まえた検討が必要となる(岡俊明構成員:日本病院会副会長)▼在宅医療の状況は「開業医が潤沢にある地域」「期間病院しかない地域」などで大きく異なるため、「こうした地域ではこうした対応が必要である」といったパターン分けなどを考える必要がある。また医療資源は限られており、オンライン診療などの「他のツール」活用も十分に考える必要がある(香取照幸構成員:未来研究所臥龍代表理事/兵庫県立大学大学院特任教授)▼在宅医療提供を考える際には、地域(大都市、過疎地等)だけでなく、対象患者(自宅療養患者、施設入所者等)も考えていく必要がある(猪口雄二構成員:全日本病院協会会長)—との提案がなされました。在宅医療対応の重要性を再確認できます。
他方、医療・介護連携に関しては、▼医療・介護連携等では「群市区医師会」単位での対応が重要となる(今村知明構成員:奈良県立医科大学教授)▼入院早期からのリハビリ、医療・介護連携の実質的な連携などを強力に推進すべき(江澤構成員)—などの考えが示されました。
さらに、「医療機関経営が非常に厳しく、医療機関経営支援の視点も重視すべき」との声が伊藤伸一構成員(日本医療法人協会会長代行)、猪口構成員、江澤構成員らから出ています。新型コロナウイルス感染症が落ち着きを見せる中でも入院患者数は戻っておらず、また物価高騰や人件費高騰などにより医療機関経営は厳しさを増しています。さらに、地方の多くの医療機関では「人口減→患者減→診療報酬収益減」が進んでいくとみられます。こうした状況に対応するために「医療機関の集約化、大規模化」などを考えていく必要がありますが、「地域によって大きく状況が異なる」「患者の医療へのアクセスにも十分な配慮が必要である」など、考慮すべき要素が多岐にわたっており、単純に「合併、統合を進めれば解決する」という問題ではない点にも最大限の留意が必要となります。
このほか、▼医師育成強化に向けて「どのような能力を持った医師にどのような場面で働いてもらうのか」などを明確にPRしていくべき(大屋祐輔構成員:全国医学部長病院長会議・地域の医療及び医師養成の在り方に関する委員会委員長)▼認知症高齢者などハビリ実行が難しい患者では、回復期リハ病棟よりも老人保健施設が好ましいなどの点も重視すべき(東憲太郎構成員:全国老人保健施設協会会長)▼新たな地域医療構想の所掌は広く、各調整会議で議論すべき事項も膨大となる点に留意すべき(望月泉構成員:全国自治体病院協議会会長)—といった意見も出ています。
こうした意見も踏まえて、検討会では9月以降「各論論議を深めていく」ことになります。
療養病床に入院する医療区分1患者は76%減、相当な進捗を確認できる
関連して高宮参事官は、現行地域医療構想の進捗状況にも触れ、次のような状況を紹介しています。
▽日本全国で見ると、「現行の地域医療構想で推計した病床数の必要量」と、「病床機能報告で報告された2025年の病床数」とは、同程度の水準となっている。
▽機能区分別にみても、▼急性期病床の減少▼回復期病床の増加▼介護医療院等の在宅・介護施設等への移行等による慢性期病床の減少—など、全体として進捗が認められる
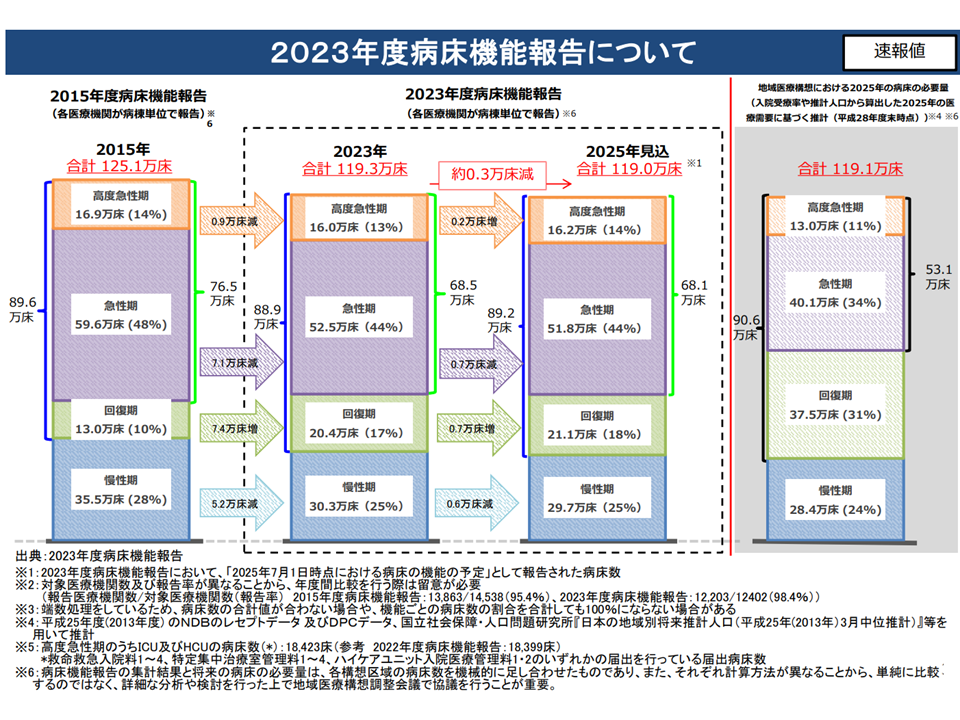
2023年度病床機能報告の速報値(新地域医療構想検討会12 240826)
とくに、地域医療構想策定ガイドラインでは、(a)一般病床に入院する医療資源投入量175点未満の患者(いわゆるC3未満の患者)(b)医療療養病床に入院する医療区分1の患者の70%(c)医療療養病床における入院受療率の地域差解消分―について「在宅医療などで対応する」こととされています(これらで全国30万人分と推計)が、この3点が下記のように相当程度進捗していることが伺えます。
(a)一般病床に入院する医療資源投入量175点未満の患者(いわゆるC3未満の患者):64%減(11万3000人→4万3000人)
(b)医療療養病床に入院する医療区分1の患者:76%減(12万5000人→3万人)
(c)医療療養病床における入院受療率の地域差解消分:(▲11万9000床→▲11万3000床)
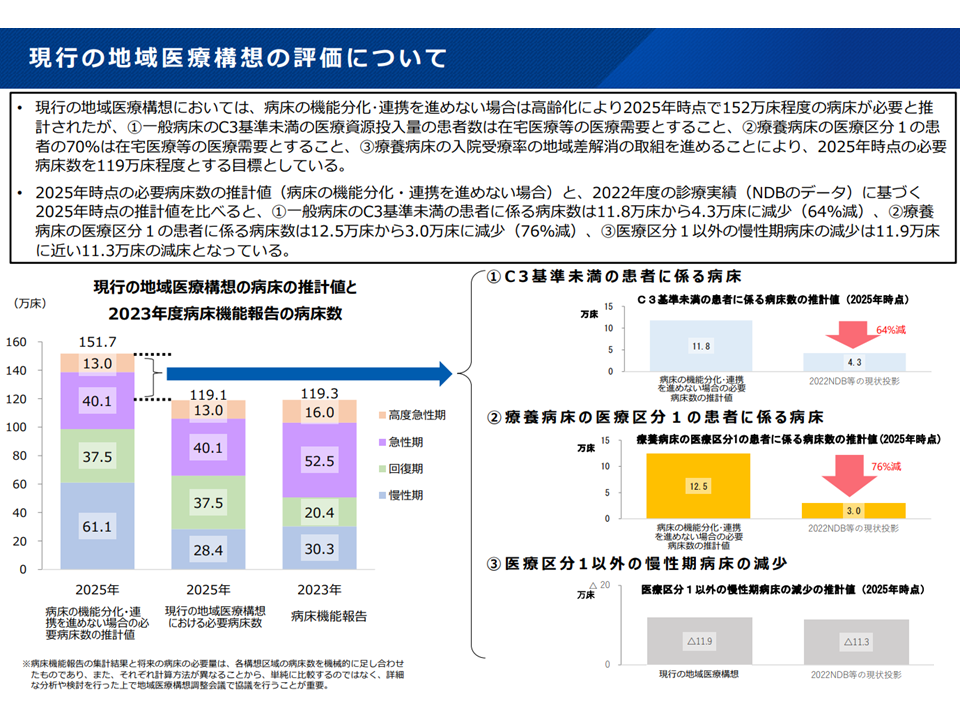
現行の地域医療構想の変化(新地域医療構想検討会13 240826)
これらの背景には、▼医療療養から介護医療院への転換▼在院日数の減少▼病院病棟の機能転換—などがあると見られますが、今村構成員は「医療現場の努力が大きな成果を結んでいる。しっかりとその点をPRすべき」と称賛しています。
なお、Gem Medを運営するグローバルヘルスコンサルティング・ジャパン(GHC)では、機能再編や経営強化プランを策定する公立病院を支援するサービスメニューも準備しています。
GHCが「先行して新公立病院改革プラン改訂を行った病院」(市立輪島病院:石川県輪島市)を支援したところ、「入院単価の向上」「戦略的な病床機能強化の推進」などが実現されています。「経営強化」「機能強化」を先取りして実現している格好です。
ガイドラインでは「外部アドバイザーの活用も有効である」と明示していますが、コンサルティング会社も玉石混交で「紋切り型の一律の改革プランしかつくれない」ところも少なくありません。この点、GHCでは「膨大なデータとノウハウ」「医療政策に関する正確かつ最新の知識」をベースに「真に地域で求められる公立病院となるための経営強化プラン」策定が可能です。
●GHCのサービス詳細はこちら
従前より「地域単位での医療提供体制見直し」に着目してコンサルティングを行っているGHCマネジャーの岩瀬英一郎は「従来通りの考えにとどまらず、より緻密な分析を行い、戦略をもった検討をベースとして『地域に必要とされる公立病院の姿』を個々の病院の実情に合わせて検討する必要がある」と強調しています。
【関連記事】
新たな地域医療構想は「2040年頃の医療提供体制ビジョン」、医療計画は「直近6年間の医療提供体制計画」との役割分担—新地域医療構想検討会
新たな地域医療構想、協議の旗振り役明確化、公民の垣根超えた議論、医療・介護全体見た改革推進が極めて重要—新地域医療構想検討会
医療・介護連携の強化が「医療提供体制改革、新地域医療構想」を考える上で必要な不可欠な要素—新地域医療構想検討会
2040年頃見据えた新地域医療構想、病院の主体的な動き(機能転換など)が必要な分野について「何が必要か」の深堀りを—新地域医療構想検討会
2040年頃見据えた新地域医療構想、在宅医療の強化、構想区域の見直し、「病院」機能明確化などですでに共通認識—新地域医療構想検討会
【ポスト地域医療構想】論議スタート、医療介護連携、構想区域の在り方、医療人材確保、必要病床数設定等が重要論点—新地域医療構想検討会
【ポスト地域医療構想】論議を近々に開始、入院だけでなく、外来・在宅・医療介護連携なども包含して検討—社保審・医療部会(1)
地域医療構想実現に向けて国が技術的・財政的支援を行う【モデル推進区域】、石川県「能登北部」など14区域の指定を決定—厚労省
地域医療構想実現に向けた取り組み、依然地域間に大きなバラつき、非稼働の病床数は全国で3万5571床に—地域医療構想・医師確保計画WG(3)
2024年度病床機能報告、地域包括医療病棟は急性期または回復期で報告、時間外加算取得状況の報告も—地域医療構想・医師確保計画WG(2)
地域医療構想実現に向け国が技術的・財政的支援を行うモデル推進区域、石川県「能登北部」など12区域を指定—地域医療構想・医師確保計画WG(1)
地域医療構想の実現に向け、都道府県に1-2か所の推進区域、全国に10-20か所のモデル推進区域を定め、国が技術的・財政的支援—厚労省
地域医療構想実現に向けた取り組みはバラつき大、国が「推進区域、モデル推進区域」指定し支援実施—地域医療構想・医師確保計画WG
地域医療構想、日本全国では進捗しているが地域ごとに大きな過不足、ポスト地域医療構想では地域実情反映を—地域医療構想・医師確保計画WG
2023年度までに全病院に求められる機能再検証進む、今後「外来・在宅も含めた医療体制改革」論議にも期待—地域医療構想・医師確保計画WG(2)
2025年度に全国の病床数総量は119万床で「必要量と一致」するが、地域ごとの過剰・過少がある―地域医療構想・医師確保計画WG(1)
厚労省認定の「複数医療機関の再編・統合」、「医療機能に関連する設備共有」等の新メリット付与—地域医療構想影響に・医師確保計画WG
民間病院の機能再検証に遅れ、2025年度の地域医療構想実現に向け「機能再検証の進捗状況」を定期チェック—地域医療構想・医師確保計画WG
民間病院も巻き込んだ「地域医療構想の2025年度実現」協議を活性化し、進捗状況を定期チェックせよ—第8次医療計画検討会
第8次医療計画に向けた意見を取りまとめ!新興感染症対応と通常医療との両立・確保に向けた議論スタート!—第8次医療計画検討会
2023年度から【ポスト地域医療構想】作成論議!各病院・都道府県はまず「2025年度の地域医療構想実現」を!—社保審・医療部会(1)
地域医療構想の必要病床数と病床機能報告結果、単純比較できない点を再確認―地域医療構想・医師確保計画WG(1)





