多くの救急医療機関がコロナ感染症対応を実施、救急・災害医療と感染症対策との関係を整理へ―救急・災害ワーキング
2021.10.19.(火)
第8次医療計画が2024年度からスタートするが、医療計画の要素である「救急医療」や「災害医療」について、その在り方、体制整備、評価の手法などを検討していく―。
その際、多くの救急医療機関が新型コロナウイルス感染症対応を行っている点を踏まえて、「救急・災害医療」と「感染症対策」との関係を整理する必要がある―。
また、2021年度に入ってもコロナ感染症の影響は大きく、救命救急センターの充実段階評価において「コロナ感染症の影響を大きく受けている」と考えられる項目については、除外するなどの臨時対応を行う必要がある―。
10月13日に開催された「救急・災害医療提供体制等に関するワーキンググループ」(第8次医療計画等に関する検討会の下部組織、以下「救急・災害ワーキング」)で、こういった議論が始まりました。

10月13日に開催された「第1回 回救急・災害医療提供体制等に関するワーキンググループ」
第8次医療計画の「救急・災害医療」の在り方や評価項目を議論
2024年度から「第8次医療計画」がスタートします。医療計画には、▼5疾病(がん、脳卒中、急性心筋梗塞、糖尿病、精神疾患)▼6事業(救急医療、災害医療、へき地医療、周産期医療、小児救急を含む小児医療、新たに「新興感染症」医療)▼在宅医療—に関する医療提供体制、さらには▼基準病床数▼医療従事者の確保▼医療安全の確保▼施設整備目標―などを定め(医療法第30条の4第2項ほか)ます。
救急・災害ワーキングでは、6事業のうち「救急医療」「災害医療」の在り方や評価指標などを議論していくとともに、「新興感染症と救急・災害医療との関係」についても検討していきます。後述するように、我が国では救急医療において「新型コロナウイルス感染症への対応の多く」を担っている実態があるためです。
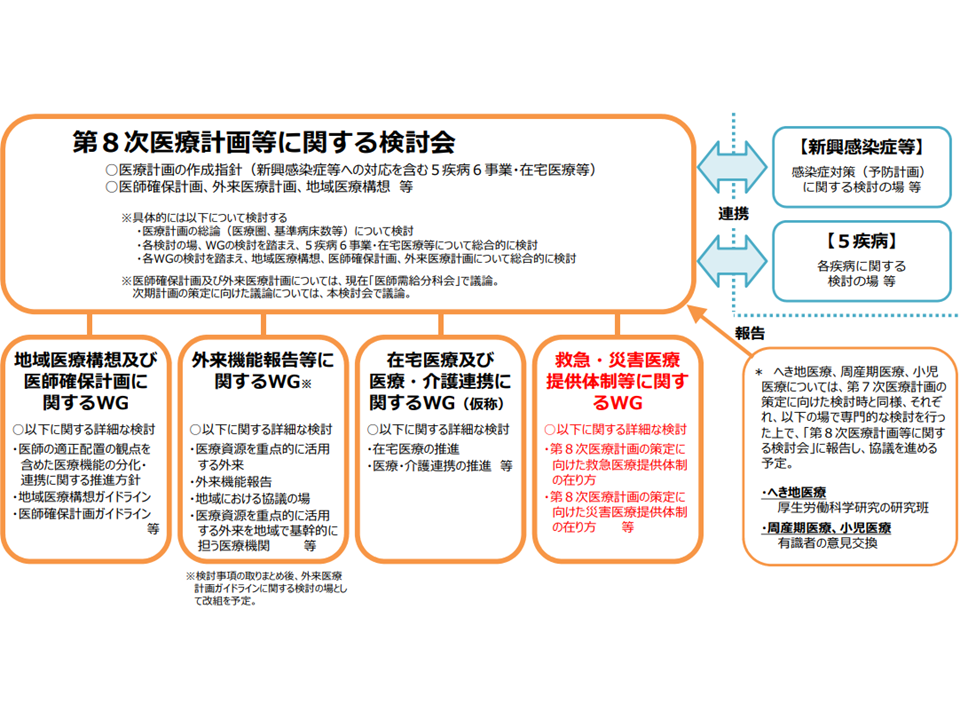
第8次医療計画に向けた、検討体制(救急・災害ワーキング2 211013)
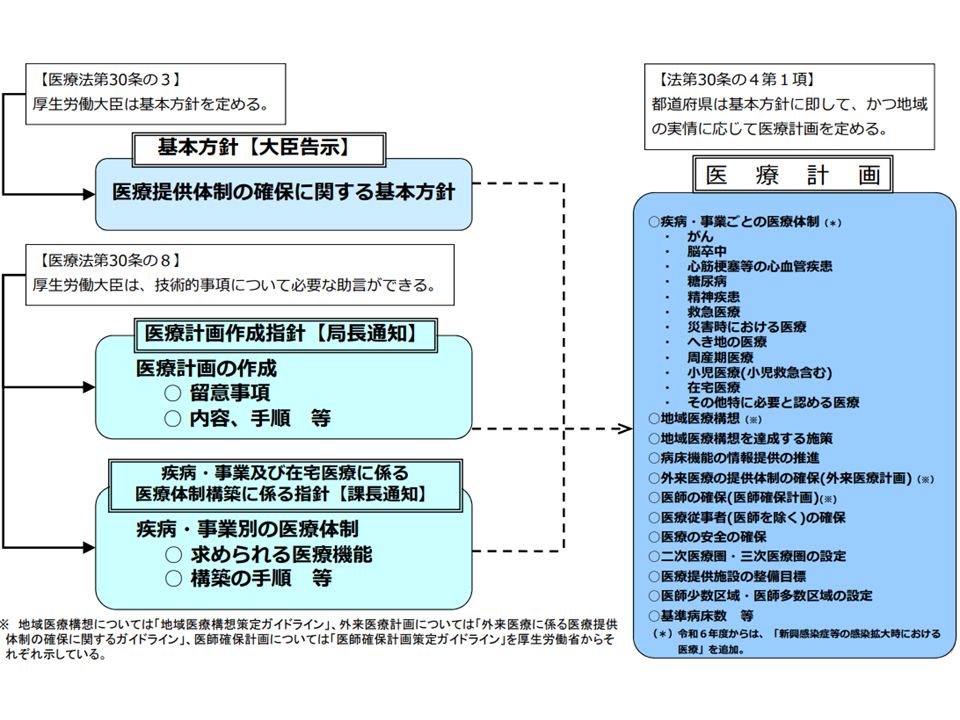
医療計画の全体像と基本方針等との関係(救急・災害ワーキング2 211013)
具体的な検討テーマは、「救急医療」に関しては▼第7次医療計画(現行計画、2018-23年度を対象)の中間見直しを踏まえた体制構築▼救命救急センターの充実段階評価(2021年度の取り扱い、2022年度以降の評価)▼2次救急医療機関の在り方▼ドクターヘリ・ドクターカー▼新興感染症等との関わり方―、「災害医療」に関しては▼第7次医療計画の中間見直しを踏まえた体制構築▼病院の耐震化▼医療機関の浸水対策▼災害拠点病院以外の病院に対する災害医療提供体制▼新興感染症等との関わり方―といった項目が提示されました。
このうち「新興感染症等との関わり方」は、これまでにない「新たな検討テーマ」と言えます。
新興感染症をはじめとする感染症対策は、これまで「感染症指定医療機関において、病原菌やウイルスなどの封じ込めを目指す」ことを主眼においた取り組みが計画され、実行されてきました(予防計画)。
しかし、今般のコロナ感染症では、「感染者が爆発的に増加して感染症指定医療機関だけでは対処できない」事態となり、一般の医療機関、とりわけ救急医療施設やICU保有医療施設の協力が不可欠となりました。厚生労働省の調査では「急性期病棟保有医療機関の55%、2次救急医療施設(三次救急除く)の60%、3次救急医療施設の98%、ICU等保有医療機関の94%が、コロナ感染症入院患者の受け入れ」を行っていることが判明しました。
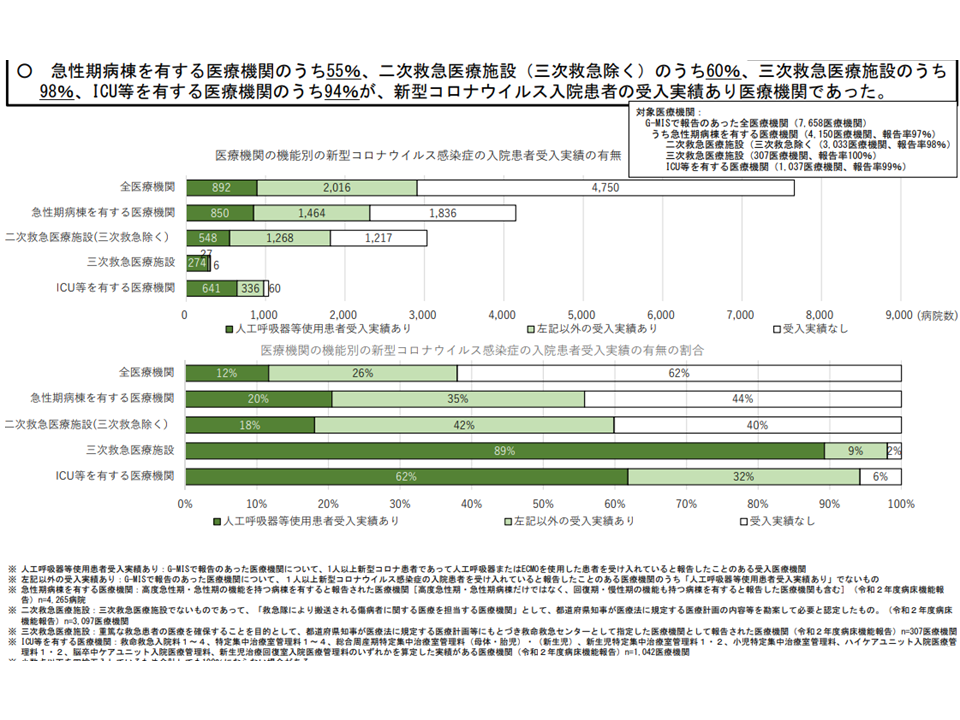
新興感染症が拡大した際には、「感染症指定医療機関」だけで対処することはできず、「救急医療機関」等の協力を仰がなければならないことを再確認できます。
しかし、救急医療機関は、コロナ感染症患者「以外」の患者も受け入れなければなりません。例えば脳卒中、急性心筋梗塞、外傷など、さまざま傷病が、コロナ流行時にも発生します。このため、救急医療機関では▼感染症対応▼一般医療対応▼感染拡大防止(感染症で救急搬送された患者から、一般傷病で救急搬送された患者などに感染が拡大してはならない)―など、様々な点に留意したうえで「一刻を争う患者対応」を迫られるのです。
ただし、感染症対応は「救急医療で完結する」わけではありません。感染症から回復した患者については、救急用ベッドや急性期ベッドから「回復期ベッド」へ移っていただくことが必要です。コロナ感染症対応では、当初、この点に「目詰まり」が生じ、急性期病床が逼迫してしまった点は記憶に新しいところでしょう。
また、感染がさらに拡大した際には「自宅や宿泊施設での療養」をお願いせざるを得ない状況が生じ、そこでは訪問診療や往診、訪問看護といった「在宅医療」提供体制を充実させる必要もあります。また、感染拡大を防止しながら、つまり対面診療を控えながら、最低限の医療アクセスを確保するために、「オンライン診療」等の活用も重要ポイントになることが分かってきました。
このため感染症対応は、「急性期から回復期、在宅医療、オンライン診療」など非常に幅広い分野が連携した「総合的な対策」が求められ、「救急・災害医療の範疇」にはとどまりません。
こうした点に鑑み、厚労省では、「第8次医療計画等に関する検討会」で新興感染症対策全般を議論し、「救急・災害ワーキング」で新興感染症に対する救急対応を議論するという、二層構造での検討を進める考えを示しています。もっとも、両者の切り分けは難しく、重複する部分もあると考えられることから、「第8次医療計画等に関する検討会」での医療現場ヒアリングの結果も踏まえて、どの検討組織で、どの範囲について検討するかを整理していくことになります。
こうした議論の進め方や検討テーマに異論は出ていませんが、猪口正孝構成員(全日本病院協会常任理事)は「まず、救急医療・災害医療が、コロナ禍で果たした役割について全体像を把握・整理し、そこから2次救急の在り方など、こまかな論点に落とし込んでいくべきである」との注文を付けています。
こうしたコロナ感染症対応への全体像や課題の整理などについても、「第8次医療計画等に関する検討会」で検証していくのか、「救急・災害ワーキング」で検証していくのかという整理も必要でしょう。今後、厚労省で「具体的に議論をどう進めていくのか」について整理が行われます。
第8次医療計画は2024年度にスタートします。ここから逆算すると、「2023年度に各都道府県で計画を作成する」←「2022年度末までに国(厚労省)が医療計画作成のための基本方針・指針を定める」←「基本方針・指針策定に向けて、第8次医療計画等に関する検討会や下部組織のワーキングで、議論を整理する」というスケジュールを建てることができます。これから1年半ほどかけて、上記の検討テーマについて救急・災害ワーキングで議論を重ねていくことになります。
2021年度にも救命救急センターはコロナ禍にあり、充実段階評価の項目を調整へ
ところで、3次救急を担う救命救急センターについては、評価基準を設けるとともに「毎年度厳しくしていく」という仕組みが運用されています。また、その評価結果は診療報酬や補助金のベースにもなっています。
【診療報酬上の評価】
A300【救命救急入院料】の「救急体制充実加算」(1日につき)
▽イ 救急体制充実加算1:1500点(S評価の場合)
▽ロ 救急体制充実加算2:1000点(A評価の場合)
▽ハ 救急体制充実加算3:500点(B評価の場合)
2018年度から、▼体制や実績を評価する点数▼「是正を要する」項目―の2つの評価軸を設けて評価を行い、「評価基準の厳格化(2018→19→20)が行われています(充実段階評価の詳細はこちら(厚労省サイト))。
「体制や実績を評価する点数」については、例えば「救急科専門医数」に関して、救命救急センター(高度救命救急センターを含む)では▼5人以上であれば1点▼7人以上であれば2点―を、地域救命救急センターでは▼2人以上であれば1点▼4人以上であれば2点―を獲得できます。ほかにも、「休日・夜間帯における救急専従医師数」「救急外来のトリアージ機能」「疾患(内因性疾患、外因性疾患、精神科、小児、産科)への診療体制」「年間受入救急車搬送人員」など合計42項目について「点数と、獲得基準」が定められ、その積み上げ(合計点数)が、それぞれの救命救急センターの「評価点」となります。
また「是正を要する」項目とは、「救命救急センターとしては不十分な体制・実績である」と評価されてしまう項目です。例えば、「救急科専門医数」に関しては、救命救急センター(高度救命救急センターを含む)では「2人以下」であれば「是正を要する」と、地域救命救急センターでは「1人以下」であれば「是正を要する」と判断されます。ほかにも、「転院・転棟の調整を行う者の配置がない」「疾患(内因性疾患、外因性疾患、精神科、小児、産科)への診療体制が必要な基準を満たさない」など合計20の「是正を要する」項目が定められており、それにいくつ該当するかが、それぞれの救命救急センターについて計算されます。
この「評価点」と「是正を要する項目の該当数」の2つをもとに、各救命救急センターを▼S▼A▼B▼C―の4段階に評価します。基準値は2018→19→20年度と、毎年度げんかされています。
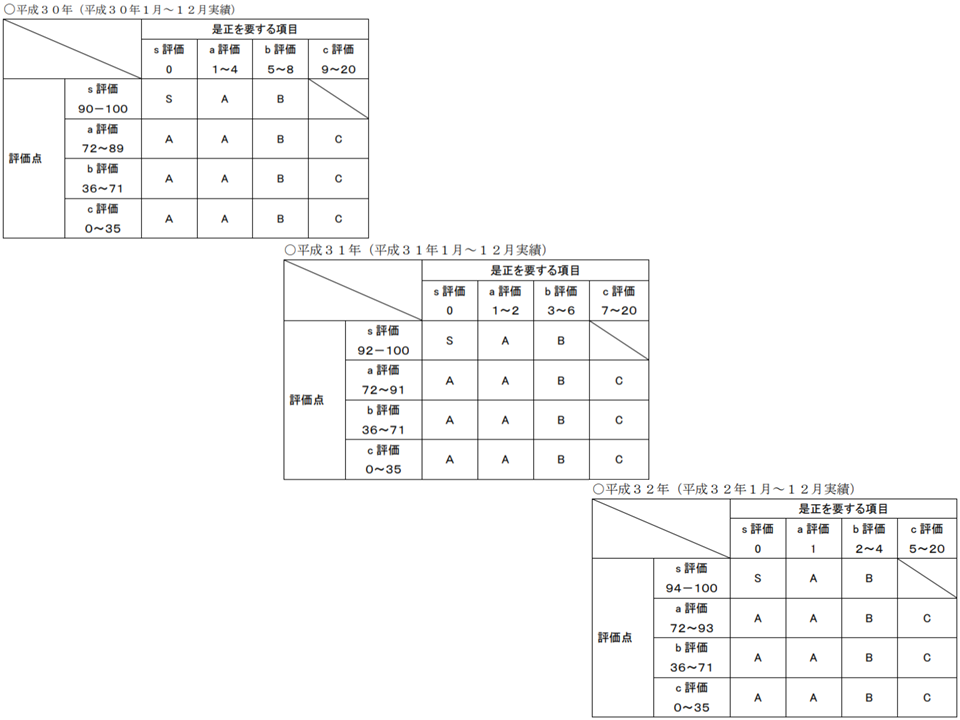
救命救急センターの充実段階評価は2018年度→19年度→20年度と厳格化されていく
ところで、上述のとおりコロナ感染症が猛威を振るい、救命救急センターの患者受け入れ状況や研修受講などにも大きな影響が出ており、評価基準をそのまま適用すれば「自院の努力ではどうにもできない事情によって、評価結果が低くなってしまう」(結果、補助金や診療報酬も減額される)という事態が生じてしまいます。
そこで、2020年度については、コロナ感染症の影響を受けていると考えられる項目について、充実段階評価の「評価点」及び「是正を要する項目」から例外的に除外する、という臨時特例的な取扱いが行われました。
さらに、2021年度に入っても、例えば第5波などで、救命救急センターはコロナ感染症の影響を受けていると考えられます。このため「コロナ感染症の影響を受けていると考えられる項目を除外する」臨時特例を、2021年度にも行う方針が固められました。
「どの項目を除外するのか」は、今後、厚労省や関係学会の調査結果を待って定めることになりますが、ちなみに2020年度には次の項目が除外対象となっています。
【新型コロナウイルス感染症の影響を受けていると考えられる項目】
・救命救急センター専従医師数のうち救急科専門医数
・救命救急センター長の要件
・年間に受け入れた重篤患者数(来院時)
・内因性疾患への診療体制
・外因性疾患への診療体制
・小児(外)科医による診療体制
・産(婦人)科医による診療体制
・医師および医療関係職と事務職員等との役割分担
・救命救急センターを設置する病院の年間受入救急車搬送人員
・脳死判定及び臓器・組織提供のための整備等
・救命救急センターを設置する病院に対する消防機関からの搬送受入要請への対応状況の記録および改善への取組
・地域の関係機関との連携
・救急救命士の挿管実習および薬剤投与実習の受入状況
・救急救命士の病院実習受入状況
・医療従事者への教育
・災害に関する教育
【関連記事】
集中治療認定医を専門医と別に養成し、有事の際に集中治療に駆け付ける「予備役」として活躍を—第8次医療計画検討会
2024年度からの医療計画に向けた議論スタート、地域医療構想と医師配置、外来医療など考えるワーキングも設置—第8次医療計画検討会
医療制度を止めたオーバーホールは不可能、制度の原点を常に意識し外来機能改革など進める―社保審・医療部会
病院の再編・統合推進に向け、「ダウンサイジング補助」「再編後の土地建物の登記費用軽減」を行う―厚労省
医療機能の分化・強化、当初「入院」からスタートし現在は「外来」を論議、将来は「在宅」へも広げる―社保審・医療部会
公立・公的病院等の再検証スケジュールは新型コロナの状況見て検討、乳がん集団検診で医師の立ち合い不要に―社保審・医療部会(2)
紹介状なし患者の特別負担徴収義務拡大で外来機能分化は進むか、紹介中心型か否かは診療科ごとに判断すべきでは―社保審・医療部会(1)
医療計画に「新興感染症対策」を位置付け、地域医療構想は考え方を維持して実現に取り組む―医療計画見直し検討会
医療計画に感染症対策位置付け、感染症予防計画と組み合わせ『漏れ』なき対応を―医療計画見直し検討会(2)
医療計画に「新興感染症対策」を位置付け、「医療機関間連携」や「感染症以外の傷病対策」なども明確化―医療計画見直し検討会(2)
新興・再興感染症対策を医療計画・地域医療構想の中でどう勘案していくべきか―医療計画見直し検討会
新型コロナを契機に、地域医療構想の実現・医師偏在の解消・医師等の働き方改革を加速化せよ―社保審・医療部会
医療計画に「新興感染症対策」位置付け、感染症病床の整備目標や感染拡大時に患者を受け入れる医療機関の設定など記載を—厚科審・感染症部会
救命救急センターの充実段階評価の厳格化は継続するが、コロナ感染症の影響に配慮—救急・災害医療提供体制検討会
救命救急センターの充実段階評価、評価基準を毎年度厳しくしていく―社保審・医療部会 第59回(1)





