医療制度を止めたオーバーホールは不可能、制度の原点を常に意識し外来機能改革など進める―社保審・医療部会
2021.6.4.(金)
医療法等改正を受け、来年(2022年)4月から「外来機能報告」制度、「医療資源を重点的に活用する外来」を主に担う病院の地域での明確化などを進める必要がある。こうした点の詳細を決めるために「新たな検討の場」を設けるが、「かかりつけ医」機能などについて同時並行的に調査研究を進めるとともに、「医療制度は、そもそもどうあるべきか」という原点を意識しながら、諸制度改革を議論・実行していく必要がある―。
6月3日に開催された社会保障審議会・医療部会で、こういった議論が行われました(関連記事はこちらとこちらとこちら)。

6月3日に開催された「第79回 社会保障審議会 医療部会」
外来医療の機能分化を進める際には、「かかりつけ医」機能の推進もセットで推進を
Gem Medでお伝えしているとおり、改正医療法(良質かつ適切な医療を効率的に提供する体制の確保を推進するための 医療法等の一部を改正する法律)が成立しました(5月21日)。
その柱は、(1)医師の働き方改革推進(2)各種医療職種の専門性発揮(3)地域の実情に応じた医療提供体制の確保―の3本柱で、一部((3)のうち「病床機能再編支援事業」の恒久化など)を除き、これから施行に向けた準備(制度の詳細規定の検討)が進められます。
6月3日の医療部会では、厚労省医政局総務課の熊木正人課長から、各改正内容について「詳細を検討する場」と「検討・施行に向けたスケジュール」が次のように明らかにされました。
【医師の働き方改革】(関連記事はこちら)
▼追加的健康確保措置の詳細、▼医療機関勤務環境評価センターの運営に関する事項—などの厚労省令で規定する内容等を「医師の働き方改革の推進に関する検討会」で議論
→「2024年4月1日」に向けて段階的に施行
【医療関係職種の業務範囲の見直し】(関連記事はこちら)
救急外来で業務を行う救急救命士の院内研修の実施方法等について「救急・災害医療提供体制等の在り方に関する検討会」で議論
→「今年(2021年)10月1日」の施行
【新興感染症等感染拡大時の医療提供体制確保に関する事項の医療計画への位置付け】(関連記事はこちら)
第8次医療計画(2024-29年度が対象)に向けた基本方針等改正に関する検討を進める中で、具体的な記載項目などを「第8次医療計画に関する検討の場」を設けて議論
→「2024年4月1日」の施行
【外来医療の機能の明確化・連携】(関連記事はこちら)
▼医療資源を重点的に活用する外来▼外来機能報告▼地域における協議の場▼医療資源を重点的に活用する外来を地域で基幹的に担う医療機関—などについて、「第8次医療計画に関する検討の場」の下にワーキンググループを設けて議論
→「来年(2022年)4月1日」の施行
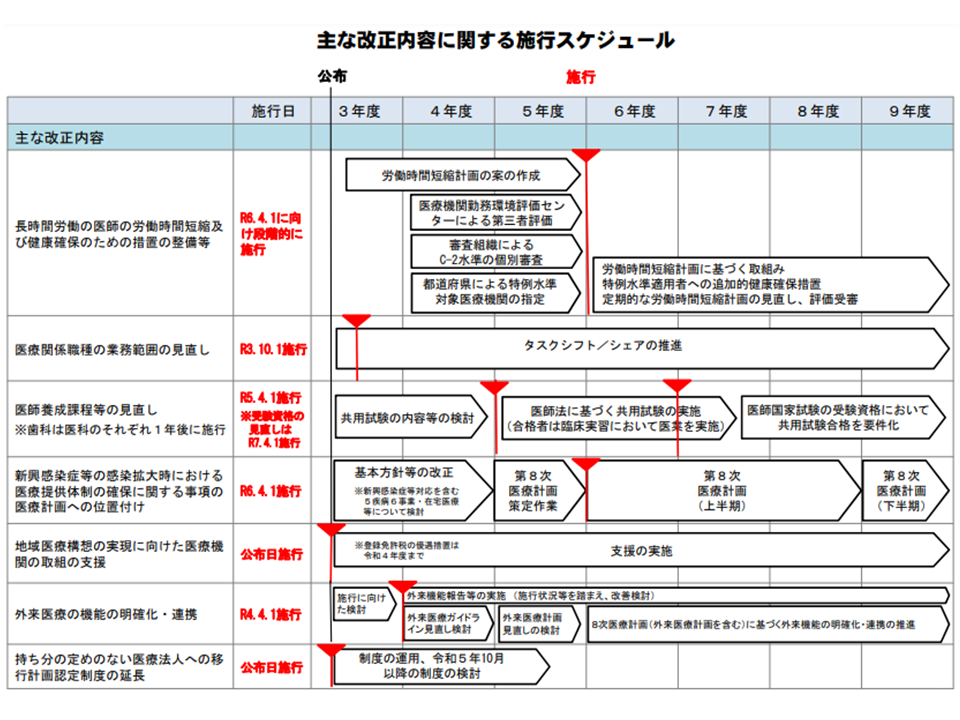
医療提供体制改革に向けた検討スケジュール(社保審・医療部会1 210603)
医療部会委員からは、今後の制度詳細検討に向けて様々な意見が出ています。とりわけ多くの意見が出たのは「外来医療機能の明確化」についてです。
内閣総理大臣が議長を務める「全世代型社会保障検討会議」において、2019年暮れに「大病院における『紹介状なし外来受診患者』に対する特別負担の金額を増額し、徴収義務対象を『200床以上の一般病院』に拡大し、外来医療の機能分化を促す」方向が示されました。
これを受け、社会保障審議会の医療部会および医療保険部会において、次のような枠組みが固められ、今般改正法として成立しています(定額負担の増額等に関する健康保険法等改正については、近く成立する見込み、関連記事はこちらとこちら)。
(A)「一般病床・療養病床を持つ医療機関」(病院・有床診療所)に外来診療に係るデータを都道府県に報告することを義務付ける【外来機能報告制度】
↓
(B)提出された外来診療データをもとに、各地域で「医療資源を重点的に活用する外来を基幹的に担う病院」を明確化する
↓
(C)「医療資源を重点的に活用する外来を基幹的に担う病院」へは、かかりつけ医等からの紹介受診を原則とし、紹介状を持たない患者からは特別負担を徴収する(除外要件に該当する場合以外は義務)
今後、「外来機能報告」制度の詳細を固め、各医療機関からのデータ提出を待ちます(医療機関の報告制度への参加義務化が2022年4月1日から)。併せて、▼「医療資源を重点的に活用する外来」(これまでに、医療資源を多く使う「入院前後の外来」「紹介患者への外来」などが浮上)をどう考えるのか、▼「医療資源を重点的に活用する外来を基幹的に担う病院」を地域でどう明確化していくのか―などを新設されるワーキンググループで詰めていきます。
このため来年(2020年)4月1日時点から、すぐさま「医療資源を重点的に活用する外来を基幹的に担う病院」が明確となり、そこを紹介状なしに受診した場合に特別の定額負担(初診時7000円など)が徴収される、というわけではありません。もっとも「外来機能報告データを集積して、精緻に解析し、そこから『医療資源を重点的に活用する外来』の在り方を練っていく」としたのでは、全世代型社会保障検討会議の中間報告で示された「遅くとも2022年度初までに改革を実施できるよう・・・」との文言からかけ離れてしまうため、検討・実行を急ぎ行うことが必要と考えられます。
しかし、医療部会委員からは「外来医療のみを切り離して議論することは困難である。医療は入院・外来・在宅と一体的であり、我が国の医療提供体制の在り方を基本的な部分から考え直して、グランドデザインを描き、その中で『外来医療の在り方、機能分化をどう考えるか』などとブレイクダウンさせていく必要がある。拙速に議論すれば日本の医療はめちゃくちゃになってしまう。外来機能報告のデータを見て、ゼロベースで外来機能分化の在り方を議論しなおす必要がある」(相澤孝夫委員:日本病院会会長)、「外来医療機能の明確化については、具体的な必要性が明確でないままに議論し、ここまで来ている。そもそも外来医療にどういった問題があるのかも改めて議論すべきであろう」(山口育子委員:ささえあい医療人権センターCOML理事長)などといった意見が多数でました。
関連して、神野正博委員(全日本病院協会副会長)からは、「外来医療機能分化に向けては、『大規模病院の定額負担』だけでなく、『かかりつけ医機能』とセットで議論する必要がある。定額負担のみを先行させ、紹介元となる『かかりつけ医』がどのクリニック・病院なのかが不明ではナンセンスである」との指摘もでています。
また小熊豊委員(全国自治体病院協議会会長)は、「医療提供体制の最大の課題は医療人材の不足・偏在であり、ここを解決することがすべてのベースとなる。外来医療に関しては、例えば、いわゆる『かかりつけ医』が自身のかかりつけ患者の病態等に一定の責任を持ち、夜間の急変時にも、救急外来に直接かかるのでなく、まずかかりつけ医が対応する、といった体制が必要である。これは、とりもなおさず『働き方改革』にもつながってくる。こうした点を一般国民、患者に分かりやすく説いていくことも重要だ」とコメントしています。
さらに、野村さちい委員(つながるひろがる子どもの救急代表)は、「外来を受診する患者の意識も変えなければならない」と指摘。いくら制度的に枠組みを構築したとしても、患者が、風邪や、非常に軽い外傷などで大学病院をはじめとする地域の基幹病院の外来を受診し続けたのでは、機能分化は一向に進みません。
熊木総務課長は、こうした指摘に対し「外来医療機能の明確化などは、『かかりつけ医機能』とセットで議論することが重要で、これまでの検討(外来機能報告制度創設を議論した「医療計画の見直し等に関する検討会」など)でも同様である。新たなワーキンググループで議論を進め、来年(2022年)4月からの『病床機能報告』『地域の協議の場での議論』スタートに向けた詳細を詰めるが、同時に今年度(2021年度)には『かかりつけ医機能の強化・活用にかかる調査・普及事業』も実施し、かかりつけ医機能の強化等に関する好事例収集や、専門家による提言などを受ける予定である」「一般国民・患者に向けて『上手な医療のかかり方』を推進しており、今後もさらに普及啓発などに努めていく」考えを強調しています。

今年度(2021年度)にかかりつけ医に関する調査研究事業を進める(社保審・医療部会3 210603)
さらに、厚労省医政局の迫井正深局長は、「医療制度は現に動いており、これをストップしてオーバーホールするというわけにはいかない。『医療提供体制の在り方』という原点を常に意識し、動かしながら制度改革を議論し、実行していかなければならない。その際には、永井良三部会長(自治医科大学学長)が常々指摘されるように『エビデンスに基づく議論』が重要であり、既存・新規も含めてデータをベースにした議論を進めてほしい」と指摘しました。
医療提供体制はもちろん、社会保障制度全般について「抜本改革」の必要性が指摘されます。少子高齢化が進展する中で、現在の姿のまま社会保障制度を維持することが困難になることは確実であるためです。
しかし、迫井医政局長の指摘通り「現在の制度をストップし、すべてを組み替える」ことは困難です。その中では、現場への影響を小さくとどめるために、「小幅な改革・改善」を繰り返していくほかありません。ただし、小幅な改革を繰り返せば、10年後、20年後には「かつての姿とは大きく異なる制度・仕組み」となっており、それこそが「抜本改革」であると考えることができます。
「外来医療報告制度」や「医療資源を重点的に活用する外来」の今後の議論でも、こうした点に注目していく必要があるでしょう。
このほか、「外来医療機能の明確化を図るうえでは、『外来における看護師』の機能も検討する必要がある(井伊久美子委員:日本看護協会副会長、香川県立保健医療大学学長)、「感染症対策に関して、現行の予防計画と、新たな医療計画との整合性をとることが極めて重要である」(相澤医院、島崎謙治委員:国際医療福祉大学大学院教授)、「医師の働き方改革を進めながら、地域医療を確保するためには、医師が不足する地域・病院に医師を派遣する仕組みをセットで考える必要がある」(木戸道子委員:日本赤十字社医療センター第一産婦人科部長)、「感染症対策を考えるうえで、現在の新型コロナウイルス感染症に対し、各医療機関がどういった役割・機能を果たしたのかをしっかり検証し、『有事の際の指揮命令系統』などを検討する」(松原由美委員:早稲田大学人間科学学術院准教授)などの意見が出ています。上記の諸改革を議論する際にも、こうした意見を踏まえた検討が行われます。
コロナワクチン接種業務のため「看護師派遣」を認める、労基法の特例も
なお、6月3日の医療部会には「新型コロナウイルスワクチン接種業務に携わる看護師」確保のために、臨時特例的に「2022年2月末まで、コロナワクチン接種会場(場所を問わず)に限定し、看護師の派遣(労働者派遣)を可能とする」との対応が図られたことが厚労省から報告されました。

ワクチン接種会場への看護師等派遣を臨時特例的に可能とする(社保審・医療部会2 210603)
委員からは「ワクチンの打ち手」に関するミスマッチ(どの自治体で「打ち手」を募集しているのか、どういった組織等が「打ち手」を派遣等する準備を整えているのか、自治体サイドはどこに要請すればよいのか、という情報がうまくかみ合っていない)が問題視され、今後、情報の整理を急ぎ進めることの重要性が確認されています。
なお、医療機関に勤務する医療従事者(医師や看護師など)が、休日等にワクチン接種業務に協力する場合には、労働基準法第33条第1項の「災害その他避けることができない事由によって、臨時の必要がある場合」に該当する(つまり、特例的に労働時間上限に関する規制が適用されない)旨が明確にされています。
<労働基準法第33条の適用>(厚労省のサイトはこちら)
【問】 新型コロナウイルスの感染の防止や感染者の看護等のために労働者が働く場合、労働基準法第33条第1項の「災害その他避けることができない事由によって、臨時の必要がある場合」に該当するか。新型コロナワクチン接種業務についてはどうか。
【回答】(編集部で一部改変)新型コロナウイルスに関連した感染症への対策状況、当該労働の緊急性・必要性などを勘案して個別具体的に判断することになりますが、今回の新型コロナウイルスが指定感染症に定められており、一般に急病への対応は、人命・公益の保護の観点から急務と考えられるので、労働基準法第33条第1項の要件に該当し得ると考えられる。
また、例えば、新型コロナウイルスの感染・蔓延を防ぐために必要なマスクや消毒液、治療に必要な医薬品等を緊急に増産する業務についても、原則として同項の要件に該当すると考えられる。
新型コロナワクチン接種業務についても、新型コロナウイルス感染症の発症を予防し、死亡者や重症者の発生をできる限り減らすために実施されるものであるところ、接種会場などが設けられ、迅速かつ大規模に接種が実施されるような状況下においては、原則として同項の要件に該当すると考えられる。
ただし、労働基準法第33条第1項に基づく時間外・休日労働はあくまで必要な限度の範囲内に限り認められるものであり、 過重労働による健康障害を防止するため、実際の時間外労働時間を月45時間以内にすることなどが重要である。また、やむを得ず月に80時間を超える時間外・休日労働を行わせたことにより 疲労の蓄積の認められる労働者に対しては、医師による面接指導などを実施し、適切な事後措置を講じる必要がある。
【関連記事】
病院の再編・統合推進に向け、「ダウンサイジング補助」「再編後の土地建物の登記費用軽減」を行う―厚労省
医療機能の分化・強化、当初「入院」からスタートし現在は「外来」を論議、将来は「在宅」へも広げる―社保審・医療部会
公立・公的病院等の再検証スケジュールは新型コロナの状況見て検討、乳がん集団検診で医師の立ち合い不要に―社保審・医療部会(2)
紹介状なし患者の特別負担徴収義務拡大で外来機能分化は進むか、紹介中心型か否かは診療科ごとに判断すべきでは―社保審・医療部会(1)
2024年度からの「医師働き方改革」に向け、B・C水準指定や健康確保措置の詳細固まる―医師働き方改革推進検討会
医師の働き方改革論議が大詰め、複数病院合計で960時間超となる「連携B」水準に注目―医師働き方推進検討会
医師働き方改革の実現に向け、厚生労働大臣が国民全員に「協力」要請へ―医師働き方改革推進検討会(2)
地域医療確保のために「積極的に医師派遣を行う」病院、新たにB水準指定対象に―医師働き方改革推進検討会(1)
医師労働時間短縮計画、兼業・副業先の状況も踏まえて作成を―医師働き方改革推進検討会
医師働き方改革の実現に関し大学病院は「医師引き上げ」せず、地域医療機関の機能分化推進が鍵―厚労省
2018年の【緊急的な取り組み】で超長時間労働の医師はやや減少、残業1920時間以上は8.5%に―厚労省
長時間勤務医の健康確保の代償休息、「予定された休日の確実な確保」でも良しとすべきか―医師働き方改革推進検討会
B・C水準指定の枠組みほぼ固まるが、医療現場の不安など踏まえ「年内決着」を延期―医師働き方改革推進検討会
医師の兼業・副業で労働時間は当然「通算」、面接指導等の健康確保措置は主務病院が担当―医師働き方改革推進検討会
B・C指定に向け、医師労働時間短縮状況を「社労士と医師等」チームが書面・訪問で審査―医師働き方改革推進検討会
高度技能習得や研修医等向けのC水準、「技能獲得のため長時間労働認めよ」との医師の希望が起点―医師働き方改革推進検討会(2)
地域医療確保に必要なB水準病院、機能や時短計画、健康確保措置など7要件クリアで都道府県が指定―医師働き方改革推進検討会(1)
2021年度中に医療機関で「医師労働時間短縮計画」を作成、2022年度から審査―医師働き方改革推進検討会(2)
長時間勤務で疲弊した医師を科学的手法で抽出、産業医面接・就業上の措置につなげる―医師働き方改革推進検討会(1)
1860時間までの時間外労働可能なB水準病院等、どのような手続きで指定(特定)すべきか―医師働き方改革推進検討会
医師・看護師等の宿日直、通常業務から解放され、軽度・短時間業務のみの場合に限り許可―厚労省
上司の指示や制裁等がなく、勤務医自らが申し出て行う研鑽は労働時間外―厚労省
医師働き方の改革内容まとまる、ただちに全医療機関で労務管理・労働時間短縮進めよ―医師働き方改革検討会
診療放射線技師・臨床検査技師・臨床工学技士・救急救命士が実施可能な医行為の幅を拡大―医師働き方改革タスクシフト推進検討会
放射線技師に静脈路確保など認める法令改正、メディカル・スタッフが現に実施可能な業務の移管推進―医師働き方改革タスクシフト推進検討会
技師・技士による検査や医薬品投与のための静脈路確保など認めてはどうか―医師働き方改革タスクシフト推進検討会
医師から他職種へのタスク・シフティング、教育研修や実技認定などで安全性を確保―医師働き方改革タスクシフト推進検討会
医師から他職種へのタスク・シフティング、「B・C水準指定の枠組み」に位置付けて推進―医師働き方改革タスクシフト推進検討会
診療放射線技師による造影剤注入や臨床検査技師による直腸機能検査など、安全性をどう確保すべきか―医師働き方改革タスクシフト推進検討会
医師から他職種へのタスク・シフティング、「業務縮減効果大きく、実現しやすい」業務から検討―医師働き方改革タスクシフト推進検討会
医療計画に「新興感染症対策」を位置付け、地域医療構想は考え方を維持して実現に取り組む―医療計画見直し検討会
医療計画に感染症対策位置付け、感染症予防計画と組み合わせ『漏れ』なき対応を―医療計画見直し検討会(2)
医療計画に「新興感染症対策」を位置付け、「医療機関間連携」や「感染症以外の傷病対策」なども明確化―医療計画見直し検討会(2)
新興・再興感染症対策を医療計画・地域医療構想の中でどう勘案していくべきか―医療計画見直し検討会
新型コロナを契機に、地域医療構想の実現・医師偏在の解消・医師等の働き方改革を加速化せよ―社保審・医療部会
医療計画に「新興感染症対策」位置付け、感染症病床の整備目標や感染拡大時に患者を受け入れる医療機関の設定など記載を—厚科審・感染症部会
公立・公的病院の再検証スケジュール、今冬のコロナ状況見ながら改めて検討―地域医療構想ワーキング
中長期を見据えた地域医療構想の考え方を維持し、感染拡大時の機動的対応を医療計画で考慮してはどうか―地域医療構想ワーキング
感染症はいずれ収束し、ピーク時は臨時増床可能なこと踏まえ、地域医療構想の「必要病床数」を検討―地域医療構想ワーキング
医療機能の分化・連携の強化が、新興・再興感染症対策においても極めて重要—地域医療構想ワーキング
外来機能報告制度を了承、外来診療データもとに地域で「紹介型病院」を明確化―医療計画見直し検討会(1)
紹介状なし外来受診患者の特別負担、対象病院の拡大・金額引き上げ等を了承―社保審・医療保険部会
外来版地域医療構想の議論再開、地域で「医療資源を重点的に実施する基幹病院」を整備—医療計画見直し検討会
新興・再興感染症対策を医療計画・地域医療構想の中でどう勘案していくべきか―医療計画見直し検討会
新型コロナを契機に、地域医療構想の実現・医師偏在の解消・医師等の働き方改革を加速化せよ―社保審・医療部会
医療機能の集約化・役割分担・連携を進め、新型コロナ対策への寄与度に応じた財政支援を―有識者研究会
外来版「地域医療構想・機能報告制度」、「医療資源を重点的に活用する外来」の基幹医療機関を明確化―医療計画見直し検討会
どの医療機関が、外来化学療法等の「医療資源を重点活用する外来」を重点提供しているのか可視化してはどうか―医療計画見直し検討会
外来化学療法など「医療資源を重点活用」する外来医療、集約化の枠組み構築―医療計画見直し検討会
「公立等 vs 民間」対立煽らず、地域・病院の特性踏まえて「地域の医療提供体制」論議を―社保審・医療部会
大病院外来定額負担のバックボーンとなる「外来医療機能分化・かかりつけ医機能推進」をまず議論せよ―社保審・医療部会
75歳以上の医療費は2割負担、紹介状なし外来患者の特別負担を200床以上一般病院に拡大―全世代型社会保障検討会議
税制優遇を受けられる「認定医療法人」となるためには7月31日までに申請を―厚労省
持分なし医療法人への移行促進、認定医療法人制度を10月から改正—厚労省
持分なし医療法人への移行促進するため、認定医療法人の要件を実質緩和し期間を延長―社保審・医療部会
医業継続に係る相続などの納税猶予特例、2020年9月まで延長―2017年度税制改正





