「公立等 vs 民間」対立煽らず、地域・病院の特性踏まえて「地域の医療提供体制」論議を―社保審・医療部会
2020.1.30.(木)
「公立・公的等病院 vs 民間病院」という対立軸でなく、関係者全体で地域の特性を踏まえたうえで「地域における医療提供体制の在り方」を考えていく必要がある。その際には、公立・公的等病院には財政的な優遇があるが、民間病院にはなされていない点なども考慮したうえで、各病院の機能の在り方を考えていくことが重要となる―
1月29日に開催された社会保障審議会・医療部会で、こういった議論が行われました。地域医療構想の実現に向けて、国レベルではもちろん、各都道府県や各地域医療構想調整区域レベル、さらに各病院レベルでしっかりと考えていくべきテーマです。
また、外来医療の機能分化やかかりつけ医機能の推進について、医療部会の下部組織である「医療計画の見直し等に関する検討会」で集中的に検討していくことが了承されています。

1月29日に開催された、「第73回 社会保障審議会 医療部会」
地域医療構想の実現に向けて、民間病院の診療実績データも踏まえて議論進める
地域医療構想の実現に向けて、厚生労働省は1月17日に、公立・公的病院の再編統合の再検証に係る通知「公立・公的医療機関等の具体的対応方針の再検証等について」を発出しました(厚労省のサイトはこちら)。
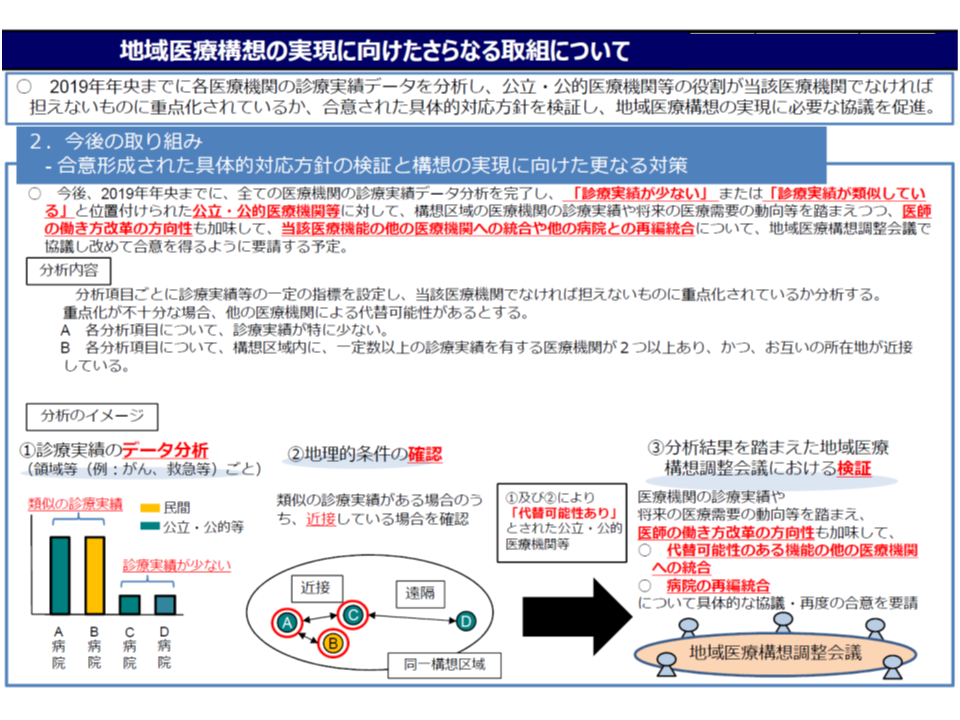
そこでは、次のような公立・公的等病院について機能の再検証を求めています。
(A)診療実績が特に少ない公立・公的病院等
▼がん▼心疾患▼脳卒中▼救急▼小児▼周産期▼災害▼へき地▼研修・派遣機能―の9領域すべてで、地域における診療実績が下位3分の1の病院
(B)類似の機能を持つ病院が近接している公立・公的病院(人口100万人以上の地域医療構想区域にある病院については、別途、再検証方針等を定める)
自動車で20分以内の距離に、▼がん▼心疾患▼脳卒中▼救急▼小児▼周産期―の6領域すべてで、「診療実績が類似する病院」がある病院
(A)の診療実績が特に少ない病院については「急性期医療提供が期待される公立・公的病院等としての存在意義」が問われていると言え、(B)病院では「類似・近接する病院が当該医療機関を代替できるのではないか」と考えられため、地域の事情を考慮した上で、例えば「機能分化」や「ダウンサイジング」を含めた再編統合の必要性を検証することが求められるものです。
あわせて(B)については、類似・近接する「民間病院」の診療実績データが都道府県に提示されています。
この点に関連して小熊豊委員(全国自治体病院協議会会長)は、地域医療構想は「公立・公的等だけでなく、民間を含めて、地域の医療提供体制の再構築」を目指すものであり、「民間病院に対しても機能の再検証を求めていくべきではないか」との考えを示しました。
これに対し、相澤孝夫委員(日本病院会会長)は、「民間病院であっても、言わば5疾病5事業を担っている地域医療支援病院については、すでに診療実績データが提示され、再検証対象となっている。『公立・公的等 vs 民間』という対立を煽るべきではない」と指摘。
また山崎學委員(日本精神科病院協会会長)は、「公立病院には多額の公費が投入され、公的病院では税制上の優遇がある。これに対し民間病院にはこうした優遇などはなく、経営の構造が全く異なる。公立・公的等に対する財政的な優遇措置をやめる、あるいは公立・公的等は機能を『公立・公的等でなければ実施できない』ところに限定するなどの整理が前提となるのではないか」とコメント。
さらに加納繁照委員(日本医療法人協会会長)も、公立・公的等と民間との財政構造の違いに触れたうえで、「とりわけ都市部では、公立・公的等病院でも民間病院と同じ診療を行っており、同じ土俵での闘いを求めることは好ましくない」旨の見解を強調しました。
小熊委員は、こうした意見・見解に対し「民間病院だからと言って、地域医療構想と全く無関係に自院だけの機能を考えていたのでは、地域医療構想は実現できない」との考えを強調しました。
いずれの見解にも頷けるものがあります。▼公立病院が地域医療の全体をカバーしている地域(過疎地など)では、公立病院がさまざまな機能を持たなければならない▼公立・公的等病院と民間病院が数多くあり、機能が重複しているような地域では、機能分化・連携を推進していく必要がある▼公立・公的等病院と民間病院とで機能の棲み分けがなされている地域では、それぞれの機能を充実するとともに、連携を強化していく必要がある―など、地域によって状況はさまざまです。このさまざまな状況の中で「一律の解」を見出すことはできません。
1月17日の通知や民間病院を含めた診療実績データをもとに、各地域で「地域の特性」と、各病院の機能をしっかりと把握し、「自地域の医療提供体制の在り方」を関係者全員で考えていく必要があります。この問題は、国・都道府県・地域医療構想調整区域(主に2次医療圏)・病院の各レベルでしっかりと考え、十分に議論していくことが極めて重要です。
外来医療やかかりつけ医の在り方、医療計画見直し検討会で集中議論
しかし、1月20日に開催された医療部会では、「外来医療の機能分化やかかりつけ医機能」についての議論は十分に行われておらず、共通認識もできていない中で、こうした方向性が示されることは極めて遺憾であるとの見解が多数出されました。
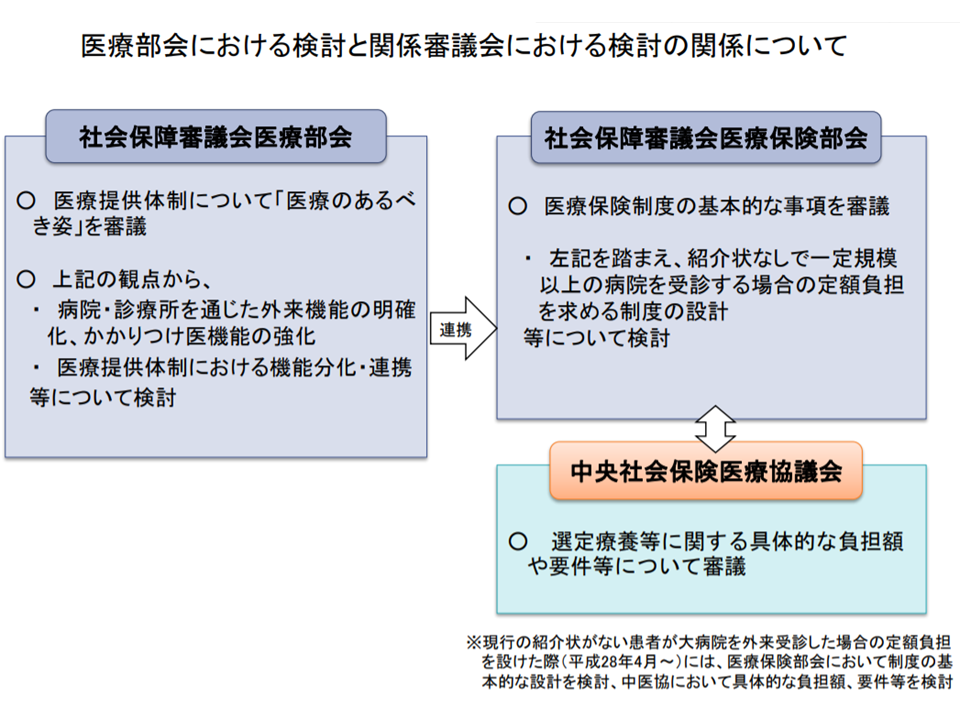
医療部会と医療保険部会等との関係(医療部会2 200129)
さらに今般、厚労省医政局総務課の佐々木裕介課長は、医療部会の下部組織である「医療計画の見直し等に関する検討会」において、外来医療の機能分化やかかりつけ医機能の推進について検討していく方針を提示し、了承されました。検討スケジュール等は明らかにされていませんが、今年(2020年)6月末の骨太方針(経済財政運営と改革の基本方針)2020閣議決定も睨み(全世代型社会保障検討会議の最終とりまとめは今夏)、早急に検討会を開催し、集中的な議論を重ねていくことになるでしょう。
また佐々木総務課長は、議論・検討の視点として▼国民から求められる外来医療の在り方はどのようなものか▼国民から求められる外来医療には、どのような機能が求められるか▼外来医療の機能明確化に当たり「患者アクセスを阻害しない」「患者の状態に合った質の高い外来医療提供」「地域の医療資源の効果的・効率的な活用」などを考慮していくことが考えられる、受療行動の変容や、これに与えるメッセージとの関係をどう考えるか▼外来医療計画(外来医療の見える化など)や地域医療構想などの既存の制度や、これまでに進められてきたかかりつけ医機能の推進などとの関係をどう整理していくか▼外来機能の明確化を実現するための制度上の位置づけや取り組み―を例示。
ただし、一口に外来医療といっても「一般的な外来医療とは『医療機関への通院』がイメージされるが、レセプト上は在宅医療も『入院外』といて扱われている」「▼安定した慢性疾患患者が、内服治療を受けるケース▼がんの入院治療を受けた後、外来化学療法を受けるケース▼外来で日帰り手術を受けた後、フォローアップを受けるケース―などなど、極めて多様であり、一律に議論することはできない」など、さまざまな検討要素があります。
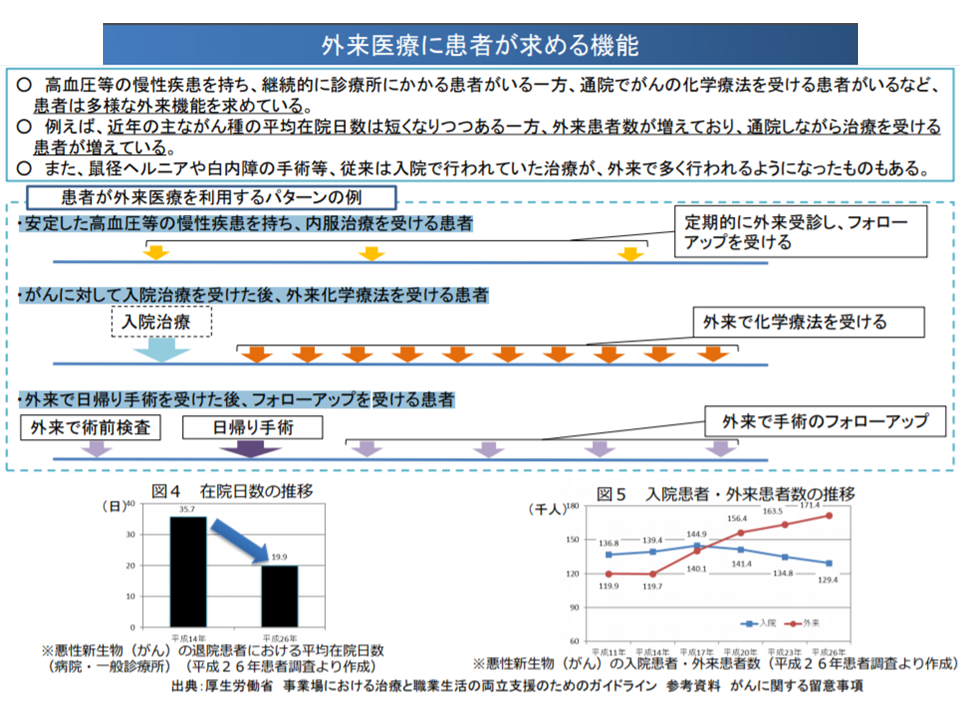
外来医療にはさまざまな種類がある(医療部会1 200129)
1月29日の医療部会でも、「外来医療において病院とクリニックとの機能分化を図ることが求められているが、そこでは情報連携が不可欠となり、情報連携の強化を検討視点に据えるべき」(木戸道子委員:日本赤十字社医療センター第一産婦人科部長)、「かかりつけ医機能の推進などを考える上では、総合的な診療能力を持った医師の養成が欠かせない」(猪口雄二委員:全日本病院協会会長、釜萢敏委員:日本医師会常任理事)、「地方では基幹的な大病院がかかりつけ医機能を担うこともある、地域の特性も考慮する必要がある」(小熊委員)など、非常に多様な意見が出ています。
さらに相澤委員は「今の外来医療にどのような問題があるのかが明確になされていない。例えば情報開示を推進し、患者による医療機関選択を適切に行える環境をさらに整備していくだけでも十分なのではないか」とコメント。これに対し厚労省大臣官房の迫井正深審議官(医政、医薬品等産業振興、精神保健医療、災害対策担当)(老健局、保険局併任)は、「外来医療についても、より効果的かつ効率的な提供方法があるのではないかと考えられる。検討会では、相澤委員の指摘するような事項も議論してほしい」との考えを示しています。
なお、上述のとおり「大病院における特別負担徴収義務の拡大」については、▼外来医療等の在り方(医療部会や検討会)▼制度設計(社会保障審議会・医療保険部会や中央社会保険医療協議会)―という2トラックで議論されることになり、論理的には「まず医療部会で外来医療等の在り方を固め」、そのうえで「対象病院や金額を医療保険部会や中医協で議論する」ことになるでしょう。
全世代型社会保障検討会議では「今夏に最終報告をまとめる」考えを示しており、上記の「論理に沿った議論」では期限に間に合わない可能性もあります。議論がどのように進められるのか、今後の動きに要注目です。
【関連記事】
大病院外来定額負担のバックボーンとなる「外来医療機能分化・かかりつけ医機能推進」をまず議論せよ―社保審・医療部会
75歳以上の医療費は2割負担、紹介状なし外来患者の特別負担を200床以上一般病院に拡大―全世代型社会保障検討会議
紹介状なし外来患者の特別負担、病院のベッド数等でなく「機能」に着目して議論せよ―日病・相澤会長
紹介状なし外来患者からの特別徴収義務、200床以上一般病院への拡大には強く反対―日病協
紹介状なし外来受診患者からの特別負担徴収義務、地域医療支援病院全般に拡大―中医協総会(1)
医師働き方改革、「新たな医療提供体制に向かうチャンス」の可能性も―社保審・医療部会
2020年度診療報酬改定に向け、「入院時食事療養費」の引き上げを求める声も―社保審・医療部会
「医師の働き方改革」を診療報酬でどうサポートするか、基本方針策定段階でも激論―社保審・医療部会
2020年度診療報酬改定「基本方針」論議始まる、病院薬剤師の評価求める声多数―社保審・医療部会
緊急性の低い時間外患者への時間内受診要請、クレーマー患者の診療拒否などは「正当」―社保審・医療部会
地域医療構想の実現に向けて、国のサポートを強化すべきだが・・・―社保審・医療部会
2019年4月から「医療機能情報提供制度」で、かかりつけ医機能保有状況など報告を―社保審・医療部会
「電子カルテの早期の標準化」要望に、厚労省は「まず情報収集などを行う」考え―社保審・医療部会
「電子カルテの標準仕様」、国を挙げて制定せよ―社保審・医療部会の永井部会長が強く要請
医療機関自ら検体検査を行う場合、医師・臨床検査技師を精度確保責任者として配置せよ―社保審・医療部会(2)
医療機関で放射線治療等での線量を記録し、患者に適切に情報提供を―社保審・医療部会(1)
ACP等の普及に向けて多くの提案、「医師少数地域での勤務経験」の活用法に期待集まる―社保審・医療部会(2)
無痛分娩の安全性確保に向け、麻酔科専門医等の配置や緊急時対応体制などを要請―社保審・医療部会(1)
患者の医療機関への感謝の気持ち、不適切なものはホームページ等に掲載禁止―社保審・医療部会(2)
医師の働き方改革、「将来の医師の資質」なども勘案した議論を―社保審・医療部会(1)
公立・公的病院の役割、調整会議で見直せるのか?―社保審・医療部会 第59回(3)
医師不足地域で勤務した医師を「社会貢献医」として認定、2020年度の施行目指す―社保審・医療部会 第59回(2)
救命救急センターの充実段階評価、評価基準を毎年度厳しくしていく―社保審・医療部会 第59回(1)
病床ダウンサイジング、救急病院の働き方改革など2020年度厚労省予算で支援
2020年度に「稼働病床数を1割以上削減」した病院、国費で将来の期待利益を補助―厚労省
「公立・公的病院の再編統合」の再検証を厚労省が通知、対象病院は約440に増加―厚労省
「複数医療機関の再編・統合」を国が財政・技術面で重点支援、1月中に第1回目の対象選定―厚労省
病床ダウンサイジング、救急病院の働き方改革など2020年度厚労省予算で支援
2020年度に「稼働病床数を1割以上削減」した病院、国費で将来の期待利益を補助―厚労省
424公立・公的病院等以外の病院も、機能分化やダウンサイズなど積極的に検討せよ―地域医療構想意見交換会
424の公立病院・公的病院等の再編統合再検証、厚労省が地方に出向き趣旨等を丁寧に説明―国と地方の協議の場
機能分化やダウンサイジング等の必要性を改めて検証すべき424公立・公的病院等を公表―地域医療構想ワーキング
多くの機能で「診療実績が少ない」「類似病院が近接している」病院、再編統合を検討―地域医療構想ワーキング
公立・公的病院等の機能改革、「地域で求められる機能を果たしているか」との視点で検証を―厚労省・医療政策研修会
公立・公的等病院の「再編・統合」、地域医療提供体制の在り方全体をまず議論せよ―地域医療構想ワーキング
公立・公的病院等の再編・統合、国が「直接支援」する重点地域を2019年夏に策定―厚労省・医療政策研修会
公立・公的病院等の機能改革、「医師働き方改革」「医師偏在対策」と整合する形で進めよ―地域医療構想ワーキング(1)
公立病院等、診療実績踏まえ「再編統合」「一部機能の他病院への移管」を2019年夏から再検証―地域医療構想ワーキング
公立病院等の機能、▼代表的手術の実績▼患者の重症度▼地理的状況―の3点で検討・検証せよ―地域医療構想ワーキング
CT・MRIなどの高額機器、地域の配置状況を可視化し、共同利用を推進―地域医療構想ワーキング(2)
主要手術の公民比率など見て、構想区域ごとに公立・公的等病院の機能を検証―地域医療構想ワーキング(1)
公立・公的病院の機能分化、調整会議での合意内容の適切性・妥当性を検証―地域医療構想ワーキング
地域医療構想調整会議、多数決等での機能決定は不適切―地域医療構想ワーキング
大阪府、急性期度の低い病棟を「地域急性期」(便宜的に回復期)とし、地域医療構想調整会議の議論を活性化—厚労省・医療政策研修会
地域医療構想調整会議、本音で語り合うことは難しい、まずはアドバイザーに期待―地域医療構想ワーキング(2)
公立・公的病院と民間病院が競合する地域、公立等でなければ担えない機能を明確に―地域医療構想ワーキング(1)
全身管理や救急医療など実施しない病棟、2018年度以降「急性期等」との報告不可―地域医療構想ワーキング(2)
都道府県ごとに「急性期や回復期の目安」定め、調整会議の議論活性化を―地域医療構想ワーキング(1)





