外来版地域医療構想の議論再開、地域で「医療資源を重点的に実施する基幹病院」を整備—医療計画見直し検討会
2020.10.30.(金)
「医療計画の見直し等に関する検討会」(以下、検討会)で、外来医療の機能分化論議が再開されました。
10月30日の会合では、今春までに精力的に議論されてきた「外来版の地域医療構想」「外来機能報告制度」について議論を深めました。今後、社会保障審議会・医療部会の意見も踏まえながら、年末にかけて「制度の大枠」を固めていくことになります。

10月30日に開催された「第22回 医療計画の見直し等に関する検討会」
目次
外来医療の機能分化を進めるため、各医療機関の外来医療提供の実態を明らかにする
政府の「全世代型社会保障検討会議」が昨年(2019年)末にまとめた中間報告では、「紹介状なし外来受診患者」からの特別負担徴収義務を拡大する(徴収義務対象病院を「200床以上の一般病院」に拡大するなど)方向を決定しました。外来医療の機能分化を進めることを狙ったものですが、医療界、とりわけ病院団体から▼大病院の定義が明らかでなく、意識も異なる▼同じ病床数の病院でも、地域や施設によってその機能は全く異なる▼そもそも外来医療の機能分化について正面からの議論はなされていない—などの指摘が相次ぎ、まず社会保障審議会・医療部会や検討会で「外来医療の機能分化」に向けた議論が進めることとなりました。
厚生労働省は、外来医療の機能分化を進めるにあたり、まず「医療資源を重点的に活用する外来について、医療機関ごとにその機能を明確化し、地域で機能分化・連携を進めていく枠組み」を構築してはどうかと提案しています。具体的には、次のように「外来版の地域医療構想」「外来機能報告制度」を構築するイメージです(関連記事はこちらとこちらとこちら)。
(1)まず、「医療資源を重点的に活用する外来」の類型・範囲を明確化する((2)の報告のベースとなる)
↓
(2)医療機関から「医療資源を重点的に活用する外来」の実施状況について報告を求め、実態を把握する(データ収集を行う)
↓
(3)地域の医療関係者等で協議し、「医療資源を重点的に活用する外来」を地域で基幹的に担う医療機関を明確化する
この仕組み(外来版地域医療構想)とあわせて、「かかりつけ医機能」の整理を行うことで、患者が「まず、かかりつけ医機能を持つ医療機関を受診する」→「そこから、『医療資源を重点的に活用する外来を地域で基幹的に担う医療機関』への紹介を受け、高度・専門的な外来医療を受ける」という流れが地域ごとにできます。これにより、「医療資源を重点的に活用する外来を地域で基幹的に担う医療機関」への患者集中を避け、より効率的・効果的な外来医療提供体制が構築できると期待されるのです。
新型コロナウイルス感染症の影響で議論が一時ストップしていましたが、今般、議論が再開され、上記(1)-(3)のそれぞれについて、これまでの検討会構成員の指摘を踏まえた、より具体的な姿(論点)が厚労省から提案されました。
まず(1)の「医療資源を重点的に活用する外来医療」の類型・範囲に関しては、厚労省医政局総務課の高宮裕介企画官から、(A)医療資源を重点的に活用する入院の前後の外来(B)高額等の医療機器・設備を必要とする外来(C)紹介患者に対する外来―の3点が提案されました。従前、「特定の領域に特化した知見を有する医師・医療人材を必要とする外来(難病外来など)」が提案されていましたが、構成員意見を踏まえて(C)の「紹介外来」に提案変更がなされています。
今後、「医療資源を重点的に活用する」とは何を指すのか、「高額等の医療機器・設備」とは何か、などを詰めていきますが、これまでに、例えば(A)では「手術や麻酔を算定する患者が、術前の説明・検査、術後フォローアップを外来で受ける場合など」、(B)では「外来化学療法加算や外来放射線治療加算を算定する場合など」、(C)では「診療情報提供料Iを算定後30日以内に別医療機関を受診した場合の、当該『別医療機関』など」が該当するのではないか、とのイメージが示されています。

医療資源を重点的に活用する外来医療のイメージ(案)(医療計画見直し検討会1 201030)
具体的な内容の検討は、医療経済の専門家などで構成される下部ワーキンググループなど「別の検討の場」で行われることになりますが、城守国斗構成員(日本医師会常任理事)らから「医療機関外来に大きな影響を与えることから、慎重な項目選定が必要となる」との指摘も出ており、検討会構成員も複数名参加することになりそうです。
外来医療提供の実態報告、病院に求めるべきか、診療所も含めた全医療機関に求めるべきか
こうした「医療資源を重点的に活用する外来医療」を各医療機関がどの程度実施しているのかのデータを収集するために、(2)のように「医療機関からの報告」を求めることになります。もっとも、各医療機関でデータを収集・整理する必要はありません。病床機能報告制度に倣い、▼国がレセプトデータから「医療資源を重点的に活用する外来医療」の実施状況を集計し、それを各医療機関に提示する▼医療機関でそのデータをチェックする—という流れになる見込みです。
ここで、報告を行う医療機関の範囲をどう考えるか、という論点があります。厚労省は「各医療機関の入院機能と外来機能とを一体的に議論できるように、まず病院を報告対象とすべきではないか」との考えを示しており、城守構成員、幸野庄司構成員(健康保険組合連合会)ら多くの構成員もこの考えに賛同しています。この場合、「全病院に求められている病床機能報告制度のオプションとして、外来機能報告を求める」といった仕組みも考えられそうです。
一方、加納繁照構成員(日本医療法人協会会長)は「診療所の中には高額な機器等を配置する重装備の施設もある。医療機関数全体で考えれば診療所が圧倒的に多く、地域全体の外来医療を考えるために診療所からも報告を求めるべきではないか」と強く求めています。
まだ意見集約には至っておらず、今後もさらに検討が進められます。ただし、「診療所からの報告を求めることは怪しからん」という意見はなく、「まず病院からの報告を求め、診療所からの報告は別途、将来の検討課題としてはどうか」という意見が大勢である点に留意する必要があります。
地域の協議で「医療資源を重点活用する外来」の基幹医療機関がどこかを明らかにする
(2)の外来機能報告により得られたデータから、地域のどの医療機関がどの程度「医療資源を重点的に活用する外来医療」を実施しているのかが明らかになります。この各医療機関の状況を踏まえて、地域での協議を経て(3)の「『医療資源を重点的に活用する外来』を地域で基幹的に担う医療機関」(重点外来の基幹医療機関)の明確化を行うことが求められます。
例えば、「医療資源を重点的に活用する外来医療」の実施割合が外来患者全体の●%以上である医療機関を、「重点外来の基幹医療機関」基準として設定する、などといったイメージが考えられます。構成員からは「初診患者と再来患者とで動向が異なるため、詳細なデータを踏まえて基準値を考えていくべきである」との指摘が出ています。
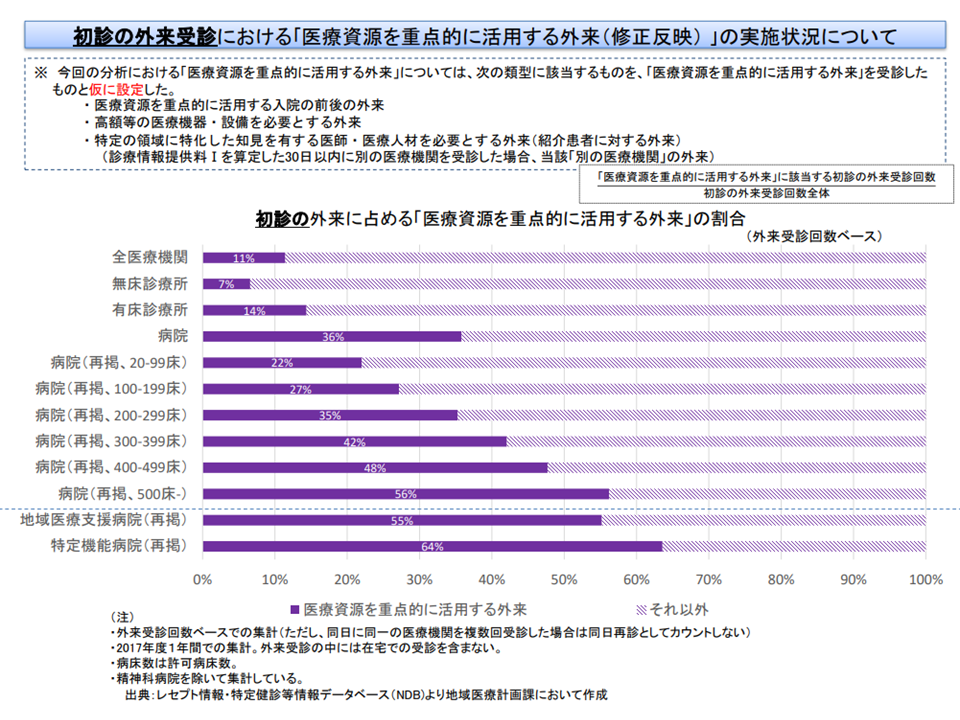
初診では、病床規模に応じて「医療資源を重点的に活用する外来医療」をより多く提供していることがわかる(医療計画見直し検討会2 201030)
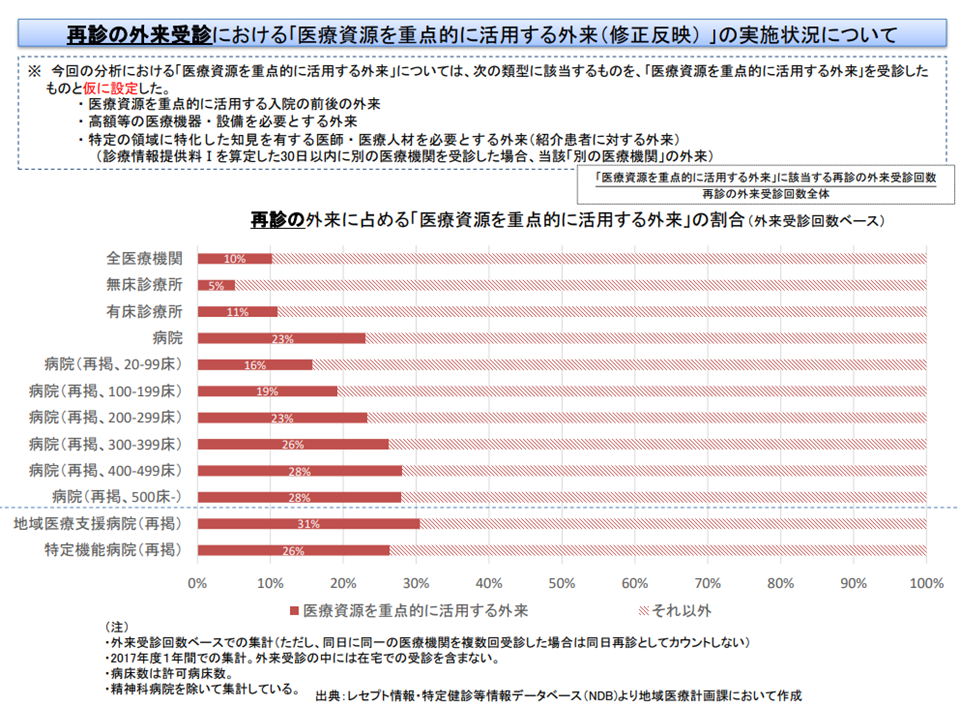
再来では、病床規模に応じて「医療資源を重点的に活用する外来医療」をより多く提供しているかどうか、明確ではない(医療計画見直し検討会3 201030)
もっとも基準値をクリアした場合に、自動的に「重点外来の基幹医療機関」として指定するとしたのでは、各医療機関が地域医療の中で実際に果たしている機能・特性を無視することにもつながりかねません。そこで高宮企画官は、▼各医療機関の自主的な取り組みが重要なことから「手上げ方式」としてはどうか(ある基準に合致した場合に、自動的に基幹的医療機関と指定される仕組みとはしない)▼国の示す基準を参考に、地域の実情を踏まえられる仕組みとしてはどうか(全国一律の基準を厳格に当てはめることはしない)―との考えも示しています。
また、患者や地域の医療機関が、「どの医療機関が『重点外来の基幹医療機関』であるのか、を把握できるようにする」ために、「重点外来の基幹医療機関である」旨を広告可能とする(広告可能事項に含める)考えも示されました。これにより、外来医療における患者の流れがさらに円滑となると期待されます(上述のように「紹介」をしやすくなる)。
この「重点外来の基幹医療機関」構想について、織田正道構成員(全日本病院協会副会長)は「外来医療の提供内容は診療科によって異なる」ことを指摘しており、「内科ではA病院が『重点外来の基幹医療機関』となり、整形外科ではB病院が『重点外来の基幹医療機関』となる」ような形をイメージしていると考えられます。地域医療の実態を踏まえた、きめ細かな「外来医療提供体制の機能分化」が実現することができるでしょう。
しかし、診療科によって「重点外来の基幹医療機関」が変わるとなると、一般の患者には「分かりにくくなる」というデメリットもあります。このため、医療機関全体としての「医療資源を重点的に活用する外来医療」実施状況データを踏まえ、医療機関単位で「重点外来の基幹医療機関」を明確化していくことが、まずは現実的ではないかと考えられます。
これらを総合すると、「地域において『重点外来の基幹医療機関』を明確にし、その医療機関の外来を受診するためには、原則として『かかりつけ医機能を持つ医療機関からの紹介』を求める」という外来医療提供体制を構築していく姿が見えてきますが、「地域医療支援病院と、重点外来の基幹医療機関とはどう異なるのか」という疑問も生じます。
地域医療支援病院には、現在、▼紹介患者への医療提供(かかりつけ医への逆紹介も含む)▼医療機器の共同利用▼救急医療の提供▼地域の医療従事者への研修の実施―という4つの役割・機能を果たすことが求められているためです(なお、都道府県が「医師の少ない地域への医師派遣実施」などのプラスアルファ要件を独自追加(厳格化)できる方向が固められている)。
この点、厚労省医政局総務課の熊木正人課長も、両者には「重なる部分」も「異なる部分」もあり「両者の関係を今後整理していく必要性がある」との考えを示しています。
関連して山口育子構成員(ささえあい医療人権センターCOML理事長)は「重点外来の基幹医療機関」の名称を慎重に考えることの重要性を強調しています。例えば「高度・専門外来」などの名称とした場合、一般国民の多くが「高度・専門的な医療を受けたい」と考え、その医療機関に殺到する可能性もあり得ます。これでは「外来機能分化・連携を進める」という趣旨に逆行してしまいます。「外来機能分化・連携」という趣旨を表す名称を検討していくことも非常に重要です。
「外来医療の明確化」の大枠を年内に固め、その後、制度の詳細を詰める
こうした議論の端緒となった全世代型社会保障検討会議の中間報告では、外来医療機能の明確化について「2022年夏までに必要な法制上の措置を講じる」ことを求めています。
このため検討会および社保審・医療部会で年末までに制度の大枠(外来機能報告制度を創設し、「重点外来の基幹医療機関」を地域ごとに明確化する)を固め、その大枠を踏まえて、来年(2021年)から制度の詳細(「医療資源を重点的に活用する外来医療」の類型・範囲の明確化や、「重点外来の基幹医療機関」の基準・目安など)を詰めていくことになります。
大枠の議論はやや煮詰まってきた感がありますが、細部では構成員間の意見の相違も小さくなく、今後の議論を注視していくことが必要でしょう。
また、こうした「外来医療機能の明確化」は、やはり全世代型社会保障検討会議が求めている「紹介状なし患者からの特別負担徴収義務」拡大論議とも深く関係します。この点を議論する社会保障審議会・医療保険部会と、検討会・医療部会との調整にも注目が集まります(関連記事はこちら)。
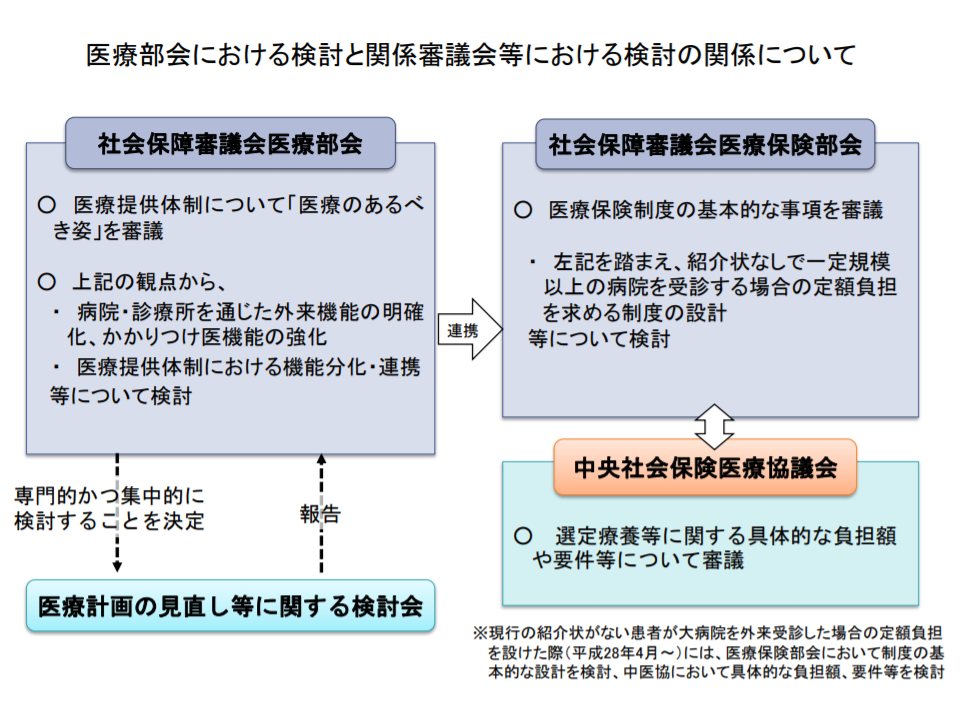
紹介状なし外来患者の特別負担徴収義務拡大に係る議論の場の区分け(医療計画見直し検討会1 200228)
なお、猛威を振るう新型コロナウイルス感染症により、患者の受療行動は大きく変化しています。例えば▼新型コロナウイルスへの感染を避けるために、医療機関を受診しない▼衛生面の向上や他者との接触機会の減少などにより、他の感染症(ウイルス性腸炎など)の罹患者が大きく減っている▼外出の減少により交通事故等で救急搬送される患者が減少している—ことなどが分かっています(関連記事はこちらとこちらとこちらとこちらとこちら)。
こうした受療行動の変化は、(2)の外来機能報告制度の中で把握することが可能であり、こうした仕組みの構築によって、「新型コロナウイルス感染症を踏まえた外来医療の在り方」を考えことも可能になるでしょう。


【関連記事】
新興・再興感染症対策を医療計画・地域医療構想の中でどう勘案していくべきか―医療計画見直し検討会
新型コロナを契機に、地域医療構想の実現・医師偏在の解消・医師等の働き方改革を加速化せよ―社保審・医療部会
医療機能の集約化・役割分担・連携を進め、新型コロナ対策への寄与度に応じた財政支援を―有識者研究会
外来版「地域医療構想・機能報告制度」、「医療資源を重点的に活用する外来」の基幹医療機関を明確化―医療計画見直し検討会
どの医療機関が、外来化学療法等の「医療資源を重点活用する外来」を重点提供しているのか可視化してはどうか―医療計画見直し検討会
外来化学療法など「医療資源を重点活用」する外来医療、集約化の枠組み構築―医療計画見直し検討会
「公立等 vs 民間」対立煽らず、地域・病院の特性踏まえて「地域の医療提供体制」論議を―社保審・医療部会
大病院外来定額負担のバックボーンとなる「外来医療機能分化・かかりつけ医機能推進」をまず議論せよ―社保審・医療部会
75歳以上の医療費は2割負担、紹介状なし外来患者の特別負担を200床以上一般病院に拡大―全世代型社会保障検討会議
紹介状なし外来患者の特別負担、病院のベッド数等でなく「機能」に着目して議論せよ―日病・相澤会長
紹介状なし外来患者の特別負担、病院のベッド数等でなく「機能」に着目して議論せよ―日病・相澤会長
紹介状なし外来患者からの特別徴収義務、200床以上一般病院への拡大には強く反対―日病協
紹介状なし外来受診患者からの特別負担徴収義務、地域医療支援病院全般に拡大―中医協総会(1)



